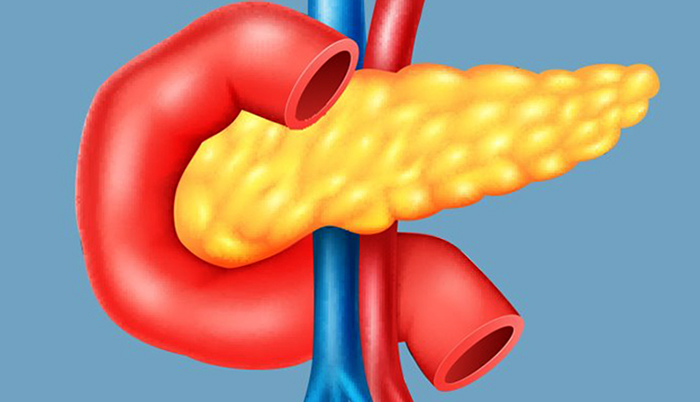
Поджелудочная железа и ее возрастные особенности
Возрастные особенности
Паращитовидная (околощитовидная) железа
Находится на задней поверхности щитовидной железы или в ее ткани (2 — верхние и 2 — нижние). Это самые маленькие железы.
Влияет на солевой обмен (паратиреоидный гормон (паратгормон), — регулирует отложение кальция в костях и уровень его концентрации в крови, то есть возбуждает функцию остеокластов (косте-разрушающих клеток) и способствует переходу кжхыця жз костной ткани в кровь.
Гипофункция
Нарушение роста и развития костной ткани, скелета зубов, функций центральной нервной системы (повышенная возбудимость) и синтезирующей функции печени (размягчение костной ткани).
Гиперфункция
Усиливает действие костеразрушающих клеток. Вещество кости становится пористым, легко разрушается при нагрузках (остеопороз), мышечная слабость, глубокие болезненные расстройства в функциях внутренних органов. Рассеянный склероз — накипь на сосудах, которые, наконец, закупориваются, и образуются тромбы.
§ Начинает синтезировать гормон на 6 неделе внутриутробного развития, когда длина зародыша — 0,9 см. С возрастом увеличение секреции гормонов, наибольшая деятельность желез в первые 4-7 лет жизни.
Находится рядом с желудком и двенадцатиперстной кишкой. Относится к смешанным железам.
· инсулин — в десятки раз увеличивает способность клеточных мембран пропускать углеводы, содержание свободного сахара в крови при этом уменьшается;
· глюкагон — оказывает мобилизующее влияние на депонированный гликоген. Количество сахара в крови при этом увеличивается (гипергликемия). Избыточное его количество удаляется с мочой (глюкозурия), следовательно, глюкагон — антагонист инсулина;
· липокаин — участвует в регуляции фосфолипидного обмена. Предупреждает ожирение печени, ускоряет окисление жирных кислот в печени, стимулирует образование лецитина.
Гипофункция
Расстройство углеводного обмена — сахарный диабет, при этом сахар практически не усваивается клетками организма (исключение — клетки печени). Развивается гипергликемия с последующемвыведением сахара из организма. Недостаток сахара в клетках приводит к судорогам, потере сознания и при отсутствии врачебного вмешательства (подкожное введение инсулина) может наступить смерть. У детей чаще всего проявление этого заболевания наблюдается с 6 до 12 лет. Причины: наследственная предрасположенность и провоцирующие факторы среды — инфекционные заболевания, нервные, перенапряжения и переедание.
Гиперфункция
Избыточное количество инсулина сопровождается резким увеличением проницаемости клеточных мембран для сахара. Вследствие этого уменьшается его содержание в крови. Развивается инсулиновый шок. Он снимается внутривенным введением глюкозы.
■ Возрастные особенности
Поджелудочная железа начинает формироваться на 5-6 неделе внутриутробного развития. В первые 6 месяцев .у детей выделяется инсулина в 2 раза больше, чем у взрослых. После 40 лет падает активность, следовательно, происходит уменьшение количества секретируемых гормонов. Уменьшение содержания инсулина сопровождается повышенной концентрацией глюкогона (выполняет функцию, обратную инсулину), следовательно, в организме создается среда, неблагоприятная для обмена углеводов, поэтому у пожилых людей выше процент заболеваемости сахарным диабетом.
Источник
Поджелудочная железа относится к железам, сочетающей в себе экзокринную и эндокринную функции. По данным различных авторов, островки Лангерганса, отвечающие за эндокринную функцию, обнаруживаются уже у 44-миллиметрового человеческого эмбриона. Интенсивное развитие поджелудочной железы во внутриутробной жизни начинается с 6,5 мес и продолжается первый период жизни ребенка. У плода |3-клетки появляются несколько раньше (с 12-й недели) а-клеток. К концу первого года масса поджелудочной железы превышает таковую у новорожденного в 4 раза. Второй скачок в развитии поджелудочной железы наблюдается в 5—6-летнем возрасте. К 13—15 годам поджелудочная железа по массе и размерам не отличается от таковой у взрослого человека. Полного развития она достигает к 25—40 годам.
Считают, что у человека процесс новообразования островков не заканчивается в эмбриональном развитии, а продолжается и после рождения. В течение 1-го года жизни повышается количество островковой ткани за счет увеличения числа островков, а в детском и юношеском возрасте островковая ткань продолжает увеличиваться за счет гипертрофии клеток. Поджелудочная железа у доношенных новорожденных в среднем весит 2,84 г (у взрослых мужчин 71,9— 73,6 г, у женщин — 69,1 г).
Островковая ткань продуцирует два гормона—инсулин и глюкагон.
Инсулин в крови плода обнаруживается на 12-й неделе. В отличие от взрослых, секреция инсулина слабо зависит от концентрации глюкозы в крови плода. Глюкоза хорошо проходит через плаценту, поэтому содержание ее в крови в значительной степени зависит от гомеостаза глюкозы в материнском организме. Секреция инсулина у плода имеет большое значение для прироста массы тела. Это важный анаболический гормон, способствующий синтезу белков и жиров в организме плода. Инсулин плода регулирует транспорт аминокислот через клеточные мембраны. Гипергликемия в материнском организме (при сахарном диабете) сопровождается увеличением содержания глюкозы в крови плода, и, как правило, дети рождаются с избыточной массой тела. Рецепторы к инсулину созревают в последние недели антенатального и первые недели постнатального периода. Сначала они образуются в печени, затем—в мышцах. В первые дни после рождения секреция инсулина снижена в связи с физиологической гипогликемией. Через несколько дней содержание инсулина в крови возрастает, но регуляция его секреции еще не совершенна. При нагрузке глюкозой выделение инсулина у новорожденных увеличивается слабее и с большим латентным периодом, чем у старших детей и взрослых. У детей отмечаются индивидуальные особенности секреции инсулина. Так, при нагрузке глюкозой может наблюдаться наряду с нормальным усилением секреции инсулина как избыточное, так и недостаточное его выделение.
Глюкагон повышает уровень сахара в крови путем распада гликогена в печени и расщепления жиров, что способствует сохранению энергетического гомеостаза при дефиците питательных веществ. Между действием глюкагона и инсулина в обеспечении клеток глюкозой существует синергизм. Глюкагон активирует гликогенолиз, а инсулин обеспечивает использование полученной при этом глюкозы, открывая «ворота» в клетку. Действие его особенно важно для функционирования ЦНС.
Гипофункция инсулярного аппарата вызывает резкое нарушение углеводного обмена — развитие сахарного диабета, приводящее к резкому истощению, нарушению роста, отставанию в умственном развитии, и нередко возникновению обменной катаракты (помутнению хрусталика), диабетической нефропатии и другим сосудистым нарушениям.
Сахарный диабет может возникнуть в любом возрасте. Как правило, у детей развивается диабет 1-го типа, связанный с дефицитом продукции и секреции инсулина, а у взрослых и пожилых — диабет 2-го типа, обусловленный понижением чувствительности клеточных рецепторов к инсулину, хотя его продукция может не нарушаться. По сведениям разных авторов, дети составляют от 3,5 до 8% среди больных сахарным диабетом. Начало сахарного диабета у детей бурное, с быстрым развитием симптомов и тяжелым течением. У них отмечается резкое снижение вкусовой чувствительности к сладкому, соленому и кислому, а иногда извращение вкуса на соленое и кислое. При современных методах лечения смертность, обусловленная сахарным диабетом, составляет в детском возрасте 0,3—0,4 человека на 100 тыс. населения.
Источник
Поджелудочная (панкреатическая) железа играет огромную роль не только в процессе пищеварения, но и в жизнедеятельности всего организма в целом. Данный орган пищеварительной и эндокринной систем вырабатывает ферменты, необходимые для расщепления еды, которая поступает в желудок, и гормоны для регулирования углеводного и жирового обмена.
Расположение и особенности строения
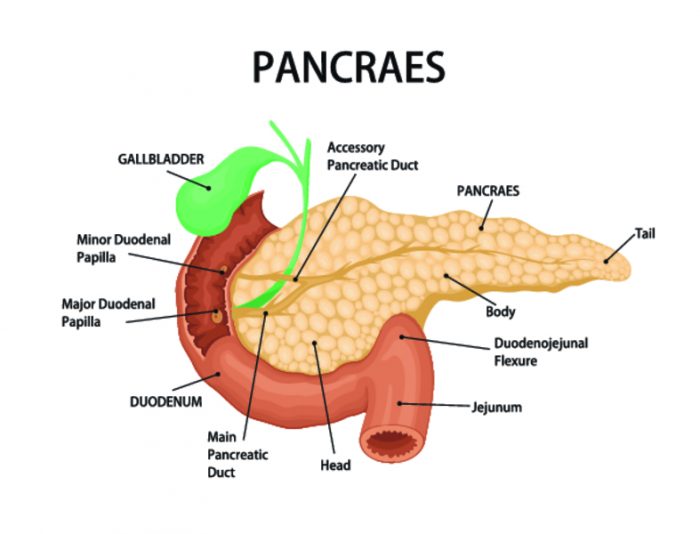
Поджелудочная железа представляет собой совокупность долек, каждая из которых вырабатывает ферменты, учавствующие в переваривании пищи.
Поджелудочная железа располагается в забрюшинном пространстве позади желудка между кольцами двенадцатиперстной кишки по бокам и верхними позвонками поясничного отдела над почками. Внешне железа напоминает «запятую» вытянутой формы. Вес органа у взрослых колеблется в пределах 80-90 г.
Строение поджелудочной под микроскопом представляет собой совокупность железистых долек с выводящими протоками. Через дольки проходят кровеносные сосуды. Дольки вырабатывают панкреатический сок, пищеварительные ферменты которого (амилаза, лактаза, трипсин, липаза, инвертаза) влияют на процесс расщепления пищи. Данный отдел поджелудочной называют ее экзокринной частью.
По всей длине железы проходит канал, по которому панкреатический сок поступает в 12-перстную кишку. Там он смешивается с желчью и вместе с ней обеспечивает процессы кишечного пищеварения.
Скопления клеток между дольками с хорошо развитой сетью капилляров именуют островками Лангерганса. Эти формирования из альфа-, бета- и дельта-клеток производят гормоны (глюкагон, инсулин) и относятся к эндокринной части поджелудочной железы.
Орган имеет следующую структуру:
- головка размером 2,5-3,5 см плотно прилегает к месту изгиба двенадцатиперстной кишки;
- шейка;
- треугольное тело железы не более 2,5 см в длину располагается левее позвоночника и направлено к селезенке;
- грушевидный хвост длиной 3 см, через него проходит основной проток поджелудочной железы, вступающий во взаимодействие с двенадцатиперстной кишкой.
У новорожденных детей длина железы составляет около 5-6 см, а к четырехлетнему возрасту орган увеличивается в размерах до 7-8 см. У ребенка 10 лет поджелудочная железа достигает 12-15 см. Размер этого органа у взрослого человека колеблется в пределах 16-23 см.
Растет панкреатическая железа у детей достаточно медленно; ее рост ускоряется к периоду полового созревания. Именно в это время она становится наиболее чувствительной к нарушениям диеты.
Роль поджелудочной железы в организме
Всем известно, что необходимые организму вещества человек получает вместе с пищей. Однако в продуктах питания эти вещества находятся в сложном виде, и усвоить их без взаимодействия с пищеварительными ферментами невозможно. Поджелудочная железа вырабатывает панкреатический сок, который по выводящему протоку (каналу) попадает в двенадцатиперстную кишку. Там продукты расщепляются до нужного для всасывания состояния. В медицине это называют экзокринной функцией поджелудочной железы.
Пища расщепляется под воздействием гидролитических ферментов, которые отвечают за взаимодействие питательных веществ с водой. Панкреатический сок состоит из всех видов гидролаз, каждая из которых выполняет определенную функцию. Их подразделяют на 4 основные группы:
- Липазы (липолитические ферменты). Они расщепляют жиры на сложные составляющие – высшие жирные кислоты и глицерин, обеспечивают усвояемость жирорастворимых витаминов A, D, E, K.
- Протеазы (протеолитические ферменты – карбоксипептидаза, химотрипсин, трипсин) активизируют ферменты, разрушающие белки до аминокислот.
- Нуклeaзы. Эти ферменты разрывают нуклеиновые кислоты и «строят» собственные генетические формирования.
- Карбогидразы (амилолитические ферменты – амилаза, лактаза, мальтаза, инвертаза). Они необходимы для расщепления углеводов до состояния глюкозы.
Механизм работы поджелудочной железы очень сложен. Пищеварительные ферменты начинают активно вырабатываться в определенном количестве уже через 2-3 минуты после поступления пищи в желудок, все зависит от концентрации белков, жиров и углеводов, заключенных в ней. При наличии нужного количества желчи выработка панкреатического сока с ферментами может продолжаться до 12 часов.
Эндокринная функция осуществляется благодаря работе инсулоцитов – специальных клеток островков Лангерганса. Инсулоциты продуцируют ряд гормонов:
- с-пептид,
- тиролиберин,
- соматостатин,
- гастрин,
- инсулин,
- глюкагон.
Гормоны попадают в кровь и активно участвуют в регуляции углеводного обмена в организме. Глюкагон участвует в процессах обмена, инсулин обеспечивает процесс усвоения простых веществ, помогает поддерживать постоянный уровень глюкозы в крови.
При сбалансированной работе поджелудочной железы инсулин и глюкагон регулируют активацию друг друга.
Учитывая такие многогранные функции панкреатической железы, понятно, что ее нормальная деятельность во многом обеспечивает благоприятные условия для роста и развития детского организма.
Распространенные заболевания поджелудочной железы
 Одно из серьезных и распространенных заболеваний поджелудочной железы — сахарный диабет.
Одно из серьезных и распространенных заболеваний поджелудочной железы — сахарный диабет.
При любом нарушении работы поджелудочной железы – патологическом изменении структуры, воспалении или травме – происходит сбой в процессах выработки ферментов и гормонов, в результате которого нарушается нормальная жизнедеятельность человеческого организма. У детей расстройства функциональности железы чаще всего связаны с резкой сменой режима питания (переводом на искусственное вскармливание, началом посещения детского сада или школы).
Наиболее распространенные заболевания панкреатической железы (как у взрослых, так и у детей):
- Панкреатит – воспаление ткани железы, сопровождается нарушением процесса выброса панкреатического сока в кишечник. Основные симптомы заболевания – боль в животе, рвота, тошнота и др.
- Сахарный диабет возникает, когда клетки островков Лангерганса перестают нормально функционировать, в результате чего повышается уровень глюкозы в крови. Основные признаки заболевания – потеря веса, жажда, избыточное образование мочи и др.
У ребенка могут быть обнаружены и такие заболевания поджелудочной железы, как доброкачественные кисты, абсцессы, свищи.
О расстройстве работы этого органа у детей чаще всего свидетельствуют следующие симптомы:
- исхудание;
- появление специфического привкуса во рту;
- диарея;
- слабость;
- вздутие живота;
- метеоризм;
- тошнота;
- боли в боку, в области спины, поясницы, живота;
- рвота и др.
Питание
Для того чтобы поджелудочная железа могла работать нормально, необходимо следить за ее состоянием и, по возможности, создавать условия для ее правильного функционирования:
- придерживаться принципов здорового и сбалансированного питания;
- ограничить потребление копченой, жирной, жареной пищи;
- отказаться либо максимально сократить прием алкоголя, крепкого чая, кофе, лимонадов и др.;
- минимизировать потребление углеводов перед сном;
- готовить пищу с минимальным количеством пряностей, соли и специй;
- выпивать достаточное количество жидкости (1,5-2 литра воды в сутки);
- ограничить потребление шоколада, сладких и мучных продуктов (мороженое, торты, булочки, конфеты и др.);
- ограничить потребление ненатуральных молочных продуктов (глазированные сырки и творожки и др.);
- отказаться от магазинных соусов, кетчупов, майонезов;
- включать в рацион больше растительной пищи, за исключением кислых фруктов и ягод.
По отношению к детям достаточно соблюдать возрастные нормы диеты, не допускать переедания сладостей, а фастфуд полностью исключить из детского рациона.
При заболеваниях панкреатической железы ребенку, как и взрослому пациенту, назначают диету № 5.
Резюме для родителей
Правильное питание в совокупности со здоровым образом жизни – залог нормального развития и полноценной работы поджелудочной железы ребенка, а также комфортного пищеварения и отсутствия заболеваний ЖКТ.
Познавательное видео об анатомии поджелудочной железы:
Первый городской канал Одессы, медицинская справка на тему «Поджелудочная железа»:
Источник
В поджелудочной железе раньше развивается эндокринная часть. Зачатки островков появляются с конца 8 недели эмбриогенеза, на 9 неделе в них обнаруживаются разные клетки. С 10–11 недели появляются зачатки секреторных отделов. У 16-17 нед. зародышей отмечена зернистость в клетках, а на 19 неделе признаки секреции: изменение расположения и исчезновение зерен (А.В. Пшушунский, 1966 г.). К моменту рождения обе части железы готовы к функционированию. Имеются указания, что впервые два месяца после рождения количество островков удваивается на единицу площади.
Строение печени новорожденного (препараты кафедры и литературные данные) в целом сходно со строением органа взрослого, дольчатость, малое количество соединительной ткани, радиальное направление балок. Однако есть и признаки, свидетельствующие о незаконченном развитии: сосуды в триадах не отличаются друг от друга диаметром, по-видимому, расширены капилляры, недостаточно велики балки и дольки (подтвердить должны исследования с измерениями). Имеются указания, что у новорожденных мало двуядерных клеток. Гликоген обнаружен у 5 мес. плода, выработка белков плазмы на стадии 17-20 недель, выделено желчи у 7-8 мес. плода.
Нарастание массы печени очень быстро идет в период от новорожденности до 2-3 лет, затем этот процесс замедляется. В основном, орган сформировывается к 18-20 годам. После 40 лет происходит снижение массы печени, в основном за счет уменьшения числа гепатоцитов. Перестройка структуры печени после рождения связана с изменениями ее сосудистой системы. У новорожденного относительный вес печени в два раза больше, чем у взрослого, что связано с преобладанием сосудистой сети. У новорожденного ветви артерий и вен печени равны по диаметру, более того, ветви первого и второго порядков одного сосуда тоже имеют одинаковые размеры. Дифференцировка их по калибру идет впервые месяцы жизни. Сеть синусоидных капилляров, связанная у зародыша с кроветворной функцией, после рождения перестраивается. У новорожденных в печени еще сохраняется кроветворная функция, участки кроветворения занимают до 5% объема органа. Капилляры приобретают радиальное расположение, становятся более четкими печеночные балки, хотя до года жизни они имеют извилистый ход. Дляоргана такого размера печень имеет удивительно мало соединительной ткани. Соединительная ткань содержится, в основном, в междольковыхпрослойках исоставляет у мальчика 5,5 лет около 6%, у взрослого — 4,6%. Оформление соединительных прослоек приводит к появлению долек печени удетей к одномугоду, но четкая дольчатая структура определяется у детей в 4-5 лет.
Структура поджелудочной железы новорожденного далека от окончательной и с первых дней жизни ребенка эта незрелость начинает активно исчезать. Дольки железы увеличиваются в размерах, укрупняются, как сами концевые отделы, так и возникают новые. Центральные части долек, занятые соединительной тканью, заполняются железистой паренхимой. Усиливается синтез белка в секреторных клетках. Наиболее интенсивный рост железы совершается от 6 месяцев до двух лет жизни ребенка, что совпадает с изменением пищевого режима. Количество соединительной ткани к году постепенно уменьшается. Однако, нервно-сосудистый аппарат продолжает формироваться до 12—13 лет.
Отражением незрелости эндокринного отдела поджелудочной железы у детей первых лет жизни являются особенности ее функционирования. Поджелудочный сок до 7 лет характеризуется богатством ферментов, но продолжительность его выделения ограничена, и частые состояния дисферментозов есть следствие несовершенства регуляторных механизмов. Эндокринный отдел в железе новорожденного развит хорошо. У новорожденных клетки островков Лангерганса составляют около 3,5% объема поджелудочной железы, а у взрослых от 0,7 до 2.5%. Островки состоят главным образом из В-клеток. С возрастом увеличивается количество А-клеток в островках, а к старости количество их может даже преобладать.
Источник