Поджелудочная железа и кислота
 «Дама с характером», или всё о поджелудочной железе.
«Дама с характером», или всё о поджелудочной железе.
Наш организм – настолько продуманный до мелочей дружный механизм, в котором работа всех органов синхронна и взаимосвязана, что кажется иногда каким-то поистине божественным созданием! Но некоторые из его составляющих ещё настолько «таинственны», что о них едва ли не мифы ходят! Вот, например, поджелудочная железа, долгое время остававшаяся совершеннейшей загадкой для медиков. В самом деле, о работе сердца или печени знали еще в древности, то этот небольшой орган, долгое время находился в тени своих более известных собратьев. О функциях поджелудочной железы ученые-медики узнали сравнительно недавно – во второй половине XIX века! Сам академик И.П. Павлов утверждал, что поджелудочная железа совсем не так проста. И разумеется, был абсолютно прав!
Тем не менее, поджелудочная железа выполняет ряд важных для нашего организма функций, можно даже сказать – жизненно важных. Это железа внешней и внутренней секреции, выделяющая поджелудочный (панкреатический) сок – один из трех компонентов (это ещё соляная кислота и желчь), которые участвуют в процессе переваривания поступающей в организм пищи. Но самое главное – поджелудочная железа вырабатывает гормоны инсулин и глюкагон, которые поступают непосредственно в кровь и регулируют углеводный и жировой обмены в нашем организме. Стоит ли напоминать, что при нарушениях процессов, отвечающих за содержание сахара в крови, человек становится мишенью для грозного и пока неизлечимого диабета.
Поджелудочная железа похожа по своему внешнему виду на упитанного головастика – у нее есть головка, тело и хвост. В среднем её длина 20 см, ширина и толщина 3-4 см. Расположена она позади желудка (под желудком, отсюда и название получила!) на уровне верхних поясничных позвонков, головка примыкает к 12-перстной кишке, а хвост упирается в селезенку.
Несмотря на свой сравнительно небольшой размер, поджелудочная железа
по праву может называться химической лабораторией нашего организма!
Снаружи поджелудочная железа представляет собой железистый орган белесо-серого цвета, покрыта тонкой капсулой, ответвления которой проникают вглубь железы и разделяют ее на дольки, как апельсин. В прослойках между дольками прячутся кровеносные и лимфатические узлы, нервы и выводящие протоки, которые начинаются внутри секреторных клеток, затем укрупняются и, сливаясь, впадают в главный выводящий проток. Он идет, расширяясь вдвое, вдоль всей железы – от хвоста до головки.
Длина главного выводящего протока 15-17 см. Благодаря его гладкости панкреатический сок беспрепятственно и быстро проходит весь путь к Фатерову соску 12-перстной кишки, где и сливается с общим желчным протоком. У места впадения этих двух протоков в 12-перстную кишку находится гладкомышечный холм – сфинктер Одди, который, словно плотина на водохранилище, регулирует поступления желчи и панкреатического сока.
Безусловно, выделение панкреатического сока – важная функция поджелудочной железы, этот сок — бесцветная щелочная жидкость – просто кладезь органических и неорганических веществ, самыми важными из которых являются ферменты. И у каждого из них свои функции: амилаза, инвертаза и лактаза отвечают за расщепление углеводов (крахмала, сахарозы и молочного сахара – лактозы соответственно), липаза расщепляет жиры, трипсин – белки. Но главной задачей этого органа является производство инсулина и глюкагона – ценнейших гормонов, воздействующих на углеводный баланс, и липокаина, от которого зависит жировой обмен. Так небольшой, но очень работоспособный орган успешно совмещает две сложные функции: способствует пищеварению и обогащает кровь гормонами.
Но стоит помнить, что поджелудочная железа – дама весьма злопамятная! Она ценит бережное отношение, в противном случае может и характер проявить. Тем более что ее нежная натура не терпит излишеств, которыми мы иногда потчуем организм. Злоупотребление спиртными напитками, переедание, жирная, жареная и острая пища стрессы, отсутствие режима питания – все это провокаторы заболеваний поджелудочной железы.
Панкреатит — воспаление поджелудочной железы — занимает третье место среди заболеваний органов брюшной полости (после аппендицита и холецистита).  Различают острый и хронический панкреатит. Острый возникает внезапно, сопровождается сильными болями в животе, часто рвотой. Одна из главных причин – нарушение деятельности Фатерового соска. Кстати, изолированное заболевание хроническим панкреатитом без сочетания с другими болезнями органов пищеварения встречается редко. Иногда панкреатит могут вызвать травмы (ушиб живота, сложные операции желудка и желчевыводящих путей), а также инфекции. Болезнь Боткина, свинка, аллергические состояния и даже аппендицит – все это может послужить причиной развития острого панкреатита. Увы, очень часто острый панкреатит может «перейти» в хронический, напоминая о себе регулярными обострениями.
Различают острый и хронический панкреатит. Острый возникает внезапно, сопровождается сильными болями в животе, часто рвотой. Одна из главных причин – нарушение деятельности Фатерового соска. Кстати, изолированное заболевание хроническим панкреатитом без сочетания с другими болезнями органов пищеварения встречается редко. Иногда панкреатит могут вызвать травмы (ушиб живота, сложные операции желудка и желчевыводящих путей), а также инфекции. Болезнь Боткина, свинка, аллергические состояния и даже аппендицит – все это может послужить причиной развития острого панкреатита. Увы, очень часто острый панкреатит может «перейти» в хронический, напоминая о себе регулярными обострениями.
Иногда в поджелудочной железе могут образовываться камни, и хотя это довольно редкое заболевание, знать о нём следует! Причиной камнеобразования являются нарушения обменных процессов: они способствуют увеличению концентрации солей кальция в панкреатическом соку. Камни обычно образуются в главном выводящем протоке. Состоят они из углекислого и фосфорнокислого кальция, имеют светло-серый или светло-желтый цвет, размер – от песчинки до лесного ореха. Камнеобразованию способствует и застой секрета в протоках поджелудочной железы, возникающий в результате механических препятствий. Образовавшиеся камни, в свою очередь, создают новые препятствия для сокоотделения. Инфекционные воспаления протоков также ведут к образованию камней. Иногда сильные болевые приступы с рвотой и повышением температуры заканчиваются выходом камня в кишечник.
Один из главных врагов поджелудочной железы – сахарный диабет – заболевание, обусловленное абсолютным или относительным дефицитом инсулина в организме. Как следствие – нарушения всех видов обмена, в первую очередь, обмена веществ.
Инсулин в сыворотке крови выступает в двояком виде: первый, так называемый свободный, не связан с белком и стимулирует поглощение глюкозы мышечной тканью. Второй вид – инсулин связанный – находится в соединении с белком, объектом его внимания становится жировая ткань. Именно для нее инсулин стимулирует превращение глюкозы в гликоген. Что же происходит при нарушении цепи «глюкоза – инсулин — гликоген», когда основное звено – инсулин – выпадает? Оказывается, без инсулина невозможна метаморфоза «глюкоза – гликоген». Глюкоза так и остается в чистом виде, а гликоген очень быстро истощается. Ткани лишаются источника энергии, нарушается обмен веществ, и ворота для опасной болезни открыты.
 Представляете, сколько неприятностей может свалиться на поджелудочную железу по нашей вине! А она, как я уже говорила, дама злопамятная, при этом она зло не только помнит, она его «записывает»! Поэтому стоит немедленно заняться профилактикой.
Представляете, сколько неприятностей может свалиться на поджелудочную железу по нашей вине! А она, как я уже говорила, дама злопамятная, при этом она зло не только помнит, она его «записывает»! Поэтому стоит немедленно заняться профилактикой.
Здоровый образ жизни – вот тот фундамент, на котором возводится крепость, защищающая нас от болезней. Исключите бессистемное и нерегулярное питание, не злоупотребляйте острой и жирной пищей, а также алкогольными напитками.
Прочь стрессы, негативные эмоции, переутомления, малоподвижный образ жизни!
Если же, как говорят в народе, поздно пить «Боржоми», придётся находить с ней общий язык, чтобы сосуществовать с нею неопределенное время. И тогда главная задача – сделать это совместное «проживание» как можно более мирным. Подойдут медикаментозное лечение, народные методы, травки и диеты – все, что посоветует специалист-гастроэнтеролог, чтобы усмирить разбушевавшуюся поджелудочную железу.
Неукоснительно следуя предписаниям врачей, не забывайте внимательно прислушиваться к требованиям своего организма. И тогда «дама с характером» перестанет наконец страдать от болезней и приступит к своим непосредственным рабочим обязанностям. О питании при болезнях поджелудочной железы мы уже говорили, а вот о том, какие ферментные лекарственные препараты помогут мирно уживаться с больной поджелудочной, поговорим чуть позже!
Помните, что поджелудочная железа не любит бессистемное и нерегулярное питание, страдает от острой и жирной пищи, от неумеренного потребления алкоголя, особенно сладкого, таких популярных нынче «лонг дринков» и всевозможных алкогольных коктейлей. Да и за перекусы на бегу кремовыми пирожными и сладкой газировкой она тебе тоже спасибо не скажет! Берегите эту «злопамятную» железу, тогда и она будет вести себя смирно!
Источник
О том, что такое поджелудочная железа, ее воспаление симптомы и лечение, знают лишь те люди, которым врач поставил диагноз – панкреатит. Большинство из нас не знает или мало знает об этом небольшом, но очень важном для нашего организма, органе.
Цель этой статьи – не только рассказать о назначении и функциях поджелудочной железы, но и описать симптомы ее воспаления, а также методы лечения и профилактики острого и хронического панкреатита. Ведь, знания о своем организме и их применение способствуют укреплению здоровья!
Строение и функции поджелудочной железы
Поджелудочная железа находится за желудком, выступая из-за него своей частью в левое подреберье. Ее размеры – от 16 до 22 сантиметров, а вес составляет 80 грамм. Строение этого  органа – альвеолярно-трубчатое, представляет собой дольки из железистой ткани. Каждая такая долька имеет систему маленьких выводных протоков, впадающих в общий выводной проток.
органа – альвеолярно-трубчатое, представляет собой дольки из железистой ткани. Каждая такая долька имеет систему маленьких выводных протоков, впадающих в общий выводной проток.
Общий выводной проток поджелудочной железы впадает в общий жёлчный проток, который открывается в двенадцатиперстную кишку.
Кроме того, между дольками органа находятся островки Лангерганса, обеспечивающие продуцирование в кровь глюкагона и инсулина.
Такое сложное строение поджелудочной железы обусловлено необходимостью выполнения ею не только внешней, но и внутренней функций.
Внешняя функция поджелудочной железы заключается в производстве поджелудочного сока, который выделяется в двенадцатиперстную кишку и способствует перевариванию органических составных частей пищи. Сок состоит в основном из воды и пищеварительных ферментов, участвующих в расщеплении белков (трипсин), жиров (липаза), углеводов (амилаза), лактозы, содержащейся в молоке.
В сутки поджелудочная железа вырабатывает 1-1,5 литра поджелудочного сока.
Внутренняя функция поджелудочной железы – еще более сложная, поскольку связана с продуцированием гормонов: инсулина, глюкагона и липокаина, отвечающих за уровень сахара и жиров в крови.
Итак, поджелудочная железа регулирует энергообмен и другие биохимические процессы нашего организма.
Симптомы острого и хронического воспаления поджелудочной железы
Главной причиной заболевания поджелудочной железы – воспаления симптомов и лечения ее является нарушение оттока панкреатического сока и изменение его химического состава, в результате перенесенных острых инфекционных заболеваний, стрессов, болезней желчного пузыря и печени, аллергии на лекарственные препараты, злоупотребления алкоголем, острой и жирной пищей и др.
Воспаление поджелудочной железы – панкреатит, может протекать остро или перейти в хроническую форму.
Острый панкреатит проявляется внезапным приступом болей в животе, локализующихся в левом или правом подреберье, тошнотой или рвотой, высокой температурой, слабостью, понижением артериального давления. Иногда пациент испытывает опоясывающую боль в животе.
Острый приступ панкреатита, при котором происходят кровоизлияния, отеки или даже некроз поджелудочной железы, может быть опасным не только для здоровья, но и для жизни больного. Поэтому нужно незамедлительно вызывать скорую помощь.
При хроническом панкреатите приступы меньше выражены, но могут повторяться на протяжении многих лет. Сопровождаются они ноющей болью ночью или спустя 2-3 часа после еды, отрыжкой, тошнотой, рвотой, диареей. Как правило, хроническое воспаление поджелудочной железы приводит к потере аппетита, снижению веса, нарастанию утомляемости и слабости.
Любое воспаление этого важного органа отрицательно сказывается на всем организме, поскольку нарушается выработка инсулина клетками поджелудочной железы. А это в свою очередь, при отсутствии лечения, может привести к сахарному диабету.
Несвоевременное или некачественное лечение воспаления поджелудочной железы чревато осложнениями в виде цирроза или других серьезных нарушений пищеварительной системы.
Лечение панкреатита и диета
Помощь при острой форме болезни
Купировать приступ острого панкреатита могут только специалисты в стационаре. Поскольку велик риск обезвоживания организма, нужны внутривенные вливания. Для снятия острого воспаления, назначают спазмолитические препараты, устраняющие спазм сфинктера и нормализирующие отток поджелудочного сока, а также уменьшающие давление внутри органа.
Комплексное стационарное лечение включает прием не только спазмолитиков, но и обезболивающих, а также других средств, улучшающих общее состояние пациента и нормализующих функцию поджелудочной железы.
Лечение при хроническом течении панкреатита
При хронической форме болезни, после установления точного диагноза в результате обследования (биохимический и клинический анализ крови, рентгенография, гастроскопия, компьютерная томография, ультразвуковое исследование органов брюшной полости), лечащий врач определяет, чем лечить поджелудочную железу по мере активности симптоматики.
Главная задача специалиста во время обострения панкреатита назначить препараты, избавляющие пациента от боли и восстанавливающие функции поджелудочной железы. Обычно назначается противомикробная, обезболивающая и спазмолитическая терапия, а также прием ферментных лекарственных средств, способствующих улучшению пищеварения.
Лечение в домашних условиях возможно под наблюдением участкового врача. Иногда длительность терапии при хронической форме болезни занимает несколько месяцев.
Основная проблема для больного: Как снять приступ обострения воспалительного процесса в поджелудочной железе?
- Нужно отказаться в первый день от пищи и воды, чтобы не раздражать воспаленный орган. Можно пить только теплую качественную минеральную воду: «Нарзан», «Боржоми», «Ессентуки 4».
- Принять горизонтальное положение и постараться полностью расслабиться для уменьшения болезненных ощущений.
- Приложить холод к месту поджелудочной железы.
- Для снижения боли можно сесть и медленно наклониться вперед.
- Обеспечить физический и эмоциональный покой больному.
- При отсутствии разрушительных процессов в тканях поджелудочной железы, врач позволяет прием обезболивающих препаратов, таких как но-шпа.
После снятия болезненного приступа необходима правильная диета.
 В домашних условиях можно применять народные средства, позволяющие восстановить нормальную работу поджелудочной железы. Наиболее полезными и действенными из них являются овес и травы (расторопша, корень одуванчика и лопуха, календула и др.).
В домашних условиях можно применять народные средства, позволяющие восстановить нормальную работу поджелудочной железы. Наиболее полезными и действенными из них являются овес и травы (расторопша, корень одуванчика и лопуха, календула и др.).
Рекомендации по диете
При обострении хронического панкреатита на вторые сутки разрешается низкокалорийная диета: мясо и рыба в виде суфле и паровых котлет, каши на воде без соли и масла, омлет, пюре из вареных овощей – для начала. Затем можно есть творог, кисломолочные продукты, фрукты и ягоды в виде компотов и киселей, печеные яблоки.
Диетическую пищу следует принимать часто – 5-6 раз в день, и небольшими порциями. Вся еда должна быть теплой (не холодной и не горячей!), протертой и приготовленной на пару.
Необходимо исключить из рациона:
- алкогольные напитки;
- острые специи и приправы;
- жирные и жареные блюда;
- соленья и консервы;
- колбасы и копчености;
- кондитерские изделия, шоколад, кислые соки.
Соблюдение строгой диеты будет способствовать выздоровлению.
Профилактика воспаления поджелудочной железы
Рассматривая тему поджелудочной железы, ее воспаления симптомов и лечения, нельзя обойти вопрос профилактики заболевания этого важного органа.
Гарантировано предотвратить воспаление невозможно, однако снизить уровень риска возникновения возможно, если:
- отказаться от употребления спиртного и курения;
- соблюдать щадящую, но полноценную диету;
- уменьшить потребление простых углеводов или отказаться от них;
- своевременно выявить и устранить аномалии в строении желчного или панкреатического протоков;
- при необходимости удалить камни их желчного пузыря, которые могут привести к блокировке протока поджелудочной железы и нарушению оттока пищеварительных соков;
- вылечить гепатит;
- вести здоровый и подвижный образ жизни;
- при резкой боли в животе, появлении рвоты и других симптомов немедленно обратиться к врачебной помощи.
В случае, когда имеется длительное хроническое течение поджелудочной железы, рекомендуется в периоды ремиссии бальнеотерапия и фитотерапия. Принимать травяные сборы.
Интересный подход к профилактике и лечению хронического панкреатита предлагает практикующий врач, академик российской АМТН Евдокименко П.В. (см. видеоролик).
Чтобы сохранить здоровье такого незаменимого органа пищеварения, как поджелудочной железы, следует при наличии первых симптомов панкреатита своевременно обращаться к врачу и соблюдать все его рекомендации по лечению.
Помните, что сильные боли в животе могут свидетельствовать не только о панкреатите, но и о других серьезных недугах, угрожающих жизни.
Будьте здоровы и внимательны к себе!
Источник
Общие сведения
Поджелудочная железа расположена глубоко в брюшной полости, вверху. Эта железа имеет огромное значение в процессе жизнедеятельности человека. Она вырабатывает ферменты, которые принимают непосредственное участие в процессе переваривания белков, углеводов и жиров.
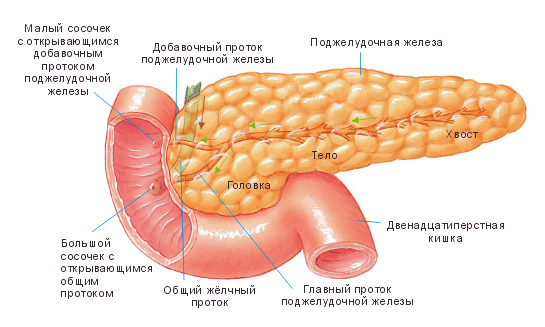
Строение поджелудочной железы
Сначала эти ферменты попадают в общий проток поджелудочной железы, а потом – в двенадцатиперстную кишку. Там и происходит их воздействие на пищу. К тому же именно в поджелудочной железе есть особенные клетки, которые вырабатывают жизненно необходимый гормон инсулин. Гормоны поджелудочной железы, попадая в кровь, осуществляют регуляцию обмена сахара в организме. Если инсулина поджелудочная железа вырабатывает недостаточно, то следствием такого сбоя становиться заболевание сахарным диабетом.
Симптомы заболеваний поджелудочной железы
Симптомы заболевания поджелудочной железы при разных недугах относительно схожи между собой. Прежде всего, при нарушениях функций поджелудочной железы у человека проявляются боли и диспептические расстройства. Болевые ощущения проявляются в животе, в подложечной области. Также боль может отдавать в левое подреберье, в спину или левую лопатку, принимать опоясывающий характер. Иногда боль имеет постоянный характер, в других случаях она проявляется приступами. После того, как человек передает, употребляет много жирной, острой или жареной еды, алкогольные напитки, боль значительно усиливается.
Болевые ощущения уменьшаются после применения холода, в то же время тепло только усиливает боль. Также ослабить боль можно, приняв определенную позу: для этого нужно сесть и согнуться вперед, можно также лечь на бок и притянуть к груди колени.
В процессе прощупывания живота боли могут проявиться в левом подреберье. В качестве диспептических признаков при заболеваниях поджелудочной железы чаще всего проявляется рвота и тошнота. Также возможен понос.
Если функции поджелудочной железы нарушены, у человека может заметно снизиться аппетит, соответственно, происходит снижение веса. Более подробные данные о заболеваниях дают результаты УЗИ, компьютерной томографии, ряда рентгеновских исследований.
Воспаление поджелудочной железы
Острый панкреатит
Внезапно проявляющееся у человека воспаление поджелудочной железы называют острым панкреатитом. Основными причинами такого недуга чаще всего является злоупотребление алкогольными напитками, болезни двенадцатиперстной кишки и желчного пузыря. В связи с указанными причинами нарушается процесс оттока секрета в протоки поджелудочной железы. Следовательно, в протоках повышается давление. Ферменты поджелудочной железы, которые отличаются высокой активностью, всасываются в ткань поджелудочной железы. Таким образом, происходит своеобразный процесс «самопереваривания» клеток. Очень быстро развивается сильное воспаление поджелудочной железы.
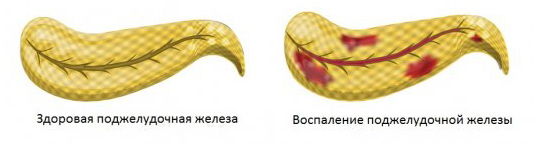
При остром панкреатите часто проявляются диффузные изменения поджелудочной железы. В тканях происходят кровоизлияния, отеки вплоть до возникновения некроза поджелудочной железы. Заболевание практически всегда начинается остро, его главным отличающим признаком является боль в обоих подреберьях, под ложечкой, иногда боль бывает опоясывающей.
Проявления боли очень сильные, и снять такие приступы сложно. Кроме того, приступы сопровождает частая рвота и постоянная тошнота. Общее состояние организма также очень плохое: артериальное давление понижено, пульс учащен. В данном случае в обязательном порядке необходима неотложная помощь. Как правило, пациента госпитализируют.
Хронический панкреатит
Иногда острая форма заболевания переходит в хронический панкреатит.
При хронической форме воспаления поджелудочной железы отмечается длительное течение недуга. Начальные этапы болезни могут выражаться отеками и кровоизлияниями. Далее, при развитии болезни, ткань железы становится меньшей в объеме, и ее замещает соединительная ткань. Причинами развития хронического панкреатита является злоупотребление алкоголем, наличие желчнокаменной болезни, язвенная болезнь и другие недуги двенадцатиперстной кишки. У больных атеросклерозом ввиду нарушений кровообращения в поджелудочной железе также может развиваться хронический панкреатит.
Расположение поджелудочной железы в организме
В начале болезни у человека периоды обострения возникают время от времени, их основной симптом – сильная боль, как при остром панкреатите. Лекарственные препараты снимают боль не всегда. В процессе развития заболевания уменьшается объем ткани железы, и проявляются признаки, которые обусловливает снижение количества ферментов поджелудочной железы. Пища плохо переваривается, у больного постоянно урчит в животе, аппетит снижается, возможны как поносы, так и запоры. Возможно также уменьшение выработки гормонов поджелудочной железы, вследствие чего может значительно повыситься уровень сахара в крови.
Диагностировать хронический панкреатит достаточно сложно, ведь большинство признаков болезни напоминают симптомы целого ряда заболеваний ЖКТ. Самые точные данные о заболевании поджелудочной железы можно получить в процессе исследования путем УЗИ, компьютерной томографии и рентгена протоков поджелудочной железы.
При лечении хронического панкреатита важно проявить достаточное терпение, придерживаться диеты и выполнять все рекомендации специалистов.
Лечение воспаления поджелудочной железы
При лечении поджелудочной железы необходимо параллельно провести соответствующую терапию тех болезней, которые могут стать причиной хронического воспаления поджелудочной железы. Очень важно полностью отказаться от употребления алкоголя. Если в желчном пузыре больного есть камни, их следует удалить.
При обострении болезни либо при острой форме недуга врач, как правило, назначает препараты, которые уменьшают выделение желудочного сока, а также средства ферментного типа, которые не содержат компонентов желчи. Рекомендуется вообще не принимать пищу в первые несколько дней лечения поджелудочной железы. При этом разрешено употребление негазированных щелочных минеральных вод, некрепкого чая.
Если болезнь перешла в более позднюю хроническую стадию, то ферментные средства следует принимать уже более длительный период. Препараты периодически следует менять, а если состояние больного улучшается, то на время в лечении поджелудочной железы можно делать перерыв.
Опухоли поджелудочной железы
Опухоль поджелудочной железы может быть двух видов: рак поджелудочной железы, который в наше время встречается относительно часто, и гормонально-активные опухоли, развивающиеся из специальных клеток. Эти опухоли в больших количествах выделяют гормоны поджелудочной железы.
 Рак поджелудочной железы может проявиться разнообразными симптомами. Признаки болезни могут быть разными, в зависимости от того, где именно – в каком месте железы — опухоль развивается. Так, если возникает рак головки органа, то у человека развивается желтуха из-за того, что общий желчный проток сдавлен. Если рак проявляется в теле или хвосте железы, то у больного стремительно прогрессирует сахарный диабет.
Рак поджелудочной железы может проявиться разнообразными симптомами. Признаки болезни могут быть разными, в зависимости от того, где именно – в каком месте железы — опухоль развивается. Так, если возникает рак головки органа, то у человека развивается желтуха из-за того, что общий желчный проток сдавлен. Если рак проявляется в теле или хвосте железы, то у больного стремительно прогрессирует сахарный диабет.
Чаще всего при раке поджелудочной железы наблюдаются такие же симптомы, как при прогрессирующем развитии хронического панкреатита. К тому же данное злокачественное заболевание часто возникает как следствие длительного воспаления поджелудочной железы. При этом человек чувствует очень сильные боли, значительно теряет в весе, у него снижается аппетит. На сегодняшний день благодаря исследованию с помощью ультразвука опухоль поджелудочной железы определяют на самых ранних стадиях.
Гормонально-активные опухоли бывают как доброкачественного, так и злокачественного характера. Начальными симптомами при таких заболеваниях являются признаки нарушения обменных процессов, при которых в крови появляется слишком большое количество определенного гормона. Именно увеличение содержания гормона в крови и является одним из методов диагностики опухолей такого рода. Также подобную опухоль можно распознать в процессе компьютерной томографии и УЗ-исследования. В данном случае возможно лечение путем хирургической операции, а также применение химиотерапии.
Киста поджелудочной железы
Киста поджелудочной железы – это ограниченная капсула, где скапливается жидкость в виде полостей. Киста может располагаться и непосредственно в железе, и в тканях около нее. Такой недуг с одинаковой частотой встречается и у мужчин, и у женщин в разном возрасте. Принято различать два вида кист: врожденные и приобретенные. В свою очередь, приобретенные кисты выделяют следующие: ретенционные, дегенерационные, пролиферационные, паразитарные.
Кроме того, иногда больному ставят диагноз «ложная киста». Это образование проявляется вследствие развития острого панкреатита либо некроза поджелудочной железы, который образовался вследствие травм. В полости ложной кисты, как правило, находится жидкость и некротические ткани. Ложная киста поджелудочной железы может располагаться в любой ее части и разрастаться до большого размера: иногда в кисте находится около 1-2 литров содержимого.
Если киста поджелудочной железы имеет небольшой размер, то у больного симптомы могут вообще не проявляться. Явные признаки болезни возникают тогда, когда киста разрастается до особенно больших размеров и сдавливает либо смещает органы, которые расположены рядом. При наличии в организме большой кисты у человека могут возникать боли вверху живота, похудание, периодические скачки температуры тела, диспепсические явления. Боль может быть как постоянной, так и приступообразной. Лечение кисты в данном случае производится хирургическим путем, при этом выбор методики зависит от размера и расположения образования в поджелудочной железе.
Камни поджелудочной железы
Камни в поджелудочной железе формируются сравнительно редко. Появление камней в протоках железы либо диффузное отложение солей в паренхиме железы может проявиться как самостоятельный недуг, либо как следствие раньше перенесенных заболеваний поджелудочной железы. Если рассматривать химический состав камней в поджелудочной железе, то чаще всего образуются они из карбонатов кальция и фосфора. Камни из солей магния, кремния и алюминия возникают реже. Они могут иметь разную величину, быть множественными, и возникать по одному. Камни чаще всего находятся в головке железы, реже — в других частях.
 До сегодняшнего дня до конца не ясны причины возникновения камней, но предполагается, что камни возникают вследствие нарушения фосфорно-кальциевого обмена в организме. Предрасполагают к появлению камней в поджелудочной железе застой панкреатического сока в поджелудочной железе и воспаления, которые возникают вследствие вторичной инфекции.
До сегодняшнего дня до конца не ясны причины возникновения камней, но предполагается, что камни возникают вследствие нарушения фосфорно-кальциевого обмена в организме. Предрасполагают к появлению камней в поджелудочной железе застой панкреатического сока в поджелудочной железе и воспаления, которые возникают вследствие вторичной инфекции.
Не всегда проявляются выраженные симптомы данного недуга. Часто камни выявляют случайно по результатам рентгеновского исследования. При выраженных симптомах больной чувствует постоянную сильную боль вверху живота, отдающую в спину. Случается, что боль периодически переходит в приступообразную форму. Болевые ощущения становятся более выраженными спустя несколько часов после приема пищи.
Если заболевание прогрессирует, то у больного чередуются запоры и поносы, снижается аппетит. Если происходит миграция камней в общий желчный проток из главного панкреатического протока, у пациента может проявиться механическая желтуха.
Для постановки диагноза врач руководствуется результатами опроса и осмотра больного, а также данными рентгеновских исследований. Способ лечения выбирают в зависимости от того, насколько тяжелым является состояние больного, есть ли осложнения. Если болезнь протекает легко, то достаточно будет назначения лечебного питания, симптоматической и заместительной терапии. Если заболевание имеет тяжелый характер, фиксируются частые приступы, то в данном случае назначают хирургическое лечение.
Диета при заболеваниях поджелудочной железы
При лечении поджелудочной железы очень важно строго придерживаться специальной диеты для поджелудочной железы. Существует набор продуктов, которые рекомендуется употреблять людям с заболеваниями поджелудочной железы. Следует включить в меню белый хлеб, а также черный хлеб вчерашней выпечки.
Диета для поджелудочной железы предполагает регулярное включение в рацион первых блюд – овощных и молочных супов, борщей, щи. На второе при соблюдении подобной диеты можно употреблять нежирную куртину, говядину, мясо кролика, рыбу в отварном виде либо в виде котлет на пару, фрикаделей, рагу. Разрешены овощи во всех видах, за исключением жареных. В диету для поджелудочной железы входит регулярное употребление круп, макарон, молочных продуктов и блюд. От жиров следует воздержаться, допускается сливочное масло в малых количествах и растительное масло. Также допустимо употребление одного яйца в день. В качестве напитков подойдет компот, кисель, слабый чай.
В диете не допускается употребление слишком горячих и холодных блюд, копченостей, рыбных, мясных бульонов, жирных видов рыбы, мяса, пряностей, шоколада, мороженого, кислых яблок, грибов, алкоголя. Важно учесть, что блюда следует готовить на пару либо отварными, нельзя добавлять в них специи.
Профилактика заболеваний поджелудочной железы
Методы профилактики заболеваний поджелудочной железы, прежде всего, заключаются в следовании некоторым важным правилам. Следует всегда помнить, что наиболее негативно на функционирование железы влияет алкоголь, курение, нерегулярные трапезы, слишком жирная пища. Всего этого следует по возможности избегать. Хорошим профилактическим методом является периодическое употребление травяных чаев из черники, крапивы, брусники, одуванчика, шиповника. При малейших проблемах с поджелудочной железой следует отказаться от острой и жареной пищи, слишком жирных блюд, не допускать перекусов «на ходу» и злоупотребления алкоголем.
Следует разнообразить рацион питания и сделать его более здоровым. В идеале принимать пищу нужно дробно, по четыре-пять раз в день, и между трапезами должны быть примерно одинаковые интервалы. Не менее важна умеренность в еде.
Если у человека имеются другие недуги желудочно-кишечного тракта, следует регулярно проходить исследования и консультации у врача.
Источник


