Поджелудочная железа и отеки лица
Воспалительный процесс в поджелудочной железе, или как его еще называют — острый панкреатит, может протекать в двух формах: отек и некроз. Отек поджелудочной железы наиболее часто встречающаяся патология. Это очень опасный признак, при котором есть вероятность развития абсцесса, а протоки заполняются большим количеством отслоившихся клеток эпителия и лейкоцитами. Отек создает благоприятную ситуацию для выхода всех продуктов распада в кровь, тем самым отравляя организм.
 Отёчность в поджелудочной железе может привести к смертельной онкологии.
Отёчность в поджелудочной железе может привести к смертельной онкологии.
Отек и заболевания поджелудочной железы
Как правило, отек поджелудочной — результат неправильной деятельности ферментов пищеварения, которые она вырабатывает. Нарушение функционирования чаще всего вызывает первичное заболевание. Самыми распространенными являются:
- желчнокаменная болезнь (возникает очень быстро);
- злоупотребление алкоголем (процесс длительный).
Острый панкреатит может быть вызван другими заболеваниями:
- сахарный диабет;
- повреждение поджелудочной из-за травмы или хирургического вмешательства;
- инфекционные заболевания;
- закупорка протоков;
- злокачественные опухоли.
Вернуться к оглавлению
Характерные симптомы
Патологическое нарушений функций поджелудочной проявляется четкими симптомами. Первой о себе дает знать боль. В органе находятся достаточно крупные нервные стволы. При увеличении железы в размерах они сдавливаются и человек ощущает опоясывающую боль, острого характера, исходящую из подреберья. Следом за нервными стволами реагируют нервные окончания, поэтому боль становится резче, иногда просто невыносимой. Это может свидетельствовать о воспалительном процессе головки поджелудочной.
 Отек поджелудочной железы повлияет на температуру тела, самочувствие, водный обмен, цвет кожи.
Отек поджелудочной железы повлияет на температуру тела, самочувствие, водный обмен, цвет кожи.
Отечная поджелудочная является причиной, по вине которой в кровь попадают энзимы и продукты распада, что приводит к отравлению организма. Процесс общей интоксикации приводит к отравлению организма и проявляется:
- повышением температуры;
- бледностью кожных покровов;
- сильной слабостью;
- выделением обильного пота;
- тошнотой, рвотой.
При неоднократном повторяющемся воспалении поджелудочной, можно уже говорить о хроническом процессе. При любом воспалении органа поджелудочная сразу становится отечна. Вследствие отека орган меняет свою конфигурацию и строение, изменяются каналы, клеточные элементы становятся очень плотными. Количества ферментов, поступающих в кишечник, недостаточно для полноценного процесса пищеварения. Задержка в пищеварении приводит к застою пищи, что приводит к повышенному метеоризму, вздутию и нарушению стула.
Иногда процесс отека проходит с недостаточным количеством симптомов. Ухудшается самочувствие, Чувствуется тяжесть в животе, человек теряет аппетит. Процесс пищеварения нарушается, как следствие резкая потеря веса. Ситуация очень серьезная, никакие промедления в терапии недопустимы. Поэтому принимать решения нужно даже при слабовыраженных симптомах.
Вернуться к оглавлению
Диагностика
После оценки клинической картины гастроэнтеролог обязательно прибегает к методам диагностики. Для проведения исследований используется ряд анализов:
- общий анализ крови, который должен показать наличие воспалительного процесса;
- биохимический анализ крови, отображающий наличие в ней ферментов;
- изучение мочи на наличие амилазы, которая подтверждает панкреатит;
- исследование крови на сахар;
- гастроскопия покажет наличие воспалительного процесса;
- УЗИ;
- МРТ.
Вернуться к оглавлению
Отек поджелудочной и рак
Рак — сложное заболевание. Поражение поджелудочной опухолью встречается довольно редко. Чаще всего злокачественная опухоль образуется на головке органа, реже ею поражаются тело и хвост поджелудочной. Заболевание достаточно опасно тем, что на ранних стадиях может себя никак не проявлять. Поздние стадии несут опасность в распространении зараженных раковых клеток по всей лимфатической системе. Они задерживаются в лимфатических узлах, что ведет к их уплотнению и объединению. В результате такого сложного течения болезни происходит нарушение лимфатического процесса. Образовавшийся застой является причиной появления отеков.
Поздние стадии заболевания осложняются вероятностью скопления жидкости в брюшной полости (асцит). Эффективность лечения асцита напрямую зависит от терапии основной болезни. Для лечения используют только операционные методы и химиотерапию. Положительного результата можно добиться при раннем обнаружении патологии. На поздних стадиях речь идет только о продлении жизни человека, полное излечение невозможно.
Вернуться к оглавлению
Лечение отеков при панкреатите
Лечение поджелудочной направлено на снятие признаков заболевания (отек, боль), а затем и устранением непосредственной причины. Специалистами терапия патологии назначается, опираясь на поставленный диагноз. Отек при сахарном диабете, желчнокаменной болезни или алкогольном синдроме требует индивидуального подхода. В основном при отеке с признаками панкреатита терапия включает в себя медикаментозный подход, диету и в серьезных ситуациях — хирургическое вмешательство.
Вернуться к оглавлению
Медикаменты
Общее лечение включает использование ряда обязательных медикаментов. Снять боль при отеке помогают препараты на основе спазмолитиков или новокаина. Обязательно применение медикаментов, подавляющих активность трипсина, плазмина и других панкреатических ферментов. Для избегания осложнений в виде острых инфекций назначаются антибиотики.
Во избежание повторения обострений, после назначения общей медикаментозной терапии, в назначения добавляют лекарства, устраняющие основное заболевание, вызвавшее острое состояние. Если это диабет, в назначения включают препараты с инсулином. Одним из безопасных является «Хумалог». К медикаментам длительного действия относится «Лантус», короткого действия «Новорапид».
Если причиной отека стала желчнокаменная болезнь, больному приписывают препараты на основе медвежьей желчи (урсодезоксихолевая кислота). Используя все возможные современные препараты, можно достаточно быстро снять неприятные симптомы заболевания и восстановить функции поджелудочной железы.
Вернуться к оглавлению
Диетическое питание
В период терапии поджелудочной и в дальнейшем, для профилактики повторных осложнений, пациенту рекомендуют соблюдать сбалансированное питание, которое помогает устранить признаки болезни. В острый период в течение дня рекомендован голод, в последующее время питание должно быть маленькими и частыми порциями. Назначается специальная диета:
- В основу диетического питания ложится уменьшение количества употребляемой соли, запрет соленых, копченых и жареных блюд. Из меню полностью исключить консервацию, алкоголь, сдобную выпечку;
- Все блюда для больного подаются в протертой, полужидкой консистенции. Рекомендовано приготовление на пару котлет, нежирной рыбы, куриного мяса. Из овощей разрешен картофель, а для отваров — шиповник, смородина, некрепкий черный чай.
Если отек возник из-за сахарного диабета, ограничивают поступление углеводов. Тыква, капуста, кабачки, морковь, перец отлично подходит для приготовления блюда, а картофель, кукуруза, хлебобулочные изделия, молочные продукты, фрукты для людей, больных сахарным диабетом, использовать не рекомендовано.
Вернуться к оглавлению
Хирургическая операция
При тяжелых формах осложнений показано хирургическое лечение. Тип операции зависит непосредственно от особенностей воспаления. При разрушенной структуре ткани органа применяется лапаротомия, при которой поврежденные участки удаляются. В особо сложных случаях поджелудочная удаляется полностью, иногда вместе с желчным. Образовавшееся скопление в животе жидкости врач устраняет при помощи перитонеального лаважа. Если основанием отека является нарушение головки органа, врач устраняет проблему при помощи операции. Рак тоже возможно лечить хирургической операцией.
Патология поджелудочной железы — очень опасное и хитрое заболевание. Если не проходить регулярные обследования у врачей, возникшее осложнение на начальном этапе может остаться незамеченным и проявиться в обостренном состоянии. Постоянное соблюдение диеты, регулярные обследования у специалистов помогут предупредить возникновения приступов и дополнительных осложнений.
Источник
 Патологическое нарушение функциональности поджелудочной железы воспалительного характера течения может иметь как отечную форму развития, так и некротическую. Наибольшей популярностью обладает острый отечный панкреатит. Отек поджелудочной является довольно-таки опасным признаком, обладающим высоким риском развития абсцесса, и при котором происходит наполнение протоков внушительным количеством эпителиальных отслоившихся клеточных структур и лейкоцитов. Запомните: отек поджелудочной создает все условия для того, чтобы все продукты распада попадали в плазму крови и способствовали интоксикации всего организма.
Патологическое нарушение функциональности поджелудочной железы воспалительного характера течения может иметь как отечную форму развития, так и некротическую. Наибольшей популярностью обладает острый отечный панкреатит. Отек поджелудочной является довольно-таки опасным признаком, обладающим высоким риском развития абсцесса, и при котором происходит наполнение протоков внушительным количеством эпителиальных отслоившихся клеточных структур и лейкоцитов. Запомните: отек поджелудочной создает все условия для того, чтобы все продукты распада попадали в плазму крови и способствовали интоксикации всего организма.
Причины образования патологии
Отек поджелудочной железы является результатом нарушения функциональности ферментов, вырабатываемых ею же. Патологическое нарушение функционирования ферментов может быть спровоцировано развитием желчекаменной болезни либо злоупотреблением алкоголесодержащей продукции. Острый панкреатит с отечной формой развития может иметь следующие причины образования, связанные так или иначе с поджелудочной железой:
- прогрессирующей стадией сахарного диабета,
- последствия полученной тупой травмы живота либо операционного вмешательства,
- заражение инфекционными патологиями,
- непроходимость панкреатического протока,
- развитие опухолевидного злокачественного новообразования.
Симптоматика
Развитие отечной формы панкреатита имеет ярко выраженные симптомы. Первым из которых является болезненность в области живота.
Все дело в том, что на поверхности паренхиматозного органа располагается огромное количество нервных стволовых клеток. Когда начинает развиваться отек поджелудочной при панкреатите, данный орган начинает соответственно увеличиваться в размерах, что ведет к сдавливанию этих клеток и образованию острой опоясывающей боли, берущей свое начало в зоне подреберья, с дальнейшей иррадиацией в зону поясничного отдела спины.
При задействовании в процесс нервных окончаний болезненность приобретает еще большую интенсивность с более резким характером проявления. Терпеть становится невозможно. Такие симптомы могут быть свидетельством развития воспаления в области головной части паренхиматозного органа.
Как уже было выше сказано, отечный панкреатит является первопричиной общей интоксикации всего организма, возникающей на фоне попадания продуктов распада и энзимов в состав крови. Развитие интоксикации в организме вызывает следующие симптомы:
- подъем температуры тела до субфебрильных границ,
- побледнение кожи,
- обессиливание и хроническая слабость во всем теле,
- обильный уровень потоотделения,
- появление сильного чувства тошноты, которое не редко может заканчиваться отхождением рвотных масс.

Неоднократно повторяющиеся приступы воспаления паренхиматозного органа ведут к развитию хронического панкреатита.
Запомните: любое развитие воспалительных процессов в области поджелудочной железы вызывает появление ее отечности, вследствие чего изменяется ее структурный состав, происходит изменение каналов и клеточных элементов, которые приобретают более плотную текстуру.
При отеке рассматриваемого органа того количественного состава ферментативных соединений, что вырабатываются в данной железе, становится мало для обеспечения нормальных пищеварительных процессов, что ведет к задержке пищеварения. А это, в свою очередь, вызывает застой пищи, развитие метеоризма, вздутия живота и запоры.
Иногда развитие отечности паренхиматозного органа может иметь слабовыраженные симптомы, проявляющиеся:
Развитие подобной патологии является довольно-таки серьезным нарушением, требующим немедленное лечение. Незамедлительно лечить нужно патологическое нарушение поджелудочной железы, даже если ее течение имеет слабовыраженные симптомы.
Методы диагностики
Для того, чтобы поставить точный диагноз, и начать необходимое лечение, пациента обычно направляют на следующие диагностические процедуры:
- сдачу общего анализа крови, результат клинического исследования которого должен выявить развитие воспалительного процесса,
- сдачу анализов крови на биохимию, которая поможет выявить наличие в ее составе ферментных соединений,
- сдачу общего анализа мочи, для выявления в ней амилазы, наличие которой и говорит о развитии панкреатической патологии,
- сдача анализов крови на установление уровня сахара в ней,
- гастроскопическое исследование поджелудочной железы, с помощью которого и выявляется развитие воспалительного процесса,
- КТ,
- МРТ,
- УЗИ.
Методы лечения
Лечение пораженного органа заключается в том, чтобы изначально снять развитие опухолей и всю болезненность. После чего терапевтическое лечение направляется на то, чтобы снимать все остальные признаки заболевания, и устранять причину его возникновения.
Внимание: лечение отеков паренхиматозного органа при развитии сахарного диабета, интоксикации организма алкоголесодержащими напитками либо при развитии желчекаменной патологии должно разрабатываться в индивидуальном порядке, учитывая все особенности организмов каждого пациента.
Отечная форма панкреатической патологии в большинстве случаев устраняется посредством медикаментозной терапии, назначения соблюдения специального диетического рациона питания, а в более тяжелых случаях – требуется и проведение лечения оперативным методом хирургического вмешательства.
Медикаментозная терапия
Общая терапия отечного панкреатита заключается в применении целого списка необходимых медикаментозных препаратов. Новокаин и спазмолитики помогут устранить острую болезненную симптоматику, снижающую уровень и качество жизни пациента. Также назначаются препараты, фармакологическое действие которых направлено на подавление активности особых ферментов, среди которых наибольшую опасность представляет трипсин, плазмин и др.

Для того, чтобы предотвратить развитие инфекционного процесса в организме пациента, назначается антибиотикотерапия.
Для предотвращения повторного приступа воспалительного процесса в поджелудочной железе, к общей терапии по устранению панкреатической патологии, добавляются медикаментозные препараты, необходимые для ликвидации основной болезни, спровоцировавшей образование острой формы панкреатита. Если в качестве первопричины является развитие сахарного диабета, то назначаются медикаменты, имеющие в своем составе инсулин, среди которых наибольшей эффективностью обладают:
- Хумалаг,
- Новорапид,
- Лантус.
В том случае, если развитие отека было спровоцировано прогрессирующей стадией желчекаменной патологии, то к общему терапевтическому лечению добавляются медикаменты, содержащие в своем составе урсодезоксихолевую кислоту или, как в народе ее называют, медвежью желчь.
При помощи современных медикаментозных препаратов и правильной схемы лечения устранить всю болезненную симптоматику, и восстановить нормальный уровень работоспособности поджелудочной железы можно за определенно короткий промежуток времени.
Диетический режим питания
На время лечения и после нормализации состояния в профилактических целях рекомендуется соблюдение сбалансированного рациона питания, который будет способствовать устранению признаков патологии. При обострении панкреатита рекомендуется 2-3-х дневное голодание, после чего употребление пищи должно быть дробным с небольшой порционностью.
Исключения из рациона должны составить:
Рекомендуется обогатить свой рацион питания следующими разновидностями пищи:
- котлеты, приготовленные на пару,
- нежирные разновидности мяса и рыбы,
- из овощных культур: картофель,
- смородину и ягоды шиповника использовать для приготовления отваров,
- слабый чайный напиток.

При развитии отека на фоне сахарного диабета в рацион рекомендуется включить: кабачки, тыкву, капусту, морковку и перец. А блюда из картофеля и кукурузы, а также молочную продукцию и выпечку необходимо ограничить до минимума, а лучше вообще исключить из рациона питания.
Операция
Устранение тяжелейших форм панкреатической патологии отечной формы развития требует непосредственного хирургического вмешательства.
При разрушении структуры тканей поджелудочной железы проводится лапаратомический метод оперативного вмешательства, позволяющий ликвидировать только пораженные участки органа.
Бывают особенные ситуации, когда необходима полная ампутация всего органа, изредка удаление проводится в комбинации с желчным пузырем.
Патологическое нарушение функциональности поджелудочной железы, имеющее воспалительный характер течения отечной формы является довольно-таки хитрым и опасным процессом. Регулярное обследование и посещение гастроэнтеролога, наряду с соблюдением диеты, будут способствовать предупреждению образования приступов и развития осложнений.
Тест: на определение риска сахарного диабета 2 типа

Источник
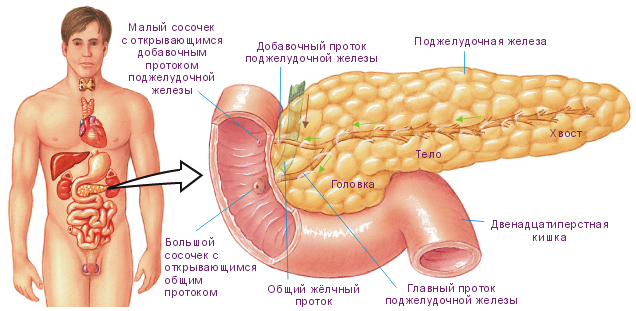
Поджелудочная железа, симптомы заболевания и методы лечения которой интересуют многих, расположена в брюшной полости и состоит из головки, тела и хвоста. Они выполняют в организме следующие функции:
- выработка ферментов,
- синтез инсулина, который отвечает за обмен сахара.
Медицинские показания
Недуги поджелудочной имеют сходную клинику, проявляясь:
- болезненностью,
- диспепсией,
- общими признаками недомогания.
Отек поджелудочной железы сопровождает большинство недугов. Чаще возникает боль под ложечкой. Симптом приступообразный. После переедания он усиливается.
Применение холода уменьшает интенсивность боли. Вынужденные позы снижают болезненность. При ощупывании живота боль усиливается.
При заболеваниях поджелудочной наблюдается тошнота, рвота, диарея. Эти симптомы не связаны с едой. Чаще признаки проявляются на ранних этапах патологии после погрешностей в диете (острой пищи, грибов, маринадов). Употребление медикаментов (сульфаниламидов, цитостатиков, сульфасалазинов) выступает пусковым фактором патологического состояния.
Тошноту вызывают диффузные изменения поджелудочной железы и раздражение нерва. Рвота , частый признак заболеваний поджелудочной (развивается в 8% случаев), который вызывается интоксикацией. Первоначально имеет желудочный характер, а затем возникает рвота содержимым кишечника. Это вызывает обезвоживание. Потеря солей приводит к гипоосмотической дегидратации.
Степени обезвоживания
Обезвоживание при поражении головки поджелудочной железы бывает нескольких степеней:
- Беспокоит незначительная жажда, одышка.
- Возникает жажда, сухость слизистых, снижается упругость кожи. Страдает система кровотока , учащается пульс, сердцебиение. Значительно сокращается частота мочеиспусканий, моча становится более концентрированной.
- Выраженные электролитные нарушения. Врач должен быстро выявить при подобном воспалении поджелудочной железы симптомы, и лечение проводят в кратчайшие сроки. У пациентов значительно страдает общее состояние: они заторможены. Резко падает давление, нарушается сердечный ритм. Кожа и слизистые высыхают, обедняется мимика, путается речь и сознание. Имеет место ацидоз, гиповолемический шок, потеря сознания и полиорганная недостаточность. Наблюдается смена запоров и поносов. В первые дни пациенты жалуются на метеоризм, задержку стула (панкреатические ферменты со слабительным действием не попадают в должном количестве в кишечник). На более поздних сроках возникает жидкий стул.
Кожные изменения при патологиях поджелудочной проявляются в виде болезненной бледности, желтушности (из-за сдавливания желчных протоков и плохого выделения кислот в кишечник). Отмечается синюшность пальцев и носогубного треугольника (следствие интоксикации, дыхательных нарушений). Иногда синюшные пятна появляются на коже пупка и боковых отделах живота , следствие нарушения кровотока в брюшной полости. При патологии поджелудочной железы отмечается анорексия и резкое снижение веса.
Поджелудочная железа. Видео
Диагностика недуга
Только комплексное обследование позволяет поставить точный диагноз, оценив сложность состояния. Исследование включает:
- Сбор анамнеза , пациента детально расспрашивают о давности недуга, распространенных признаках и их интенсивности.
- Объективный осмотр. Позволяет оценить состояние пациента. Проверяют специальные симптомы: симптом Мейо-Робсона , болезненность при пальпации левого реберно-позвоночного угла, симптом Чухриенко , боль при толчкообразных движениях в надчревье.
Возникновение в брюшной полости патологического выпота (при распаде железы) проявляется симптомами раздражения брюшины, что указывает на начало перитонита. Воспаление железы показывает анализ крови и мочи.
В клиническом анализе крови увеличивается скорость оседания эритроцитов. Лечащий врач выявляет лейкоцитоз. При значительной деструкции и присоединении гнойной инфекции появляется сдвиг формулы влево (увеличение числа сегментов и палочек в лейкоцитарной формуле). За счет обезвоживания возрастает гематокрит, отмечают относительное увеличение концентрации эритроцитов. При геморрагическом панкреатите может развиться железодефицитная (постгеморрагическая) анемия. Уровень глюкозы в крови возрастает, превышая норму.
Биохимия крови имеет особенные отклонения от нормы при панкреатите. В первые часы недуга наблюдается многократное возрастание уровня амилазы. При некрозе органа амилаза стремительно падает. Увеличивается концентрация липазы, трипсина, ингибиторов ферментов. Наиболее показательные данные , возрастание эластазы в крови. Увеличивается содержание АлАТ, АсАТ, ЛДГ (это указывает на распад клеток). Подтверждением желтухи считается повышение концентрации непрямого и общего билирубина. Ацидоз вызывает снижение уровня кальция, магния, хлоридов.
Увеличивается относительная плотность мочи, появляется белок, цилиндры, лейкоциты, эритроциты (при обезвоживании либо токсическом поражении почек). Возрастает показатель диастазы мочи. Может появиться сахар, кетоновые тела (показатель нарушенного углеводного либо белкового обмена).
Острый воспалительный процесс
Острый панкреатит , тяжелое и внезапное воспаление органа, относится к самым частым патологиям железы у человека. Недуг провоцируют злоупотребление алкоголем, патологии желчного пузыря и кишечника. Подобные диффузные изменения поджелудочной железы затрудняют отток секрета. В протоках железы повышается давление, начинается «самопереваривание» органа.
Развивается бурное воспаление, отечность и кровоизлияние в ткань железы.
Недуг развивается остро. Главный признак болезни поджелудочной железы , сильная боль под ложечкой. Она может быть опоясывающей. Боль сильная, сверлящая, постоянная. В сидячем положении уменьшается проявление симптома. При этом наблюдается тошнота и многократная рвота без облегчения. Быстро развивается общее недомогание, падает артериальное давление, ускоряется пульс. Характер боли (от тупой до острой) зависит от объема поражения, отечности и некроза, вовлечения в процесс листков брюшины (перитонит).
Болезненность обусловлена:
- раздражением капсулы железы,
- растяжением капсулы,
- сдавливанием нервных корешков,
- переполнением протоков продуктами секреции.
Редкое расположение болезненности , за грудиной, в области сердца, с иррадиацией в ключицу. При панкреонекрозе боль интенсивная, что может привести к болевому шоку, от которого наступает смерть. Такие диффузные изменения поджелудочной железы требуют немедленной госпитализации. В стационаре назначается лечение до улучшения общего самочувствия пациента. Несвоевременная и неадекватная терапия может спровоцировать переход острой формы в хроническую. Обострение хронической патологии часто протекает по типу острых приступов.
Хронический воспалительный процесс
Хронический панкреатит , длительная, вялотекущая форма патологического изменения железы.
Чаще хронический панкреатит провоцируют алкоголь, желчнокаменная болезнь, патология кишечника. Огромную роль играет плохой кровоток в железе при атеросклерозе. Отмечаются идиопатические случаи недуга, когда невозможно установить истинную причину развития панкреатита.
Течение патологии характеризуется частыми сменами периодов относительного благополучия и обострения. Первым и ярким признаком начала обострения выступает болезненность.
При поражении поджелудочной железы симптомы заболевания включают отечность, кровоизлияния. На последующих этапах орган уменьшается в размерах, его компоненты замещаются соединительной тканью.
При уменьшении размеров железы возникают жалобы на ферментативную недостаточность. Резко нарушается пищеварение. Развиваются метеоризм, поносы. Прогрессирует анорексия. Вовлечение в процесс гормональных клеток железы, продуцирующих инсулин, провоцирует клинику сахарного диабета. При этом повышается уровень сахара в крови, появляется непреодолимая постоянная жажда, увеличивается диурез.
Клиника полностью напоминает острый панкреатит. Тепло усиливает боли, а холод снижает их интенсивность.
Сложно выявить хроническую форму недуга, так как его признаки сходны с проявлением других патологий органов ЖКТ. Для подтверждения и постановки окончательного диагноза требуется проведение инструментальных исследований:
- ультразвуковой анализ (ультрасаунд),
- КТ,
- рентгенологическое обследование протоков железы.
Методы терапии
При хроническом панкреатите симптомы и лечение зависят от причины развития недуга. Терапию проводит специалист (гастроэнтеролог) в стационарных условиях. Главная задача , предупредить, облегчив обострение.
В комплексной терапии важный компонент , рациональное, правильное питание.
Диета включает в себя:
- черствый хлеб,
- нежирное мясо, термически обработанное щадящими способами (отварное, запеченное),
- каши и макароны, творожные запеканки,
- молочные продукты , нежирные (ограничивают только сливки, сметану),
- растительное масло,
- яйца , не более 1 в день,
- фрукты, компоты,
- отварная рыба, неострый сыр, винегреты, салаты,
- некрепкий чай, настои шиповника, травяные чаи.
Запрещено употреблять:
- горячие блюда,
- холодные продукты,
- мясные бульоны,
- жареные блюда,
- мороженое,
- алкоголь.
Рекомендуется отказаться от вредных привычек, активно бороться с язвами. Затем удаляют желчные конкременты. При обострении рекомендуется лечить пациента с помощью следующих медикаментов:
- Зантак , препарат, снижающий желудочную секрецию.
- Ферментные медикаменты без желчи: Панкреатин, Панцитрат, Панкреофлат. Первые сутки рекомендуют голодать, употребляя только щелочные минеральные воды, некрепкий чай.
Для обезболивания применяют Спазмалгон, Мебеверин. Длительность терапии , не менее нескольких недель. На терминальных стадиях недуга, с ярко выраженной клиникой плохого переваривания пищи, рекомендуется употреблять ферменты в высоких дозах.
Лечение поджелудочной народными средствами. Видео
Злокачественные новообразования
Отечность провоцируется другими недугами, среди которых опухоль. Чаще диагностируются такие онкологические новообразования, как рак и гормонально-активные новообразования. Рак поджелудочной имеет яркую клинику. Возникает желтуха, прогрессирует сахарный диабет. Онкологическое поражение органа проявляется тяжелым течением хронического панкреатита. Наблюдают болезненность, снижение веса, анорексию.
Чтобы выявить новообразования до проявления первых признаков онкологии, применяются инновационные методы ультразвука. Радикальная терапия недуга включает оперативное вмешательство. Иногда применяется химиотерапия, лучевое лечение.
Гормональные новообразования:
- Инсулинома , новообразование, продуцирующее большое количество инсулина. При этом возникают приступы гипогликемии. Их провоцируют длительные перерывы между приемами пищи и нагрузка. Пациенты отмечают резкое появление голода, сердцебиения, высокого давления, приступов тревоги и возбуждения. Клиника минимизируется после легкого перекуса либо парентерального введения глюкозы.
- Гастринома , опухоль, продуцирующая гастрин. При этом стремительно появляются язвы. Пациентов беспокоят постоянные поносы.
- Карциноиды , опухоль активных клеток. При этом отмечают поносы, эпизоды удушья. Имеет место краснота покровов (по типу «приливов») разной интенсивности, локализации и длительности.
Осложнения острого поражения
Разделены на ранние и поздние. Первые:
- шок при некрозе органа (ишемия сердца, анурия, гипотония, бледность, возбуждение),
- полиорганная недостаточность,
- кровотечение из ЖКТ,
- ДВС,
- психоз.
Через несколько недель проявляются поздние осложнения:
- гнойный панкреатит, перитонит,
- плевриты, пневмонии, дыхательная недостаточность.
Осложнения хронической патологии:
- механическая желтуха,
- дуоденальный стеноз,
- панкреатогенный абсцесс,
- воспаление сальника (большого, малого),
- кисты, псевдокисты,
- свищи поджелудочной (посттравматические, постнекротические).
При проявлении первых симптомов любого заболевания поджелудочной железы требуется срочная консультация врача.
Источник

