Поджелудочная железа и содержание сахара в крови
Панкреатит представляет собой группу заболеваний поджелудочной железы, которые очень сложны в диагностике. Дело все в том, что симптоматическая картина, которая появляется при их развитии, имеет большое сходство с клиническими проявлениями других заболеваний ЖКТ, поэтому для постановки точного диагноза потребуется пройти ряд диагностических мероприятий. Анализ крови при панкреатите дает наиболее обширную информацию о состоянии поджелудочной и организма в целом, поэтому он является обязательным в процессе диагностики болезни.
Кратко о заболевании
Панкреатит представляет собой заболевание, при котором в поджелудочной железе начинают развиваться воспалительные процессы. При этом наблюдается нарушение оттока панкреатического сока и активизация процессов «самопереваривания». Развитию панкреатита могут способствовать различные факторы. Среди них наиболее распространенными являются:
- вредные привычки,
- неправильное питание,
- прием некоторых препаратов,
- стрессы и недосыпы,
- холецистит,
- воспаление желчных протоков,
- дуоденит,
- сердечно-сосудистые заболевания,
- цирроз печени и т.д.
Основными симптомами этого недуга являются:
- постоянная тошнота, сопровождающаяся рвотой, после которой не наблюдается облегчения,
- снижение аппетита и массы тела,
- опоясывающие болезненные ощущения в области левого подреберья,
- повышение температуры,
- частые отрыжки,
- икота,
- повышение слюноотделения,
- белесоватый налет на языке,
- нарушение стула.

Главным признаком развития панкреатита является боль опоясывающего характера в верхней части живота
При появлении хотя бы одного признака развития панкреатита необходимо незамедлительно обратиться к врачу и сдать анализы, которые позволят подтвердить или опровергнуть наличие этого заболевания.
Какие анализы крови сдаются при подозрениях на панкреатит?
Диагностика панкреатита – сложный и трудоемкий процесс. Воспалительные процессы, развивающиеся в поджелудочной, часто проявляются симптомами, которые можно легко списать на усталость человека, недосыпы или стрессы. Жители крупных городов, где преобладает ускоренный темп жизни, часто жалуются на быструю утомляемость, усталость, снижение веса и появление различных расстройств ЖКТ. А ведь именно эти симптомы являются первыми признаками развития панкреатита и требуют незамедлительного обращения к врачу.
Следует понимать, что панкреатит является коварным заболеванием. Поджелудочная железа может на протяжении долгого времени терпеть погрешности в питании, вредные привычки и стрессы. Но в определенный момент она может не выдержать и напомнить человеку о себе острым болевым приступом. А пережив его один раз, человек уже никогда не сможет вернуться к привычному образу жизни и любые погрешности в питании или в образе жизни могут стать причиной постоянных приступов и развития тяжелых осложнений.
Именно по этой причине врач, как только слышит от больного жалобы на постоянную усталость, быструю утомляемость и расстройства ЖКТ, сразу же проводит осмотр пациента и назначает анализы. И после получения результатов исследования он принимает решение о необходимости дальнейшего обследования.
Как правило, в первую очередь пациенту назначаются такие анализы:
- биохимический анализ крови,
- общий анализ крови,
- общий анализ мочи и кала.
Если по результатам этих исследований были выявлены нарушения со стороны поджелудочной железы, назначаются более сложные диагностические мероприятия, которые включают в себя ультразвуковое исследование, компьютерную томографию, МРТ и т.д.
Для постановки точного диагноза потребуется пройти полное обследование
Общий анализ крови
При подозрениях на развитие хронического или острого панкреатита всегда назначается общий анализ крови. Он дает наиболее обширную информацию о состоянии поджелудочной железы. Однако ставить диагноз только на основании результатов данного исследования нельзя. Потребуется дополнительное обследование пациента.
При холецистите или панкреатите общий анализ крови показывает следующие результаты:
- снижение уровня эритроцитов,
- уменьшение уровня гемоглобина,
- увеличение скорости оседания эритроцитов,
- сильное увеличение уровня лейкоцитов (при этих заболеваниях уровень лейкоцитов в 2-3 раза выше нормы),
- повышение гематокрита.
Показатели анализа крови при панкреатите у женщин и мужчин могут повышаться или уменьшаться. Такие изменения обуславливаются развитием воспалительных процессов в поджелудочной железе и выбросе токсичных веществ в кровь. И чтобы понять, какие показатели указывают на развитие этого заболевания, необходимо для начала узнать их норму. Нормальные показатели крови указываются в таблице ниже.

Нормальные показатели общего исследования крови
Биохимический анализ крови
Самым информативным методом диагностики панкреатита является биохимический анализ крови. Он дает полноценную картину о состоянии организма и поджелудочной железы. При остром и хроническом панкреатите биохимическое исследование крови позволяет получить следующие данные:
- Амилаза. Представляет собой панкреатический фермент, который является ответственным за расщепление крахмала в организме. При развитии панкреатита отмечается его повышение, что свидетельствует о застое панкреатического сока в протоках поджелудочной железы.
- Фосфолипаза, трипсин, липаза и эластаза. Также являются ферментами панкреатического сока. И при развитии этого недуга их уровень в крови тоже повышается.
- Глюкоза. Уровень этого вещества в крови при панкреатите повышается из-за того, что поврежденные клетки поджелудочной железы перестают вырабатывать в нужном количестве инсулин, ответственный за расщепление и транспортировку глюкозы в клетки и ткани организма.
- Билирубин. Уровень данного вещества при панкреатите также превышает норму. Обуславливается это застоями в желчных путях, возникающими вследствие отека поджелудочной железы.
- Белок. При развитии этого недуга уровень белка понижен.
- Трансаминаза. Это вещество также повышается при воспалении поджелудочной железы, но не во всех случаях.
Следует отметить, что при получении результатов биохимического анализа крови врач первым делом смотрит на уровень амилазы, так как именно ее повышение свидетельствует о развитии острого или хронического панкреатита. Далее внимание врача переключается на уровень других ферментов.
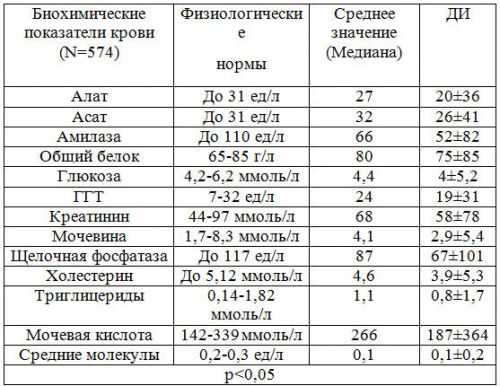
Нормальные показатели биохимического исследования крови
Нужно сказать, что все они выполняют свою роль в организме, и их снижение или повышение говорит о серьезных расстройствах. Так, например, амилаза является ответственной за расщепление углеводов, липаза – жиров. Эластаза и трипсин обеспечивают пептидную связь в белках аминокислот. Следовательно, при повышении или снижении уровня этих ферментов происходит нарушение обменных процессов, которые могут спровоцировать появление других проблем со здоровьем.
Биохимический анализ крови делается в первые сутки после того, как пациент поступает с болевым приступом в стационар. Если уровень амилазы повышен, анализ обязательно берут повторно на следующие сутки. Это позволяет отследить ее динамику и эффективность проводимого лечения.
Дополнительные анализы
Если у врача появились подозрения на развитие у пациента панкреатита, то, кроме ОАК и биохимического исследования, он может назначить и другие анализы крови. Среди них находится лабораторное исследование крови на иммунореактивный трипсин. Этот анализ является очень информативным, так как он позволяет получить данные не только о состоянии поджелудочной железы, но и других органов, что дает возможность своевременно выявить наличие у пациента осложнений на фоне панкреатита, например, гиперкортицизма, почечной недостаточности и т.д.
Для исследования иммунореактивного трипсина берется венозная кровь
Следует сразу отметить, что главным показателем развития панкреатита является снижение уровня трипсина в крови. И чем он ниже, тем менее благоприятен прогноз. Однако данный анализ в медицинской практике проводится очень редко, так как он является платным и стоит немалых денег.
Нужно также сказать, что при диагностике панкреатита довольно часто назначается анализ мочи. Но не общий, а тот, который позволяет выявить уровень трипсиногена в исследуемом материале. Этот фермент представляет собой неактивную форму трипсина и появляется он в моче только при наличии в поджелудочной железе воспалительных процессов.
Развитие панкреатита негативным образом сказывается на работе всего пищеварительного тракта. Поэтому при его возникновении практически у 9 из 10 больных отмечаются нарушения стула. Именно по этой причине обязательным в диагностике этого заболевания является сдача анализа кала. При его исследовании особое внимание уделяется:
- наличию в каловых массах жира (при нормальной работе пищеварительной системы его не должно быть),
- цвету исследуемого материала,
- наличию в каловых массах непереваренных элементов пищи.
При присутствии каких-либо отклонений от нормы можно говорить о наличии различных расстройств со стороны пищеварительного тракта. Причем для их определения вовсе не обязательно проводить лабораторное исследование. Пациент и сам может выявить подобные нарушения, если внимательно рассмотрит кал. Его обесцвечивание свидетельствует о перекрытии желчевыводящих протоков. При этом сам кал плохо смывается со стенок унитаза, что также говорит о наличии воспалительных процессов в организме. Из-за большого содержания жиров кал становится блестящим и источает неприятный резкий запах.
Как уже говорилось выше, одних только лабораторных исследований крови, мочи и кала недостаточно для постановки диагноза. Чтобы удостовериться в развитии панкреатита у человека, необходимо в обязательном порядке провести ультразвуковое исследование поджелудочной железы, а также фиброэзофагогастродуоденоскопию, которая позволит выявить нарушения в местах впадения основного панкреатического протока в 12-перстую кишку. Как правило, инструментальная диагностика проводится в условиях стационара и позволяет дать полноценную оценку состояния организма и поджелудочной железы.
Тест: на определение риска сахарного диабета 2 типа

Источник
Концентрация глюкозы в периферической крови регулируется гормонами поджелудочной железы – инсулином и глюкагоном. При воспалении, повреждении или некрозе органа этот показатель сильно изменяется в сторону увеличения или уменьшения. В статье рассмотрено, каким образом сахар в крови и поджелудочная железа связаны между собой.

Влияние гормонов железы на уровень глюкозы
Инсулин – достаточно простой по своему строению гормон, образующийся специализированными бета-клетками. Они входят в состав островков Лангерганса и представляют собой эндокринный аппарат поджелудочной.
Часть секрета продуцируется постоянно, часть – в ответ на воздействие определенных стимуляторов:
- высокая концентрация свободной глюкозы в сыворотке крови человека;
- употребление пищи, которая содержит в своем составе не только углеводы, но и белки, жиры;
- поступление в организм аминокислот (валин, аргинин);
- воздействие некоторых гормонально активных веществ (холецистокинина, эстрогена, соматостатина и т.д.).
При повышенном сахаре в крови поджелудочная железа начинает активно вырабатывать свой самый главный гормон – инсулин. Он расщепляет глюкозу, после чего связывается с рецепторами, которые расположены на клетках мышц, печени, жировой ткани. Это приводит к тому, что они открывают свои каналы для молекул глюкозы. Следовательно, из периферической крови она постепенно поступает в клетки, где продолжает накапливаться.

Механизм работы инсулина
Антагонистом инсулина выступает глюкагон – еще один гормон железы, который вырабатывается альфа-клетками островков Лангерганса. Под его воздействием ранее депонированный в клетки сахар начинает обратно поступать в системный кровоток. Таким образом, под влиянием глюкагона предотвращается выраженное снижение уровня сахаров в крови, которое может развиться вследствие усиленной секреции инсулина.
Концентрация сахара в сыворотке крови при панкреатите
При любой форме хронического либо острого панкреатита в той или иной степени нарушается функция поджелудочной железы. Это связано с тем, что в структуре органа происходят патологические изменения:
- отек паренхимы, повышение давления в Вирсунговом протоке;
- выраженное кровоизлияние в толщу железы при геморрагическом панкреатите;
- часть панкреатических клеток погибает без возможности восстановления.
Следовательно, поджелудочная железа не в полной мере синтезирует свои пищеварительные ферменты и гормоны. Проявляется это развитием белково-энергетической и панкреатической недостаточности, синдромом мальабсорбции (нарушенное всасывание питательных веществ).
Во время острого течения панкреатита, при обострении хронической формы болезни глюкоза в крови не редко повышается. Это связано с тем, что при воспалении железы снижается ее функциональная активность, а часть эндокринных клеток погибает.

Гормоны ПЖ, влияющие на глюкозу
В большинстве случаев повышенный уровень сахара при панкреатите является транзиторным состоянием и после купирования острого периода болезни самостоятельно восстанавливается.
Если же вследствие массивного панкреонекроза погибло более 90 % ткани железы, то развивается вторичный сахарный диабет.
Узнайте, какие необходимы анализы для выявления патологий поджелудочной железы, в этом материале…
Сахарный диабет и поджелудочная железа
Сахарный диабет – это тяжелое эндокринологическое заболевание, характеризующееся абсолютным или относительным дефицитом инсулина в организме. Как итог – стойкая гипергликемия, постепенное поражение сосудов, почек, нервной системы.
В ряде случаев острая нехватка гормона является следствием массивной гибели бета-клеток в результате аутоиммунного или инфекционного воспаления железы, травмы. Первичный (инсулинозависимый) диабет относится к генетически детерминированным патологиям и чаще всего манифестирует в детском возрасте.
Характер питания, избыточный вес, гиподинамия – пагубно влияют на работу поджелудочной. Приведенные факторы, особенно при их совокупности, часто приводят к нарушению толерантности к глюкозе. Вследствие этого инсулину, который в норме снижает уровень сахара в крови, становится трудно утилизировать глюкозу из-за уменьшения количества рецепторов к нему. Жировые клетки, клетки печени, мышц, просто не реагируют на гормон. Данное состояние часто называют — «предиабет».

Нарушенная толерантность к глюкозе в основе СД второго типа
Подробнее в статье: Гиперфункция и гипофункция ПЖ.
И всё же, можно ли сахар при панкреатите?
При остром панкреатите в первые дни болезни часто применяют лечебный голод, после чего больного переводят на специальную диету – стол № 5. На время болезни врачи настоятельно рекомендуют не употреблять в пищу «простые» углеводы, которые быстро изменяют уровень глюкозы в крови (шоколад, сдоба, фрукты, сахар).
Это связано с тем, что при остром панкреатите значительно страдает функция поджелудочной железы, и такой гормон как инсулин может вырабатываться в недостаточном количестве. Сахар состоит из сахарозы и глюкозы, следовательно, организму понадобится инсулин для перевода этих веществ из крови в клетки. При его временном дефиците уровень глюкозы в крови может резко возрасти, что ухудшит состояние больного.
В период ремиссии хронического панкреатита не стоит полностью отказываться от сахара, но количество углеводов следует ограничить. В день рекомендуется употреблять не более 40 г сахара, чтобы не перегружать поджелудочную железу.
Как избежать гипергликемии
Полностью обезопасить себя от стойкого повышения цифр глюкозы в крови невозможно. В острый период панкреатита больному назначается строгая диета (в первые 2-3-е суток – лечебное голодание, а затем пациента переводят на стол №5п). Это позволяет улучшить состояние и снизить риски.
Диетическое питание при воспалении поджелудочной железы полностью исключает из себя быстроусвояемые углеводы, которые могут резко повысить концентрацию сахаров. После 3-х суток голодания больного постепенно переводят на диетический стол № 5, в котором из углеводов разрешены только каши на воде (овсяная, гречневая, рисовая).
Советуем почитать:
- Картофельный сок при панкреатите;
- Ферменты для лечения поджелудочной железы;
- Рецепты салатов при панкреатите.
Людям с нарушенной толерантностью к глюкозе рекомендуется постоянно придерживаться диеты, избавиться от вредных привычек и дополнить распорядок дня дозированными физическими нагрузками.
Понравился материал: оцени и поделись с друзьями
Источник
![]() Профилактика
Профилактика
При сахарном диабете повышается уровень глюкозы в крови, часто глюкоза появляется и в моче.
В старину сахарный диабет определяли, пробуя мочу на вкус; было известно, что при сахарном диабете моча становится сладкой. Позднее выяснилось, что сахарный диабет может существовать и без появления глюкозы в моче.
Сахарный диабет втречается у людей обоего пола, различного возраста и различных профессий, живущих в различных климатических и социальных условиях. Значительно чаще сахарным диабетом болеют взрослые, но бывают случаи, когда заболевают даже грудные дети, причём в раннем возрасте заболевание протекает тяжелее, чем в возрасте 40 лет и старше.
Признаки сахарного диабета были известны ещё в древние времена, но сущность и причины развития заболевания оставались долгое время неясными. Лишь в конце XIX и в начале XX века развитие медицинской и биологической наук позволило выяснить причины этого заболевания и наметить пути его лечения. Эксперименты с удалением поджелудочной железы и с перевязкой выводного протока поджелудочной железы у собак показали определяющую роль «островковой» ткани поджелудочной железы в нормальном усвоении глюкозы. С того времени развитие сахарного диабета связывается в медицине с нарушением работы этой ткани поджелудочнЬй железы.
Так современная медицина объясняет появление и развитие представления о самой тесной связи между сахарным диабетом и нарушением работы поджелудочной железы.
Однако, у этого вопроса есть и другая сторона. Десятилетиями казавшиеся безупречными выводы, основанные на экспериментах с поджелудочной железой, не только не подтверждаются большинством случаев заболевания сахарным диабетом, но и противоречат законам элементарной логики.
Эксперименты с поджелудочной железой доказали, что определенные нарушения работы поджелудочной железы неизбежно приводят к развитию сахарного диабета. Но эти эксперименты на десятилетия отвлекли внимание исследователей от того факта, что нарушения работы поджелудочной железы, о которых шла речь в этих экспериментах, не являются единственной причиной развития сахарного диабета. Более того, для большинства случаев сахарного диабета характерна совершенно нормальная работа поджелудочной железы.
Когда же, наконец, этот факт был официально признан медициной, оказалось, что для этого большинства случаев сахарного диабета нет удовлетворительного объяснения развития заболевания, а следовательно, нет и удовлетворительных способов лечения. И, как это часто бывает в подобных случаях, вместо научного объяснения появились домыслы, а с ними и порочные методы лечения. В результате сахарный диабет медициной официально признаётся на сегодня заболеванием неизлечимым.
Во всех этих вопросах нам предстоит досконально разобраться и доказать научную несостоятельность официального мнения медицины (эндокринологии) о неизлечимости сахарного диабета.
Поджелудочная железа расположена у человека в брюшной полости позади желудка и тонкого кишечника, за брюшиной. Она осуществляет двойную секрецию, так как состоит из двух видов железистых образований.
В поджелудочной железе человека условно различают (справа налево) головку, тело и хвост. Масса поджелудочной железы 65—120 граммов, длина — 16—22 см, ширина (в области головки) 4—5 см, толщина 2 см.
Уникальное описание поджелудочной железы находим у профессора В. И. Русакова (1977): «Поджелудочная железа (pancreas) располагается горизонтально в забрюшинном пространстве позади желудка на уровне XI—XII грудных и I—II поясничных позвонков. Железа имеет тонкую нежную структуру, что не очень сочетается с названием, которое ей дали древние ученые (pan — весь, creas — мясо), сравнивая поджелудочную железу с вываренным мясом. Понятнее было бы название, отражающее тонкости очертаний и нежность этой железы.
Мне до сих пор помнится поэтическое определение анатомического положения и опасности болезней поджелудочной железы, которое в послевоенные годы в Ростовском медицинском институте давал студентам заведующий кафедрой топографической анатомии и оперативной хирургии доцент А. А. Голубев, большой знаток литературы и музыки, всегда очень умело насыщавший свои лекции впечатляющими образами. О поджелудочной железе он с вдохновением говорил: „Как нежащаяся пантера, уложила она голову в изгиб двенадцатиперстной кишки, распластала тонкое тело на аорте, убаюкивающей её мерными движениями, а чуть изогнутый хвост беспечно отклонила в ворота селезёнки — затаившийся красивый хищник, который неожиданно при болезни может нанести непоправимый вред; так и поджелудочная железа:
Прекрасна, как ангел небесный,
Как демон, коварна и зла».
И это на всю жизнь осталось в памяти: тонкое, нежное строение небольшого органа — и тяжёлые последствия при нарушении её функции и панкреатитах».
«На переднюю брюшную стенку поджелудочная железа проецируется в эпигастральной области на 5—10 см выше пупка… Внешнесекреторная (экзокринная) часть поджелудочной железы вырабатывает и поставляет через главный выводной проток в двенадцатиперстную кишку панкреатический сок (сок поджелудочной железы), содержащий ферменты, необходимые для нормального пищеварения. Эта часть поджелудочной железы составляет 97—98% всей массы железы. Часто встречается дополнительный (добавочный) выводной проток поджелудочной железы».
«Добавочный проток… имеет различные виды слияния с главным или самостоятельное впадение… Главный и добавочный протоки имеют между собой анастомозы, иногда многочисленные».
Экзокринная часть поджелудочной железы состоит из отдельных долек, разделённых соединительнотканными прослойками. В каждой дольке есть свой выводной проток и большое количество железистых мешочков (ацинусов). Выводные протоки в виде трубочек проходят между ацинусами. Величина каждой дольки поджелудочной железы около 5 мм.
Другая часть поджелудочной железы функционирует, как железа внутренней секреции (эндокринная часть поджелудочной железы). Она составляет 2—3% массы железы (около двух граммов).
Секреторные клетки, вырабатывающие гормоны, образуют специфические скопления более светлых клеток — панкреатические островки (островки Лангерганса). Число их, по разным данным, оказывается равным от 200 000 до 1 800 000. Островки Лангерганса разбросаны по всей толще железы, они располагаются в дольках железы, но распределены неравномерно. Наибольшее их количество сосредоточено в хвостовом отделе (хвост поджелудочной железы заходит в левое подреберье).
«Богатая иннервация поджелудочной железы осуществляется чревным, печёночным, верхнебрыжеечным, селезёночным и левым почечным сплетениями. Симпатические и парасимпатические нервные элементы проникают в поджелудочную железу вместе с кровеносными сосудами и образуют в ней сплетения, связанные между собой: 1) переднее поджелудочное сплетение, 2) заднее сплетение тела и хвоста железы и 3) заднее сплетение головки поджелудочной железы» (В. И. Русаков, 1977).
В составе островков Лангерганса обнаружены разные клетки — А, В, Д и PP. На долю клеток приходится: В — 70%, А — 20%, Д — 5— 8%, РР — 0,5—2% клеточной массы островков. Клетки секретируют гормоны, регулирующие углеводный, жировой и белковый обмен веществ в организме. Гормоны поступают непосредственно в кровь.
Главное внимание исследователи уделяют В-клеткам. Именно они вырабатывают инсулин («инсула» — островок) — гормон, регулирующий содержание глюкозы в крови, а также оказывающий заметное влияние на жировой обмен.
В-клетки первоначально синтезируют проинсулин. Небольшая часть проинсулина (5%) не накапливается в В-клетках и сразу выделяется в кровь. Биологически он неактивен и не может выполнять функции гормона. Основная часть проинсулина (95%) проходит дальнейшую обработку специфическими ферментами в комплексе Гольджи (одна из внутриклеточных структур), превращаясь в инсулин. В комплексе Гольджи синтезируются и накапливаются различные вещества, продуцируемые клеткой. Здесь с помощью ферментов от проинсулина отщепляется так называемый С-пептид, в результате чего образуется физиологически активный инсулин. Полученный инсулин В-клетка концентрирует в особые секреторные гранулы, накапливает в них инсулин в больших количествах, выделяя его при необходимости в кровь. За сутки вырабатывается в среднем два грамма инсулина.
Помимо инсулина, уровень глюкозы в крови регулируется еще одним гормоном — глюкагоном. Продуцируют его А-клетки панкреатических островков. Глюкагон считают физиологическим антагонистом инсулина. Если инсулин депонирует избыток глюкозы крови в виде гликогена в печени и мышцах и этим снижает содержание глюкозы в крови, то глюкагон, напротив, включает механизмы, извлекающие глюкозу из печени и повышающие этим содержание глюкозы в крови. Таким образом, глюкагон предотвращает чрезмерное снижение уровня глюкозы крови, которое может произойти при усилении секреции инсулина.
Кроме того, глюкагон подключается и тогда, когда возникает необходимость мобилизовать, расходовать жирные кислоты из жировой ткани. В то время как инсулин, наоборот, способствует синтезу и накоплению жирных кислот (липогенезу).
Эти два гормона являются не только главными регуляторами уровня глюкозы в крови среди гормонов поджелудочной железы, но считается, что они принимают участие в управлении продукцией пищеварительных ферментов. При этом инсулин стимулирует синтез пищеварительных ферментов панкреатического сока, а глюкагон тормозит их продукцию и блокирует выделение ферментов из ацинарных клеток, где они продуцируются.
Подобный антагонизм обеспечивает нормальную деятельность организма. Благодаря согласованной работе системы регуляции с участием инсулина и глюкагона содержание глюкозы в крови в здоровом организме поддерживается в определенных пределах.
А-клетки, кроме глюкагона, вырабатывают еще и гастроингибирующий полипептид (ГИП); он подавляет секрецию соляной кислоты и ферментов железами желудка, но стимулирует выделение кишечного сока. А-клетки продуцируют также и холецистокининпанкреозимин (ХЦКП), который действует заодно с инсулином, усиливая выработку пищеварительных ферментов железистыми клетками поджелудочной железы. Эти клетки вырабатывают и эндорфины — вещества белковой природы, способные подавлять болевые ощущения в организме. До недавнего времени считалось, что эндорфины продуцируются только клетками структур головного мозга. Но к их продукции оказались причастными и А-клетки поджелудочной железы.
Д-клетки островков Лангерганса вырабатывают гормон соматостатин, который можно назвать гормоном местного значения, практически не покидающим пределов железы. Он подавляет синтез белка в ацинарных клетках железы и блокирует выделение из них пищеварительных ферментов.
Панкреатический полипептид, продуцируемый РР-клетками, стимулирует выделение пищеварительных ферментов. Аналогично он влияет и на деятельность желез желудка, заставляя их вырабатывать пищеварительные ферменты.
В пище человека содержатся различные углеводы. Но в кровь могут поступать только моносахариды. Поэтому в пищеварительном тракте под действием ферментов все более сложные углеводы (кроме клетчатки) распадаются до моносахаридов. Этот процесс начинается в ротовой полости, но пища находится здесь недолго. В желудке углеводы не перевариваются из-за отсутствия необходимых для этого ферментов. Попавшие сюда вместе с пищей ферменты слюны быстро теряют активность из-за высокой для них кислотности среды. Практически весь процесс переваривания углеводов осуществляется тонким кишечником. Сюда выделяется сок поджелудочной железы, имеющий специфические ферменты, гидролизующие углеводы. Здесь же, в тонком кишечнике, моносахариды всасываются в кровь. Вся глюкоза, полученная организмом из углеводов пищи, очень быстро поступает в кровь и с нею по воротной вене в печень.
«Из углеводов только клетчатка не гидролизуется в тонкой кишке из-за отсутствия необходимых ферментов. Она поступает в толстую кишку, где распадается под действием ферментов (целлюлаз) микроорганизмов. Содержимое разрушенных растительных клеток используется для жизнедеятельности самих микроорганизмов. Часть непереваренной клетчатки участвует в формировании кала и выводится из организма» (М. В. Ермолаев, Л. П. Ильичёва, 1989).
Для обеспечения органов и тканей организма глюкозой в достаточном количестве содержание её в крови поддерживается на определённом уровне. У здорового человека при обычном питании содержание глюкозы в крови (натощак) составляет 3,4—5,5 ммоль/литр (70—120 мг в 100 мл крови, 70—120 мг% глюкозы), в моче глюкоза отсутствует. У больных сахарным диабетом содержание глюкозы в крови повышено, может появиться глюкоза и в моче.
Обычное содержание от 70 до 120 мг глюкозы в 100 мл крови называют нормальным содержанием глюкозы в крови человека, взятой натощак. После принятия пищи, имеющей в своем составе углеводы, содержание глюкозы в крови повышается, временно вызывая состояние гипергликемии (повышенного уровня глюкозы в крови).
Практически после каждого принятия самой обычной пищи содержание глюкозы в крови достигает уровня, характерного для гипергликемии. Быстро усвоить излишнее количество глюкозы из крови клетки организма не в состоянии. Мышечные, нервные и другие клетки путем окисления глюкозы с выделением энергии постепенно понижают содержание её в крови, но процесс этот длителен и не может реально противодействовать энергичному наступлению гипергликемии после принятия пищи.
Вернуться к нормальному уровню содержание глюкозы в крови может в результате следующих процессов: 1) превращения излишней глюкозы в запасные вещества (в виде гликогена и затем в виде жира, а также в виде глюкозы), 2) экскреции излишней глюкозы почками.
Для того чтобы понизить повысившуюся в результате всасывания углеводов из кишечника концентрацию глюкозы в крови до нормальной и избавить организм от временной гипергликемии, В-клетки поджелудочной железы усиливают выброс инсулина в кровь. Увеличение количества инсулина в крови, во-первых, способствует превращению избытка глюкозы в гликоген. Под воздействием увеличенного уровня инсулина в крови печень и скелетные мышцы задерживают (откладывают, депонируют) в своих клетках глюкозу, превращая её в запасную форму — гликоген. Впоследствии, когда уровень глюкозы в крови будет постепенно понижаться по мере окисления глюкозы клетками организма с выделением энергии, запас гликогена из печени используется организмом для поддержания постоянной концентрации глюкозы в крови и нормального снабжения глюкозой органов и тканей в промежутках между приёмами пищи.
Во-вторых, увеличение уровня инсулина в крови повышает проницаемость мембран всех других клеток организма для глюкозы и её активное поглощение и затем использование этими клетками для своих нужд без образования гликогена.
Такие процессы, обычные для здорового организма, позволяют при здоровом питании снижать после приёмов пищи содержание глюкозы в крови до нормы.
Если уровень глюкозы в крови продолжает оставаться повышенным, а возможности печени в хранении гликогена оказываются исчерпанными, то глюкоза может превращаться в печени из гликогена в жир, который затем накапливается в местах его отложения. В процессе превращения печенью части глюкозы в жир могут образовываться любые фракции жира. Это может быть и подкожный жир и жировая инфильтрация печени, и жир в составе липопротеидов крови.
Увеличением количества инсулина в крови организму обычно удаётся предотвращать наступление постоянной гипергликемии.
В тех случаях, когда с пищей в организм поступает большое количество углеводов и содержание глюкозы в крови превышает среднюю величину, равную 160 мг глюкозы в 100 мл крови, избыток глюкозы частично экскретируется через почки. Концентрацию глюкозы в крови, при которой почки начинают выводить глюкозу с мочой, называют почечным «порогом»; эта величина составляет от 150 до 170 мг глюкозы в 100 мл крови.
В норме при образовании мочи в почках глюкоза полностью реабсорбируется (поступает обратно в кровь) из первичной мочи, потерь глюкозы организмом не бывает. При нормальном содержании глюкозы в крови глюкоза в моче не обнаруживается. Если же уровень глюкозы в крови повышается до 150—170 мг% и более, начинается выделение части излишней глюкозы крови с мочой.
При сахарном диабете содержание глюкозы в крови может достигать 300—800 мг% и выше. В этих случаях с мочой выделяется много глюкозы. Количество мочи резко увеличивается, организм теряет много жидкости, поэтому у больного появляются жажда и сухость во рту. Выделение глюкозы с мочой носит название глюкозурии.
При большой физической нагрузке, а также при длительном голодании содержание глюкозы в крови может упасть ниже нормального содержания её в крови, взятой натощак, что приводит к состоянию гипогликемии (пониженного уровня глюкозы в крови).
При гипогликемии печень снабжает кровь глюкозой, образующейся за счет расщепления гликогена (мобилизация глюкозы), поддерживая постоянный уровень глюкозы в крови.
При необходимости в печени происходит и образование (синтез) гликогена и затем глюкозы из неуглеводных пищевых веществ (глюконеогенез). Для этого используются некоторые аминокислоты, глицерин, молочная кислота при участии в процессе ряда гормонов.
Наряду с показателем уровня глюкозы в крови (в норме 3,4—5,5 ммоль/л или 70—120 мг%, 70—120 мг в 100 мл крови) «применяется и другой — „сахар крови», который отражает содержание в крови всех веществ, восстанавливающих металлы из их окислов. Он определяется методом Хагедорна-Йенсена и величина его равна 4,44—6,66 ммоль/л (80—120 мг%)» (М. В. Ермолаев, Л. П. Ильичёва, 1989). В данном случае используется так называемая восстанавливающая способность, присущая при определённых условиях всем сахарам (не только глюкозе).
Пищевой сахар частично расщепляется на глюкозу и фруктозу уже во рту под действием ферментов слюны. Через мембраны клеток слизистой оболочки полости рта, а затем и тонкого кишечника глюкоза быстро всасывается в кровь. Концентрация её в крови повышается и это служит сигналом для выделения в кровь инсулина поджелудочной железой.
Между прочим, в полости рта сахар создает благоприятную среду для жизнедеятельности бактерий, разрушающих эмаль зубов и вызывающих кариес.
В связи с сахарным диабетом в ряде случаев придаётся важное значение отличию легкоусвояемых углеводов (сахар, мёд, виноград, варенье и др.) от сложных углеводов, содержащихся в овощах, хлебе, крупах, картофеле. Сложные углеводы всасываются медленно (вдвое медленнее глюкозы всасывается в кишечнике и фруктоза) и поэтому не вызывают резкого («залпового») увеличения глюкозы в крови. Поступая в кровь постепенно, они не способствуют пиковым подъемам этого уровня.
В-клетки островков Лангерганса в специальной литературе часто называют бета-клетками. Оба эти названия практически одинаково популярны.
Источник

