Поджелудочная железа источники развития
Поджелудочная железа – pancreas — сложная альвеолярно-трубчатая железа. Назначение её вырабатывать пищеварительные ферменты для дуоденум и гормоны, в основном, для углеводного обмена, роста и развития организма. За сутки она выделяет 1,5–2 л бесцветного и прозрачного сока насыщенного не активными панкреатическими протеазами, которые в кишке под влиянием ее ферментов превращаются в активные. Другие ферменты – амилазы, липазы, нуклеазы секретируются уже активными. Внутрисекреторная (эндокринная) часть железы создаёт инсулин, глюкагон, соматостатин, липокаин и другие гормоны для обменных процессов и роста во всем организме.
Развитие железы осуществляется из переднего и заднего выростов эпителия первичной кишки в месте образования дуоденум. Оба зачатка соединяются и врастают между листками дорсальной брыжейки, сохраняя связь с 12-перстной кишкой. При повороте и опускании желудка, редукции задней брыжейки железа и дуоденум смещаются и прирастают к задней брюшной стенке, оказавшись в забрюшинном пространстве. При этом кишка и сросшаяся с ней своей головкой железа становятся малоподвижными. Аномалия развития — добавочные дольки железы.
Топография. Железа расположена в полости живота глубоко, забрюшинно на уровне I-II поясничных позвонков и лежит горизонтально на задней брюшной стенке. Она прощупывается и осматривается через сальниковую сумку. Голотопическая проекция ее приходится сзади на верхнюю часть поясничной области, а спереди — на околопупочную и левую боковую области живота. Головка лежит в петле дуоденум на уровне первых трех поясничных позвонков.
Строение. Масса органа 80 г, длина 14-18 см, ширина 9 см, толщина 2-3 см, внутрисекреторная часть составляет 1-2% от массы железы.
В поджелудочной железе выделяют части
· Головку, расположенную на уровне I-III поясничных позвонков в петле дуоденум так, что она охватывает нисходящую часть кишки с трёх сторон. Позади головки находится нижняя полая вена, впереди — поперечно-ободочная кишка. Головка переходит в тело по вырезке на нижнем крае.
· Тело трехгранной формы с передней, задней, нижней поверхностями и верхним, передним, нижним краями. По передней поверхности расположен сальниковый бугор. Тело пересекает I поясничный позвонок справа налево, суживаясь, переходит в плоский хвост. Позади тела, кроме позвонка, находятся аорта с началом верхней брыжеечной артерии и брыжеечная часть чревного сплетения.
· Хвост уплощен и поднимается к воротам селезенки, позади него лежат правый надпочечник и верхний конец правой почки.
Железа покрыта тонкой капсулой, от которой начинаются перегородки, разделяющие панкреас на дольки. Они имеют альвеолярно-трубчатое строение. Между ними в рыхлой соединительной ткани находится внутрисекреторная часть в виде панкреатических островков Лангерганса (1-2 % от массы железы), а общим количеством от 208 000 до 1 760 000. В островках -клетки вырабатывают глюкагон, -клетки – инсулин, который открыт и выделен в 1923 году Нобелевскими лауреатами Фредериком Банктингом и Джоном Маклеодом (Канада). В 1958 году Нобелевский лауреат Фредерик Сенгер (Великобритания) установил химическое строение инсулина, что создало возможность для синтеза искусственного препарата.
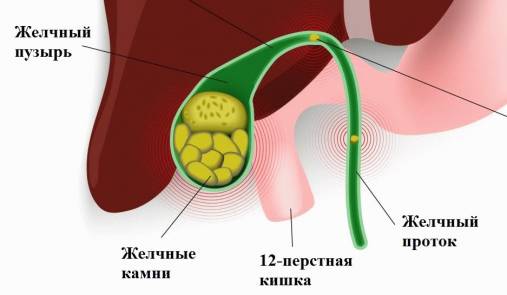
Выводные протоки долек образуют панкреатический проток, начинающийся в середине хвоста и проходящий по центру тела и головки. Он впадает в нисходящую часть 12-ти перстной кишки. В стенке кишки соединяется с холедохом, образуя печеночно-поджелудочную ампулу, открывающуюся в кишку на большом сосочке. Оба протока и ампула имеют сфинктеры, благодаря которым поочередно и порционно в дуоденум поступают поджелудочный секрет и желчь. В головке проходит добавочный проток, впадающий в кишку на малом сосочке.
Кровоснабжение осуществляется передней и задней ветвями верхней панкреато-дуоденальной артерии из гастро-дуоденальной, а также нижней панкреато-дуоденальной артерии из верхней брыжеечной артерии и короткими ветвями селезеночной артерии.
Вены впадают в селезеночную, проходящую по задней поверхности железы. Через селезеночную вену кровь от железы вливается в воротную вену печени. Артериальные и венозные сосуды многократно анастомозируют, образуя внутри железы сосудистые сплетения.
Приносящие лимфатические сосуды вливаются в панкреатические, панкреато-дуоденальные, пилорические и поясничные лимфатические узлы.
Иннервация происходит от заднего вагального ствола блуждающих нервов, чревного симпатического сплетения, нижних грудных и поясничных спинальных ганглиев. По протокам распространяются преимущественно парасимпатические волокна, по сосудам симпатические, образуя вегетативные микросплетения.
В чувствительной иннервации железы принимают участие нижние грудные и верхние поясничные спинномозговые ганглии. Особенности сегментарной иннервации и поперечного положения железы сказываются проявлением опоясывающих болей при её болезнях. Секреция железы регулируется нервами в меньшей степени, чем гастро-интестинальными гормонами, которые вырабатываются в слизистой желудка и тонкой кишки. Собственные гормоны – соматостатин, глюкагон, инсулин, кальцитонин и другие обладают в первую очередь общим воздействием на организм, но и они участвуют в регуляции работы железы и кишечника.
Возрастные особенности. Новорожденные имеют очень маленькую железу массою в 2-3 г, длиною в 4-5 см. Она лежит выше — на уровне последнего грудного позвонка. Но уже в конце первого года жизни её взаимоотношения с соседними органами и крупными сосудами (синтопия) соответствуют таковым во взрослом организме. В грудном возрасте масса железы увеличивается в два раза, к 3 годам она составляет 20 граммов, в 10-12 лет — 30 г.. В конце первого детства (5-7 лет) железа по форме, размерам, топографии приближается к взрослой.
19(III) Верхний этаж брюшной полости
Брюшина — peritoneum — перитонеум — серозная оболочка, образованная собственной соединительно-тканной пластинкой и покрытая плоским эпителием — мезотелием. Общая площадь ее у взрослого составляет 1,71 м 2. Огромные пластические, всасывательные и выделительные возможности брюшины, особенно диафрагмальной, используются при операциях, дезинтоксикации и других видах лечения.
Париетальная брюшина выстилает вместе с внутрибрюшной фасцией изнутри стенки живота: вверху — грудобрюшную преграду, внизу — диафрагму таза; спереди, по бокам и сзади — переднюю, боковую и заднюю брюшную стенки. По последней, она отграничивает забрюшинное пространство живота и его органы, сосуды и нервы. На передней брюшной стенке образуются пупочные складки: не парная срединная и парные медиальные и латеральные.
Висцеральная брюшина покрывает органы по трем вариантам: интраперитонеально (со всех сторон), мезоперитонеально (с трех сторон), экстра или ретроперитонеально (с одной стороны). Париетальная и висцеральная брюшина взаимно переходят друг в друга, образуя сальники, складки, синусы, борозды, ямки, карманы, выемки, связки, брыжейки.
Брюшная полость поперечной ободочной кишкой и ее брыжейкой, расположенными горизонтально, делится на верхний и нижний этажи. Брюшина верхнего этажа с диафрагмы переходит на выпуклую (диафрагмальную) поверхность печени, образуя серповидную, венечную и треугольные связки, которые отграничивают внебрюшинное поле печени, прирастающее к диафрагме. Накрывая печень мезоперитонеально, брюшина с висцеральной поверхности и ворот органа направляется двумя листками к малой кривизне желудка. В результате формируется малый сальник, состоящий из печеночно-желудочной и печеночно-дуоденальной связок. В последней в направлении справа налево располагается холедох, воротная вена, собственная артерия печени.
Желудок брюшина покрывает интраперитонеально, переходя на него с печени по малому сальнику. По большой кривизне оба листка соединяются и дупликатурой опускаются перед мезоколон и петлями тонкой кишки. Внизу в области таза они заворачиваются и поднимаются кверху, срастаясь с нисходящей дупликатурой брюшины, достигая мезоколон и над ней переходят в заднюю париетальную брюшину. Верхний листок брюшинной дупликатуры экстраперитонеально покрывает панкреас и поднимается на заднюю брюшную стенку и диафрагму. Нижний листок переходит в брыжейку поперечной ободочной кишки. Длинная и широкая складка брюшины, состоящая из 4-х серозных листков и жира между ними, свисает книзу и кпереди от мезоколон и петель тонкой кишки. Это и есть большой сальник с желудочно-ободочной, желудочно-селезе-ночной и желудочно-диафрагмальной связками.
Париетальная брюшина в верхнем этаже образует три сумки: печеночную — для правой и квадратной долей печени, преджелудочную — для желудка, селезенки, левой доли печени, сальниковую — для хвостатой доли печени, поджелудочной железы, задней стенки желудка.
Печеночная сумка вверху ограничена диафрагмальной брюшиной, с медиальной стороны — серповидной связкой, сзади — венечной и треугольной связками, латерально и спереди — брюшной стенкой, снизу — мезоколон и её правым изгибом. Преджелудочная сумка вверху имеет диафрагмальную брюшину, спереди и сбоку — брюшную стенку, снизу — мезоколон и большой сальник, сзади – малый сальник, переднюю поверхность желудка и начало большого сальника.
Самая глубокая сумка — сальниковая. В неё сверху нависает хвостатая доля печени. Внизу граница проходит по брыжейке поперечно-ободочной кишки и задней пластинке большого сальника, спереди — по малому сальнику, задней стенке желудка и желудочно-ободочной связке, сзади — по брюшине задней стенки живота. Полость сальниковой сумки имеет карманы: верхний сальниковый — у ножек диафрагмы, селезеночный, нижний сальниковый — у брыжейки мезоколон и большого сальника. Через сальниковое отверстие (2-3 см в диаметре), расположенное позади печеночно-дуоденальной связки, она сообщается с печеночной сумкой. Через это отверстие можно войти пальцем и ощупать заднюю стенку желудка, переднюю поверхность панкреас, хвостатую долю печени, аорту, нижнюю полую вену и другие органы.
Дата добавления: 2015-01-30; просмотров: 1215; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Да какие ж вы математики, если запаролиться нормально не можете??? 8526 — | 7387 — или читать все…
Читайте также:
Источник
Вырабатывает панкреатический сок. В этом соке ферменты: трипсин, химотрипсин, амилаза (расщепляет углеводы), липаза (расщепляет жиры). Экзокринная часть – 97% массы поджелудочной железы.Эндокринная функция связана с выработкой основного гормона: инсулина, а также глюкагона,
соматостатина, VIP-гормона и панкреатического полипептида. Эти гормоны имеют большое значение в регуляции углеводного, жирового и белкового обмена в тканях. Недостаток инсулина приводит к сахарному диабету.
Эндокринная часть – 3% массы поджелудочной железы. Развите
В эмбриогенезе поджелудочная железа закладывается из эпителия среднего отдела кишки, которая врастает в мезенхиму. Из эпителия образуется секреторный отдел, а из мезенхимы – сосуды и соединительнотканные прослойки. Экзокринная часть уже обнаруживается в конце 3 недели, а эндокринная
– к концу 3 месяца эмбрионального развития.
СТРОЕНИЕ
поджелудочная железа сложная, разветвлѐнная железа, имеет выраженную дольчатость. Снаружи покрыта тонкой соединительнотканной капсулой, от которой отходят внутрь перегородки, которые выражены в меньшей степени. В междольковых соединительнотканных перегородках расположены выводные протоки и кровеносные сосуды – это междольковые образования. В дольках – экзокринные секреторные отделы, эндокринные (в виде островков) и внутридольковые выводные протоки (вставочные и общие внутридольковые протоки).
Экзокринная часть. Представлена секреторным отделом – ацинусом. Это образование в виде мешочка, состоящего из 10-12 клеток. Клетки имеют конусовидную форму. Ядро – в базальной части. Здесь
же и синтетический аппарат (гранулярная ЭПС, митохондрии). Поэтому базальная часть окрашена базофильно и она гомогенна. В апикальной части скапливаются гранулы секрета, они окрашены более оксифильно. Поэтому апикальная часть оксифильная – зимогенная (зимоген = профермент). Выделенный зимоген превращается в активный фермент в полости 12-перстной кишки.
Секрет поступает из секреторного отдела во вставочный протоки. Они короткие, могут непосредственно выходить из секреторного отдела. Могут располагаться сбоку от секреторного отдела. (Могут быть вставлены в секреторный отдел. В этом случае в центре секреторного отдела появляются центро-ацинозные клетки – клетки вставочного протока). Вставочные протоки могут быть материалом для образования новых секреторных отделов. Особенно это выражается в первые годы после рождения или при повреждении поджелудочной железы.
Более крупные выводные протоки выстланы призматическим эпителием. В выводных протоках располагаются тонкие прослойки в собственной пластинке. Междольковые выводные протоки более крупные в области головки поджелудочной железы, меньше в области тела, а в области хвоста могут быть не обнаружены. Эти выводные протоки выстланы призматическим эпителием. Выражена собственная пластинка, бокаловидные клетки и имеются пучки мышечных клеток, которые выполняют роль определѐнного сфинктера, особенно в месте выхода в 12- перстную кишку.
Регенерацияэкзокринного отдела у взрослых почти не выражен. Из-за малого количества соединительной ткани очаги некроза быстро генерализуются, и воспаление распространяется по органу.
Эндокринная частьимеет не менее важное значение, т.к. каждый 20-й человек страдает сахарным диабетом. Эндокринная часть представлена в виде островков Лангерганса-Соболева. Количество островков до 1,5 млн., в каждом островке 20-40 клеток. В эндокринных островках выделяют 5 типов клеток.
70-75% — В-клетки – это клетки, вырабатывающие инсулин – главный гормон этих островков. Окрашены базофильно, занимают центральную часть этих островков. Зернистость крупная. Инсулин, выделяемый в островках, действует на рецепторы клеток печени и мышечных структур. В печѐночных клетках в каждой клетке содержится до 150 тыс. рецепторов к инсулину. При воздействии на эти рецепторы происходит изменение проницаемости цитомембраны для глюкозы, и сахар попадает в клетку, из него образуется гликоген. Таким образом инсулин снижает сахар в крови. Его недостаток приводит к повышению сахара (сахарный диабет).
А-клетки – окрашены ацидофильно. Расположены в островках по периферии. Их 20-25%. Содержат крупные ацидофильные гранулы. Эти гранулы содержат гормон глюкагон. К нему имеются рецепторы (до
200 тыс. рецепторов на клетку). Глюкагон, воздействуя на рецептор, запускает механизмы внутриклеточного распада гликогена, и глюкоза выводится в кровь. Глюкоза является энергетическим материалом.
D-клетки, вырабатывают соматостатин, их 5%. Они блокируют процесс секреции: и экзокринную, и эндокринную часть поджелудочной железы.
D’-клетки. Вырабатывают вазоинтестинальный пептид, который снижает артериальное давление, расширяет сосуды, что косвенно усиливает кровообращение и секрецию.
РР-клетки. Вырабатывают панкреатический полипептид. Усиливает секрет желѐз желудка и поджелудочной железы.
Кровоснабжение поджелудочной железы представлено артериями, которые разветвляются до капиллярной сети. Отток идѐт по венам, лимфатические сосуды хорошо выражены. Иннервация осуществляется вегетативной и нервной системой.
Источник
ПЖ в эмбриогенезе формируется из двух зачатков кишечной энтодермы — дорсального и вентрального — и из мезенхимы. Дорсальный зачаток развивается раньше вентрального: он появляется на 3-й неделе эмбриогенеза из печёночного дивертикула и первичной кишечной трубки, в то время как вентральный — только на 4—5-й неделе из развивающейся ДПК (из протокового отрезка средней кишки).
Иногда появляются сразу два вентральных панкреатических зачатка. Возможностью образования двойного вентрального зачатка и последующего его аномального развития объясняется механизм формирования кольцевидной ПЖ, что рядом авторов рассматривается как атавизм.
Основные процессы дифференпировки морфологических структур ПЖ происходят в период с середины 6-й до 12-й недели внутриутробного развития. В середине 5-й недели гестации ПЖ и ДПК входят в состав единого мезенхимального комплекса, отграниченного от полости тела. Этот тканевой комплекс соединен вентральной брыжейкой с желудком, а дорсальной — с задней стенкой полости тела. Формирующаяся ПЖ на этой стадии развития представлена системой ветвящихся трубочек, расположенных в толще мезенхимы. На 5-й неделе эмбрионального развития уже определяются два изолированных друг от друга отдела ПЖ, один из которых (вентральная часть) располагается в едином тканевом комплексе с ДПК, а другой (дорсальная часть) — лежит свободно в толще дорсальной брыжейки.
На 6-й неделе эмбрионального развития вентральная часть ПЖ по-прежнему плотно прилежит к ДПК, располагаясь с ней в едином тканевом комплексе. В середине 7-й недели эмбрионального развития начинается слияние вентрального и дорсального отделов ПЖ. Вентральный зачаток при этом вращается по часовой стрелке позади ДПК и срастается с дорсальным зачатком.
После слияния панкреатических зачатков происходят последовательные изменения формы органа. Так, в зависимости от гестационного возраста эмбриона, ПЖ по форме напоминает запятую, затем имеет форму вопросительного знака, приобретает булавовидную, а затем S-образную форму. Начиная с 8-й недели развития железа напоминает «лежащую» латинскую букву «S».
С середины 11-й-начала 12-й недели впервые можно говорить о формировании крючковидного отростка, который огибает формирующиеся верхние брыжеечные сосуды. Из вентрального зачатка формируются крючковидный отросток и нижние 2/3 головки ПЖ, затем из дорсального зачатка развиваются шейка, тело, хвост и верхняя часть головки органа.
Из протока вентрального зачатка, срастающегося с дорсальным зачатком, развивается главный панкреатический (вирсунгов) проток (ГПП), который служит основным дренажом ПЖ (см. рис. 1-1, CD). Проксимальный проток дорсального зачатка, известный как добавочный (санториниев) проток ПЖ, обычно сохраняется и открывается в ДПК через малый сосочек.
Во 2-й половине внутриутробного развития появляются дольки ПЖ и соединительнотканные междольковые перегородки. В этот период определяется топография синтеза белков: цитоплазматическая локализация, а также увеличение темпов синтеза. На 6-м месяце в ациноцитах видны секреторные гранулы, содержащие белки с амило- и липолитической активностью. Дифференцировка клеток ацинусов и протоков завершается к концу беременности.
Во время роста и вращения ДПК (см. рис. 1-1, показано стрелкой, CD) вентральный зачаток ПЖ перемещается к дорсальному, и впоследствии они срастаются. Первоначально общий жёлчный проток прикрепляется к вентральной части ДПК и сдвигается вокруг её дорсальной части, в то время как сама ДПК вращается. ГПП формируется в результате сращения дистальной части дорсального панкреатического протока и всего вентрального панкреатического протока.

Рис.1-1.Эмбриогенез поджелудочной железы: а–г — схематическое изображение последовательных этапов развития поджелудочной железы с 5-й по 8-ю неделю эмбрионального развития; д–ж — схематические изображения поперечных срезов через двенадцатиперстную кишку и развивающуюся поджелудочную железу
Таким образом, к 12-й неделе внутриутробного развития в ПЖ определяются основные структурные образования в зачатковой форме, или на той или иной стадии формирования. Их последующая дифференцировка обеспечивает весь диапазон функционирования не только в пренатальном, но и в постнатальном онтогенезе. Эндокринные участки железы (островки) развиваются как зачатки из начальных отрезков переднего и заднего протоков между 10-й и 14-й неделями гестации. После 16-й недели эндокринная часть ПЖ отделяется от протоков, приобретает собственное кровоснабжение и становится независимой от протоковой системы железы.
Нервная и сосудистая системы ПЖ начинают формироваться на 6—7-й неделе внутриутробного развития.
Формирование кровеносной системы заканчивается одновременно с дифференцировкой апинарных клеток к 7-му месяцу гестации. Формирование иннервации заканчивается в постнатальном и детском периоде. Морфофункциональное развитие ПЖ завершается только в возрасте 18—20 лет. После 40—50-летнего возраста намечаются гипотрофические изменения органа, связанные со склеротической трансформацией его кровеносных сосудов.
Аномалии при повороте или сращении зачатков развивающейся ПЖ могут приводить к специфическим врождённым аномалиям, таким как агенезия (аплазия) ПЖ, удвоение и как частный его случай — расщеплённая ПЖ (pancreas divisum), эктопическая ткань селезёнки в ПЖ, кольцевидная (pancreas annulare), добавочная ПЖ (pancreas aberrans), аномальное, панкреатобилпарное соустье, холедохоцеле и др.
Маев И.В., Кучерявый Ю.А.
Опубликовал Константин Моканов
Источник