Поджелудочная железа как лечить малышева
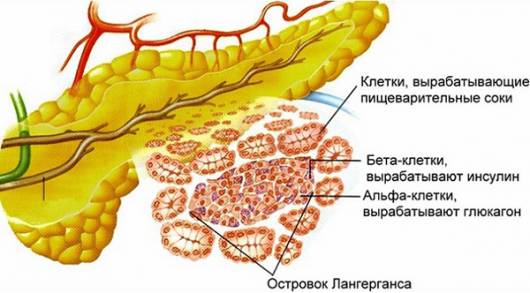
Поджелудочная железа очень значима для организма человека, так как играет важную роль в процессе пищеварения, расщепляет белки с жирами и углеводами, вырабатывает инсулин – незаменимую часть эндокринной системы. Заботиться об этом органе, по словам врачей, нужно особенно внимательно, так как он плохо восстанавливается, а его пересадка не так проста и дорого стоит. С поджелудочной железой связано много болезней, к примеру, сахарный диабет и различные опухоли, но в этой статье мы расскажем именно о панкреатите, потому что с ним как раз можно справиться самостоятельно.
Причины панкреатита
Среди провокаторов развития аномалии на первом месте алкогольные напитки, нередко сочетаемые с жирной пищей. При этом можно не пить алкоголь постоянно, литрами. Удар по поджелудочной железе способен нанести привычный для многих пикник с шашлыком и выпивкой. Также специалисты говорят о вторичных панкреатитах, развивающийся на фоне желчекаменной и язвенной болезни.
У некоторых запуск болезни обусловлен вирусным гепатитом или паротитом, мононуклеозом, атеросклерозом аорты и узелковым периартериитом. Наследственности и такой привычке как курение эксперты тоже отводят не последнее место среди причин начала проблемы. Но иногда бывает так, что недуг даёт о себе знать без видимых причин. Такой панкреатит называют идеопатическим.
Стадии и симптомы панкреатита
Сначала, как правило, проявляется боль в животе разного характера. Например, возможна болезненность в виде полупояса, то есть от левого подреберья до правого, больше ощутимая с левой стороны. Также бывает опоясывающая боль, когда к описанным симптомам можно добавить боль в спине и грудной клетке снизу. Все эти признаки дебютируют или становятся сильнее через несколько часов после еды.
На следующей стадии кроме указанных явлений появляются новые: метеоризм с неустойчивым стулом и нарушениями усвоения глюкозы. Может начаться сахарный диабет. К третьей стадии боль становится меньше, зато более яркими оказываются проблемы со стороны эндокринной системы. Наконец, во время последней стадии можно заметить аномальное функционирование больного органа, в частности, диарею и высокий уровень сахара в крови. Обострения сменяются ремиссией. При обострении кроме боли появляются рвота с тошнотой, а иногда и проходящей желтухой.
Первая помощь при приступе панкреатита
Как только были отмечены первые симптомы рассматриваемого состояния (речь идёт об обострении), нужно вызвать «скорую». До прибытия врачей рекомендуется сделать следующее:
— оставаться голодными и даже не пить, чтобы не начал вырабатываться панкреатический сок, из-за которого область поражения может увеличиться, затронуть другие органы и осложнить ситуацию;
— лечь (при рвоте нужно лежать на боку) и попробовать расслабить мышцы живота (к слову, некоторым справиться с болью помогает подтягивание коленей к груди);
— поместить на область живота что-то холодное, чтобы затормозить воспалительный процесс.
Специалисты не советуют устранять болевой синдром с помощью лекарств, так как клиническая картина станет менее информативной, а также следует учитывать низкую эффективность препаратов во время панкреатического приступа. Но если боль нестерпимая, лучше взять дротаверин, спазмалгон, но-шпу (о том, что были приняты определённые лекарства, обязательно сообщается врачам). Что касается обострения хронического недуга, здесь показаны покой, холод и голод. Эти меры позволят достичь ремиссии.
Острый панкреатит и питание
Специалист в рамках терапии на этапе завершения обострения (во время ремиссии) должен сориентировать по нормам диеты. Подходящие продукты дают возможность влиять на работу поджелудочной, контролировать ход заболевания. А при недуге, присутствующем постоянно, следовать пищевым рекомендациям придётся всю жизнь.
Следует знать, что приступ требует соблюдения периода голодания в течение двух-пяти дней (ориентируются на тяжесть состояния). На вторые сутки допустимо употребление щелочной воды в тёплом виде (она уменьшит кислотность). Можно просто взять чистую воду или приготовить отвар на основе плодов шиповника (слабый).
Если самочувствие улучшилось, на 3-6 сутки рекомендованы жидкие зерновые каши (но никаких добавок в виде масла, сахара и молока). Когда с момента начала приступа пройдёт шесть дней, в рацион включают вегетарианские овощные супы, нежирные бульоны, слабый чай, постную рыбу и тд.
После того, как приступ сойдёт на нет, назначают общую диету с учётом стадии аномалии. Например, хроническая форма подразумевает коррекцию питания во время ремиссии с ориентировкой на данные, касающиеся функций поражённого органа в условиях нехватки ферментов.
Общие правила питания в период ремиссии
Гастроэнтерологи советуют людям с хроническим панкреатитом обратить внимание на некоторые важные моменты, касающиеся рациона. В частности, следует:
— разделить суточный объём пищи на пять-шесть небольших порций, причём они должны быть не очень большими, чтобы облегчить упростить работу для пищеварительной системы;
— соблюдать температурные пределы, то есть не есть слишком холодную и горячую еду – идеальна приближенность к температурным показателям человеческого тела, в то же время разрешённый максимум равен 60°С;
— ограничить поедание колбас, копчёностей, острого и жирного, консервов, специй и приправ, полуфабрикатов (все они могут запустить обострение), а также отказаться от продуктов, в которых присутствует грубая клетчатка (например, бобовые, белокочанная капуста), газированных и содержащих кофеин напитков, сладостей с кремами, шоколада, алкоголя и тд;
— составить новый рацион из «мягкой» пищи, то есть готовить на пару, делать супы-пюре, перетирать овощи и тп.;
— обогащать организм в течение суток не более 60 г жиров, до 60-120 г белков и 300-400 г углеводов (при расчёте играют роль активность человека, масса тела и другие факторы)
В списке разрешённых продуктов обозначены:
— отварные гречка, рис, мелкие макаронные изделия, овёс;
— нежирные сорта рыбы и мяса, индейки и курицы (подразумеваются их варка или готовка на пару);
— пшеничный, немного подсушенный хлеб, сделанный из муки 1 или 2;
— овощные супы-пюре и омлет из белка (последний запекают или делают на пару);
— патиссон, кабачок, тыква, свекла и морковь, картофель (принцип приготовления тот же);
свежие молочные продукты (кефир, творог, простокваша, сыр, не отличающийся остротой, а также молоко) с низкой жирностью и кислотностью, без консервантов и красителей;
— немного подсолнечного и сливочного масла;
— не кислые и не слишком сладкие фрукты, ягоды;
— джемы, желе из ягод и фруктов, муссы, варенье, мёд и тд;
— частая вода, минеральная негазированная щелочная вода, слабо заваренные чаи, соки на основе фруктов, морсы (некислые), настои и отвары (например, из шиповника).
Но независимо от стадии болезни табу накладывается на свинину, мясо утки и гуся, баранину, чеснок, грибы. Нельзя любые маринады и соленья, щавель, бобовые. Исключается редька, капуста в свежем виде, виноград и сок из него. Также придётся забыть, например, о бананах, какао, мороженом, корице.
Домашние средства для лечения панкреатита
Заниматься устранением проблемы, будь то приём лекарств или применение рецептов народной медицины, можно только после консультации с врачом. Плюс, стоит иметь в виду, что оздоровительное воздействие на дому возможно только при хронизации процесса, но хорошим эффект будет только при следовании всем рекомендациям специалиста. Ко всему прочему, человек должен находиться в спокойной обстановке и состоянии, отдыхать (не исключают постельный режим).
И хотя основной упор делают на диету, можно дополнительно поддержать свой организм с помощью киселя из овса (как вариант). Для его приготовления понадобится промытый, залитый водой и настоявшийся в течение суток овёс. После этого основной компонент высушивают и измельчают, чтобы получить муку. Последнюю разводят с водой, кипятят пару минут, оставляют постоять треть часа. Затем получившийся кисель можно пить, но он полезен, только пока свеж (перед употреблением напиток процеживают, остужают). Также свежим советуют пить сок, полученный из двух-трёх клубней картофеля. Получившиеся после отжима 150-200 мл сока пьют дважды в день перед едой.
А вот траволечение показано только в том случае, если используются травы, оказывающие желчегонное, спазмалитическое, укрепляющее влияние на организм. К числу распространённых и действенных сборов относится сочетание календулы, ромашки и тысячелистника. Все составляющие берутся по столовой ложке и завариваются примерно в 250 мл кипятка. Когда состав настоится в течение получаса, его можно пить по 100 мл до еды (за 30-40 минут) от четырёх раз в день. Можно снять симптомы сборами трав: семена укропа смешать с листьями перечной мяты (по три части), плодами боярышника, цветами бессмертника (2 части) и цветами аптечной ромашки (одна часть). Настой необходимо по полстакана пить за час до еды трижды в день.
Ещё при панкреатите подходит кора барбариса. Её измельчают и в количестве одной столовой ложки заливают кипятком (приблизительно 200 мл). Через полчаса отвар можно охлаждать, чтобы затем начинать с его употребления каждый приём пищи (разовая дозировка – столовая ложка). Помимо этого есть бессмертник (3 ст.л), который в союзе с горькой полынью (1 ст.л) и цветками ромашки (2 ст.л) образует отличный сбор. Процесс, как в вышеописанных случаях, далее заключается в заваривании ингредиентов (300 мл кипятка) и охлаждении. В результате средство применяют по 100 мл шесть раз в день.
Лекарства при обострении панкреатита
Во время острой стадии используют препараты направленного действия, то есть:
— цитостатики, которые не позволяют воспалению развиться дальше;
— спазмалитики и обезболивающие, холинолитики;
— средства, обладающие антисекреторным эффектом, а также блокираторы выработки ферментов (это помогает избежать некроза тканей органа и осложнений);
— антибиотики (понадобятся, если воспалительное явление сочетается с гнойными очагами, инфекцией);
— анти-интоксикационные, электролитные и другие растворы (позволяют снизить уровень концентрации в крови пищеварительных ферментов).
Справиться с возможными тошнотой и рвотой помогут такие лекарства, как мотилиум или церукал. Их принимают три раза в день по таблетке за 30 минут до еды. А чтобы уменьшить боль, не обойтись без препаратов, снижающих выработку соляной кислоты в желудке, к примеру, омепразол и фамотидином (курс от 10 до 14 дней). С помощью ферментных препаратов удастся сократить секрецию ферментов поджелудочной железы, что позволит ей работать с меньшей нагрузкой. Врачи советуют панкреатин (30000 ЕД до 5 раз в день) или креон (25000 ЕД примерно за 20 минут до приёма пищи). Курс лечения около 30 дней.
Для снятия спазмов желчных протоков следует пить спазмолитиками (ту же но-шпу по несколько таблеток три раза в течение дня) с переходом через три-четыре дня на дюспаталин в количестве 200 мг. Его употребляют несколько раз в день приблизительно месяц. Ко всему прочему, специалисты часто советуют терапию витаминами А, С, Д, К, Е и группы В.
Как бы там ни было, чётко нужно запомнить только одно: самое главное при лечении панкреатита – отказ от вредных привычек и принятие здорового образа жизни, чтобы поджелудочная железа работала нормально, а самочувствие всегда было хорошим.
Елена Малышева о панкреатите и его лечении
Источник
Виды медикаментов для лечения
С помощью специальной медикаментозной терапии можно снизить симптомы заболеваний поджелудочной железы, улучшить её функциональность и предотвратить развитие осложнений на фоне панкреатита.
Для лечения поджелудочной железы используется несколько групп препаратов:
- Ферментативные средства для поджелудочной железы
С их помощью производится лечение и ускорение работы протоков. Вследствие этого повышается метаболизм питательных веществ, улучшаются процессы пищеварения.
Поджелудочная железа вырабатывает ферменты. Без их достаточного количества человек может ощущать вздутие, тяжесть в животе, а также страдать от диареи или запоров. Изменение консистенции стула причиняет сильный дискомфорт. (Панкреатин, Мезим, Креон, Фестал.)
- Спазмолитики для поджелудочной железы
Задача этих препаратов – расслабить гладкую мускулатуру брюшных мышц и устранить боль различной интенсивности. Лечение спазмолитиками является быстрым и эффективным. (Папаверин, Но-Шпа, Спазган, Спазмалгон).
Противомикробными препаратами осуществляется лечение сопутствующей инфекции. Лекарства назначаются только после консультации врача. Поджелудочная железа должна быть полностью обследована.
Основная задача нейтрализаторов соляной кислоты – понижение кислотности, улучшение пищеварения и оказание обволакивающего действия на слизистую желудка. Поджелудочная железа после антацидов нормализует работу. Лечение может проводиться длительное время.
- Обезболивающее для поджелудочной железы
При панкреатите происходит резкое сжатие протоков, сопровождающееся резкой и пульсирующей болью. Такие таблетки становятся первой помощью. Обезболивающее находит применение при внезапных болевых ощущениях.
Боль при поражении поджелудочной железы может быть очень сильной. В этом случае требуется незамедлительное лечение. (Баралгин и другие анальгетики).
Применяются для снижения выработки лишней кислоты и ферментов железы. Поджелудочная железа не может обходиться без антисекреторных препаратов, незаменимых в гастроэнтерологической практике. Такое дополнительное лечение положительно влияет на все органы ЖКТ. (Ранитидин, Фамотидин).
Применение медикаментов
Лечение поджелудочной железы не основывается на приёме одного конкретного препарата.
Поджелудочная железа во время обострения подвергается резкому спазму, который в большинстве случаев вызывает интенсивную пульсирующую боль. Она может не прекращаться длительное время, изнуряя больного.
В это момент важно начать лечение приступа в домашних условиях до приезда скорой помощи.
Спазмолитики
Лечение спастических болей поджелудочной железы проводится спазмолитиками. После их приёма происходит расширение протоков железы.
Вместе с ними можно закрепить действие, приняв любой ферментативный препарат. Поджелудочная железа избавится от лишней нагрузки и войдёт в привычный рабочий режим.
Даже после приёма активных препаратов поджелудочная железа может сохранять ощущение притуплённой боли. Этому способствует воспаление, которое вызывает панкреатит.
Для устранения негативного влияния на левую сторону в область поджелудочной железы прикладывается грелка с холодной водой. Нельзя злоупотреблять этим приёмом, процедура не делается больше 15 минут.
Прежде чем начать лечение, следует обратиться за помощью к специалистам!
Видео: Здоровье с Еленой Малышевой
Как ухаживать за поджелудочной: Елена Малышева
Тут мы размещаем самые лучшие, интересные, познавательные, полезные видеоролики о том, как сохранить здоровье, вести здоровую жизнь, питаться, лечиться и так далее.
Нравится какой то видеоролик про здоровье? Предложите его нам разместить здесь и возможно он скоро появится, его смогут увидеть тысячи пользователей, или же добавьте его самостоятельно чуть ниже в комментариях с помощью соцсети ВКонтакте. Всем будет польза.
143, 125 | 2 год. назад | 1102 — 290
Скачайте картинку (превью) к видеоролику выбрав размер
Видеоматериал именуемый «Елена Малышева. Лечение острого панкреатита» был опубликован автором «Елена Малышева» 2 год. тому назад, его уже успели просмотреть 43, 125 раз. Видеоролик понравился 102 и не понравился 29 пользователям сайта Zdorovoe.tv.
В этом выпуске телепередачи «Жить здорово!» с Еленой Малышевой вы узнаете как лечить острый панкреатит. Вредная энергия — энергетические напитки. Безотходное домашнее хозяйство.
Угрожает ли вам острый панкреатит?
Поджелудочная железа является пищевым процессором организма человека. Когда ее работа нарушается – развиваются опасные заболевания. Чаще всего это панкреатит, при котором происходит воспаление органа.
Эта болезнь довольно распространенная – 40 случаев на 100 000 людей. Ее опасность заключается в развитии ряда осложнений при некорректной либо несвоевременной терапии, что приводит к летальному исходу в 15-90% случаев.
Чтобы не допустить смерти и не позволить острой форме панкреатита стать хронической, важно быстро диагностировать заболевание и провести адекватное лечение. Узнать о том, чем опасно воспаление поджелудочной железы, как его распознать и лечить можно, посмотрев передачу «Жить здорово» (выпуск от 17 декабря 2015 года), ведущей которой является врач-терапевт и профессор Малышева Елена.
Признаки хронического панкреатита
На первой стадии развития болезни вы можете почувствовать боли в животе разного характера. Например, боль, словно в виде полупояса: от левого подреберья до правого, больше ощутимая с левой стороны.
Также бывает опоясывающая боль – к уже описанным симптомам можно добавить боль в спине и грудной клетке снизу. Все эти симптомы появляются или становятся сильнее через несколько часов после еды.
Во время следующей стадии кроме описанных признаков болезни появляются новые: метеоризм с неустойчивым стулом и нарушениями усвоения глюкозы. Может начаться сахарный диабет.
К третьей стадии боль становится меньше, зато сильнее проявляются нарушения эндокринной системы. Во время последней стадии можно заметить нарушение функций больного органа (диарея с высоким уровнем сахара в крови).
Обострения сменяются ремиссией. При обострении кроме боли появляются рвота с тошнотой, а иногда и проходящей желтухой.
Как распознать болезнь
Несмотря на низкую распространенность панкреатита, он опасен своими осложнениями. Поэтому важно вовремя его диагностировать.
Чтобы обнаружить болезнь или исключить ее Елена Малышева и ее коллеги в программе «Жить здорово о панкреатите» предлагает провести простой тест. Для этого нужно ответить на ряд вопросов:
- Есть ли болезненные ощущения в верхней части живота в правой стороне, отдающие в спину?
- Как часто происходит дефекация и какую консистенцию имеют каловые массы?
- Происходит ли потеря веса при отсутствии изменений в привычном рационе и образе жизни?
Елена Малышева в видео, посвященном панкреатиту, объясняет: когда стул жирный и ничего не всасывается из полученной пищи в организм такое состояние называют стеатореей. Также профессор отмечает, если воспалена железа при нормальном режиме питания человек может беспричинно худеть.
Видео: профессор Огулов о симптомах
Симптомы заболевания :
- Сильные боли в подреберье, опоясывающие боли
- Боли со стороны спины, ближе к бедрам
- Рвота (иногда с желчью) и тошнота
- Сухость во рту
- Отсутствие аппетита
- Частые отрыжки
- В согнутом состоянии боли снижаются
- Повышение температуры (редко)
- Слабость и повышенная потливость (липкий пот)
- Побледнение кожных покровов
- Понижение давления (артериального)
- Учащение сердцебиения
- Иногда — пожелтение кожи и белков глазных яблок
К острому приступу боли в поджелудочной железе могут привести длительные приемы алкоголя, чрезмерный разовый прием, а так же курение, камни в желчном, увлечение жирной пищей.
Все эти факторы вместе — значительно увеличивают риск внезапного воспаления. В основном лечение такой болезни проводится с помощью медикаментов. В первую очередь следует соблюдать специальную диету при панкреатите. Острое воспаление исключает питание вообще, до облегчения симптомов.
Стоит беспрекословно слушаться врача, т.к. не употреблять таблетки или передозировка препаратами может выйти в острую форму уже другого заболевания — панкреатита с тяжелыми осложнениями!
Связано это с тем, что поджелудочная находится в районе «солнечного сплетения», и воспаление железы переходит на большое количество нервных узлов ее окружающих, вызывая множественные сильнейшие острые боли.
Профессор А. Т. Огулов.
Заболевания органов пищеварительной системы более чем опасны для здоровья и жизнедеятельности человеческого организма. Патологическое функционирование хоть одного составляющего узла системы пищеварения влечёт за собой некачественное поступление полезных веществ, что отрицательно отображается на самочувствии человека и его организме в целом.
Отличия в симптомах между гастритом и панкреатитом: как правильно поставить диагноз.
Гастрит и панкреатит – это воспалительные заболевания компонентов пищеварительной системы человека, которые очень похожи в проявлениях и симптоматике, однако, имеющие разное происхождение и отличающиеся последствиями. Схожесть симптомов заболеваний очень часто становится причиной неправильной самостоятельной диагностики недуга, а, соответственно, и нерационального лечения.
Чтобы лечение болезни давало положительные результаты, важно правильно поставить диагноз, с чем может справиться только квалифицированный медик, на основании результатов исследований. Так как оба заболевания являются очень опасными для человека, попробуем разобраться и отличить гастрит от панкреатита, ведь обе эти болезни поражают пищеварительную систему больного.
Особенности протекания гастрита и панкреатита и их последствия
Гастрит – это заболевание, характеризующееся патогенными процессами в желудке, которые провоцируются неправильным питанием человека, перееданием, употреблением вредной продовольственной продукции. А также стимулировать развитие болезни могут пагубные привычки, стрессы или действие вредных для здоровья человека микроорганизмов.
Недуг имеет много разнообразных форм, которые различаются в зависимости от его происхождения и протекания. В общем, гастрит можно назвать болезнью, которая характеризуется воспалительными процессами на слизистом покрове стенок желудка, усложняющейся вследствие несвоевременного или неправильного лечения.
Если начальные формы гастритов лечатся не очень сложно, то последствием игнорирования недуга могут быть перерастание в хроническую форму, язву или даже рак желудка, которые излечить полностью очень сложно или даже невозможно.
Панкреатит – это воспалительный разлад поджелудочной железы, который может развиваться вследствие нерационального питания, а именно употребления жирных, острых продуктов, попадания в организм токсичных веществ при курении или частом употреблении спиртных напитков, долгого приёма лекарственных препаратов.
А также прогрессированию панкреатита сопутствуют желчнокаменная болезнь, почечная недостаточность и разнообразные заболевания желудочно-кишечного тракта.
- 1Симптомы геморроя
- 2Причины развития заболевания
- 3Виды геморроя
- 4Методы исследования и лечения
- 5Общие рекомендации
1Симптомы геморроя
Народные средства
(Лечение поджелудочной железы травами и народными средствами. )
С помощью нетрадиционной медицины проводится активное лечение и купирование симптомов, которые вызывает воспаление и острый панкреатит.
Для поддержания поджелудочной используются многочисленные травы – лопух, хвощ полевой, спорыш, манжетка, ромашка и даже цикорий.
Рекомендовано систематическое лечение настоями и отварами. Благодаря этому железа быстро приходит в норму, восстанавливая свою функциональность.
Это существенно облегчает состояние больного и помогает ему вернуться в привычный образ жизни. Если лечение народными средствами в домашних условиях применяется регулярно и в течение длительного времени, поджелудочная излечивается полностью.
Лечение овсом
Её хорошо поддерживается универсальным средством от многих болезней – овсом. Он улучшает работу поражённого органа уже после нескольких приёмов. Это проверенное средство прекрасно зарекомендовало себя.
Достаточно включить овсяную кашу в ежедневный рацион. В лечение поджелудочной железы включается овсяное «молоко» — специальное блюдо обладает большим эффектом, чем простая каша.
Приготовление:
- 100 грамм овса;
- 0,5 л. воды
Лечение проводится только неочищенными зёрнами. Они промываются и варятся в воде на слабом огне. Через 40 минут крупа снимается и рубится в кашицу. Затем её снова ставят на огонь и проваривают минут 20.
Источник