Поджелудочная железа питание беременность
Беременные женщины должны особенно тщательно следить за своим состоянием. При болях в животе, частой тошноте нужно немедленно обратиться в больницу. Ведь раннее диагностирование панкреатита поможет избежать побочных последствий подчас родов. Все женщины знают, что во время беременности нужно правильно питаться, чтобы нормально развивался плод. Однако как до беременности, так и во время женщины могут пренебрегать основными правилами питания, что может вызвать заболевания желудочно-кишечного тракта. Одним из наиболее опасных заболеваний пищеварительной системы является панкреатит. На начальных стадиях его можно легко избавиться с помощью лечебной диеты без побочных последствий. Если злоупотреблять вредной пищей после диагноза панкреатит можно значительно ухудшить своё состояние. Он может перерасти в хроническую форму или вызвать сахарный диабет. Поэтому особенно во время беременности нужно менять свой рацион, насыщать его полезными продуктами.
Питание при панкреатите у беременных
Панкреатит у беременных частое явление. Преимущественно причинами его возникновения является несоблюдение рациона и режима питания, заболевания желудочно-кишечного тракта. Также причиной панкреатита может быть сжатия маткой поджелудочной железы и злоупотребления витаминными препаратами. Поэтому врачи при боли в верхней части живота у беременных рекомендуют им немедленно обратиться в больницу. На ранних стадиях панкреатита можно легко вылечить его с помощью лечебной диеты. Врач поможет её составить.
Правильно складной рацион поможем сначала ликвидировать неприятные симптомы, а потом вылечить панкреатит.
При обнаружении панкреатита во время беременности нужно соблюдать основные правила питания:
- Беременные женщины при панкреатите должны соблюдать 5–6-разового питания.
- Для одного приёма пищи нужно брать еду богатую на питательные вещества, одна порция пищи должны быть небольшой.
- Пищу нужно хорошо пережёвывать, таким образом, для её переваривания не нужно будет много пищеварительных соков и в измельчённом виде она лучше усваивается.
- Беременные должны исключить из своего рациона жареную, острую, жирную пищу и консервацию.
- Беременные должны отказаться от наваристых бульонов, жирных супов, острых заправок и соусов.
- При панкреатите очень вреден шоколад, кофе, поэтому от них нужно отказаться.
- Потреблять блюда нужно тёплыми.
- При беременности нужно включать в меню отваренные блюда и приготовленные на пару. От жареной пищи нужно полностью отказаться.
- При панкреатите не следует включать в свой рацион сухофрукты, а также лук, чеснок, капусту, редьку, брюкву.
- В течение дня беременные должны выпивать достаточно жидкости. Они могут пить чистую воду, травяные чаи, настои, компоты. Вода способствует улучшению обмена веществ.
Беременные должны хорошо следить за тем, что они потребляют, ведь это влияет не только на их здоровье, но и на здоровье ребёнка. Они должны регулярно посещать врача, ведь выявить панкреатит у беременных очень трудно. Врачи часто не могут распознать болезни желудочно-кишечного тракта при беременности, поэтому нужно провести комплексное обследование.
Меню при панкреатите у беременных
Беременные для нормального развития ребёнка должны потреблять весь комплекс полезных веществ. Поэтому в состав их меню должны входить достаточно разнообразные продукты. Калорийность ежедневного рациона должна достигать 3000 килокалорий. Разрабатывать меню должен врач, он подберёт наиболее полезные продукты, способствующие восстановлению работы поджелудочной железы и которые благотворно влиять на развитие плода.
Рацион беременных при панкреатите должен содержать достаточно большое количество белковых продуктов и богатых витаминами и минералами. Белки играют важную роль в формировании плода и восстановлении повреждённых тканей. При панкреатите беременные должны обязательно включать в своё меню белковую пищу, чтобы восстановить поджелудочную железу. Полезные белковые продукты при панкреатите у беременных:
- нежирное мясо и рыба (говядина, курятина, крольчатина, треска, щука, окунь);
- молочные продукты (кефир, простокваша, нежирный сыр);
- яйца;
- фасоль и бобы.
При беременности нужно включать в своё меню больше сложных углеводов, а вот от простых придётся отказаться. Углеводы необходимы для обеспечения беременной энергии, к тому же они участвуют в синтезе некоторых соединений. Поэтому в рационе должны присутствовать следующие продукты:
- отрубной хлеб;
- крупы (гречневая, овсяная);
- макароны из твёрдых сортов пшеницы;
- овощи и фрукты.
При панкреатите из рациона беременных не нужно исключать жиры, они поддерживают эластичность сосудов. Однако злоупотреблять ими не нужно, к тому же не все жиры могут потреблять беременные при панкреатите. Среди продуктов, которые содержат жиры, беременные могут включать в свой рацион:
- сливочное масло;
- растительные масла (кукурузное, оливковое, подсолнечное).
В ежедневное меню при беременности должны обязательно входить витамины и минералы. Поэтому в свой рацион нужно включать животную и растительную продукцию.
Пример меню при беременности:
1. Завтрак. На завтрак беременные должны брать продукты богатые сложными углеводами и белками. Поэтому большинство специалистов рекомендуют на завтрак брать овсянку на молоке, нежирный творог с фруктами, гречневую кашу с кусочком отварного мяса. С напитков нужно отдавать предпочтение травяному или зелёному чаю с лимоном, они дадут заряд энергии и бодрости на весь день.
2. Второй завтрак. Первый перекус должен включать продукты богатые минеральными веществами и витаминами. Поэтому беременные должны потреблять фруктовые и овощные блюда.
3. Обед. На обед при панкреатите нужно отдавать предпочтение жидким блюдам. Лучше всего подойдут овощные и крупяные супы. Дополнять меню нужно картофельным пюре с тушёными овощами. Из напитков можно брать компот, кисель.
4. Полдник. Второй перекус должен бить лёгким. Поэтому беременные могут брать молочные продукты или фрукты.
5. Ужин. На ужин можно подавать разнообразные каши, картофельное или морковное пюре, отварные овощи. Из напитков нужно отдавать предпочтение чаю.
Источник
Основой терапии панкреатита является соблюдение правильного режима питания. При обострении заболевания больному назначается жесткая диета, и в этот период из-за сильного болевого синдрома у него отсутствует аппетит.
Диета при обострении панкреатита – это отказ от продуктов, повышающих кислотность в желудке и вызывающих активную работу ферментов. По рекомендации врачей диеты нужно придерживаться и после снятия симптомов обострения воспаления поджелудочной, не менее 8-12 месяцев.

Основой терапии панкреатита является соблюдение правильного режима питания.
В рацион пациентов должны входить блюда, приготовленные на пару или отваренные, протертые или измельченные. При обострении воспаления поджелудочной запрещено употреблять:
- обжаренные продукты;
- блюда, приготовленные на гриле;
- копчености;
- жиры после термической обработки.
Масло сливочное и растительное добавляется холодным в готовые блюда.
Что такое правильная диета при обострении панкреатита
Воспаление поджелудочной железы вызывается проблемами желчного пузыря, так как эти органы связаны общим желчным протоком. А заболевание желчного пузыря напрямую связано с нарушениями питания.
Соблюдение основных правил питания снимает боль при остром приступе и улучшает состояние больного органа при хроническом панкреатите.
Диета при лечении обострения воспаления поджелудочной железы у взрослых состоит в следующем:
- ограничение употребления жиров;
- дробное питание, не менее 5-6 раз в день;
- полный запрет газированной воды, напитков с кофеином;
- отказ от приема холодной и горячей пищи, и напитков;
- полный запрет на употребление алкоголя;
- прекращение употребления продуктов усиливающих секрецию.
Пациентам с воспалением поджелудочной железы рекомендуется употреблять не больше 2 л жидкости в день и недосаливать пищу. Максимальное количество соли, разрешенное больному в день, – 10 г, сахара – 30 г в день. Это связано с тем, что из-за проблем с оттоком желчи поджелудочная отекает и отечность нужно быстро снять.
В ранний период
Если возникли симптомы обострения воспаления поджелудочной – сильно выраженный болевой синдром и признаки интоксикации, – пациентов переводят на полное голодание. Оно может длиться 1-3 дня в зависимости от состояния больного. Тщательно соблюдается водный режим, можно пить теплую воду 8 раз в день по полстакана. Водопроводную воду заменяют минеральной без газа.
Голодание не должно быть длительным, так как может снижаться иммунитет и ухудшаться функционирование желудочно-кишечного тракта.
Первый этап
При уменьшении болей пациентам с воспалением поджелудочной назначается парентеральное питание. При этом питательные вещества вводятся внутривенно. На данной стадии желудочно-кишечный тракт не задействуется.
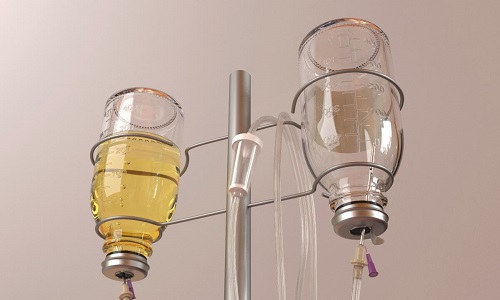
При уменьшении болей пациенту назначается парентеральное питание путем ввода веществ внутривенно.
Следующая часть первого этапа диеты при обострении панкреатита – энтеральное питание. Пациента кормят смесями через зонд. Этот этап начинается при стихании функциональных расстройств пищеварения.
Второй этап
На 5-6-й день в рацион больного добавляют белковую пищу. Количество жиров и углеводов, вводимых с пищей во время обострения воспаления поджелудочной, сводится к минимуму. По этому рациону пациенты с воспалением поджелудочной питаются в течение недели. Все блюда на втором этапе употребляют только жидкие или полужидкие для облегчения их переваривания в желудочно-кишечном тракте.
Меню
Следующий этап в предупреждении приступов панкреатита – диета № 5. Пациентам добавляют углеводную пищу, размер порции – около 100 г. Готовят каши на воде из овсянки, манки, гречки, риса. Перед употреблением их протирают в блендере. Из перечисленных круп варят также слизистые супы. Можно употреблять пюре из картофеля или моркови, фруктовый кисель, слабо заваренный чай с сахаром. В каши добавляют молоко. Из мяса и рыбы готовят паштеты и пюре.
Пища при воспалении поджелудочной готовится в пароварке или на водяной бане.
Врачи рекомендуют придерживаться рациона диеты № 5 всю жизнь.
Рецепты блюд
Разрешенные продукты при воспалении поджелудочной на 1 день (6 приемов пищи: завтрак, подкрепление, обед, полдник, ужин, за 2 часа до сна):
- Сухарики из пшеничного хлеба или галеты – 50 г.
- Крупяной протертый суп-пюре на легком овощном отваре.
- Мясное суфле или котлеты на пару из курицы или говядины, паштет из паровой рыбы. Эти блюда готовятся из смеси рыбного или мясного фарша, молока и яичного белка.
- Яйца всмятку или белковый омлет с минимумом масла для запекания.
- Паровые запеканки или пудинги из пресного творога. В них может добавляться отварная гречка или рис.
- Вязкие протертые каши на воде, можно с добавлением молока (1:1).
- Протертые овощи, сваренные на пару (морковь, кабачки, картофель, цветная капуста).
- Печеные протертые яблоки.
- Кисель, слабый чай, фруктовые, овощные соки и муссы. Для их приготовления ягоды и фрукты взбивают блендером и разбавляют водой.
- Отвар шиповника. Рецепт: 2 ст. л. сухих ягод залить с вечера в термосе 2,5 ст. кипятка, перед употреблением процедить.
При беременности
При появлении признаков обострения воспаления поджелудочной у беременных женщин их немедленно госпитализируют. У них возникает проблема с выработкой инсулина. Этот фермент поддерживает необходимый уровень сахара в крови, что требуется для правильного развития плода.
При воспалении поджелудочной у беременной женщины нарастает угроза прерывания беременности, поэтому больной следует немедленно начать питаться по диете № 5п. Кроме того, терапия воспаления поджелудочной включает прием лекарственных препаратов и ввод внутривенно специальных растворов для разбавления крови.
При панкреатите рацион питания беременных состоит в основном из белковой пищи.
Им следует употреблять:
- нежирные сорта рыбы;
- говядину, курятину, индюшатину;
- омлеты, приготовленные на пару;
- нежирный и некислый творог;
- кефир;
- сухари из вчерашнего пшеничного хлеба.
Что можно есть при панкреатите?
Диета стол 5. Что можно? Что нельзя?
Из рациона исключается жирная, острая, соленая, консервированная пища. Сокращается употребление сырых фруктов и овощей. Разрешаются сладкие сорта груш и яблок. Пища больных, страдающих приступами при воспалении поджелудочной, готовится на пару и подается в протертом виде. Разрешается добавлять в пищу лишь немного соли, чтобы снизить отечность организма. Питьевой режим включает щелочную воду и отвар шиповника.
Врачи в период беременности не рекомендуют лечить народными средствами приступы воспаления поджелудочной, поскольку это может привести к отклонениям в развитии плода в утробе матери.
Источник
Воспалительный процесс поджелудочной железы, во многих случаях становится причиной прерывания беременности. Поэтому малейшие подозрения на данную патологию, панкреатит требует срочного диагностирования, а при беременности, необходимое немедленное и правильное лечение. Панкреатит – серьезное заболевание, которое имеет прямое отношение к пищеварительному тракту беременной женщины, при неблагоприятных условиях для человека, провоцирует отравление плода токсинами, вызванными некрозом тканей поджелудочной железы.
лечение панкреатита при беременности
Что говорить о беременной женщине, если даже на здорового человека он оказывает сильное отравляющее организм воздействие. Что же стало причиной его возникновения в организме беременной женщины?
Почему развивается заболевание
Воспалительный процесс в поджелудочном органе, характеризуется повреждением тканей железы панкреатическим соком и ферментами. Возникающее воспаление, создает трудности в переваривании пищи, соответственно организм недополучает необходимые полезные микроэлементы и витамины. При ношении плода, это спровоцирует отсутствие поступлений в развивающийся организм нужного количества необходимых для его развития веществ, что вызовет опоздание в развитии. В худшем случае, воспаление по лимфе передастся плоду, что вызовет его отмирание.
почему развивается заболевание
Появление панкреатита при беременности провоцирует давление плода, увеличенной матки, на протоки панкреатического сока или желчегонных путей. Выделяемые ферменты и сок, начинает скапливаться в протоках, где начинает активироваться и разъедать ткани протоков и самого органа поджелудочной железы. Возникает воспалительный процесс, затрудняющий работу ЖКТ и пищеварительной системы человека.
Существуют причины проявления панкреатита при ношении плода:
- передавливание протоков поджелудочного органа увеличенной маткой;
заболевания ЖКТ; - болезнь печени, почек;
- хронических язв (желудка, двенадцатиперстной кишки);
- снижение иммунной системы из-за беременности;
- вирусные инфекционные заболевания;
- химическое отравление медикаментами.
Панкреатит, а также его симптомы и признаки проявления при беременности, необходимо лечить на ранней стадии развития, так как откладывание данной проблемы навредит плоду и самой женщине.
Симптомы панкреатита у беременных
Панкреатит имеет свои симптомы и признаки проявления при беременности:
- Постепенно нарастающая тошнота, которая может быть принята за токсикоз. Рвота первый признак неполадок в системе поджелудочного органа.
- Возможное увеличение температуры тела, до невысоких показателей – 37,3-37,5 .
- А также ощущение тяжести в области желудка и левого подреберья. Постепенно болевой синдром увеличивается и переходит в состояние колющей импульсной боли. Следующий этап развития – появление опоясывающего болевого синдрома.
- Жидкий или каше подобный стул, с увеличенной частотой дефекации. Кал становится блестящим из-за не переработанных жиров.
- Вздутие области живота, посторонние шумы (перекатываемые пузыри воздуха).
- Нарушение аппетита, сна.
Перечисленные факторы, могут также быть причинами беременности, но данное заболевание серьезное и требует лечения. Поэтому необходимо провести консультацию с доктором.
консультация с врачом при панкреатите
В некоторых случаях заболевание проходит без симптомов или частичное их проявление, что воспринимается беременными как токсикоз или ошибкой в питании. Самочувствие носителя заболевания, сильно страдает на фоне развивающейся болезни поджелудочного органа.
Что же делать при подозрении на проблемы с железой? В первую очередь не расстраиваться и пройти консультацию у врача.
Что послужит толчком для проведения процедур диагностики? Патология панкреатит, имеет свои панкреатические симптомы, и лечение беременных, требует осторожного приема препаратов и правильного диетического питания.
Методы диагностики панкреатита у беременных
При беременности проводят щадящие методы диагностирования панкреатита. Поэтому для выявления и установления правильного диагноза, применяют простые методы диагностики воспалительного процесса поджелудочной железы:
- сдача общего анализа крови;
- в химическом составе крови выявляют количество амилазы и липазы;
- выявление также амилазы в моче;
- проводят общий анализ кала;
- УЗИ железы.
диагностика панкреатита во время беременности
Перечисленные виды диагностики хронического панкреатита во время беременности, помогут точно установить причину заболевания и назначить правильное лечение, диетический стол.
Формы панкреатита у беременных
Формы воспаления поджелудочной железы при беременности не отличаются от обычных проявлений болезни:
- хроническая форма панкреатита;
- острая форма воспаления поджелудочной.
Хронический панкреатит – болезнь, которая не зависит от возраста. В основном болезнь зарабатывается в молодости в момент учебы, стрессовых ситуаций. При заболевании, у женщин возникает вопрос, как проходит заболевание при беременности и не навредит ли оно развивающемуся плоду? Данное заболевание является тяжелым, но при правильном лечении, удается купировать негативное влияние на плод, что дает шанс рождение ребенка без патологий.
здоровая поджелудочная
Что же касается острой формы панкреатита, то она бывает легкая и тяжелая. Легкая форма – отек поджелудочного органа, без патологических изменений. Тяжелая форма – развивающийся некроз тканей приносит серьезные изменения в лимфатической системе беременной женщины и влечет возможность потери ребенка.
Как лечить панкреатит при беременности
Проводя лечение от панкреатита при сопровождающейся беременности, терапию проводят под пристальным вниманием врача. Даже при назначении медикаментозного лечения, общее состояние женщины и будущего ребенка, оставляют свой след и жесткое ограничение в употребляемых препаратах. Поэтому панкреатит при беременности лечить должен только доктор, а лечение и терапию желательно проводить в стационарном покое.
Как и при обычных формах панкреатита, лечение начинается с установления диетического питания. Находясь в положении, беременной требуются определенные группы витамин, поэтому диетолог должен тщательно просчитать употребление пищи, чтобы не навредить плоду. А также из рациона убирают соленое, кислое, горькое.
отвар шиповника для снятия кислотности
Кислотность в желудке и кишечнике снимают с помощью обильного употребления шиповника, чаев, при этом не стоит переусердствовать, так как это может плохо сказаться на развитии в утробе плода. В употреблении пищи присутствуют пробиотики, пребиотики, что помогает снять симптоматику заболевания железы. Правильное выполнение назначений врача, даст увеличенный шанс, выносить здорового и крепкого малыша.
медикаменты при лечении панкреатита
Данная патология требует правильного лечения, а с помощью диеты, полностью себя не исцелить. Поэтому все равно придется принимать медикаменты, для восстановления функций железы.
- Дополнительные ферменты. Мезим, Фестал, Креон – эти препараты приносят в организм недостающие ферменты, что улучшает работу пищеварения. Их необходимо принимать строго перед едой.
- Антациды. Алмагель, Гевиксон. Данные медицинские средства снижают кислотность панкреатического сока, что способствует снятию воспалительного процесса. Употребляют за 25 минут до приема еды.
- Перистальтики. Тримедат. Средство разрешено для употребления беременным женщинам. Этот препарат купирует обратный ток панкреатического сока в поджелудочный орган, что снижает вероятность развития некроза тканей.
- Желчегонные средства. Аллохол, Холосас. Восстанавливают отток желчи и улучшают пищеварение.
- При острых болях рекомендуют употребление спазмолгетиков. Но-шпа, Спазмалгон. Правда препаратами злоупотреблять запрещено, так как они вызовут расслабление матки.
Все употребления медицинских препаратов согласовываются с лечащим врачом.
Показания к хирургическому лечению
Проведение хирургического лечения при панкреатите бывает экстренно или срочно и проводится в первые часы обострения заболевания или начальные дни приступов. Показателем является закупорка соска двенадцатиперстной кишки, с развитием перитонита.
При отсроченном хирургическом вмешательстве, операцию проводят в фазе развития некроза тканей или брюшины. Такая операция проводится спустя 15-16 дней после острого приступа и госпитализации больного.
здоровая железа и некроз
Плановая операция. Данный тип вмешательства проводится при отсутствии прогресса в лечении и наоборот развитие патологии. Предпосылкой станет полное отсутствие возможности снять болевой синдром. Перед операцией проводится полное повторное диагностирование, что поможет убрать возможные ошибочные диагнозы и мнения.
Диета при лечении панкреатита у беременных
В момент лечения панкреатита, основное правило – диетическое питание. Сложность составляет только ношение плода. Поэтому только правильный просчет количества необходимых витамин, полезных веществ будущему ребенку, способен просчитать врач-диетолог. Диета общего стола при панкреатите:
- бульон куриный вторичной варки;
- нежирные сорта мясных продуктов;
- нежирный творог;
- кефир;
- овощи с низким содержанием клетчатки;
- каши на воде;
- минеральная негазированная вода.
Питание осуществлять в перетертом виде и небольшими порциями, часто. Это снимет нагрузку на больной орган и ускорит выздоровление. Отчего желательно отказаться в питании:
- жирная пища;
- конфеты;
- консервы;
- свежей выпечки;
- яблоки и многие другие продукты, способные спровоцировать раздражение поджелудочной железы и ее стенок.
Источник

