Поджелудочная железа плотность что это
Эхогенность в медицине – это термин, относящийся исключительно к ультразвуковой диагностике. Он характеризует способность тканей отражать ультразвуковые волны, задерживая их проникновение в более глубокие слои. Соответственно, чем орган плотнее, тем больше волн он отразит, тем более светлым будет изображение на экране монитора. Такое состояние трактуется, как повышение эхогенности структур.

Физические основы эхогенности поджелудочной железы
Ультразвуковой датчик излучает ультразвуковые волны, которые легко проходят через воздушные структуры и отражаются от более плотных. В норме поджелудочная железа имеет среднюю плотность ткани (не жидкую, не плотную) и равномерно отражает волны всей своей поверхностью. Возвратившиеся волны улавливаются этим же датчиком, что регистрируется на экране монитора.
Важно! Повышение или понижение эхогенности поджелудочной железы – это не диагноз. Подобные изменения – это лишь признак наличия хронического патологического процесса в органе. В данном случае врач обязан назначить дополнительную диагностику с целью установления основного заболевания и коррекции терапии.

Важно!
 Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Читать далее
В каких случаях повышается эхогенность ткани поджелудочной железы
Повышение проницаемости поджелудочной железы могут изменяться в норме либо при возникновении какой-либо патологии. Таким образом, повышение эхогенности – признак таких заболеваний и патологических состояний как:
- Липоматоз – жировое перерождение ткани органа. Нормальные панкреатоциты заменяются клетками жировой ткани – адипоцитами. В результате этого процесса поджелудочная железа уплотняется и постепенно перестаёт в полной мере выполнять присущие ей функции. Липоматоз может наблюдаться в норме у пожилых людей. У молодых людей и людей среднего возраста перерождение поджелудочной железы по типу липоматоза – признак серьёзной системной патологии, требующей дообследования.
- Фиброзирование – замещения нормальной ткани поджелудочной железы плотной соединительной тканью. На экране монитора будет виден очаг уплотнения, неровные контуры поджелудочной железы, бугорки на е поверхности. Фиброзирование – исход хронического долго текущего воспалительного или инфекционного процесса, в результате которого соединительная ткань прорастает отмершие клетки, тем самым закрывая дефект в органе.
- Отёк капсулы и стромы поджелудочной железы. Данное явление наблюдается в острую фазу панкреатита. При этом сам орган набухает, уплотняется. Одновременно наблюдаются диспепсические расстройства: рвота, жидкий стул, метеоризм и вздутие живота.
- Раковое перерождение поджелудочной железы. Рак может прорастать в орган целиком или в его часть. Опухолевая ткань имеет структуру, отличную от нормальной, что на мониторе фиксируется как участок повышенной эхогенности. В пользу рака говорят симптомы похудения и слабости, снижения аппетита. При подозрении на рак больного направляют на дополнительное обследование.
- Прогрессирующая гибель клеток поджелудочной железы вследствие токсического отравления, панкреатита. Больной при этом будет находиться в тяжёлом состоянии симптомами болей в животе, гипертермией, рвотой.
- Сахарный диабет 1 или 2 типа.

Виды эхогенности структур и тканей
Повышение эхогенности принято классифицировать по временному критерию. Выделяют временное и постоянное повышение эхогенности структур.
- Постоянные – это результат липоматоза, фиброзирования, ракового перерождения, сахарного диабета, когда в органе уже наступили необратимые изменения. Лечение медикаментозными препаратами не может полностью исправить ситуацию, они лишь облегчают симптомы, замещая функции повреждённой поджелудочной железы.
- Временные – это те изменения, которые легко поддают медицинскому лечению, поэтому полностью обратимы при условии адекватного лечения основного заболевания. Временное повышение эхогенности возникает при острых респираторных вирусных и бактериальных инфекциях, после приёма пищи, при изменении привычного образа жизни. Кроме того, замечено, что уплотнение ткани наиболее часто наблюдается в осенний и весенний периоды.
Также классифицируют по степени распространения. Выделяют локализованное повышение эхогенности и диффузное.
Локальное повышение проницаемости определяется лишь в небольшом участке органа, при этом окружающие ткани не повреждены. Патологическое образование располагается в пределах доли или небольшой дольки. Ими могут быть:
- Кистозные и псевдокистозные участки – округлые полости, располагающиеся внутри ткани, окружённые капсулой и не выходящие за пределы. Эти полости заполнены мутной жидкостью. Кисты и псевдокисты – это осложнение острого или хронического панкреатита.
- Участки кальцификации и петрификации, возникшие как осложнение хронических воспалительных процессов.
- Участки липоматоза – жирового перерождения, затрагивающего одну из долей железы.
- Участки фиброзирования – рубцевание с замещением соединительной тканью одной или двух долей поджелудочной железы.
- Камни протокового отдела.
- Метастатический отсев раковой опухоли в одну из долей железы.
Диффузное повышение эхогенности наблюдается при отёке капсулы (признак острого панкреатита), липоматозе и фиброзе, затрагивающем все отделы и доли органа. А также при раковом перерождении.

Принципы лечения
Так как повышение эхогенности – это не диагноз, а лишь признак заболевания, то лечения оно само по себе не требует. Если при ультразвуковом обследовании у вас было выявлено повышение проницаемости, врач обязан вас отправить на дополнительное обследование, где выявится основное заболевание.
Важно! Повышение эхогенности само по себе не лечится. Чтобы избавиться от уплотнения органа и снять его навязчивые симптомы, нужно искать и лечить основное заболевание.
Если изменения вызваны воспалением (панкреатитом), проводится консервативная терапия, направленная на устранение симптомов и перевода заболевания в фазу ремиссии. Если жирового перерождения – рекомендуется снижение массы тела и ограничение жиров в рационе питания. При фиброзе, петрификации и камнях на консилиуме решается вопрос о хирургическом лечении путём операции на поджелудочной железе, в результате которого будет решена проблема повышения эхогенности структур поджелудочной.
Интересное видео: Увеличение эхогенности поджелудочной железы
Важно!
 Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Читать далее
Источник
Результаты УЗИ: поджелудочная железа диффузно изменена. — Что значит?Часто бывает, что человеку, обратившемуся к врачу по поводу того или иного заболевания или просто в рамках общего медицинского осмотра, назначают такой метод инструментального обследования, как ультразвуковое исследование органов брюшной полости. Результаты этого исследования могут быть разными, в зависимости от характера патологии, среди них существует такое заключение, как «диффузное изменение поджелудочной железы». Что это за состояние и насколько оно опасно? Для понимания этого вопроса нужно иметь представление о функции поджелудочной железы. Во-первых, она выделяет в двенадцатиперстную кишку так называемый поджелудочный сок, содержащий ферменты, необходимые для расщепления жиров и белков. Так как выделением пищеварительных ферментов занимается основная часть клеток поджелудочной железы, то при различных нарушениях страдает в первую очередь именно эта функция. Вторая не менее важная функция железы — регуляция обмена глюкозы, за это отвечают микроскопические скопления клеток в основной ткани железы — островки Лангернганса.
При ультразвуковом исследовании можно определить плотность (эхогенность) поджелудочной железы, изменения ее размеров, наличие или отсутствие патологических образований. Диффузное изменение поджелудочной железы означает равномерное изменение плотности ткани железы в большую или меньшую сторону. Данное состояние не является какой-либо патологией, оно является симптомом многих заболеваний, как самой поджелудочной железы, так и окружающих ее органов (печени, желчевыводящих путей) и даже отдаленных органов (в таком случае диффузные изменения железы носят название реактивных). Для выяснения причины этих изменений мало одной картины ультразвукового обследования. Необходимы дополнительные методы обследования, такие как биохимический анализ крови, фиброгастродуоденоскопия, функциональные исследования. Изменение эхогенности поджелудочной железы зачастую сопровождается изменением ее размеров, что также может помогать в выяснении причины диффузного процесса. Например, увеличение плотности поджелудочной железы с сохранением нормального размера органа может свидетельствовать о замещении здоровых клеток жировой тканью — так называемый липоматоз поджелудочной железы. Данное состояние встречается у пожилых людей, очень редко может возникать в более молодом возрасте на фоне сахарного диабета. Если же имеет место диффузное увеличение плотности с уменьшением размеров железы — это говорит о разрастании соединительной ткани внутри органа (фиброз поджелудочной железы). Фиброз возникает после перенесенного панкреатита (воспаления поджелудочной железы), при истощении организма (например, при анорексии) и других нарушениях обмена веществ. Диффузное изменение поджелудочной железы, сопровождающееся увеличением ее размеров и снижением средней плотности, свидетельствует об отеке поджелудочной железы — состоянии, чаще всего встречающегося на начальных этапах острого панкреатита. Заболевание, как правило, имеет характерную симптоматику — боли в животе, отдающие в поясницу и спину, рвота, повышение температуры тела. Данное состояние опасно, так как пищеварительные ферменты железы начинают переваривать ее саму, что грозит, без оказания надлежащей помощи, развитием панкреонекроза.
Снижение плотности поджелудочной железы с сохранением нормального размера говорит о хроническом панкреатите — патологическом состоянии, возникающем после употребления большого количества жирной пищи, когда ферментов для ее переваривания выделяется так много, что они способны вызвать закупорку протока железы. Кроме того, как уже было сказано, описанное состояние может быть признаком заболевания любого другого органа. Важно помнить, что «диффузные изменения поджелудочной железы» это не диагноз, а заключение врача, проводящего ультразвуковое исследование. Поэтому, если вам выдали такие результаты УЗИ — не стоит впадать в панику, необходимо пройти полное обследование для выяснения причины данного состояния и последующего лечения основного заболевания. Учебное видео УЗИ поджелудочной железы в нормеПри проблемах с просмотром скачайте видео со страницы Здесь — Вернуться в оглавление раздела «Профилактика заболеваний» Автор: Искандер Милевски |
Источник
Инструментальная диагностика острого панкреатита у пожилых. Методика
Обязательным этапом обследования больных пожилого и старческого возраста острым панкреатитом следует считать обзорную рентгенографию брюшной полости и грудной клетки, которые позволяют обнаружить косвенные признаки заболевания. Отмечается также пневматоз поперечноободочной и тонкой кишки, уровень жидкости в проекции ДПК, симптом «дежурной» петли. На фоне дилятированных петель кишечника выявляется контур m. psoas, что считается характерным признаком панкреонекроза.
Начиная с этапа приемного отделения стационара, а также в процессе лечения целесообразно проведение ультразвукового исследования (УЗИ) благодаря доступности, возможности повторений неограниченное число раз, высокой точности методики.
УЗИ уже в приемном отделении стационара помогает проведению дифференциального диагноза, особенно при отсутствии параллелизма между клиническими проявления заболевания и находками, что особенно актуально у больных пожилого и старческого возраста. Исследование может быть затруднено из-за пареза кишечника и при ожирении больных IV ст.
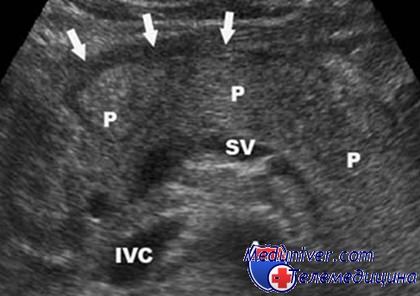
При УЗИ оцениваются размеры поджелудочной железы, контуры, структура паренхимы, состояние протока и сальниковой сумки.
Ввиду частого развития панкреонекроза на фоне патологии билиарного тракта уже при первичном исследовании необходимо осмотреть внепеченочное желчное дерево.
Оценивая состояние паренхимы поджелудочной железы у лиц пожилого и старческого возраста, следует помнить, что даже при отсутствии клинических проявлений заболевания ткань всегда имеет повышенную эхогенность при нормальных размерах.
При отечной форме острого панкреатита отмечается увеличение поджелудочной железы, контуры ровные, четкие. Эхоструктура паренхимы однородная, низкой эхогенности. Плотность паренхимы становится ниже плотности печени. Контуры прилежащих к железе сосудов четкие.
При повторном обострении процесса в поджелудочной железе выявляются кальцинаты. Почти у каждого пятого больного при отечной форме заболевания лоцируется вирсун-гов проток в виде линейной эхонегативной структуры, расположенной в середине паренхимы. Диаметр протока от 2 до 4 мм.
Жидкость при отечной форме острого панкреатита в сальниковой сумке скапливается редко. При данной форме заболевания почти в 10% случаев выявляется незначительное количество жидкости в брюшной полости.
В желудке и двенадцатиперстной кишки отмечается небольшое количество содержимого, даже если исследование проводится натощак.

При панкреонекрозе ультразвуковая картина, по сравнению с отечной формой панкреатита, более пестрая. В зависимости от объема поражения железы увеличиваются различные ее отделы, контуры становятся нечеткими. Паренхима крайне неоднородная.
При жировом панкреонекрозе преобладают зоны повышенной эхогенности с зонами разряжения, при геморрагическом — преимущественно определяются эхонегативные зоны, соответствующие некротически расплавленным тканям.
Практически у каждого второго больного с панкреонекрозом расширен вирсунгов проток. У каждого третьего пациента в фазе токсемии выявляется узкая полоска жидкости в различных отделах сальниковой сумки.
Многообразны и косвенные признаки панкреонекроза. У 90,8% больных обнаруживается жидкость в брюшной полости. УЗИ позволяет диагностировать даже ее незначительное количество в отлогих местах, а также признаки гастростаза и паралитической кишечной непроходимости.
Динамические ультразвуковые исследования помогают оценивать состояние ПЖ и забрюшинной клетчатки, органов гепатопанкреатодуоденальной зоны. При неэффективности лечения обнаруживаются дегенеративные изменения, жидкостные структуры сальниковой сумки и забрюшинной клетчатки.
Прежде всего деформируются контуры поджелудочной железы в соответствии с локализацией инфильтративного процесса. При тотальном панкреонекрозе орган не контурируется вообще в 95% случаев.
Из сосудистых структур определяется лишь аорта. При этом всегда пальпируется плотное образование в эпигастральной области. Оценивать структуру инфильтрата следует с дифференцировки полых органов (антрального отдела желудка, двенадцатиперстной и поперечноободочной кишки).
Компрессия выходного отдела желудка и двенадцатиперстной кишки приводит к дуодено- и гастростазу, которые выявляются с помощью УЗИ еще до появления клинических признаков.
При жировом некрозе за стенкой желудка определяются плотные структуры, чередующиеся с мелкими эхопозитивными включениями.
У 20—30% больных панкреонекрозом обнаруживаются скопления жидкости в сальниковой сумке — псевдокисты — даже при улучшении состояния и нормализации лабораторных показателей.
В панкреатологии хорошо известно, что эффективность различных вариантов лечения зависит от степени сформированности стенки кисты (особенно при проведении пункционных вмешательств).
Усиление сигнала за гнойником определяется в 70% случаев. Это объясняется тем, что лишь однородное содержимое полости хорошо проводит ультразвуковые волны. Вязкий гной служит существенным препятствием на пути ультразвуковых волн диагностической частоты.
Таким образом, широкие возможности контактного УЗИ позволяют считать эту методику обязательным этапом обследования больных с осложненным и неосложненным панкреонекрозом.
В последнее время для оценки состояния паренхимы поджелудочной железы и периампулярной зоны применяется сочетание ультразвукового сканирования и эндоскопии. Подобная методика дает возможность с большей достоверностью оценивать характер поражения ПЖ, объемных образований, прилежащих к задней стенке желудка.
Плотность поджелудочной железы в норме у пожилых и стариков превышает 40 ед. по шкале Хаунсфилда. После внутривенного контрастирования она повышается до 80 ед.
Компьютерная томография позволяет установить форму острого панкреатита, распространенность процесса как в железе, так и в забрюшинной клетчатке.
К прямым признакам острого панкреатита относится увеличение поджелудочной железы, нечеткость ее контура, негомогенность паренхимы и снижение денситометрической плотности.
При компьютерной томографии обнаруживаются полости в парапанкреатической клетчатке, содержащие гной и газ. Выявляются резидуальные абсцессы и прогнозируется течение гнойных осложнений.
Компьютерная томография практически безошибочно диагностирует псевдокисты. При внутривенном введении контрастного вещества кистозные образования (как и абсцессы) сохраняют первичную плотность. Положительное качество метода — возможность с высокой точностью оценить степень сформированности стенки кистозного образования.
Таким образом, компьютерная томография эффективна в распознавании различных форм острого панкреатита.
Обязательный этап обследования больных острым панкреатитом — гастродуоденоскопия. Гастроскопия помогает выявить лишь косвенные признаки заболевания (оттеснение стенок желудка и ДПК, инфильтрацию их стенок и стенозирование).
Вместе с этим значимость ее велика при оценке состояния слизистой указанных органов, обнаружении признаков воспаления, диагностике ее изъязвлений и язвенных дефектов, особенно при имеющихся признаках желудочно-кишечного кровотечения. Эти изменения встречаются как при отеке железы, так и при панкреонекрозе.
При гнойных осложнениях панкреонекроза гастроскопия может выявить высокие внутренние гнойные свищи при спонтанном вскрытии очагов в просвет желудка и ДПК. Катетеризация свищевого хода с последующим контрастированием полости (фистулография) помогает в оценке топографии полости, выявляет сообщение с протоковой системой поджелудочной железы.
Особое значение имеет дуоденоскопия с осмотром БДС и периампулярной области при вторичном панкреатите. При этом обнаруживаются признаки папиллита, ущемленного конкремента БДС, околососочковые дивертикулы (одиночные, множественные, с признаками дивертикулита), расширение продольной складки ДПК, полипы БДС. Подобные находки позволяют установить возможную причину панкреатита и провести этиотропное лечение.
Дуоденоскопия — обязательное исследование при остром панкреатите, амилаземии.
Несмотря на широкое использование в повседневной работе высокоинформативных методов диагностики, не потеряла своей значимости при остром панкреатите у больных пожилого и старческого возраста диагностическая лапароскопия.
В настоящее время при панкреонекрозе лапароскопия расценивается больше как лечебная методика. Проведение ее затруднено после повторных операций на органах брюшной полости, у больных с большими вентральными грыжами.
Исследование, требующее пневмоперитонеума, с особой осторожностью должно выполняться у пациентов, находящихся в крайне тяжелом состоянии, с нарушениями дыхательной и сердечной деятельности.
В настоящее время накопление опыта лапароскопии позволило сделать вывод о возможности получения прямых и косвенных доказательств различных форм аутолиза поджелудочной железы — как отека, так и панкреонекроза.
При отечной форме прямых признаков заболевания нет.
При сдавлении терминального отдела холедоха поджелудочной железой диагностируется увеличенный, напряженный желчный пузырь без признаков воспаления его стенки.
Ошибки в диагностике панкреонекроза составляют около 4%. В неясных случаях целесообразна динамическая лапароскопия, которая осуществляется через специальную гильзу или по ходу дренажа, установленного при первичном исследовании.
В настоящее время большинство хирургов единодушны во мнении о целесообразности применения уточненной диагностики в поздних стадиях заболевания.
Необходимость идентификации гнойного процесса при инфицированном панкреонекрозе заставило прибегать к тонкоигольным пункциям клетчаточных пространств с помощю игл Chiba под визуальным контролем, осуществляемым с помощью УЗИ и компьютерной томографии.
Своевременное выявление инфицированных очагов дает возможность аргументированно применять инвазивное лечение.
При проведении подобных манипуляций необходимо избегать повреждения сосудистых структур, что достигается визуальным контролем.
Получение жидкости помогает идентифицировать ее характер и выявить микрофлору. Это особенно важно при динамическом наблюдении за парапанкреатическим инфильтратом.
При дообследовании больных острым панкреатитом пожилого и старческого возраста значимо использование различных рентгеноконтрастных методов. Рентгенография желудка и ДПК помогает диагностировать нарушение эвакуации, явления гастроптоза, разворот подковы ДПК, сдавление ее горизонтальной ветви, увеличение ретрогастрального пространства при полипозиционном исследовании.
При имеющихся свищах, после дренирования полостей, сформированных на фоне панкреонекроза, необходимо проведение фистулографии водорастворимыми контрастными веществами. Это дает возможность четко определить характер свищевых ходов, выявить сообщение их с желудком, толстой, тонкой кишкой и т.п., а также локализацию и размеры полости, наличие затеков.
Таким образом, обследование больных острым панкреатитом — комплексный процесс, что подчеркивает необходимость госпитализации пациентов в специализированные стационары, где к этому есть все условия.
— Также рекомендуем «Консервативное лечение острого панкреатита. Принципы»
Оглавление темы «Хирургическая патология поджелудочной железы»:
- Инструментальная диагностика острого панкреатита у пожилых. Методика
- Консервативное лечение острого панкреатита. Принципы
- Хирургическое лечение острого панкреатита. Принципы
- Хирургические вмешательства у больных инфицированным панкреонекрозом в пожилом возрасте. Особенности
- Результаты лечения инфицированного панкреонекроза. Исходы
- Трансплантация поджелудочной железы. Показания
- Требования к трансплантату поджелудочной железы. Подготовка доноров
- Техника изъятия поджелудочно-дуоденального комплекса. Принципы
- Селекция реципиентов поджелудочной железы. Принципы
- Техника трансплантации поджелудочной железы. Методики
Источник