Поджелудочная железа расположена под диафрагмой
Хирургическая анатомия органов забрюшинного пространства — поджелудочной железы, почекПоджелудочная железа непосредственно не прилежит к диафрагме, но расстояние от стенок диафрагмы до хвоста поджелудочной железы не превышает 4 см, что делает весьма возможным повреждения этой части органа при ранениях диафрагмы. Ее сосудистая архитектоника представлена в хирургических атласах. В хирургии повреждений нельзя не учитывать наличие крупной артериальной ветви (дорзалыюй артерии поджелудочной железы), идущей от селезеночной (реже — от общей печеночной) артерии вниз по задней поверхности железы, обильно ее кровоснабжая.
Двенадцатиперстная кишка редко повреждается изолированно. В силу ее анатомического положения, как правило, одновременно происходит ранение головки поджелудочной железы, нижней полой и воротной вен, правой почки. На рисунке представлена проекция двенадцатиперстной кишки на поясничную область справа (правая почка на схеме не показана). Видно, что ранения этой области могут приводить к внебрюшинному повреждению двенадцатиперстной кишки.
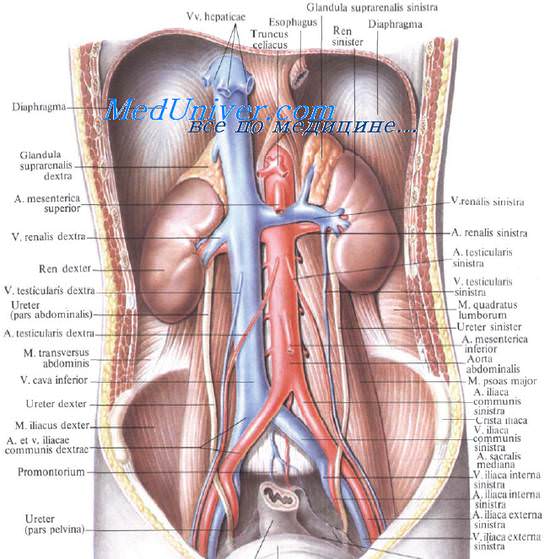
Почки расположены в забрюшинном пространстве достаточно близко друг от друга, по обе стороны от позвоночного столба. Они расположены подуглом друг к другу так, что расстояние между верхними полюсами равно 8 см, а между нижними — 11 см, из рисунке видно, что их задние поверхности (показана только левая почка) занимают достаточно большую площадь. Это делает их уязвимыми при ранениях сзади, как через поясничную область, так и через нижние мсжреберья. Следует заметить, что при нефроптозе, который встречается у женщин в 1,5% и у мужчин в 0,1 %, почки располагаются значительно ниже обычного. Задняя поверхность почек более плоская, чем передняя. Ножка каждой почки состоит из артерии, вены, мочеточника, лимфатических сосудов и нервных веток. В ворогах почки эти элементы располагаются спереди назад в следующей последовательности: вена, артерия, мочеточник.
Почка окружена несколькими фасциальными слоями, которые приходится рассекать в ходе хирургического вмешательства по поводу ранений. При чрезбрюшинном доступе сразу за задним листком брюшины расположена клетчатка параколон. Кзади от нее расположена почечная фасция, имеющая два листка: предпочечный и позадипочечный. Предпочечный листок покрывает почку и ее ножку спереди и вверху образует влагалище для надпочечника. Позадипочечная фасция покрывает заднюю поверхность почки и прикрепляется к телам позвонков, обеспечивая фиксацию почки в забрюшинном пространстве. Далее следует слой рыхлой забрюшинной клетчатки, которая вверху продолжается в клетчатку поддиафрагмального пространства, а внизу — в клетчатку малого таза. Именно в этом слое при ранениях образуется забрюшинное кровоизлияние. Сзади клетчатка отграничена поперечной фасцией, являющейся частью внутрибрюшинной фасции (f. endoabdominalis, имеющая общее строение с f. endothoracicd), за которой лежат уже мышцы поясничной области.
Почка, расположенная внутри листков почечной фасции, окружена жировым слоем (paranephron), который примыкает к собственной фиброзной капсуле почки. Эта капсула, в отличие от фиброзных оболочек, покрывающих печень и селезенку, очень легко и бескровно отделяется от почечной паренхимы. К почке спереди прилежат различные органы брюшной полости и забрюшинного пространства: справа — надпочечник, двенадцатиперстная кишка, правый изгиб ободочной кишки; слева — надпочечник, желудок, селезенка, левый изгиб ободочной кишки. В заключение следует упомянуть о связочном фиксирующем аппарате: справа — это печеночно-почечная и двенадцатиперстно-почечная связки, слева — поджелудочно-почечная и селезеночно-почечная связка. Как известно, артериальное кровоснабжение почки в основном обеспечивается почечной артерией, отходящей от брюшной аорты, при этом правая почечная артерия длиннее левой и проходит сзади нижней полой вены. Верхний полюс почки кровоснабжается, кроме того, достаточно крупной надпочечниковой артерией. К нижнему полюсу иногда подходит нижняя полярная артерия. Основная почечная артерия бывает представлена не одним, а двумя стволами. Сосудистое русло почки имеет сегментарный характер, что важно помнить при выполнении резекции почки по поводу ее ранения. Что касается хирургической анатомии других органов, которые повреждаются при изолированных и сочетанных ранениях живота, то, так же как и в отношении органов груди, эти сведения подробно представлены в атласах и руководствах, поэтому дублирование их мы полагаем излишним. — Также рекомендуем «Виды оружия и их характеристика» Оглавление темы «Хирургическая анатомия груди и живота»:
|
Источник
В верхней левой части брюшины располагается желудок (gaster, s. ventriculus) (рис. 151, 158, 159, 160) — орган, перерабатывающий пищу при помощи пищеварительных соков. Форма и размер желудка могут изменяться в зависимости от количества содержащейся в нем пищи. В целом он имеет вид мешковидного образования размером около 21—25 см и емкостью до 3 л. Вход в желудок располагается на уровне XI грудного позвонка, а выход — на уровне XII грудного или I поясничного позвонка. Желудок подразделяется на несколько частей: входной отдел, или кардиальную часть (pars cardiaca) (рис. 160), тело желудка (corpus gastricum) (рис. 160), дно желудка (fundus gastricus) (рис. 160), выходной отдел, или привратниковую часть (pars pylorica) (рис. 160). Верхний вогнутый край желудка называется малой кривизной желудка (curvatura gastrica minor) (рис. 160), а нижний выпуклый — большой кривизной желудка (curvatura gastrica major) (рис. 160).
Входной отдел желудка начинается кардиальным отверстием (ostium cardiacum) (рис. 162), представляющим собой место его соединения с пищеводом. Передняя поверхность тела желудка прилегает к передней брюшной стенке, а задняя поверхность соприкасается с селезенкой, поджелудочной железой и левой почкой с надпочечником. Дно желудка располагается под левым куполом диафрагмы и отделяется от кардиальной части кардиальной вырезкой (incisura cardiaca) (рис. 160). Выходной отдел открывается в двенадцатиперстную кишку. Малая кривизна желудка направлена в сторону нижней поверхности печени, а большая — к селезенке.
Стенка желудка образована слизистым, внутренним, слоем, мышечным, средним, и серозным, наружным. Серозная оболочка представляет собой внутренний листок брюшины, покрывающий желудок со всех сторон, кроме небольших полосок малой и большой кривизны, где сходящимися листками брюшины образуются брюшные связки желудка, и участок стенки желудка, которым тот соприкасается с диафрагмой. От большой кривизны книзу брюшиной образуется широкая складка, которая опускается до малого таза и называется большим сальником (omentum majus) (рис. 158, 171). Малый сальник (omentum minus) (рис. 158) образуют печеночно-желудочная, печеночно-двенадцатиперстная и диафрагмально-поджелудочная складки, которые удерживают желудок в определенном положении внутри брюшной полости.
Мышечная оболочка желудка состоит из трех слоев. Наружный продольный слой (stratum longitudinale) (рис. 161, 162) является продолжением одноименного слоя пищевода. У малой кривизны он достигает наибольшей толщины, а у большой кривизны и дна желудка истончается, но занимает большую поверхность. Средний круговой слой (stratum circulare) (рис. 161) также представляет собой продолжение одноименного слоя пищевода и полностью охватывает желудок. У выхода из желудка (на уровне привратника) он образует утолщение, которое называется сжимателем, или сфинктером, привратника (m. sphincter pylori) (рис. 151, 161). Глубокий слой состоит из косых волокон (fibrae obliquae) (рис. 161), пучки которых образуют отдельные группы. В области входа в желудок пучки охватывают его петлеобразно, переходя на переднюю и заднюю поверхности тела желудка. Сокращение мышечной петли обуславливает наличие кардиальной вырезки.
Толщина слизистой оболочки желудка (рис. 162) составляет 1,5—2 мм. Сама оболочка покрыта однослойным призматическим эпителием, содержащим желудочные железы (glandulae gastricae), состоящие из париетальных и слизистых клеток, и образует большое количество желудочных складок (plicae gastricae) (рис. 162), располагающихся преимущественно на задней стенке желудка и имеющих различное направление. Слизистая оболочка поделена на желудочные поля (areae gastricae) диаметром от 1 до 6 мм, на которых располагаются желудочные ямочки (foveolae gastricae) диаметром 0,2 мм, окруженные ворсинчатыми складками (plise villosae). В эти ямочки открываются выводные отверстия протоков желудочных желез.
под диафрагмой слева от срединной линии. Внутренняя стенка желудка состоит из мышечной ткани
Желудок располагается под диафрагмой слева. Его внутренняя стенка состоит из слизистой ткани. В ней находятся железы, выделяющие: 1) слизь 2)соляную кислоту
Источник
Где находится поджелудочная железа?
Анатомическое расположение поджелудочной железы – в брюшной полости, на уровне I – II позвонков поясничного отдела. Орган плотно прилегает к задней стенке желудка. Двенадцатиперстная кишка огибает поджелудочную железу в виде «подковы». У взрослого размер поджелудочной железы составляет 20 – 25 см, вес – 70 – 80 граммов. Орган имеет 3 отдела: головку, тело и хвост. Головка находится возле желчного протока, тело – за желудком и немного ниже его, возле поперечно-ободочной кишки, хвост – около селезенки. При проекции на переднюю поверхность брюшной стенки железа располагается над пупком в 5 – 10 см. Головка – с правой стороны от срединной линии, хвост – уходит под левое подреберье. Две важнейшие функции поджелудочной железы – экзокринная и эндокринная. Экзокринная функция состоит в выработке (секреции) панкреатического сока, необходимого для переваривания пищи в двенадцатиперстной кишке. Пищеварительные ферменты панкреатического сока, выделяемого поджелудочной железой:
- трипсин и химотрипсин, участвующие в процессах переваривания белков;
- лактаза и амилазы, необходимые для расщепления углеводов;
- липазы, расщепляющие уже подвергшиеся действию желчи жиры.
Кроме ферментов, панкреатический сок содержит вещества, нейтрализующие кислую среду желудочного сока для предохранения слизистой кишечника от воздействия кислоты. Эндокринная функция железы состоит в выработке инсулина и глюкагона – гормонов, которые участвуют в углеводном обмене. Под влиянием инсулина глюкоза в крови понижается, под влиянием глюкагона – повышается. При норме инсулина и глюкагона углеводный обмен протекает адекватно, при сдвигах – может возникнуть сахарный диабет. Боли в животе и симптомы нарушения пищеварительных процессов возникают при различных заболеваниях. Важно понять, когда болезненные проявления связаны с патологией поджелудочной железы, и вовремя принять необходимые меры. 
Основные симптомы при болезни поджелудочной железы
Любые проблемы, связанные со сниженной выработкой поджелудочной железой ферментов, сопровождаются типичными симптомами. Наиболее частые признаки – боль и нарушение пищеварения. У женщин и у мужчин симптомы одинаковы. В зависимости от остроты процесса интенсивность болей, так же, как и выраженность диспепсических явлений, может быть разной. Наиболее показательные расстройства при нарушении работы поджелудочной железы:
- наличие болевого синдрома; локализация боли – верхняя часть брюшной полости, левое подреберье; боли могут быть связанными либо не связанными с приемом пищи;
- частая тошнота, возможна рвота;
- нарушение аппетита в сторону снижения вплоть до полного отсутствия;
- вздутие и урчание в животе (возникновение метеоризма);
- расстройства стула, чаще – диарея; в кале могут быть примеси непереваренных волокон, жира;
- признаки интоксикации (учащенное сердцебиение, повышенная утомляемость, общая слабость, потливость, головные боли);
- увеличение размеров печени;
- изменение цвета кожных покровов (желтушность), часто – в области проекции поджелудочной железы.
Заболевания, связанные со снижением выработки ферментов:
- острый панкреатит (воспаление поджелудочной железы, часто сопровождается отеком);
- хронический панкреатит;
- опухолевые процессы в поджелудочной железе;
- развитие сахарного диабета;
- панкреонекроз.
Как болит поджелудочная железа у человека?
Боль, возникшая из-за изменений в поджелудочной железе, может быть различного характера – тянущей тупой или режущей острой, вплоть до кинжальной (при перитоните). Это зависит от характера и объема поражения железы, а также от вовлечения в воспалительный процесс листков брюшины (перитонит). Острый панкреатит с отеком характеризуется резкой внезапной болью, часто опоясывающей, распространяющейся на верхний отдел живота, левый бок и поясничную область. Из-за отека появляется чувство распирания в месте нахождения поджелудочной железы, давление на внутреннюю поверхность ребер. В таких случаях прием спазмолитиков оказывается неэффективным. Боль может немного уменьшиться только в положении сидя с наклоном корпуса вперед и к низу. На высоте боли (а иногда и до ее возникновения) может начаться рвота, которая повторяется несколько раз и не всегда приносит облегчение. Содержимое рвотных масс может быть съеденной пищей или желчью (в случае пустого желудка), вкус – кислый или горький. Схожие симптомы (резкая боль, рвота) могут наблюдаться и при обострениях остеохондроза в поясничном отделе позвоночника, при заболеваниях почек и опоясывающем лишае. Определить подозрение на панкреатит поможет дополнительное исследование. При поясничном остеохондрозе наблюдается болезненность позвонков при их пальпации, при проблемах с почками – нарастание боли при поколачивании по пояснице, при опоясывающем лишае на коже имеется характерная сыпь. Для панкреатита характерно отсутствие всех перечисленных симптомов. Хронический панкреатит характеризуется болями несколько меньшей интенсивности, и возникают они чаще всего из-за нарушений диетического режима. Опасность обострений хронического панкреатита состоит в возникновении опухолей поджелудочной железы, в том числе злокачественных (рак).
Диагностика
Лечение должен назначить врач-специалист после тщательной диагностики. При болевом приступе обязательно обращение в медицинское учреждение за квалифицированной помощью. Необходимо провести: 1. Лабораторные исследования:
- общий и развернутый анализ крови;
- уровень ферментов поджелудочной железы в сыворотке крови;
- биохимические анализы крови на содержание глюкозы, активность печеночных ферментов и билирубина;
- анализ мочи на уровень амилазы;
- анализ кала на уровень содержания ферментов и жиров.
 2. Ультразвуковое исследование брюшной полости для выявления состояния структуры, определения контуров поджелудочной железы, проходимости желчных ходов, наличия или отсутствия камней в желчном пузыре или протоках. 3. Рентгенография – при отсутствии возможности провести УЗИ с той же целью. 4. Компьютерная послойная томография либо МРТ для получения более точных данных по состоянию органов брюшной полости.
2. Ультразвуковое исследование брюшной полости для выявления состояния структуры, определения контуров поджелудочной железы, проходимости желчных ходов, наличия или отсутствия камней в желчном пузыре или протоках. 3. Рентгенография – при отсутствии возможности провести УЗИ с той же целью. 4. Компьютерная послойная томография либо МРТ для получения более точных данных по состоянию органов брюшной полости.
Как лечить заболевания поджелудочной железы?
После тщательного обследования, даже если не требуется срочной операции, необходима госпитализация. Острый приступ панкреатита лечится в условиях стационара созданием покоя с соблюдением постельного режима. Назначается полное голодание на 1 – 2 суток. Вводятся инъекционные растворы обезболивающих и спазмолитических препаратов (Баралгина, Платифиллина), холинолитиков (Атропина). На область эпигастрии несколько раз по 0,5 часа прикладывается пузырь со льдом. Какие лекарства принимать – решает лечащий врач. Внутривенно капельно вводятся препараты, снижающие ферментативную активность поджелудочной железы (Трасилол, Контрикал, Гордокс, Апротинин). Для профилактики обезвоживания капельно вводятся и специальные солевые растворы в назначенной врачом дозировке. Уже после снятия острых симптомов назначается щадящая специальная диета и заместительная ферментная терапия – препараты для приема внутрь, улучшающие пищеварение (Креон, Мезим-форте, Панкреатин, Панзинорм, Фестал, Энзистал).
Как питаться?
В острый период заболевания разрешаются слабые бульоны и отвары, каши на воде, пища либо отварная, либо приготовленная на пару:
- протертая;
- в виде пюре;
- в виде суфле.
В дальнейшем для приготовления блюд следует использовать мясо, рыбу, птицу с низким содержанием жира. В рацион постепенно вводятся кисломолочные продукты, яйца, компоты, кисели. Строгая диета назначается на 3 месяца. В периоды ремиссий хронического панкреатита диета также должна соблюдаться. Индивидуальные рекомендации лучше узнать у лечащего врача. Рекомендуются мясные блюда из нежирных сортов мяса, птицы, особенно – мясо кролика, телятина. Молочные продукты должны быть со сниженным содержанием жира. Супы лучше готовить на овощных бульонах. Из напитков полезны травяные отвары, компоты, чаи, кисели. При хроническом панкреатите, а также после перенесенного острого заболевания необходимо дробное питание: от 6 до 8 раз в день небольшими порциями.
Что исключить из рациона?
С проблемами поджелудочной железы категорически противопоказаны следующие продукты и напитки:
- алкоголь;
- газированные напитки;
- кофе и какао;
- сладкие соки;
- субпродукты;
- копчености;
- острые, соленые, маринованные, жареные продукты;
- шоколад и кондитерские изделия, особенно с высоким содержанием жира (пирожные и торты с кремом).
Источник
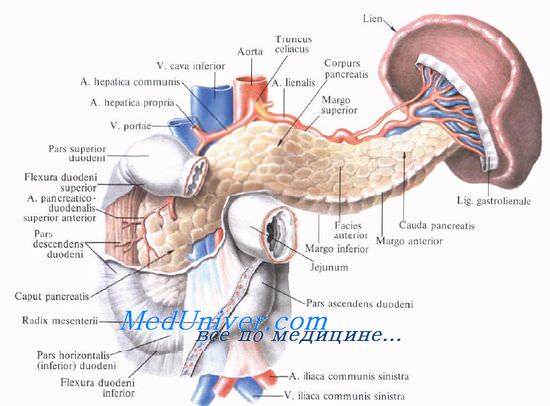
Поджелудочная железа(pancreas) — вторая по величине железа пищеварительной системы. Ее масса составляет 60-100 г, длина 15- 22 см. Железа имеет серовато-красный цвет, дольчатое строение, расположена забрюшинно, простирается в поперечном направлении от двенадцатиперстной кишки до селезенки. Широкая головка поджелудочной железы (caput pancreatis) располагается внутри подковы, образованной двенадцатиперстной кишкой, и переходит в тело, пересекающее поперек I поясничный позвонок и заканчивающееся суженным хвостом у ворот селезенки. Железа покрыта тонкой соединительнотканной капсулой Поджелудочная железа и двенадцатиперстная кишка, вид сзади. Часть стенки двенадцатиперстной кишки и конечная часть общего желчного протока вскрыты: 1 — тело поджелудочной железы; 2 — селезеночная вена; 3 — воротная вена; 4 — общий печеночный проток; 5 — пузырный проток; 6 — шейка желчного пузыря; 7 — общий желчный проток; 8 — тело желчного пузыря; 9 — дно желчного пузыря; 10 — двенадцатиперстная кишка; 11 — сфинктер печеночно-поджелудочной ампулы (сфинктер ампулы, сфиктер Одди); 12 — брюшина; 13 — проток поджелудочной железы и его сфинктер; 14 — сфиктер общего желчного протока; 15 — головка поджелудочной железы; 16 — верхняя брыжеечная артерия; 17 — верхняя брыжеечная вена; 18 — хвост поджелудочной железы
Поджелудочная железа состоит по существу из двух желез: экзокринной и эндокринной. Экзокринная часть железы вырабатывает в течение суток 500-700 мл панкреатического сока. Панкреатический сок содержит протеолитические ферменты трипсин и химотрипсин и амилоли- тические ферменты: амилазу, гликозидазу, галактозидазу, липолитическую субстанцию — липазу и др., участвующие в переваривании белков, жиров и углеводов. Эндокринная часть поджелудочной железы продуцирует гормоны, регулирующие углеводный и жировой обмен (инсулин, глюкагон, соматостатин и др.). Экзокринная часть поджелудочной железыпредставляет собой сложную альвеолярно-трубчатую железу, разделенную на дольки очень тонкими соединительнотканными междольковыми перегородками, отходящими от капсулы. Дольки состоят из плотно прилегающих друг к другу ацинусов размерами 100-150 мкм, образованных одним слоем крупных клеток — ациноцитов пирамидальной формы числом 10-12. Эти клетки тесно соприкасаются друг с другом и лежат на базальной мембране. Круглое ядро, содержащее крупное ядрышко, залегает в базальной части клетки. В центре ацинуса виден узкий просвет. Цитоплазма вокруг ядра базофильна. В апикальной части клетки находится большое количество гранул зимогена, каждая имеет размеры до 80 нм. Клетки содержат элементы зернистой эндоплазматической сети с высоким содержанием рибосомной РНК и свободные рибосомы. Хорошо развитый комплекс Гольджи расположен над ядром. В клетках много митохондрий. Межклеточные контакты сходны с контактами эпителиоцитов кишечных ворсинок.
Строение ацинуса поджелудочной железы: 1 — вставочный отдел; 2 — центроацинозные клетки вставочных отделов; 3 — секреторные грану- лы в апикальной части клетки; 4 — ацинозные клетки; 5 — гемокапилляр; 6 — просвет ацинуса; 7 — нервное волокно; 8 — вставочный проток Ацинус вместе со вставочным протоком является структурно-функциональной единицей экзокринной части поджелудочной железы. Секрет поступает в просвет ацинуса через апикальную поверхность клетки (мерокриновая секреция). В центре ацинуса располагаются типичные для поджелудочной железы центроацинозные эпителиоциты, которые образуют стенку выводящего секрет вставочного протока. Уплощенные центроацинозные клетки имеют неправильную форму, овальное ядро и небольшое количество органелл. Ацинусы густо оплетены кровеносными капиллярами и безмиелиновыми нервными волокнами. Клетки вставочных отделов выводных протоков секретируют ионы бикарбоната, которые примешиваются к секрету ацинуса. Эти же клетки пропускают в просвет воду. Кроме того, в выстилке вставочных протоков находятся камбиальные элементы, способные дифференцироваться в клетки ацинуса.
Из вставочных протоков секрет поступает во внутридольковые протоки, образованные однослойным кубическим эпителием, лежащим на базальной мембране. Окруженные рыхлой соединительной тканью внутридольковые протоки впадают в междольковые, которые проходят в соединительнотканных перегородках. Междольковые протоки впадают вглавный (вирсунгов) проток поджелудочной железы (ductus pancredticus). Этот проток начинается в области хвоста поджелудочной железы, проходит через тело и головку слева направо и, соединившись с общим желчным протоком, впадает в просвет нисходящей части двенадцатиперстной кишки на вершине ее большого сосочка. В конечном отделе протока имеется сфинктер протока поджелудочной железы (m. sphincter ductus pancreaticae). В головке железы формируется добавочный проток поджелудочной железы (ductus pancreaticus accessorius),открывающийся в просвет двенадцатиперстной кишки на ее малом сосочке. Иногда оба протока анастомозируют между собой. Стенки протоков выстланы цилиндрическим эпителием, в эпителии главного протока имеются также бокаловидные гландулоциты. Секреция ациноцитов находится под контролем блуждающих нервов и стимулируется гормоном холецистокинином. Секретин влияет на центроацинозные клетки и эпителиоциты, выстилающие стенки внутридольковых протоков, тем самым стимулирует секрецию большого количества жидкого панкреатического сока с малым количеством ферментов и большим — бикарбонатов. Однако влияние холецистокинина наиболее эффективно при одновременном действии секретина и нормальном функционировании блуждающих нервов. Эндокринная часть поджелудочной железыобразована группами клеток — панкреатическими островками (Лангерганса) (insulae pancredticae), которые в виде округлых, неправильной формы образований диаметром 0,1-0,3 мм располагаются в толще железистых долек. Число панкреатических островков у взрослого человека колеблется от 200 000 до 1 800 000. Кровоснабжение поджелудочной железы. Поджелудочная железа кровоснабжается передней и задней верхними поджелудочно-двенадцатиперстными артериями (из желудочно-двенадцатиперстной артерии), нижней поджелудочно-двенадцатиперстной артерией (из верхней брыжеечной артерии) и поджелудочными ветвями (из селезеночной артерии). Ветви этих артерий анастомозируют между собой в ткани поджелудочной железы и разветвляются в междольковой и внутридольковой соединительной ткани вплоть до капилляров, густо оплетающих ацинусы и клетки панкреатических островков. Капилляры собираются в венулы, которые вливаются в вены, прилежащие к артериям. Поджелудочные вены впадают в селезеночную вену, которая прилежит к верхнему краю задней поверхности поджелудочной железы, в верхнюю брыжеечную вену и в другие притоки воротной вены (нижнюю брыжеечную, левую желудочную). Лимфатические капиллярывливаются в лимфатические сосуды, которые впадают в поджелудочные, поджелудочно-двенадцатиперстные, привратниковые и поясничные лимфатические узлы. Поджелудочная железа иннервируетсяветвями блуждающих нервов (в основном правого) и симпатическими нервами из чревного сплетения. Симпатические нервные волокна (сосудодвигательные) следуют по ходу сосудов. В интрамуральных ганглиях залегают холинергические и пектодергические нейроны, аксоны которых иннервируют ацинозные и островковые клетки. Возрастные особенности поджелудочной железы. Поджелудочная железа новорожденного очень мала, имеет массу около 2-3 г. К 3-4 мес жизни масса железы увеличивается вдвое, к 3 годам она достигает 20 г, а в 10-12 лет равна 30 г. Поджелудочная железа новорожденного относительно подвижна. К 5-6 годам железа принимает вид, характерный для железы взрослого человека. У новорожденных и детей раннего воз- раста железа отличается очень обильным кровоснабжением, а также большим абсолютным и относительным количеством панкреатических островков. Так, в 6 мес их около 120 000, а у взрослого около 800 000 при массе железы, равной 70-100 г.
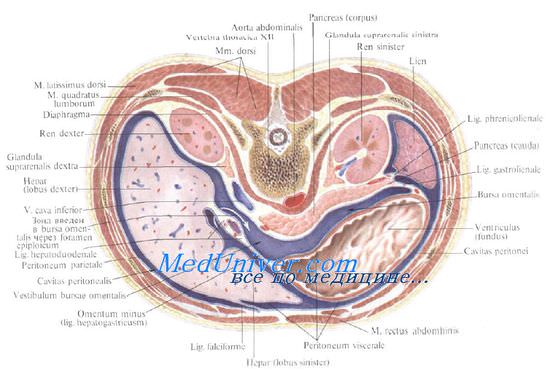
Брюшина Брюшина(peritoneum) является серозной оболочкой, выстилающей брюшную полость и покрывающую внутренние органы, расположенные в этой полости . Брюшина, которая выстилает стенки брюшной полости, получила название париетальной брюшины (peritoneum parietale). Брюшина, которая покрывает органы, называется висцеральной брюшиной (peritoneum viscerale). Общая поверхность всей брюшины у взрослого человека занимает площадь, в среднем, 1,75 м2. Ограничивая замкнутую брюшинную полость (cavitas peritonealis), брюшина представляет собой непрерывный листок, переходящий со стенок брюшной полости на органы и с органов на ее стенки. У женщин брюшинная полость сообщается с внешней средой через брюшные отверстия маточных труб, полость матки и влагалище. Отношение брюшины к внутренним органам не одинаково. Одни органы покрыты брюшиной только с одной стороны (поджелудочная железа, большая часть двенадцатиперстной кишки, почки, надпочечники), эти органы лежат вне брюшины, забрюшинно (ретроили экстраперитонеально). Другие органы покрыты брюшиной только с трех сторон и расположены мезоперитонеально (восходящая и нисходящая ободочная кишки). Некоторые органы покрыты брюшиной со всех сторон и занимают внутрибрюшинное (интраперитонеальное) положение (желудок, тонкая кишка, поперечная ободочная и сигмовидная ободочная кишки, селезенка, печень). При переходе на некоторые внутрибрюшинно лежащие органы брюшина образует связки и удвоения (дупликатуры) брюшины — брыжейки
Брюшная полость и органы, расположенные в брюшной полости. Горизонтальный (поперечный) распил толовища между телами II и III поясничных позвонков: 1 — забрюшинное пространство; 2 — почка; 3 — нисходящая ободочная кишка; 4 — брюшинная полость; 5 — париетальная брюшина; 6 — прямая мышца живота; 7 — брыжейка тонкой кишки; 8 — тонкая кишка; 9 — висцеральная брюшина; 10 — аорта; 11 — нижняя полая вена; 12 — двенадцатиперстная кишка; 13 — поясничная мышца
На задней стенке брюшной полости брюшина покрывает органы, лежащие забрюшинно, а также переходит на органы, расположенные мезоперитонеально и интраперитонеально. На границе верхнего и нижнего отделов брюшной полости в поперечном направлении располагается брыжейка поперечной ободочной кишки (mesocolon transversum), образованная двумя листками брюшины, идущими от задней стенки брюшной полости к поперечной ободочной кишке. Ниже брыжейки поперечной ободочной кишки от задней брюшной стенки отходит брыжейка тонкой кишки (mesenterium). Корень брыжейки тонкой кишки (radix mesenterii) расположен косо, сверху вниз и слева направо, от тела II поясничного позвонка до уровня правого крестцово- подвздошного сустава. Противоположный корню край брыжейки подходит к тонкой кишке и окутывает ее со всех сторон (интраперитонеальное положение кишки). Между двумя листками этой брыжейки проходят направляющиеся к тонкой кишке верхняя брыжеечная артерия с ее ветвями и нервы, а также выходящие из стенок кишки вены и лимфатические сосуды. Там же располагаются верхние брыжеечные лимфатические узлы.
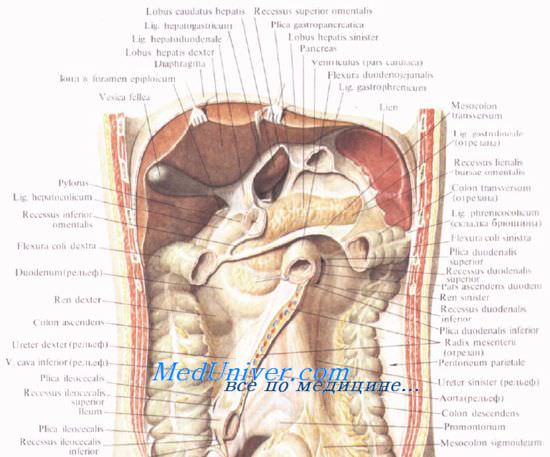
В верхнем этаже брюшинной полости, выше поперечной ободочной кишки и ее брыжейки, брюшина переходит от нижней поверхности диафрагмы на диафрагмальную поверхность печени, образуя связки печени: серповидную, венечную, правую и левую треугольные связки. Обогнув острый край печени спереди и заднюю часть печени, брюшина от ворот печени двумя листками направляется к малой кривизне желудка и верхней части двенадцатиперстной кишки. Таким образом, между воротами печени вверху и малой кривизной желудка и верхней частью двенадцатиперстной кишки внизу образуется дупликатура брюшины, получившая название малого сальника (omentum minus). Левая часть малого сальникапредставляет печеночно-желудочную связку (lig. hepatogastricum), а правая — печеночно-двенадцатиперстную связку (lig. hepatoduodenale).
Подойдя к малой кривизне желудка, два листка брюшины печеночно-желудочной связки расходятся и покрывают заднюю и переднюю поверхности желудка. У большой кривизны желудка эти два листка брюшины сходятся и идут вниз впереди поперечной ободочной кишки и тонкой кишки, затем круто изгибаются кзади и поднимаются кверху. Выше брыжейки поперечной ободочной кишки эти листки переходят в париетальную брюшину, покрывающую заднюю брюшную стенку. Длинная складка брюшины, свисающая в виде фартука впереди поперечной ободочной кишки и петель тонкой кишки и образованная четырьмя листками брюшины, получила название большого сальника (omentum majus).
Ход брюшины у мужчин. Разрез туловища в срединно-сагиттальной плоскости. Схема. 1 — диафрагма, 2 — венечная связка, 3 — печень, 4 — печеночно-желудочная связка, 5 — зонд введен в сальниковое отверстие, 6 — поджелудочная железа, 7 — забрюшинное пространство, 8 — двенадцатиперстная кишка, 9 — корень брыжейки тонкой кишки, 10 — тощая кишка, 11 — мыс, 12 — прямая кишка, 13 — прямокишечно-мочепузырное углубление, 14 — задний проход, 15 — яичко, 16 — серозная оболочка яичка, 17 — мочеиспускательный канал, 18 — простата, 19 — лобковый симфиз, 20 — мочевой пузырь, 21 — позадилобковое пространство, 22 — подвздошная кишка, 23 — большой сальник, 24 — поперечная ободочная кишка, 25 — брыжейка поперечной ободочной кишки, 26 — брюшинная полость, 27 — сальниковая сумка, 28 — желудок, 29 плевральная полость, 30 — легкое.
Ход брюшины у женщин. Разрез туловища в срединно-сагиттальной плоскости. Схема. 1 — диафрагма, 2 — венечная связка, 3 — венечно-желудочная связка, 4 — зонд введен в сальниковое отверстие, 5 — поджелудочная железа, 6 — забрюшинное пространство, 7 — двенадцатиперстная кишка, 8 — корень брыжейки тонкой кишки, 9 — тощая кишка, 10 — мыс, 11 — тело матки, 12 — полость матки, 13 — шейка матки, 14 — прямокишечно-маточное углубление, 15 — прямая кишка, 16 — задний проход, 17 — влагалище, 18 — отверстие влагалища, 19 — большая половая губа, 20 — женская уретра, 21 — лобковый симфиз, 22 — мочевой пузырь, 23 — позадилобковое пространство, 24 — мочепузырноматочное углубление, 25 — подвздошная кишка, 26 — париетальная брюшина, 27 — большой сальник, 28 — брюшинная полость, 29 — поперечная ободочная кишка, 30 — брыжейка поперечной ободочной кишки, 31 — сальниковая сумка, 32 — желудок, 33 — печень, 34 — плевральная полость, 35 — легкое.
Часть большого сальник (передняя пластинка), натянутая между большой кривизной желудка и поперечной ободочной кишкой, получила название желудочно-ободочной связки (lig. gastrocolicum). Два листка брюшины, идущие от большой кривизны желудка влево к воротам селезенки, образуют желудочно-селезеночную связку [lig. gastrosplenicum (gastrolienale)]. Листки брюшины, идущие от кардиальной части желудка к диафрагме, образуют желудочно-диафрагмальную связку (lig. gastrophrenicum).
Выше брыжейки поперечной ободочной кишки различают три отграниченные друг от друга сумки: печеночную, преджелудочную и сальниковую. Печеночная сумка находится в правом подреберье, вправо от серповидной связки печени. В этой сумке расположена правая доля печени. Преджелудочная сумка располагается во фронтальной плоскости, влево от серповидной связки печени и кпереди от желудка. В преджелудочной сумке находятся левая доля печени и селезенка. Сальниковая сумка (bursa omentalis) расположена во фронтальной плоскости позади желудка и малого сальника. Эта сумка ограничена вверху хвостатой долей печени, внизу — задней пластинкой большого сальника, сросшейся с брыжейкой поперечной ободочной кишки, спереди — задней поверхностью желудка, малого сальника и желудочно-ободочной связкой, а сзади — листком брюшины, покрывающим на задней стенке брюшной полости аорту, нижнюю полую вену, верхний полюс левой почки, левый надпочечник и поджелудочную железу. Сальниковая сумка посредством сальникового отверстия сообщается с печеночной сумкой.
Ниже поперечной ободочной кишки и ее брыжейки между правой латеральной стенкой брюшной полости с латеральной стороны, слепой и восходящей ободочной кишкой — с медиальной находится узкая щель, получившая название правой околоободочной борозды (sulcus paracolicus dexter), которую также называют правым боковым каналом. Левая околоободочная борозда (sulcus paracolicus sinister), или левый боковой канал, находится между левой стенкой брюшной полости слева, нисходящей ободочной и сигмовидной ободочной кишкой справа.
Средняя часть брюшинной полости, ограниченная справа, сверху и слева ободочной кишкой, делится брыжейкой тонкой кишки на две обширные ямки — правый и левый брыжеечные синусы.
В полости малого таза брюшина покрывает верхний и (частично) средний отделы прямой кишки и органы мочеполового аппарата. У мужчин брюшина с передней поверхности прямой кишки переходит на мочевой пузырь, затем продолжается в париетальную брюшину передней брюшной стенки. Между мочевым пузырем и прямой кишкой образуется прямокишечно-пузырное углубление (excavatio rectovesicalis). У женщин брюшина с передней поверхности прямой кишки переходит на заднюю стенку верхней части влагалища, на матку и на мочевой пузырь. Между маткой и прямой кишкой у женщин образуется прямокишечно-маточное углубление (excavatiorectouterina). Между маткой и мочевым пузырем образуетсяпузырно-маточное углубление (excavatio vesicouterina).
Источник