Поджелудочная железа с мелкоочаговыми включениями

Нередко в заключительном описании ультразвукового исследования поджелудочной железы многие пациенты могут прочитать о том, что имеются гиперэхогенные включения в поджелудочной железе. Наличие такого симптома может свидетельствовать о развитии серьезного патологического нарушения в исследуемом органе. В данном обзоре подробнее рассмотрим: что такое гиперэхогенные включения, и какие их разновидности существуют.
Понятие гиперэхогенности
Такая терминология, как уровень эхогенности внутренних органов используется только для проведения УЗИ-исследования и обозначает степень возможности исследуемых органов отражать ультразвуковую волну, направленную на него через специальный датчик ультразвукового аппарата.
В каждом органе имеется своя норма данного показателя, которая зависит от его уровня плотности. У органов с большей плотностью уровень эхогенности будет выше, чем у органов с более рыхлой структурой.
Повышение уровня эхогенности поджелудочной железы свидетельствует о разрастании фиброзных тканей и развитии гиперэхогенности.
Во время развития гиперэхогенности в поджелудочной железе могут визуализироваться следующие разновидности гиперэхогенных включений:
- Мелкие точечные гиперэхогенные включения, представляющие собой кальцинаты. Как известно, функциональная способность поджелудочной железы заключается в выработке специальных ферментов, небольшая часть которых может задерживаться в просветах мелких желез. С течением времени, в этих просветах начинают откладываться соли кальция, что ведет к образованию конкрементов, или кальцинатов. В народе их обычно называют мелкими камушками, которые сами по себе не представляют огромной опасности. Если в заключении ультразвукового исследования указывается, что паренхима имеет умеренно-повышенный уровень эхогенности, то речь идет о развитии хронического воспалительного процесса, а именно о хроническом панкреатите.
- Гиперэхогенные линейные включения, не являющиеся специфическим признаком для определенного патологического процесса, представляющие собой наличие плотных тканей, в большинстве случаев, образования очагов замещения здоровых тканей соединительными.
Наличие гиперэхогенных включений может определяться при развитии следующих патологических нарушениях:
- липоматозное поражение поджелудочной железы, представляющее собой процесс замещения железистых тканей жировыми, при котором не происходит увеличения данного органа в размерах;
- развитие острого панкреатита с сопровождением возникновения отека железы, проявляющегося резкими болями в области живота, отхождением рвотных масс и развитием диареи;
- возникновение опухолевидных новообразований, сопровождающихся бледностью кожных покровов, резким снижением массы тела, нарушениями стула и снижением аппетита;
- развитие панкреонекроза, характеризующегося отмиранием тканей паренхиматозного органа на клеточном уровне, проявляющегося возникновением нестерпимых болей в зоне живота, способных спровоцировать болевой шок, а также непрерываемый процесс отхождения рвотных масс и диарея;
- фиброзное поражение поджелудочной железы, характеризующееся разрастанием соединительных тканей.

Возникновение гиперэхогенности в исследуемом органе может также носить временный характер течения, проявляющийся в следующих случаях:
- на фоне развития инфекционной патологии верхних дыхательных путей, таких как грипп, пневмония, либо одна из много инфекционных патологий;
- после кардинальной смены рациона питания;
- при резком изменении образа жизнедеятельности;
- при проведении УЗИ после плотного завтрака, или обеда.
В таких случаях уровень эхогенности повышается до умеренного уровня, тогда как гиперэхогенность при патологических нарушениях имеет более высокие показатели результатов.
Разновидности гиперэхогенных включений
Гиперэхогенными включениями в паренхиматозном исследуемом органе могут быть:
- псевдокиста, являющаяся жидкостным образованием, возникающим после устранения острой формы панкреатического поражения железы, характеризуется образованием неровного и зазубренного контура;
- как уже было выше сказано, это могут быть кальцификаты, или мелкие камушки;
- метастатические опухоли;
- определенные сегменты жировых, либо соединительных тканей;
- кистозно-фиброзные участки тканей железы.
Методы лечения
Схема лечения повышенной эхогенности поджелудочной железы должна назначаться только высококвалифицированным специалистом гастроэнтерологического профиля квалификации.
Чтобы приступить к разработке наиболее эффективной схемы лечения, специалист должен изначально установить истинную причину, спровоцировавшую образование гиперэхогенности.
В том случае, если образование данной симптоматики было спровоцировано развитием острой формы панкреатита, то терапевтическое лечение должно заключаться в приеме специальных лекарственных препаратов, фармакологическое действие которых направлено на снижение выработки уровня соляной кислоты в полости желудка и угнетение ферментативной активности в полости поджелудочной.

При повышении данного показателя ультразвукового исследования, вызванного развитием липоматозного поражения, специалисты рекомендуют соблюдение специального диетического рациона питания, исключающего все продукты с содержанием животных жиров.
Если же в качестве этиологического фактора выступает образование кальцинатов, либо развитие фиброзного поражения исследуемого органа, то специалисты изначально назначают соблюдение строго диетического рациона, а при отсутствии положительной динамики, врачи ставят под вопрос лечение патологии путем хирургического вмешательства.
Образование реактивного панкреатического поражения требует терапевтического устранения основной патологии с соблюдением специального диетического рациона.
Важно помнить, что повышенный уровень эхогенности является всего лишь симптомом ультразвукового исследования паренхиматозного органа. Для назначения терапевтического лечения, специалистам не достаточно только данных результатов УЗИ. Чтобы разработать наиболее эффективную тактику устранения патологии, необходимо пройти ряд дополнительных обследований, на основании результатов которых и будет построена тактика терапевтических процедур.
Список литературы
- Сиду П.С., Чонг В.К. Измерения при ультразвуковом исследовании. Практический справочник. Медицинская литература Москва, 2012 г.
- Борисов И.В., Хейн И.В., Шевченко С.Г., Вальков В.В., Якушева Л.В., Сафонова И.С., Гущина И.Е. Ультразвуковая диагностика острого панкреатита. Острый холецистит, острый панкреатит, гастродуоденальные кровотечения, прободные язвы желудка и двенадцатиперстной кишки. Тезисы доклада научно-практической конференции хирургов, травматологов Северо-Запада Российской Федерации, Петрозаводск, 1992 г. стр. 16–17.
Источник
Проблемы с органами пищеварения всегда доставляют массу неудобств. Современной медицине известно множество заболеваний, связанных с патологиями ЖКТ. Но в этой системе функционируют две железы, недуги которых кардинально меняют жизнь пациента, и как вы можете догадаться – совсем не в лучшую сторону. Это печень и поджелудочная, которые обладают уникальными свойствами присущими только им, и абсолютно невосполнимыми, в случае их отказа. Печень очищает тело от токсинов, а поджелудочная, помимо выработки ферментов, от которых зависит переработка пищи, поступающей в желудок, является единственным, продуцирующим такой важный гормон, как инсулин. О проблемах, которые вызывает недостаток инсулина, знают даже те, кто никогда не страдал от диабета.
Что такое эхогенность поджелудочной железы
Известно, что органы человека имеют разные показатели эхогенности. Например, жидкости ультразвук не отражают совсем, пропуская его через себя. Органы, имеющие полости, – эхонегативны, к ним относятся желудок и мочевой пузырь. А вот эхогенность однородных органов, таких как поджелудочная и печень достаточно высока.
Прежде чем разбираться с вопросом, что собой представляют мелкие гиперэхогенные включения в поджелудочной железе, рассмотрим, какое отклонение обозначено определением «повышенная эхогенность». Отметим, что это понятие входит в терминологию, используемую в области ультразвукового обследования (УЗИ) и визуально представляет на мониторе картинку серого цвета, по оттенкам которого и определяется состояние органа. Этот термин определяет плотность исследуемого объекта, которая напрямую зависит от его отражающей способности. Соответственно, чем выше этот показатель, тем более высокая плотность поджелудочной железы. Однако по этому параметру заболевание диагностируется лишь при наличии дополнительных анализов.
Важно! Гиперэхогенность –это симптом, а не диагноз, поэтому чтобы найти причину отклонений, необходимо провести комплексное обследование, при этом не исключается привлечение к процессу специалистов различных профилей – эндокринолога, гастроэнтеролога, гепатолога.
Интерпретируя результаты УЗИ, делаем вывод, что, как правило, повышение плотности тканей может свидетельствовать как о нормальном его состоянии, так и о болезненном. Случаи, когда эхогенность имеет очаговый характер, однозначно расцениваются как патология, связанная с замещением здоровых тканей жировыми, рубцовыми клетками, или тканями, с большим содержанием жидкости. Это естественно, расценивается как отклонение от нормы и требует вмешательства, исключающего разрушительные процессы в будущем.
Какие патологии поджелудочной определяет УЗИ
Ультразвуковое обследование проводится практически при любом заболевании. Специалисты по достоинству оценили его точность и неинвазивность, что очень важно в обследовании патологий внутренних органов, в том числе и поджелудочной железы. В процессе проведения процедуры определяются следующие параметры:
- уменьшение, локальное (некистозное) или диффузное увеличение железы;
- наличие кисты;
- присутствие кальцификатов;
- расширение панкреатического протока.
Эти показатели позволяют оценить состояние органа в целом, определить необходимость других исследований и после комплекса диагностических процедур назначить лечение адекватное состоянию пациента.
Интересно! В основе УЗИ лежит «Теория Звука» созданная на ряде исследований, проведенных в 1877 году британским лордом Рэйлифом. В медицине ультразвук используется с середины прошлого столетия, но первый аппарат появился лишь спустя двадцать лет. Но уже в конце восьмидесятых в Японии был создан аппарат 3D.
Диагнозы, связанные с повышенной эхогенностью
Причин, вызывающих повышенную эхогенность, существует достаточно много. Это может быть локальное воспаление или более серьезная патология, связанная со злокачественными новообразованиями. Зачастую это отклонение носит временный характер, являясь следствием неправильного питания или перенесенного ОРВИ. Причиной гиперэхгенности железы могут стать и возрастные изменения, когда происходит процесс замещения рабочих клеток на фиброзные. В этом случае пациентам рекомендована поддерживающая терапия.
Изменения в виде гиперэхогенных включений в поджелудочной железе могут быть следствием целого ряда изменений патологического и физиологического характера. К патологиям относят:
- липоматоз (замена здоровых клеток жировыми тканями);
- острое воспаление, сопровождающееся отеком и увеличением размеров железы;
- панкреонекроз – отмирание клеток органа и его разрушение;
- диабет на фоне дисфункции железы;
- онкология (новообразования злокачественного характера);
- фиброз (неконтролируемый рост соединительных тканей);
- киста;
- камни.
Этиология физиологического характера определяется такими факторами, как:
- систематическое переедание;
- резкие изменения в системе питания;
- сезонные изменения;
- инфекции;
- изменение образа жизни.
Эти причины вызывают незначительное повышение показателя эхогенности, в то время как патологии отражаются на нем в значительной степени.
Осторожно! Невнимание к проблемам поджелудочной железы, отсутствие своевременной поддержки и лечения, могут привести к такому сложному заболеванию, как панкреонекроз. Ему характерно отмирание клеток органа, сильные боли, рвота, диарея и, как правило, необходимо сложное хирургическое вмешательство.
Лечение гиперэхогенности поджелудочной железы
При обнаружении гиперэхогенности необходимо определить причину возникновения патологии. С этой целью лечащий врач собирает анамнез и назначает дополнительные исследования. Сдается кровь для клинического анализа, по результатам которого определяется, есть ли в организме очаги воспаления (показатель СОЭ), проверяется содержания сахара (полученные сведения определяют наличие диабета).
Более точные данные при локализации участков увеличения эхоплотности получают с помощью пункции, биохимия которой определяет злокачественность новообразования.
Если отклонения не имеют под собой серьезных оснований, то состояние железы нормализуется при соблюдении диеты, отказе от вредных привычек. В период восстановления нужно избегать стрессов и переохлаждения. Если в процессе обследования выявлены тяжелые патологические нарушения, врач обязан назначить соответствующий курс лечения, направленный на устранение первопричины недуга.
Источник
Фиброз поджелудочной железы – диффузное пери- и интралобулярное замещение здоровой функционирующей ткани поджелудочной железы соединительнотканными очагами. Основными симптомами являются выраженная экзокринная (нарушение пищеварения, снижение веса, диарея) и эндокринная недостаточность органа (нарушение углеводного обмена). Диагностика включает проведение лабораторных исследований, УЗИ поджелудочной железы, КТ, биопсии. Лечение направлено на коррекцию внешнесекреторной недостаточности (ферментные препараты), гипергликемии. Прогноз неблагоприятный: полное излечение невозможно, при адекватной терапии достижима компенсация панкреатической недостаточности.
Общие сведения
Фиброз поджелудочной железы – клинико-морфологическая форма хронического воспалительного процесса панкреас, являющаяся исходом, завершающим этапом течения основного заболевания. Распространенность фиброза поджелудочной железы неуклонно растет в связи с увеличивающейся частотой острых и хронических панкреатитов; данная патология диагностируется более чем у 40% пациентов с заболеваниями панкреас. При злоупотреблении спиртными напитками полное замещение паренхимы поджелудочной железы фиброзной тканью развивается в течение 15-20 лет, что приводит к инвалидизации и летальному исходу. Росту заболеваемости способствует неэффективное лечение основной патологии, несоблюдение пациентами рекомендаций, зачастую – продолжение алкоголизации. Лечением фиброза поджелудочной железы занимаются специалисты в области гастроэнтерологии, терапии, хирургии.
Фиброз поджелудочной железы
Причины фиброза поджелудочной железы
Основной причиной развития фиброза поджелудочной железы является хронический панкреатит. Специалистами доказано, что очаги замещения функционирующих элементов соединительной тканью формируются в периоды обострения воспаления, и их распространенность зависит от стажа заболевания. К рецидивированию основной патологии и прогрессированию фиброза поджелудочной железы чаще всего приводит употребление алкоголя, но способствуют и такие факторы, как обилие в рационе жирной пищи, недостаток витаминов и антиоксидантов, микроэлементов. Важную роль в развитии фиброза играет табакокурение, которое нарушает секрецию бикарбонатов поджелудочной железой и предрасполагает к разрастанию соединительной ткани.
Фиброз поджелудочной железы также может развиваться при заболеваниях, сопровождающихся повышением давления в протоковой системе панкреас (при патологии желчевыводящих путей и желчного пузыря): панкреатическая гипертензия приводит к нарушению целостности протоков, повреждению паренхимы, воспалению. К редким причинам фиброза поджелудочной железы относят гиперлипидемию, муковисцидоз, воздействие токсических веществ (в том числе лекарственных препаратов: гипотиазида, ацетилсалициловой кислоты и других), травмы.
Независимо от провоцирующих факторов, фиброз поджелудочной железы является следствием аутолиза ее паренхимы при активации протеолитических ферментов, отека, некроза и инфильтрации. Патогенез заболевания при воздействии алкоголя имеет особенности: в результате алкогольного повреждения снижается содержание в панкреатическом соке бикарбонатов и повышается уровень белка, вследствие чего белковые преципитаты в виде пробок обтурируют мелкие протоки, создавая условия для формирования фиброза поджелудочной железы.
Симптомы фиброза поджелудочной железы
Клиническая картина фиброза поджелудочной железы определяется внешнесекреторной недостаточностью (снижением секреции ферментов, бикарбонатов и уменьшением объема панкреатического сока) и нарушением углеводного обмена. Объем продуцируемых ферментов снижается на 80-90% и более, поэтому симптомы экзокринной недостаточности при фиброзе поджелудочной железы выражены существенно: снижается масса тела, имеет место диарея до восьми раз в сутки (при приеме ферментных препаратов и соблюдении пациентом диеты данный признак может быть менее выраженным или даже отсутствовать), стеаторея. Вследствие нарушения секреции бикарбонатов снижается интрадуоденальный уровень рН, что приводит к активации цАМФ клеток кишечной стенки и секреторной диарее: наблюдается водянистый стул. Снижение массы тела вызвано не только нарушением переваривания пищи и ее всасывания в кишечнике, но и ограничением ее объема при болевом синдроме. Длительная стеаторея при фиброзе поджелудочной железы приводит к дефициту жирорастворимых витаминов (К, А, Е, D), что проявляется нарушением адаптации зрения в условиях темноты, повышенной кровоточивостью, развитием остеопороза.
У подавляющего большинства пациентов имеет место нарушение углеводного обмена, а у двух третей – признаки сахарного диабета (сухость во рту, жажда, общая слабость, кожный зуд, сонливость). Поскольку фиброзные изменения затрагивают все клетки островкового аппарата железы, снижается секреция и инсулина, и глюкагона. Диабет при фиброзе поджелудочной железы редко сопровождается гипогликемическими состояниями, кетоацидозом, ангиопатией.
Диагностика фиброза поджелудочной железы
Консультация гастроэнтеролога при фиброзе поджелудочной железы позволяет выявить некоторые объективные признаки патологии: дистрофические изменения (вплоть до кахексии), сухость кожи, языка, цианоз, покраснение лица, атрофию подкожной клетчатки в области проекции панкреас. Поджелудочная железа пальпируется в виде плотного тяжа. В лабораторных анализах определяется выраженное уменьшение содержания белка крови, снижение альбумино-глобулинового коэффициента. Активность панкреатических ферментов, в том числе амилазы, низкая (это неблагоприятный признак, свидетельствующий о тотальном поражении поджелудочной железы).
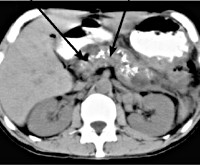
Важный метод диагностики фиброза поджелудочной железы – ультразвуковое исследование органов брюшной полости (УЗИ брюшной полости). Определяется диффузное повышение эхогенности органа, структура неоднородная, размеры уменьшены; возможно выявление расширения вирсунгова протока. Более информативна эндоскопическая ультросонография, которая позволяет выявить линейные тяжистые включения разной протяженности и формы, бугристость контуров, гиперэхогенность паренхимы. При проведении ЭРХПГ выявляются изменения протокового аппарата, вызванные образованием рубцов.
Для подтверждения диагноза может проводиться КТ поджелудочной железы. Если данный метод диагностики не дает необходимой информации, выполняется биопсия поджелудочной железы, которая является «золотым стандартом» диагностики фиброза поджелудочной железы и позволяет получить достоверные данные о морфологических изменениях органа.
Лечение фиброза поджелудочной железы
Лечение фиброза поджелудочной железы направлено на восполнение внешне- и внутрисекреторной недостаточности. Назначается диета № 5п, включающая стимулирующие секрецию ферментов блюда, продукты с высоким содержанием белка. Ограничиваются легкоусвояемые углеводы. При выраженной кахексии питание парентеральное. Этиотропное лечение заключается в устранении причин патологии (исключение употребления алкоголя, проведение холецистэктомии при желчнокаменной болезни, хирургическое лечение папиллостеноза и т. д.).
С целью замещения экзокринной недостаточности назначаются ферментные препараты: панкреатин, липаза и другие. При абсолютной недостаточности поджелудочной железы данные препараты применяются постоянно в максимальных дозировках. Критериями эффективности заместительной терапии являются прекращение снижения массы тела, снижение диспепсических явлений, устранение диареи. Коррекция нарушений углеводного обмена проводится пероральными сахароснижающими препаратами; крайне редко требуется инсулинотерапия. Вне эпизодов обострения основного заболевания показано санаторно-курортное лечение.
При выраженном болевом синдроме, неэффективности консервативной терапии, стремительном снижении веса, частых рецидивах панкреатита проводится хирургическое лечение фиброза (резекция поджелудочной железы в различных объемах).
Прогноз и профилактика фиброза поджелудочной железы
Прогноз при фиброзе поджелудочной железы определяется объемом функционирующей ткани, а также соблюдением пациентом рекомендованного лечения. При полном пожизненном отказе от алкоголя, правильном применении ферментных препаратов возможно длительное течение заболевания без существенного прогрессирования. Однако не существует методов, позволяющих устранить фиброз.
Профилактика патологии заключается в отказе от алкоголя, своевременном лечении заболеваний, которые могут стать причиной фиброза поджелудочной железы. Пациенты с диагностированным фиброзом подлежат диспансеризации. Дважды в год необходимо профилактическое обследование с оценкой наличия или отсутствия прогрессирования и проведением коррекции терапии (при необходимости).
Источник


