Поджелудочная железа у детей от сладкого
Очень часто люди замечают, что после сладкого болит поджелудочная железа. Беспокоит боль тупого и ноющего характера, сосредоточена она в животе и в левом подреберье, отдает в сердце, спину, область между лопаток. Иногда болевой синдром сопровождается тошнотой, рвотой, диареей. Подобные симптомы возникают после употребления тортов и пирожных, шоколада и конфет, сладких фруктов в больших количествах. При сильных болях после приема кондитерских изделий нужно сначала снять болевые ощущения, а затем переходить на голодание и обильное питье.

Сущность проблемы
Основная функция поджелудочной железы (ПЖ) заключается в выработке ферментов и гормонов, участвующих в процессе переваривания пищи, расщепляя ее до полезных веществ, которые в дальнейшем усваиваются организмом и способствуют обмену глюкозы в организме.
Панкреатит — это воспаление поджелудочной железы, которое сопровождается атрофией тканей органа и их фиброзом (заменой живых клеток ткани на келоидные соединения), что приводит к недостаточности ПЖ и имеет очень серьезные последствия для человека.
При лечении панкреатита используются следующие методы:
- Медикаментозное. Это симптоматическая терапия, направленная на снятие признаков (болеутоляющие, противорвотные и противодиарейные препараты); лекарственные средства, снимающие недостаточность поджелудочной железы (ферменты, гормоны); медицинские препараты, необходимые для излечения патологий, спровоцировавших воспаление ПЖ; назначение витаминных комплексов.
- Оперативное — хирургическое вмешательство, которое применяется в тех случаях, когда другие методы лечения не эффективны.
- Одним из важных методов лечения заболевания является диетотерапия, основанная на четком понимании того, что можно при панкреатите употреблять в пищу, а что нельзя. Она должна быть направлена на уменьшение нагрузок на пораженную железу, которая при употреблении тяжелой пищи начинает усиленно работать, провоцируя выработку большего количества ферментов, скапливающихся в поджелудочной железе и начинающих разъедать ее стенки. В результате железа воспаляется и начинает болеть.
Принципы питания
Основные принципы диетического рациона больного панкреатитом — это отказ от жирной, сладкой, острой, жареной пищи, крепкого кофе, алкоголя и газированных напитков, наваристых мясных и рыбных бульонов, консервантов. При панкреатите сладкое противопоказано. Это связано с тем, что в шоколаде и сладостях содержится большое количество глюкозы, которая очень быстро всасывается в кровь. Для переработки сахара ПЖ начинает усиленно синтезировать инсулин, нагрузка на орган увеличивается, он перестает справляться со своей функцией.
Как часто Вы сдаете анализ крови?
Непереработанный сахар скапливается в крови, развивается сахарный диабет.
Соблюдение строгой диеты, а особенно отказ от сладкого очень трудно дается людям, которые привыкли каждый день съедать шоколад или пирожное. Им приходится менять свои пищевые пристрастия. Вопрос о том, можно ли сладкое при панкреатите, вызывает много споров у представителей медицины. При острых и хронических формах заболевания, когда пораженному органу требуется передышка, лучше полностью воздержаться от употребления сладкой пищи и даже сахара. Наиболее опасны в таких случаях сдобные выпечки, кремовые торты, пирожные, которые содержат не только жиры, но и легкоусвояемые углеводы. Такого вида сладости можно потреблять только при здоровой ПЖ.
Однако по истечении определенного срока или в период ремиссии можно постепенно включать в рацион определенные виды сладостей. По истечении 30 дней с начала обострения заболевания можно добавить в рацион питания ягодные и фруктовые муссы, желе и пудинги, приготовленные дома с использованием ксилита.
Однако при потреблении сладких блюд необходимо придерживаться следующих правил:
- начинать употребление сладкого только после консультации с лечащим врачом-диетологом;
- разрешены сладости с «полезным» сахаром (фруктозой и сахарозой);
- предпочтение отдается легким десертам, приготовленным в домашних условиях из свежих фруктов, без ароматизаторов и добавок;
- при приобретении сладостей в супермаркетах нужно внимательно изучить состав продукта и избегать блюд, содержащих ароматические добавки, красители, загустители и другие добавки;
- стараться покупать продукцию с содержанием фруктозы (с заменителями сахара на фруктовой или ягодной основе);
- нельзя употреблять кондитерские изделия из масляных, сливочных кремов, шоколад, пряности, а также продукты с содержанием алкоголя или цитрусовых;
- употребляемая в пищу продукция должна быть свежей.
Главное — это избегать чрезмерного употребления десертной пищи, чтобы избежать ситуаций, когда поджелудочная железа будет работать с перегрузкой.
Подведение итогов и выводы
При заболеваниях ПЖ из сладкого можно включить в питание сахар-песок, мед из трав, джемы, муссы, яблочную пастилу, конфеты из суфле, зефир, мармелад, несдобную выпечку, фруктовые и ягодные помадки, белковое суфле, безе, домашние десерты из вареного сахара. Также можно есть при панкреатите в умеренном количестве различные орешки в сахарной оболочке и цукаты, сухофрукты, варенья и джемы.
Из фруктов наиболее предпочтительными будут несладкие фрукты (кисло-сладкие яблоки, груша, банан, клубника, черника, некоторые сорта винограда). Для диеты в качестве питья подходят компоты и кисели, сваренные без сахара. Нельзя забывать про обильное питье.
Если при поглощении какого-либо продукта из разрешенного списка возникла боль, необходимо прекратить его потребление.
Нельзя употреблять при панкреатите шоколадные изделия и конфеты, сгущенное молоко, мороженое, халву, леденцы, карамельки и ириски, торты и пирожные, выпечку из сдобного теста, вафли, фрукты с повышенным содержанием сахарозы (виноград, инжир, финики), цитрусовые, клюкву. Противопоказаны сладкие газированные напитки и соки.
Важно знать, какие сладости можно употреблять, а какие строго противопоказаны при заболеваниях поджелудочной железы, а также помнить, что нельзя злоупотреблять даже разрешенными сладкими изделиями. Сладости при панкреатите лучше начинать есть постепенно, небольшими порциями, не более 50 г в день.
Источник
При панкреатите употребление сладостей значительно ограничивается. Воспаленная поджелудочная железа не способна справляться с такой нагрузкой и необходимостью повышенного продуцирования ферментов для переработки сахаров, растительных жиров, поступающих в организм вместе с лакомствами.
На фоне обострения панкреатита сладкое полностью исключается из рациона. При переходе болезни на стадию ремиссии разрешается постепенно включать в свое меню небольшое количество некоторых наиболее безобидных сладостей.
Чем вредно сладкое для поджелудочной железы?
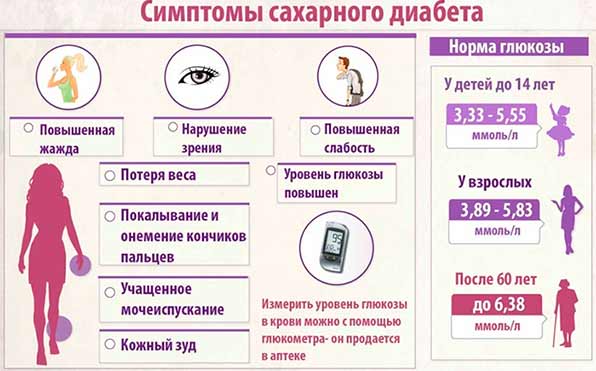
Сладкие лакомства поднимают настроение, помогают справиться с депрессией, раздражительностью, активизируют работу головного мозга, быстро восполняют запасы энергии. Однако даже при отменном здоровье употреблять такие продукты следует в умеренном количестве, так как бесконтрольное поедание вкусностей причиняет значительный вред организму, и это не только ожирение, повреждение зубной эмали, но и расстройство кишечника.
Как влияет сладкое на поджелудочную железу и почему его нужно ограничивать, объясняют следующие особенности физиологических процессов:
- Сладкие продукты повышают уровень глюкозы в крови. Это приводит к стимуляции выработки поджелудочной инсулина. Если человек будет употреблять очень много сахара, со временем поджелудочная может не справиться с таким количеством необходимой выработки фермента, что приведет к развитию сахарного диабета.
- Особенно вредны для ПЖ любые десерты с жировой начинкой (вафли, печенье-сендвич, торты и пр.). Они оказывают на орган значительную нагрузку, так как кроме инсулина требуют повышенной выработки липазы, которая отвечает за расщепление жиров.
- Большинство сладких продуктов содержит в своем составе красители, загустители и ароматизаторы, которые сильно раздражают слизистые оболочки пищеварительных органов.
Болит поджелудочная от употребления сладкого именно по причине такой ферментной нагрузки и раздражения слизистой оболочки вредными химическими компонентами, которые содержат в себе лакомства.
К сожалению, сегодня, чтобы удешевить производство, повысить спрос на продукцию или продлить срок ее хранения многие производители в изобилии насыщают свои изделия стабилизаторами, ароматизаторами, красителями, усилителями вкуса. Накопление таких компонентов приводит к травмированию, раздражению тканей органов ЖКТ, что сопровождается развитием таких диспепсических симптомов как:
- вздутие внутри живота;
- тошнота;
- метеоризм;
- повышенное газообразование;
- нарушение стула.
Употребление большого количества сладких продуктов создает благоприятные условия для развития патогенной микрофлоры, особенно грибков. Они не только раздражают слизистые оболочки органов пищеварения, но и отравляют организм продуктами своей жизнедеятельности, что негативно отображается на всех органах ЖКТ.
Следует отметить, что функционирование поджелудочной тесно связано с желудком и кишечником. Нарушение их работоспособности негативно сказывается и на самой железе. Чрезмерное поедание лакомств раздражает стенки кишечника, что приводит к ухудшению пищеварительных процессов, нарушению всасывательных способностей органа, вздутию живота, метеоризмам, кишечным коликам, запору.
В результате органы недополучают полезные вещества, а метеоризм и вздутие осуществляют давление на воспаленную поджелудочную (так как органы находятся очень близко), что приводит к развитию болевых ощущений и их усилению, резей в верхней области живота.
Особенности употребления сладкого при панкреатите

Панкреатит имеет две формы: острую и хроническую. Возможность порадовать себя лакомствами при остром и хроническом заболевании имеют свои нюансы.
В стадию обострения
При остром панкреатите и на протяжении месяца после купирования его приступов кушать сладкое категорически запрещается в любых видах и формах. Почему нельзя сладкое при остром панкреатите, объясняется следующими факторами:
- При воспалении паренхиматозного органа нарушается отток пищеварительных ферментов в кишечник, поэтому они активизируются в железе и разрушают ее ткани. Для защиты органа от травмирования нужно максимально снять с него нагрузку и подавить ферментную активность.
- Содержат много углеводов. Накопление углеводов приводит к нарушению обмена веществ, отложению жировых клеток.
- Большинство лакомств имеют в своем составе молочные продукты, яйца. Для переработки молочных продуктов нужен фермент лактаза, а его недостаточность при панкреатите в условиях употребления такой еды приводит к несварению, раздражению кишечника, коликам, метеоризмам, вздутию живота, нарушению стула, что еще больше усугубляет состояние больного. Яичные продукты в условиях значительного снижения иммунитета могут спровоцировать развитие аллергии.
- Жировые начинки стимулируют выработку фермента липазы.
- Химические добавки в виде ароматизаторов, загустителей и стабилизаторов, усилителей вкуса, консервантов или красителей сильно раздражают слизистую поджелудочной, в разы усиливая воспалительный процесс.
- Сладкие продукты создают благоприятные условия для развития патогенных бактерий, которые раздражают ткани органа и отравляют организм токсическими продуктами своей жизнедеятельности.
Сладкое стимулирует выработку поджелудочной инсулина, который необходим для расщепления глюкозы, это имеет два последствия:
- повышается нагрузка на орган, травмируются его ткани;
- развивается риск развития сахарного диабета, так как поджелудочная во время болезни не способна справляться с нагрузками, кроме того большинство выработанного инсулина просто не доходит до кишечника (по причине отечности, закупорки поджелудочного протока) и для расщепления глюкозы ферментов не хватает.
По этим причинам при остром воспалении даже чаи и отвары следует пить без сахара.
При хронической форме

Сладости при панкреатите на стадии стойкой ремиссии можно вводить в свой рацион не раньше, чем через месяц после купирования острых приступов болезни, при условии полного отсутствия панкреатических симптомов и болей.
Начинать пробовать лакомства следует с небольших кусочков, при положительной реакции организма в первые два месяца их введения разрешается в день съедать не более 50 грамм вкусностей.
При этом на стадии введения желательно не мешать разные сладкие продукты. То есть в первую неделю попробовать один сорт, через неделю – другой. Это необходимо для того, чтобы в случае проявления аллергии либо ухудшения самочувствия, точно знать, с каким лакомством придется повременить. Если тот или иной продукт вызвал расстройство, пробовать его заново рекомендуется не раньше, чем через месяц.
Правила введения в рацион сладостей
Основные рекомендации к употреблению сладостей при хроническом панкреатите:
- Готовить лакомства дома на основе свежих, натуральных продуктов – сладких ягод, овощей и фруктов. При этом сахар лучше заменять фруктозой, медом или другими сахарозаменителями.
- Перед покупкой тщательно изучать состав продуктов, чтобы они не содержали ароматизаторов, консервантов, усилителей вкуса, красителей.
- Покупать только свежие вкусности, без следов повреждения, плесени или налета.
- Не употреблять слишком сладкие лакомства, вкусности с кислыми фруктами, особенно лимоном, орехами (в небольшом количестве через три месяца после купирования острого панкреатита допускаются грецкие, кедровые орехи, фисташки), некоторыми сухофруктами, алкоголем.
- Не употреблять лакомства с пряностями.
- Отказаться от лакомств с жировыми начинками.
- Отказаться от сдобной выпечки.
- Не кушать сладкое на голодный желудок и после шести вечера — так лакомства содержат много углеводов, организм не успеет сжечь калории до сна.
- Не съедать за один день больше 30-60 грамм сладкого (в зависимости от степени сладости продукта) и не кушать вкусности каждый день подряд.
Такие правила помогут предупредить рецидив острого воспаления поджелудочной.
Выбор сорта сладостей при ремиссии
Какие сладости можно есть при панкреатите, — очень актуальный вопрос для сладкоежек, страдающих панкреатитом, ведь отказаться от таких вкусностей очень тяжело, а хронический панкреатит может длиться годами.
Разрешено

К разрешенным сладостям на стадии стойкой ремиссии и при хронической форме воспаления поджелудочной относятся:
- не сдобная выпечка;
- сушки, баранки, сухое, галетное печенье;
- зефир;
- пастила;
- фруктовые муссы и желе;
- фруктовый мармелад;
- конфеты птичье молоко без глазури;
- мед;
- суфле;
- безе;
- повидло из яблок;
- джем, конфитюр.
С чем можно пить чай при панкреатите зависит от тяжести заболевания, осложнения его диабетом. При диабетической болезни сахар нужно заменять фруктозой или другими сахарозаменителями, мед разрешается в небольшом количестве (одна- три чайных ложек). Если панкреатит не осложнен СД, к чаю можно добавлять немного сахарного песка, но не более одной чайной ложки на чашку.
В выпечку также рекомендуется добавлять сахарозаменители. Если панкреатит носит не тяжелый характер, можно использовать и сахар, в количестве не более 50-100 грамм (в зависимости от порции выпечки).
Запрещено

Даже на стадии ремиссии и при хронической форме панкреатита запрещено употреблять:
- вафли с начинкой;
- мороженое;
- шоколадные конфеты с помадкой, а также леденцы, ириски;
- сладости в глазури, с жирными орехами, пряностями, жировой начинкой;
- торты;
- пирожные;
- сгущенное молоко;
- шоколад.
С осторожностью при панкреатите можно употреблять халву, но только натуральную, без орехов, глазури, пряностей и в количестве не более 30 грамм в день, не чаще двух раз в неделю.
Загрузка…
Источник
Общие правила
Поджелудочная железа (ПЖ) является важнейшим секреторным органом организма ребенка, объединяющей экзокринную функцию (выделение пищеварительных ферментов, участвующих в процессе пищеварения) и эндокринную (выработка важнейших гормонов — инсулина, липокоина и глюкагона, контролирующих содержание в крови сахара). Размер поджелудочной железы у детей в норме зависит от возраста: от 3 см у новорожденных, 5,5 см в год и около 8 см к 10-ти летнему возрасту. Полного размера железа достигает к моменту половой зрелости. Однако, в ряде случаев, при проведении обследования ребенка (УЗИ, компьютерная томография), отмечается увеличение поджелудочной железы. При этом выделяют тотальное увеличение, при котором все части железы равномерно/пропорционально увеличены в размерах и локальное, при котором увеличена только одна из частей железы (головка, тело или хвост).
К вопросу увеличения поджелудочной железы у ребенка необходимо подходить очень тщательно, поскольку в процессе роста она увеличивается в сравнении с изначальными размерами в несколько раз и, при этом, ее рост в различные возрастные периоды не всегда бывает равномерным. Кроме ряда заболеваний, при которых поджелудочная железа может быть увеличена в размерах, это явление нередко отмечается у абсолютно здоровых детей с повышенными показателями физического развития (тотальное увеличение размеров) и у детей, имеющих избыточный вес (преимущественно за счет увеличения головки органа). То есть, у таких детей имеют место достоверно увеличенные размеры ПЖ по отношению к сверстникам, имеющим физиологически нормальные антропометрические показатели и массу тела.
К наиболее часто встречающимся заболеваниям, вызывающим увеличение поджелудочной железы у ребенка относят панкреатит, болезни желчного пузыря, токсическое отравление, травмы, опухоли различного характера, абсцесс, обструкцию панкреатического протока, инфекционные/паразитарные заболевания, воздействие лекарственных средств. Однако, в подавляющем числе случаев у детей с увеличенной ПЖ диагностируют панкреатит.
Лечение ребенка зависит от конкретной причины, спровоцировавшей увеличение ПЖ. В ряде случаев необходимо оперативное вмешательство (абсцесс, опухоли). В других случаях — консервативное лечение основного заболевания, которое вызвало увеличение органа.
Ряд заболеваний ПЖ у детей проявляются признаками экзокринной панкреатической недостаточности, основным проявлением которой является кашицеобразный учащенный стул серого цвета с жирным блеском вязкой консистенции. Следствием нарушенного процесса переваривания является снижение веса, гиповитаминоз, в частности, жирорастворимых витаминов, а у детей раннего младшего возраста — отставание в психомоторном развитии. Лечение увеличенной ПЖ базируется на:
- Соблюдении лечебного питания.
- Подавлении секреторной активности железы с помощью блокаторов гистаминовых рецепторов/ингибиторов протонной помпы/гормональных препаратов.
- Приеме пищеварительных ферментов ПЖ для нормализации работы ЖКТ.
Важным аспектом лечебного процесса является диетотерапия, показанная при основном заболевании. Однако, при наличии у ребенка превалирующей симптоматики острого/хронического панкреатита диетическое питания осуществляется в пределах диетического Стола №5 – 5Ж, что позволяет снизить нагрузку на поджелудочную железу и нормализовать ее функцию. Принципы диетического питания взрослых и детей особо ничем не отличаются, однако рацион питания корректируется в соответствии с возрастными физиологическими потребностях в пищевых нутриентах и энергетической ценности рациона питания.
Также, в рацион питания детей рекомендуется включать возрастную норму жиров (за исключением тугоплавких животных жиров), поскольку современные препараты заместительной терапии (например, Креон) компенсируют недостаток липазы. Такой подход позволяет улучшить нутритивный статус ребенка, что чрезвычайно важно для растущего организма. Кроме того, этот препарат не снижает функцию поджелудочной железы даже при длительном его применении.
Основу рациона питания составляют вегетарианские супы, диетическое мясо (курица, кролик, индейка), белковый омлет (1-2 в неделю), белые сухари, молочные каши, запеченная рыба, блюда из мясного фарша, кисломолочные продукты и отварные овощи. Разрешаются в умеренных количествах: мед, варенье, джемы, зефир, мармелад. Питание частое и дробное. Также, рекомендуется добавлять в рацион питания детей ферментные препараты/жирорастворимые витамины. Детям противопоказаны блюда, обладающие сокогонным эффектом: жареные блюда, грибные, мясные, костные и рыбные бульоны.
Хроническая форма панкреатита у детей развивается чаще всего, на фоне заболеваний 12-перстной кишки/желчевыводящих путей, то есть он является вторичным. Хроническая форма чаще всего является исходом острой формы заболевания, муковисцидоза, ЖКБ, аномалии сфинктера Одди, следствием поражения железы лекарственными препаратами. В период обострения строгая диета должна соблюдаться ребенком, как минимум месяц, после чего можно отказаться от измельчения пищи, но кулинарные методы приготовления блюд должны оставаться щадящими (отваривание, готовка на пару, запекание).
В рацион включают куриное мясо, нежирную рыбу, творог, кисломолочные продукты, макаронные изделия. Обязательно включение в рацион отварных/запеченных овощей (морковь, картофель, брокколи, кабачки, тыква, цветная капуста, свекла). Пища недосаливается.
Супы/овощные пюре заправляют сметаной/растительным маслом. К каше можно немного сливочного масла, разрешаются неострые сыры. Через месяц рацион питания постепенно расширяют, но все основные принципы Диеты №5 необходимо соблюдать даже при отсутствии симптоматики до момента снятия диагноза. При этом, грубые диетические нарушения нежелательны и в более отдаленном периоде.
Разрешенные продукты
Диета при увеличенной поджелудочной железе у ребенка предусматривает включение в рацион питания таких продуктов:
- Овощные бульоны/супы на овощных бульонах, в которые вводят тщательно перетертые овощи и добавляют хорошо разваренные/протертые разрешенные крупы. Супы можно заправлять сливочным, маслом сметаной, сливками, использовать зажарку запрещается.
- Тощее мясо (говядину, кролик, телятину, курицу, индейку) в виде рубленых изделий (тефтели, котлеты, суфле, кнели, фрикадельки), приготовленное на пару. Отварную птицу/кролика можно употреблять куском.
- Каши (манная, овсяная, гречневая), рис, приготовленные на воде с добавлением молока и хорошо перетертые до полувязкой консистенции.
- Овощи (отварные/перетертые) до состояния пюре — кабачки, морковь, картофель, тыква, цветная капуста, свекла, зеленый горошек, очищенные помидоры и перетертые огурцы. Позже разрешается употребление тыквы/сырой моркови в тертом виде.
- Нежирную рыбу (щука, минтай, судак, хек, путассу, треска, сазан, окунь). Употребляют в виде котлет, готовят куском на пару/отваривают.
- Нежирные молочные/кисломолочные продукты (творог, неострый сыр в тертом виде, кефир, ряженка).
- Молоко/сметана — в качестве добавки в блюда.
- Подсушенный пшеничный хлеб, несдобное печенье (галетное).
- Омлеты белковые на пару (1 яйцо в день).
- Соусы на овощном отваре (муку не поджаривать) с добавлением сметаны/молока.
- Сладкие яблоки в печеном виде, протертые сухофрукты. Вареные, муссы, кисели, пастила из сладких фруктов. Ограничено — протертые сырые фрукты/ягоды.
- Жиры, сначала осторожно вводят масло сливочное, а позже — масло рафинированное подсолнечное.
Таблица разрешенных продуктов
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
Овощи и зелень | ||||
| кабачки | 0,6 | 0,3 | 4,6 | 24 |
| капуста брокколи | 3,0 | 0,4 | 5,2 | 28 |
| капуста цветная | 2,5 | 0,3 | 5,4 | 30 |
| картофель | 2,0 | 0,4 | 18,1 | 80 |
| морковь | 1,3 | 0,1 | 6,9 | 32 |
| огурцы | 0,8 | 0,1 | 2,8 | 15 |
| помидоры | 0,6 | 0,2 | 4,2 | 20 |
| тыква | 1,3 | 0,3 | 7,7 | 28 |
Фрукты | ||||
| яблоки | 0,4 | 0,4 | 9,8 | 47 |
Орехи и сухофрукты | ||||
| курага | 5,2 | 0,3 | 51,0 | 215 |
| урюк | 5,0 | 0,4 | 50,6 | 213 |
| чернослив | 2,3 | 0,7 | 57,5 | 231 |
Крупы и каши | ||||
| гречневая крупа (ядрица) | 12,6 | 3,3 | 62,1 | 313 |
| манная крупа | 10,3 | 1,0 | 73,3 | 328 |
| овсяная крупа | 12,3 | 6,1 | 59,5 | 342 |
| рис | 6,7 | 0,7 | 78,9 | 344 |
Хлебобулочные изделия | ||||
| хлеб пшеничный | 8,1 | 1,0 | 48,8 | 242 |
Кондитерские изделия | ||||
| варенье | 0,3 | 0,2 | 63,0 | 263 |
| желе | 2,7 | 0,0 | 17,9 | 79 |
| зефир | 0,8 | 0,0 | 78,5 | 304 |
| мармелад фруктово-ягодный | 0,4 | 0,0 | 76,6 | 293 |
| пастила | 0,5 | 0,0 | 80,8 | 310 |
| печенье мария | 8,7 | 8,8 | 70,9 | 400 |
Сырье и приправы | ||||
| мед | 0,8 | 0,0 | 81,5 | 329 |
| сахар | 0,0 | 0,0 | 99,7 | 398 |
Молочные продукты | ||||
| кефир 1.5% | 3,3 | 1,5 | 3,6 | 41 |
| простокваша 1% | 3,0 | 1,0 | 4,1 | 40 |
| ацидофилин 1% | 3,0 | 1,0 | 4,0 | 40 |
Сыры и творог | ||||
| творог 1% | 16,3 | 1,0 | 1,3 | 79 |
| творог 1.8% (нежирный) | 18,0 | 1,8 | 3,3 | 101 |
Мясные продукты | ||||
| говядина | 18,9 | 19,4 | 0,0 | 187 |
| кролик | 21,0 | 8,0 | 0,0 | 156 |
Птица | ||||
| куриная грудка вареная | 29,8 | 1,8 | 0,5 | 137 |
| индейки филе отварное | 25,0 | 1,0 | — | 130 |
Яйца | ||||
| яйца куриные | 12,7 | 10,9 | 0,7 | 157 |
Рыба и морепродукты | ||||
| камбала | 16,5 | 1,8 | 0,0 | 83 |
| минтай | 15,9 | 0,9 | 0,0 | 72 |
| путассу | 16,1 | 0,9 | — | 72 |
| треска | 17,7 | 0,7 | — | 78 |
| хек | 16,6 | 2,2 | 0,0 | 86 |
| щука | 18,4 | 0,8 | — | 82 |
Масла и жиры | ||||
| масло сливочное | 0,5 | 82,5 | 0,8 | 748 |
| масло подсолнечное | 0,0 | 99,9 | 0,0 | 899 |
Напитки безалкогольные | ||||
| вода | 0,0 | 0,0 | 0,0 | — |
| вода минеральная | 0,0 | 0,0 | 0,0 | — |
Соки и компоты | ||||
| абрикосовый сок | 0,9 | 0,1 | 9,0 | 38 |
| морковный сок | 1,1 | 0,1 | 6,4 | 28 |
| персиковый сок | 0,9 | 0,1 | 9,5 | 40 |
| тыквенный сок | 0,0 | 0,0 | 9,0 | 38 |
| шиповниковый сок | 0,1 | 0,0 | 17,6 | 70 |
| * данные указаны на 100 г продукта | ||||
Полностью или частично ограниченные продукты
В рационе питания при увеличенной поджелудочной железе у ребенка исключают:
- Супы на мясном/грибном/рыбном бульонах, щи, борщ, окрошку, свекольник.
- Субпродукты (печень, почки, мозги, язык).
- Жирную рыбу, копчености, мясо, мясо гуся/утки, все жареные блюда, икру рыб, тушенное мясо и рыбу, колбасные изделия, продукцию фастфуда, консервы, соленую рыбу.
- Овощи, содержащие грубую клетчатку (редис, репа, брюква, белокочанная капуста, редька, баклажаны), бобовые овощи, грибы.
- Свежий пшеничный и ржаной хлеб, дрожжевую сдобную выпечку, кондитерские изделия с кремом, слоеное тесто, пирожные, оладьи, жареные пирожки, блины, сырники.
- Некоторые виды каш (ячневую, перловую, кукурузную, пшенную).
- Кулинарные/животные жиры, приправы/пряности, специи (кетчуп, майонез хрен, пряные травы, перец, горчица).
- Куриные яйца жареные/вкрутую, соленый острый сыр, жирное молоко, сливки, жирный творог повышенной кислотности.
- Овощи/фрукты отварные и печеные, сырые овощи необходимо вводить в рацион с осторожностью.
- Шоколад, черный крепкий кофе, мороженое, виноградный сок, какао, газированные/алкогольные напитки.
Таблица запрещенных продуктов
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
Овощи и зелень | ||||
| овощи консервированные | 1,5 | 0,2 | 5,5 | 30 |
| баклажаны | 1,2 | 0,1 | 4,5 | 24 |
| брюква | 1,2 | 0,1 | 7,7 | 37 |
| горох | 6,0 | 0,0 | 9,0 | 60 |
| капуста | 1,8 | 0,1 | 4,7 | 27 |
| лук репчатый | 1,4 | 0,0 | 10,4 | 41 |
| нут | 19,0 | 6,0 | 61,0 | 364 |
| перец салатный | 1,3 | 0,0 | 5,3 | 27 |
| петрушка | 3,7 | 0,4 | 7,6 | 47 |
| редис | 1,2 | 0,1 | 3,4 | 19 |
| редька белая | 1,4 | 0,0 | 4,1 | 21 |
| укроп | 2,5 | 0,5 | 6,3 | 38 |
| фасоль | 7,8 | 0,5 | 21,5 | 123 |
| хрен | 3,2 | 0,4 | 10,5 | 56 |
| щавель | 1,5 | 0,3 | 2,9 | 19 |
Фрукты | ||||
| бананы | 1,5 | 0,2 | 21,8 | 95 |
Ягоды | ||||
| виноград | 0,6 | 0,2 | 16,8 | 65 |
Грибы | ||||
| грибы | 3,5 | 2,0 | 2,5 | 30 |
| грибы маринованные | 2,2 | 0,4 | 0,0 | 20 |
Орехи и сухофрукты | ||||
| орехи | 15,0 | 40,0 | 20,0 | 500 |
| семечки | 22,6 | 49,4 | 4,1 | 567 |
| финики | 2,5 | 0,5 | 69,2 | 274 |
Крупы и каши | ||||
| кукурузная крупа | 8,3 | 1,2 | 75,0 | 337 |
| пшенная крупа | 11,5 | 3,3 | 69,3 | 348 |
| ячневая крупа | 10,4 | 1,3 | 66,3 | 324 |
Мука и макаронные изделия | ||||
| макароны | 10,4 | 1,1 | 69,7 | 337 |
| пельмени | 11,9 | 12,4 | 29,0 | 275 |
Хлебобулочные изделия | ||||
| булочки сдобные | 7,9 | 9,4 | 55,5 | 339 |
| хлеб ржаной | 6,6 | 1,2 | 34,2 | 165 |
Кондитерские изделия | ||||
| крем кондитерский | 0,2 | 26,0 | 16,5 | 300 |
| тесто песочное | 6,5 | 21,6 | 49,9 | 403 |
Мороженое | ||||
| мороженое | 3,7 | 6,9 | 22,1 | 189 |
Сырье и приправы | ||||
| горчица | 5,7 | 6,4 | 22,0 | 162 |
| майонез | 2,4 | 67,0 | 3,9 | 627 |
Молочные продукты | ||||
| молоко 4.5% | 3,1 | 4,5 | 4,7 | 72 |
| сливки 35% (жирные) | 2,5 | 35,0 | 3,0 | 337 |
| сливки взбитые | 3,2 | 22,2 | 12,5 | 257 |
| сметана 30% | 2,4 | 30,0 | 3,1 | 294 |
Сыры и творог | ||||
| сыр пармезан | 33,0 | 28,0 | 0,0 | 392 |
Мясные продукты | ||||
| свинина жирная | 11,4 | 49,3 | 0,0 | 489 |
| сало | 2,4 | 89,0 | 0,0 | 797 |
| бекон | 23,0 | 45,0 | 0,0 | 500 |
Колбасные изделия | ||||
| колбаса с/копченая | 9,9 | 63,2 | 0,3 | 608 |
Птица | ||||
| курица копченая | 27,5 | 8,2 | 0,0 | 184 |
| утка | 16,5 | 61,2 | 0,0 | 346 |
| утка копченая | 19,0 | 28,4 | 0,0 | 337 |
| гусь | 16,1 | 33,3 | 0,0 | 364 |
Рыба и морепродукты | ||||
| рыба копченая | 26,8 | 9,9 | 0,0 | 196 |
| икра черная | 28,0 | 9,7 | 0,0 | 203 |
| икра лососевая зернистая | 32,0 | 15,0 | 0,0 | 263 |
| лосось | 19,8 | 6,3 | 0,0 | 142 |
| рыбные консервы | 17,5 | 2,0 | 0,0 | 88 |
| семга | 21,6 | 6,0 | — | 140 |
| форель | 19,2 | 2,1 | — | 97 |
Масла и жиры | ||||
| жир животный | 0,0 | 99,7 | 0,0 | 897 |
| жир кулинарный | 0,0 | 99,7 | 0,0 | 897 |
Напитки безалкогольные | ||||
| вода содовая | 0,0 | 0,0 | 0,0 | — |
| кола | 0,0 | 0,0 | 10,4 | 42 |
| спрайт | 0,1 | 0,0 | 7,0 | 29 |
Соки и компоты | ||||
| виноградный сок | 0,3 | 0,0 | 14,0 | 54 |
| * данные указаны на 100 г продукта | ||||
Меню (Режим питания)
Меню питания при увеличенной поджелудочной железе у ребенка строится исходя из перечня разрешенных продуктов и кулинарных способов приготовления блюд в соответствии с возрастными физиологическими потребностях в пищевых нутриентах и энергетической ценности питания.
Плюсы и минусы
| Плюсы | Минусы |
|
|
Отзывы и результаты
Лечебное питание при увеличенной поджелудочной железе у ребенка, наряду с приемом ферментативных препаратов, по отзывам родителей, служит основой для жажения ПЖ и нормализации ее функции.
- «… При проведении УЗИ у моего ребенка выявили увеличенную поджелудочную железу в области хвоста, обнаружены очаги фиброза. Имеются и проблемы с желчным пузырем — холецистит, дискинезия желчных путей. Бывают запоры. Назначили лечение, в том числе и диетический Стол № 5. Готовлю ей отдельно от других членов семьи, согласно указаниям по приготовлению диетических блюд. Все запрещенное исключили. Не знаю, поможет ли это»;
- «… Дочь жаловалась на незначительные боли в животе почти неделю, при этом, стул был нормальным, аппетит не страдал, и другие жалобы отсутствовали. Направили на УЗИ — реактивный панкреатит, дисхолия на фоне деформации желчного пузыря, ПЖ увеличена 39*17 мм. Назначили диету с исключением жареного, жирной/острой пищи, маринованных, соленых и копченых продуктов, приправ, соусов и специй. Кормлю ребенка маленькими порциями, но часто. Сейчас ситуация немного стабилизировалась, пойдем на повторное обследование».
Цена диеты
Питание при увеличенной поджелудочной железе у ребенка состоит из доступных продуктов, стоимость которых в среднем варьирует в пределах 1500-1600 рублей в неделю.
Источник


