Поджелудочная железа влияет на мочеиспускание
В организме человека все органы находятся в той или иной взаимосвязи со своими функциональными обязанностям и нагрузками. В таком тесном контакте находятся почки и поджелудочная железа. Заболевание одного из них обязательно вызовет проблему в функциях другого.
Болезни поджелудочной и их влияние на почки
Насколько в человеческом организме все взаимосвязано и как нарушение функциональности одного негативно сказывается на работе другого, четко прослеживается во взаимосвязи поджелудочной железы и почек.
Наиболее распространенное заболевание поджелудочной железы — панкреатит. Это воспаление органа, вызываемое различными факторами и характеризующееся болями под ложечкой или в левом подреберье, тошнотой и рвотой, похудением и снижением аппетита. Среди распространенных заболеваний органа:
- панкреатит калькулезный – наличие каменей;
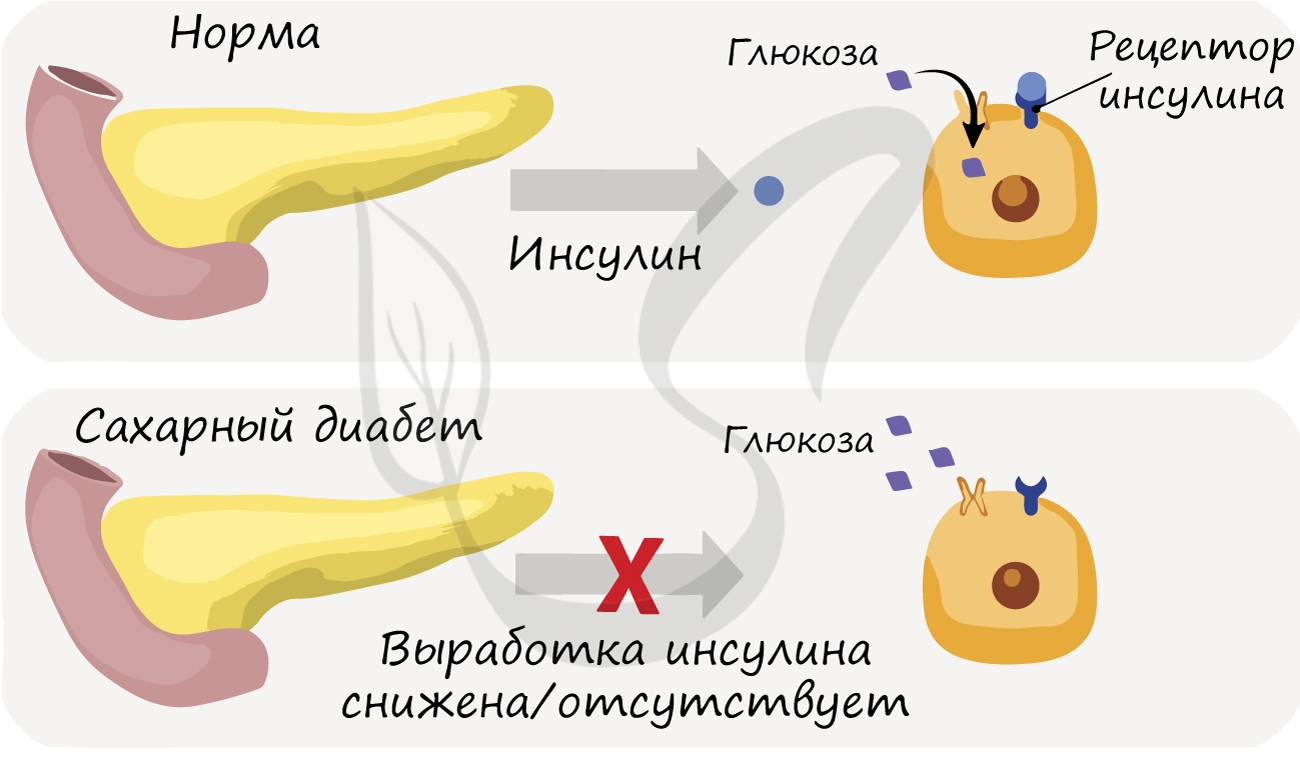
- сахарный диабет;
- панкреонекроз;
- рак железы.
Если происходит сбой, то железа перестает выделять ферменты, участвующие в процессе переваривания и усвоения пищи, а также вырабатывать важнейшие гормоны, тот же инсулин, регулирующий содержание сахара в крови.
Воспаление поджелудочной железы негативно сказывается на других органах пищеварения и, в первую очередь, на деятельности почек. А наиболее опасное осложнение от панкреатита – наступление почечной недостаточности.
Она характерна повышенным уровнем мочевины, креатинина, процессом сниженного выделения мочи и диурезом. Причем при тяжелой форме почечной недостаточности может произойти полная утрата функций почек, вплоть до необходимости их замены. И уж если говорить о влиянии заболеваний поджелудочной железы, то следует назвать отек легких, сердечную аритмию и т. д.
Распознаем болезни по симптомам
Лечение на ранних стадиях любого заболевания – важное условие его излечения и избежание осложнений.
Важно не допустить развития болезней, а для этого нужно знать их симптомы, чтоб еще на ранней стадии начать необходимое лечение. При панкреатите главные симптомы опоясывающая боль или ее локальные проявления в левом или в правом подреберье, возможно, в пояснице. Вот почему так важно провести все необходимые исследования, чтобы определить причины возникших болей. Запустив болезнь, в конечном результате можно прийти к тяжелым патологическим процессам в поджелудочной железе:
- жировому или гемморрагическому панкреонекрозу;
- первичной или метастатической раковой опухоли.
По этой причине необходимо не менее двух раз на год проходить полное комплексное обследование. И конечно, важно следить за питанием и качеством употребляемой жидкости.
В полной мере это требование относится и к заботе о здоровье почек. Особенно «бьет» по ним алкоголь, являющихся для них сильным ядом. А среди характерных симптомов заболеваний почек:
- недомогание и быстрая утомляемость на фоне общей слабости;
- головные боли;
- снижение аппетита;
- отеки, особенно в области век по утрам;
- изменение в сторону повышения артериального давления;
- проявление озноба и лихорадки;
- изменение цвета кожных покровов – бледность.
Локальные проявления симптоматики проявляются в виде:
- болей в поясничной области с одной или обеих сторон;
- появления покраснений кожи над почками;
- явные изменения в моче – кровавые выделения или цвет от насыщенно-желтого до коричневатого и мутного;
- увеличение количества позывов к мочеиспусканию;
- ощущение дискомфорта и жжения при мочеиспускании.
Общее рекомендации
Все знают о пользе диетического питания и избегания вредных привычек. Вот только далеко не все используют на практике эти знания.
У поджелудочной железы и почек взаимосвязь не только во взаимодействии и негативных последствиях от проявления заболеваний. У них вкусы одинаковы и непереносимость многих продуктов тоже. Не любят поджелудочная и почки:
- чрезмерного употребления алкоголя;
- диеты, при которых нарушается обмен веществ;
- слишком соленую, острую или сладкую пищу;
- несвежие продукты, что могут вызвать пищевое отравление и интоксикацию;
- увлечение антибиотиками при лечении каких-либо заболеваний.
Не следует употреблять продукты, содержащие эфирные масла, раздражающие действующие на ткани почек и поджелудочной железы. Это могут быть шоколад, чеснок и лук, бобовые, грибы, редис и т.п.
В то же время поджелудочная железа и почки любят много жидкости, свежих витаминных соков, а также употребление свежих овощей и фруктов. И в диетах в этих случаях много схожего:
- пить не меньше 2 литров жидкости в день;
- пища должна быть вареной, приготовленной на пару или запеченной;
- потребление соли не должно превышать 8 гр. в сутки;
- чай и кофе некрепкий и вообще предпочтение отдать компотам и киселям из свежих фруктов;
- при заболевании обоих органов полезен отвар шиповника.
Общее рекомендации при лечении
Во многом облегчило диагностирование заболеваний почек и поджелудочной железы применение ультразвуковой диагностики, как доступный и эффективный способ. УЗИ почек оценивает многие критерии органа – расположение, массу, наличие камней и песка, а еще изменения во взаимоотношениях с другими органами. Так же и УЗИ поджелудочной железы определяет не только размеры, форму органа, присутствие опухолей, панкреатического воспаления, но и те негативные влияния на другие органы, в частности, на почки.
Появилась и реальная возможность отследить взаимоотношения между надпочечниками и поджелудочной железой при ее воспалении. Попутные исследования других органов – печени, селезенки также помогают в восстановлении правдивой картины взаимосвязи многих органов. С поджелудочной связаны многие из них. К примеру, очень четко прослеживается последовательность во влиянии заболеваний поджелудочной железы, надпочечников и половых желез.
При лечении обоих органов большое значение имеет голодание, а также интенсивная терапия с использованием антибиотиков. Но в этих случаях очень часто применяются народные средства в виде отваров, настоев, вытяжек. И как показывает практика, гомеопатическое лечение действительно эффективно для излечения и поджелудочной железы, и почек.
Каждая из этих болезней доступна лечению, и затягивать с ним при обнаружении первых симптомов нельзя. Следует учесть, что осложнения могут привести к необратимым процессам и ситуациям, выход из которых только через оперативное вмешательство или трансплантацию. Это осложняется тем, что с почками немного легче, поскольку технологии отработаны. К тому же это парный орган, тогда как операция на поджелудочной железе, органе непарном, намного сложнее, опасней и дороже.
Источник
Привет всем заложникам этих проклятых болезней ЖКТ!!!
Мне 32 года,зовут Денис,живу в г.Баку, авиа инженер-механик.У меня сложилась неприятная ситуация со здоровьем,11 месяцев назад на меня напала диарея после обильного приёма жирной пищи,алкоголя(кавказское свадебное застолье).
Около недели понос после каждого приема пищи..Далее,боли в животе после еды и урчание даже после приёма воды,чая скручивало в бублик и понос … Обратился к врачу,сдал кал на анализ-показало не переваривание пищи,лямблии,аскариды.
Пролечился диета + устранение паразитов из организма,+ таблетки +травы,всего 3 этапа в течении пару месяцев,(рецепт не найти что принимал).После лечения сдавал опять кал на анализ-вроде бы глист не обнаружено.Похудел за то время(2 мес) на 5 кг(Был 90,стал 85,при росте 178).
Стул на тот момент нормализовался,но в основном кашецеобразный. Был в Киеве в декабре 15 года прошел узи и сдал кучу анализов.(био хим крови,дыхательный тест с С13 мочевиной,биоиммунохимия,антитела лямблии,аскариды,иммунологическое обследование,бак.посев,короче все на что меня развели в той клинике гастроэтерологи-все сдал и все в пределах нормы!!!Но на узи печени размеры были 163х72 -увеличена,эхогенность повышена,контуры ровные,поджелудочная 24х16х22 эхогенность повышена(временами покалывало слева после приема пищи минут через 15-20)
Заключние было таково -Умеренная гепатолигимия(написано неразборчиво)диффузного изменения паренхимы печени и поджелудочной,хронический панкреатит с нарушениями внешнесекреторной функции ПЖ. Назначили лечение (Кальма б,прогепар)пролечился месяц и забылся,ничего не мучало,кроме веса,он стоял на месте даже при нарушении диеты.Но все это время урчал живот..
В феврале опять стал пивком увлекаться,и ходить в зал,пить протеины на молоке. Чувствовал себя нормально,но все же вес не прибавлялся.Раз в неделю понос,никаких особых болей не чувствовал.Появился зуд в заднем проходе и жжение на языке..Через время стало тянуть в паху и пояснице,частое мочеиспускание,сдал мазок из уретры-Показало хламидии,уреаплазмоз и микоплазму(хотя на стороне не был,и у жены ничего не выявлено по анализам).
Отправился к кожвен-урологу,тот напичкал меня антибиотиками(ОЧЕНЬ МНОГО АНТИБиОТИКОВ,но на тот момент я еще не понимал всю серьёзность подорванного моего здоровья),которые наверняка убили всех тварей-микробов во мне и наверно не только их,но и микрофлору моего кишечника,после чего я стал себя чувствовать похуже .
Кинулся к гастро,та меня на узи (сама смотрела) и говорит что увеличена ПЖ,назначила лечение без химии пить настой из трав 3 раза в день,де нол( иногда появлялась изжога)+ уколы мамордика композитум(по убыванию)+бфиформ +микразим 10 000,дюспаталин,…(травы-пустырник,семя льна,зверобой,календула,фенхель,корень солодки-заварить пить как чай до еды +эхинацея в таблетках)Это лечение принимал месяц.стало легче,но вес скатился уже с 85 на 82.диета по 5 столу ,темные круги под глазами,(стул не всегда оформлен,но поноса нет(кашеобразный),иногда запоры,опорожнялся один раз в день-после завтрака.На протяжении всех 11 ти месяцев присутствовала слизь в небольшом количестве (постоянно обследую кал визуально),крови как таковой не наблюдалось,возможно иногда,когда бывал сильный запор(думаю от повреждение стенок кишечника).
04.2016 сделал ФГДС,а так же колоноскопию. нового ничего не нашли,грыжа пищевода,она у меня уже лет 5-6,язв нет,но есть катаральная гастродуоденопатия. Врач,делавший колоноскопию сделал заключение- неспецифический язвенный колит,но не глубоко,от -10-15 см .
Прописали салофальк 500 мг до 100 шт + микроклизмы салофальк 60 мг+нольпаза. .Врач сказал что зуд возможен из-за раздражения анального отверстия тем,что от язвы может стекает жидкость,иногда бывает влажно,но не на столько чтобы оставалось на белье. Гемора нет. После колоноскопии вес спустился до 78кг.
Креона и микразима выпил наверно коробок 50 за все это время и до сих пор пью 75000 в день,ем 4-5 раз в день по столу 5..Переодически капаюсь под капельницей,раз в 2-3 мес, «глюказа,церневит,и тому подобные витамины и микроэлементы).Делал так же КТ брюха с контрастом-все четко,все ровно,никаких изменений и патологий.
Кольнул ретаболил 2 ампулы за месяц,хотел набрать/удержать вес.
06.2016 отправился в Питер так сказать за правдой-что же все таки со мной? Попал к Барановскому-профессор высшей категории 4000 р за прием,показал все бумаги,анализы,тот сослал меня к практологу,та взяла биопсию с того места где нашли (НЯК),назначила альфа-нормикс пить 7 дней.Пока ждал ответов анализа (10 дней)сдал все анализы снова кровь,кал,моча, биохим анализы,водно электронный обмен,ферменты,все в порядке,кроме альфы амилазы в крови предел 100,у меня 101,лимфоциты 3 у меня 3.5,глюкоза тоже ок-6.11 у меня 5,билирубин ,холестерин,вообщем все супер ровно и в норме!!
Узи ПЖ в норме,но диффузные изменения,ФГДС еще раз- катаральная гастродуоденопатия,дискинезия ДПК,ДГР. .Так же сдал анализ на определение фекального кальпротектина-отрицательно,так же комбинированное обследование при воспалительных заболеваниях кишечника АНЦА IgG/IgA ASCA IgG/IgA ат к протокам pancreas,ат к бокаловидным клеткам -короче антител не обнаружено.Ответ -биопсия -катаральный колит.
Сказали не страшно,жить можно,даже нужно,с реактивный белок в крови-отрицательно. Барановский поставил диагноз СРК назначил уколы лошадинную дозу
полиокседоний 10 дней и иберогаст 14 дней,после тримедат месяц.Приехал с Питера 80 кг,Пролечился-результата нет.Кстати на протяжении уже 3-4 месяцев темп 36.8-37.2 почти каждый день.Месяц назад перешел на другое лечение :полифепан 10 д,дюспаталин 10 д,микразим 25 000,беллатаминал.После Пимафуцин 10 д (т.к. в кале появились кандида) линекс 14 д,бифиформ 14 д.новомин-БАД.
3 недели назад как то по новому по утрам стал активно-тупо бурлить кишечник и позже идет кашецеобрасный обильный стул желтого цвета,и позывы каждый раз после еды ..Недавно сдал анализ хеликобактерпилори-отрицательно.Так же 2 дня назад сделал Узи всех органов Печень 150х60 контуры ровные,изменений нет. ЖП 53х25,толщина стенок 4 мм,на стенке полип 2.4 мм.ПЖ 28х18х29 эхогенность повышенавирсунгов проток проходим,очаговых изменений нет.Селезенка 113х42.Почки 113х55,110х49. К своему врачу еще никак не дойду,да и еще сдал анализ на скрытую кровь-отрицательно, и кал на дизбактериоз-ответов пока нет.Вес снизился опять .
Проблема состоит в следующем-лишнего съесть немогу,вес набрать -немогу 78кг на данный момент.Стул уровновесить не могу (обильный-кашецеобразный,желтого цвета) Редко,но колит в боках,то в левом кольнёт,то в правом,буквально на 2-3 секунды и проходит.2 дня назад поясницу замкнуло,вот лежу пластом на больничном,все тело трещит,хрустит,но терпимо… Мышцы подергиваются,пью магнерот и делаю комплекс витаминов В. Ну вроде самое основное расписал…
Начал заваривать и пить кору дуба перед едой-вроде сегодня стул стал темнее и больше «овечий» чем «кашецеобразный»,может совпадение?
Читаю этот форум месяца 3 ..но никак небыло времени расписать свою историю болезни…
Вопрос :
1)что делать с полипом на ЖП?
2)как устранить ужасное бурление,кипение в кишечнике по ранним утрам?
3)как устранить ужасное бурление,кипение в кишечнике целый день (после приёма пищи,жидкости)?
СПАСИБО )
Сообщение отредактировал dkrutyakov — Воскресенье, 14.08.2016, 22:31
Источник
Панкреатит – воспалительное заболевание поджелудочной железы, с частичным омертвением ее тканей и аутолизом органа, постепенно переходящими в замещение «живой ткани» соединительтканными волокнами с развитием экзокринной и эндокринной функциональной недостаточности
На деле это означает, что пока человек мучается от непрекращающейся рвоты и болей в животе, например, после приема изрядной порции алкоголя, поджелудочная железа покрывается мелкими точечными кровоизлияниями, сильно отекает, а протоки ее железок резко сужаются таким образом, что их секрет больше не может попасть в желудочно-кишечный тракт, а начинает разъедать сам орган, вызывая появление участков некроза – мертвых клеток. А секрет экзокринных клеток поджелудочной железы представляют собой агрессивные пищеварительные ферменты, предназначенные для химического расщепления пищи на составные части, которые только в виде элементарных питательных соединений могут всосаться и попасть в ток крови, разнестись с ним по организму и выполнить свое предназначение: включится в различные биохимические реакции и обеспечить тело энергией. При панкреатите ферменты остаются в паренхиме поджелудочной железы, и начинается процесс аутолиза – растворения и «съедания» собственных клеток. Мало того, эти же ферменты вместе с мельчайшими частицами мертвых клеток попадают в кровеносное русло и вызывают сильнейшую интоксикацию – отравление организма продуктами распада.
Далеко не каждый выдержит такую «бурю» в животе, но находятся смельчаки, которые считают, что достаточно принять Но-шпу и пару таблеток обезболивающих препаратов и все пройдет само собой. И действительно, иногда «проносит» — боль утихает, рвота прекращается и пациент чувствует себя намного лучше. Однако через несколько часов все симптомы болезни возвращаются и порой становятся даже более выраженными. Дело в том, что эти таблетки способны лишь временно утихомирить боль, а патологический процесс в поджелудочной железе никуда не денется, кроме того, анальгетики лишь дополнительно раздражают стенки желудка и кишечника, усугубляя и без того плачевную ситуацию. Поэтому не нужно терпеть, ведь панкреатит без специализированного лечения либо переходит в хроническую форму, либо развивается угрожающее жизни состояние под названием «панкреонекроз» — гибель всего органа, когда хирургам ничего другого не остается, кроме как удалить поджелудочную железу. После подобной операции (панкреоэктомии) пациент приобретает статус инвалида, так как этот орган выполняют не только пищеварительную функцию, но его клетки синтезируют и выделяют в кровь гормон инсулин. Без него у больного развивается сахарный диабет в тяжелой форме и всю оставшуюся жизнь он вынужден колоть себе под кожу живота синтетический или животный аналог этого вещества.
Уже лежа на больничной койке, больной панкреатитом начинает задаваться вопросом: «Почему это произошло именно со мной и что послужило причиной заболевания?». Самым частым этиологическим фактором является регулярное употребление спиртных напитков или отравление суррогатами алкоголя. Особенно это касается мужской половины человечества. Доказано, что ежедневный прием ста мл водки на протяжении трех лет приводит к развитию хронического панкреатита, но недуг поражает не только алкоголиков – иногда однократное распитие в больших дозах совместно с обилием жирной пищи провоцирует острое воспаление поджелудочной железы.
Для женщин же основными предпосылками возникновения данной патологии выступают:
- Холецистит и дискинезия желчевыводящих путей;
- Преобладание в рационе питания жирной пищи (ожирение);
- Недоедание и голодание.
Заболевания желчного пузыря могут приводить к забросу желчи в протоки поджелудочной железы или вызывать отек дуоденального сосочка – места в кишечнике, куда открываются ее проток. Итог – аутолиз органа и панкреатит.
Избыток жирных продуктов в питании перегружает поджелудочную железу – она работает буквально «на износ» и, в конце концов, нарушается ее функциональная способность, возникает асептическое воспаление.
Голодание — употребление в день менее 50 г белка и 30 г жира, приводит к тому, что ферменты железа синтезирует, но за ненадобностью (в отсутствие пищевой стимуляции желудочно-кишечного тракта) они не находят выхода, остаются в органе и в итоге – все те же аутолиз, некроз и воспаление.
Помимо прочего, причинами панкреатита может быть:
- Папиллит и опухоль дуоденального сосочка (блокируется отток секрета из поджелудочной);
- Травма органа;
- Язвенная болезнь желудка и 12-перстной кишки;
- Гиперпаратиреоз – заболевание паращитовидных желез, при котором в крови повышается содержание кальция;
- Инфекционные заболевания (кишечные инфекции, паротит);
- Наследственная предрасположенность;
- Острый тромбоз сосудов поджелудочной железы;
- Длительный прием некоторых лекарственных средств (эстрогены, фуросемид, сульфаниламиды, стероидные гормоны, вальпроевая кислота и др.).
Классификация
Во врачебной практике принято подразделять панкреатит на острый и хронический. И хотя эти заболевания имеют общий патогенез – механизм развития патологии, структурные и функциональные изменения органа могут существенно различаться.
Хронический панкреатит может быть в свою очередь:
1. Кальцифицирующим (в протоках образуются камни и скопления белка);
2. Обструктивным (закупориваются крупные выводные протоки поджелудочной железы);
3. Паренхиматозным (в ткани железы появляются очаги воспаления и фиброза – замещения соединительной тканью)
Клиническая картина
Приступ острого панкреатита начинается внезапно с сильных болей в верхней части живота, иногда кинжального, режущего характера, которые постепенно становятся опоясывающими – будто ремнем охвачено туловище на уровне, выше пупка. Боли сопровождаются неукротимой рвотой, не приносящей облегчения – пищевые массы с желчью отходят очень часто, вплоть до полного опорожнения желудка и двенадцатиперстной кишки. После этого остается сильная тошнота и позывы на рвоту, но исторгать из себя больному уже нечего, потому выделяется слюна и небольшое количество зеленоватой желчи. Иногда наблюдается субфебрилитет – повышение температуры тела до 37,3°С, реже – лихорадка (до 38°С). Через некоторое время (минуты-часы) у пациента отходят каловые массы белесого цвета, начинается понос или, напротив, запор. При остром панкреатите человек чувствует сильное недомогание, слабость, его кожа приобретает синюшный оттенок или бледнеет до цвета мрамора. Развивается повышенное газообразование – метеоризм и вздутие живота.
На ранних стадиях хронического панкреатита у пациента наблюдаются периодические приступы обострений, симптомы которых аналогичны признакам острого панкреатита. Правда, степень их выраженности, как правило, гораздо меньше. Тупая боль ощущается в средней части живота, под левым ребром и лишь иногда опоясывает тело на уровне пупка. Она возникает и усиливается через час после еды (особенно острой, жирной, жареной пищи) и в положении лежа. Больного часто мучает изжога, отрыжка, тошнота. В результате изменения структуры поджелудочной железы страдает ее экзокринная функция – вырабатывается недостаточно пищеварительных ферментов и появляются поносы, потеря аппетита, метеоризм (вздутие живота и избыточное отхождение газов). Для болезни характерна стеаторея – зловонный, кашицеобразный кал с жирным блеском (с частотой до 6 раз в сутки). Также нарушается эндокринная функция поджелудочной железы: снижается синтез инсулина в островковых клетках, поэтому появляются признаки сахарного диабета. Такие как слабость, утомляемость, учащенное мочеиспускание и увеличение количества мочи (до 5-6 литров в сутки), постоянная изнуряющая жажда и сухость во рту.
Лечение панкреатита
И врачам, и их пациентам, известны три основополагающих принципа лечения острого панкреатита. А звучат они просто: «Холод, голод и покой!». Первое правило – наложить пузырь со льдом на верхнюю и среднюю треть живота для уменьшения выработки и снижения активности ферментов в поджелудочной железе, а также для минимизации их всасывания в кровеносное русло во избежание явлений интоксикации. Голодание в первые 3-4 дня снимает нагрузку с поджелудочной железы – пища не раздражает пищеварительный тракт и ферментативная активность органа снижается. По прошествии голодного периода больному следует принимать пищу 5-6 раз в день, небольшими порциями. В суточном рационе пациента должны присутствовать легкоперевариваемые белки (рыба, отварная курятина), немного жиров (растительных) и углеводы (каши). Панкреатит – состояние, часто приводящее к летальному исходу, поэтому пациент должен соблюдать строгий постельный режим, а окружающие – беречь его нервную систему, дабы не ввести в состояние стресса.
Острый панкреатит требует неотложной госпитализации и квалифицированной помощи врачей, ведь в первые дни болезни все лекарства вводятся внутривенно либо внутримышечно. Это и растворы обезболивающих препаратов (от анальгина до морфина в зависимости от выраженности болевого синдрома), и литическая смесь, и реополиглюкин (для улучшения микроциркуляции), и контрикал (для нейтрализации ферментов поджелудочной железы в крови), и спазмолитики (папаверин, атропин, платифиллин, дротаверин), и антигистаминные средства (для уменьшения сосудистой проницаемости).
После стихания остроты процесса пациентам уже можно принимать таблетки, снижающие кислотность желудочного сока (ранитидин), панкреатические ферменты, помогающие работе поджелудочной железы и снимающие с нее излишнюю нагрузку (пакреатин, мезим, креон).
Больные хроническим панкреатитом пожизненно вынуждены принимать ферментные, спазмолитические и антацидные препараты, а также соблюдать строгую диету, полностью исключающую алкоголь, газированные напитки, консервы, кислые ягоды и фрукты, фруктовые соки и острые, жирные, копченые и пережаренные блюда.
Профилактика
Предотвратить развитие этой тяжелой болезни можно, если вести здоровый образ жизни: не курить, ограничивать количество употребляемого алкоголя и вредной пищи, а лучше – полностью от них отказаться. Лечение хронических заболеваний пищеварительной системы (язвенной болезни, холецистита) также поможет избежать панкреатита.
Статья защищена законом об авторских и смежных правах. При использовании и перепечатке материала активная ссылка на портал о здоровом образе жизни hnb.com.ua обязательна!
Источник