Поджелудочной железы тремор рук
Обычное переедание, злоупотребление алкоголем и множество других факторов могут вызвать панкреатит. Такая дисфункция поджелудочной железы – одна из самых распространенных причин обращения к гастроэнтерологу. Что собой представляет панкреатит, и какие причины его возникновения? Нужна ли диета в такой ситуации, и какой она должна быть? Ответы на вышеуказанные вопросы и другую полезную информацию по теме можно найти в этой статье.
Панкреатит является воспалительно-дистрофическим заболеванием поджелудочной железы, которое протекает в острой либо хронической форме.
Коды, согласно МКБ-10:
К86.0 – при алкогольной форме патологии;
К86.1 – инфекционный, рецидивирующий, неясной этиологии.
Панкреатит: основные причины и возможные осложнения
Помимо гастрономической несдержанности, о которой уже упоминалось выше, факторами, провоцирующими первичную форму заболевания, могут быть:
- дисфункция обмена кальция в организме и ЖКБ;
- злоупотребление алкоголем (в 70% случаев чревато хроническим воспалением ПЖ);
- курение;
- прием антибиотиков и некоторых других лекарственных средств;
- травмы брюшной полости.
Болезнь нередко передается «по наследству».
Несвоевременное обращение к доктору и отсутствие своевременной терапии чревато:
- нарушением обмена веществ;
- образованием кисты;
- развитием сахарного диабета;
- онкопатологией.
Симптомы панкреатита
Клиническая картина заболевания отличается разнообразными проявлениями. Специалисты отмечают даже гипердиагностику недуга. В 70 случаях из 100 обращений предварительные выводы врачи делают на основе лишь жалоб больного и клинического обследования. Но, как правило, «страхуются», назначая: КТ или УЗИ органов брюшной полости, лабораторные исследования (определение глюкозы и амилазы крови, копроскопия, фекальная эластаза).
По отношению к панкреатиту вместо понятия «симптомы» более уместно использовать термин синдром, подразумевающий проявления болезни с единым патогенезом.
В наиболее общем виде, можно выделить 7 синдромов, сопровождающих это заболевание.
- Боль – является признаком панкреатита в 100% случаев. Подавляющая часть пациентов отмечает неприятные ощущения, появляющиеся через 15-25 минут после приема пищи, обычно в эпигастрии и/или левом подреберье. Изредка жалуются на боли вокруг пупка или «высокие» (в грудной клетке).
- Аллергический синдром — крапивница, риносинусопатия, экзема.
- Диспепсический синдром — тошнота и/или многократная рвота, проблемы с аппетитом, изжога, частая отрыжка.
- Вздутие живота, частый стул, гиповитаминоз, ломоту и боли в костях, снижение веса объединяет синдром внешнесекреторной недостаточности.
- Синдром эндокринных нарушений сопровождает постоянное ощущение недоедания, слабость, потливость, дрожь (тремор) во всему теле.
- Тромбогеморрагический синдром.
- В отдельных случаях возникает сдавливание органов, соседствующих с ПЖ, в результате чего могут образовываться: кишечная непроходимость, желтуха (механическая), икота.
Какая диета при панкреатите, рассказывает врач
Основа питания – лечебный стол №5. Энергетическая ценность рациона – 2000-2500 ккал.
Суточное распределение нутриентов:
От алкоголя и сигарет необходимо полностью отказаться.
Пациентам рекомендуют до полного выздоровления не употреблять в пищу: бульоны (мясные, грибные), а также блюда жирные и жареные, копчености. В ограниченном количестве можно есть овощи, фрукты, молоко и производные продукты. Основа рациона – каши-размазни, супы (на воде), мясо отварное и запеченное (телятина, курица). Температура блюд — 15-60ºС.
В продолжение темы:
Диагностика хронического панкреатита.
Панкреатит: лечение травами.
Боли при панкреатите: причины, характеристики, лечение.
Полезно по теме:
Источник
Симптомы подергивания и пульсации в области желудка многими докторами рассматриваются признаком заболевания. Такая симптоматика может проявляться в любом возрасте, даже у здоровых людей. Пульсация не представляет угрозы для жизни, когда она вызвана физическими нагрузками или при сидении в одной позе на протяжении длительного периода времени. В других случаях подергивание свидетельствует, что в организме происходит патологический процесс.
Особенности проявления пульсации
Поджелудочная железа является одним из главных органов пищеварительной системы. От нее зависит правильность работы желудка и кишечника. Поэтому стоит уделять большое внимание ее состоянию. В зависимости от пульсации можно определить причину, которая спровоцировала у пациента расстройство. При наличии проблем с поджелудочной железой дерганье ощущается с правой стороны, при этом может смещаться ближе к центральной части живота. Пульсация желудка происходит в левой части от средней линии. Когда у больного происходит пульсация по центру, это говорит о проблемах с кишечно-пищеварительным трактом. Но это также является признаком увеличения внутренних сосудов, то есть, спровоцирован синдром аневризма. Такая патология является весьма серьезной, и приступы дергания не прекращаются. В таком случае не обойтись без медицинской помощи. Когда пульсация происходит после сильного физического напряжения, то можно не обращаться к врачу. Это вполне нормальный симптом в такой ситуации. Достаточно сделать легкий массаж и пульсация сама пройдет.

Причины пульсации в поджелудочной железе
Факторы развития патологии могут быть самыми разнообразными, чаще всего они спровоцированы расстройствами желудочно-кишечного тракта. Дискомфортное ощущение возникает при длительном голодании. Спазмы появляются в диафрагме и передаются в поджелудочную железу. Чтобы нормализовать состояние достаточно полноценно покушать и боль пройдет. Пульсация и дергание в поджелудочном органе возникает у женщин, которые находятся в стадии беременности. Признак часто наблюдается в первом триместре, это связано с перестройкой внутренних органов и поджелудочная железа не является исключением. Таким способом организм производит подготовку к родовому процессу. У некоторых беременных симптом проходит, а у других сохраняется до момента родов. Физические нагрузки и нахождение туловища в одной позе вызывает дергание, но не воспринимается серьезной патологией. И устраняется полноценным отдыхом, за время которого мышечная система принимает привычную форму. Как нестранно, но приступ икоты влияет на появление дергания. Это происходит за счет спазмов в диафрагме, и они постепенно смещаются в сторону эпигастрии.
Симптомы расстройства в поджелудочной железе могут возникнуть у людей, которые имеют высокий рост, а телосложение худощавое. Обусловлено это тем, что аорта расположена близко к органу. В такой ситуации приступ пульсации считается в пределах нормы. Когда неприятное ощущение спровоцировано неправильным рационом питания, стоит обратиться к врачу. Некоторые люди не задумывается над тем, что потребляют неправильную еду, тем самым нарушая обменные процессы в желудке и кишечнике. Переедание является фактором недуга, так как пищеварение не способно быстро усваивать большой объем продуктов питания. Также это оказывает негативное влияние на поджелудочную железу, которой приходится в активной форме расщеплять ферменты.
Когда пульсация возникает в области поджелудочной железы, то это может быть симптомом патологического состояния. Дискомфорт возникает при следующих болезнях:
- уменьшение или твердость брюшной аорты;
- аневризм — развивается за брюшной стенкой поджелудочной. Сопровождается другой симптоматикой – это вздутие, тошнота, отрыжка и постоянные болевые ощущения в области живота;
- изменения в стенках мягких тканей сосудов. При их сужении, повышается артериальное давление и человек чувствует, как у него пульсирует в области поджелудочной;
- нарушение функционирования ЦНС любого характера;
- различные болезни печеночной системы — это цирроз, гепатит, холестаз;
- злокачественные раковые опухоли. Неприятные ощущения возникают в верхней части брюшного органа;
- гастрит – характер заболевания не имеет значения, пульсация проявляется при острой и хронической форме;
- панкреатит – пульсирует в верней зоне брюшной полости. У больных расстройство сопровождается болями в животе, также на этом фоне возникает тяжесть и нарушаются процессы дефекации.

Что делать, когда пульсирует в области поджелудочной железы
Если неприятное ощущение появилось впервые, то лучше не принимать никаких мер. Это может быть единичный случай, который спровоцирован эмоциональным стрессом, или любым перенапряжением. Ведь организм человека устроен таким образом, что все системы в нем взаимосвязаны. Стрессовая ситуация, депрессия, хроническая усталость эти психические расстройства проявляются в виде пульсации или дергания в поджелудочной железе. При эмоциональном перенапряжении для снятия симптоматики назначаются седативные медикаментозные средства. Они помогают расслабиться и успокоиться, тем самым уходит дискомфорт.
Если пульсация повторяется или не прекращается, то требуется обратиться к врачу. Не рекомендуется применять самолечение, в первую очередь нужно установить причину возникновения симптома. Для этого проводится полное обследования организма. Только поле всех исследований врач делает вывод и ставит диагноз. И на основе всех данных составляет курс лечения.
Важно. Терапия назначается в зависимости от патологии или фактора, который спровоцировал развитие пульсации в области поджелудочной железы.
Диагностика симптома пульсации
Когда дергается в поджелудочной железе, и симптом не исчезает при домашнем лечении, то необходимо пройти комплекс диагностических мер. Для выявления причин пульсации могут использоваться следующие методы обследования:
- сдача анализов крови, мочи, кала на лабораторное исследование;
- МРТ – безопасная диагностика, при которой больной не получает рентгеновского облучения. А врач имеет полные сведения клинической картины;
- компьютерная томография;
- рентгенография – не может назначаться часто, из-за неблагоприятного воздействия на организм;
- ультразвуковое исследование органов пищеварительного тракта – самый эффективный способ установить причину расстройства поджелудочной железы.

После того, как врач получает всю информацию о состоянии здоровья пациента, то назначается терапия. Она может состоять из рекомендаций по режиму питания, а также назначения различных медикаментозных средств. В том случае, если эти исследования не помогли установить истинную причину дискомфорта, то доктор дает направление к другим специалистам, например, кардиолог, невропатолог, терапевт. Так как признаки пульсации не связаны с гастроэнтерологическим расстройством.
Профилактические мероприятия по предотвращению пульсации
Профилактика дискомфортного состояния в поджелудочной железе напрямую зависит от синдрома. Если пульсация возникла на фоне расстройства пищеварительного тракта, а именно болезнь панкреатит, то врачи назначают прием лекарственных средств. Для нормализации состояния подходит Мезим или Креон. При возникновении симптома пульсации на фоне эмоционального стресса или хронической усталости, то требуется устранить раздражающий фактор. Принять лекарственные средства на растительной основе. Они помогут расслабиться и полноценно отдохнуть. И симптом пройдет самостоятельно.
Если дерганье возникает на фоне вздутия живота, то можно принять медикамент Эспумизан. Он эффективно устраняет причины недомогания в пищеварительной системе. Чаще всего улучшение наблюдается после одного дня приема препарата. При болезни гастрит, которое сопровождается пульсацией и дерганьем, больному рекомендуется принять медикаментозное средство, которое позволить снизить показатель соляной кислоты в поджелудочной железе.
Важно. Довольно действенным препаратом является Гастал, который помогает справиться с повышенной кислотностью в организме.
Предотвратить любой патологический процесс можно, если следить со своим здоровье и вести правильный образ жизни. Многие нарушения в поджелудочной железе связаны с неправильным рационном питания. По этой причине человеку требуется держать правильный рацион питания. Желательно перестать курить и употреблять спиртное, это разрушает стенки органа. При первых признаках недуга следует пройти обследование. При соблюдении всех рекомендаций доктора, возможно быстро и эффективно устранить недомогание.
Источник

Как уже отмечалось, тремор рук может встречаться по причине достаточно многих состояний и обстоятельств, в том числе, возможен и физиологический тремор, не представляющий опасности для здоровья. Однако, стоит отметить, что все же, преобладающее большинство причин дрожания — патологические расстройства и тяжелые заболевание, отсутствие корректного лечения которых, может привести к тяжелым последствиям и осложнениям.
Рассмотрим наиболее часто встречающиеся заболевания, при которых возможен патологический тремор рук.
Побочное действие лекарств
Тремор, возникающий в виде побочного действия некоторых препаратов, иногда называют медикаментозным. Происхождение дрожания зависит от воздействия препарата на отдельные структуры организма — нервную систему или непосредственно на скелетную мускулатуру.
Препараты, которые могут вызвать дрожь, включают следующие:
- Противораковые средства, такие как талидомид и цитарабин.
- Противосудорожные препараты, такие как вальпроевая кислота, (Depakote) и вальпроат натрия (Depakene).
- Противоастматические препараты, такие как теофиллин и альбутерол.
- Лекарственные средства, подавляющие иммунитет, такие как циклоспорин и такролимус.
- Стабилизаторы настроения, такие как карбонат лития.
- Стимуляторы центральной нервной системы, такие как кофеин и амфетамин.
- Селективные ингибиторы обратного захвата серотонина (СИОЗС).
- Трициклические антидепрессанты.
- Сердечные лекарства, такие как амиодарон, прокаинамид, и другие.
- Некоторые сложные антибиотики.
- Некоторые противовирусные средства, такие как ацикловир и видарабин.
- Некоторые препараты против высокого артериального давления.
- Адреналин и норадреналин.
- Препараты снижения веса, например, тиратрикол.
- Долго применения тироидных средств, например — левотироксин.
- Тетрабеназин и другие лекарственные средства против повышенной динамики.
Болезнь Паркинсона
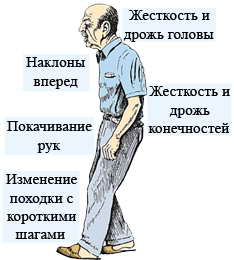
Болезнь Паркинсона, также известная как идиопатический или первичный паркинсонизм, гипокинетический ригидный синдром или дрожательный паралич, является дегенеративным расстройством центральной нервной системы с преимущественным поражением опорно-двигательного аппарата, отличительным признаком которого является тремор конечностей. Дрожательный симптом болезни Паркинсона обусловлен прекращением выработки допамина в черной субстанции головного мозга по причине гибели клеток, его вырабатывающих. Причины этого феномена клеточной смерти изучены очень слабо.
Ранними признаками заболевания, наиболее очевидными симптомами являются моторные расстройства, такие как жесткость и угловатость движений, их замедленность, трудности при ходьбе. Позже, мыслительные и поведенческие нарушения могут возникнуть на фоне развивающегося слабоумия, что часто встречается на более поздних стадиях заболевания, в совокупности с ярко выраженной депрессией.
Болезнь Паркинсона является более распространенным заболеванием среди пожилых людей, в большинстве случаев, возникающем в возрасте после 50 лет. Крайне редко заболевание встречается в молодом возрасте.
В последнее время появились новые методы, позволяющие побороть неприятные последствия патологии и ослабить или на некоторое время остановить прогрессирование — например, оперативное лечение паркинсонизма, но болезнь Паркинсона всё ещё неизлечима.
Злоупотребление алкоголем
Регулярное злоупотребление алкоголем может удвоить риск развития тремора в молодом возрасте и утроить — в старости. В докладе американских исследователей проблемы, опубликованном в 2014 году, обнародованы результаты о том, что хронические алкоголики в четыре раза более склонны к развитию болезни Паркинсона, чем люди, употребляющие алкоголь в умеренных количествах, в процессе жизни.
Причина этого феномена кроется в том, что алкоголь, как известно, очень токсичен для клеток мозжечка — основного органа, в головном мозге, регулирующего моторные функции человека. Авторы исследования предполагают, что этанол снижает порог развития сложных нейрогенных расстройств с участием мозжечка.
Патологии щитовидной железы
Щитовидная железа, несмотря на свои относительно небольшие размеры, участвует в достаточно большом количестве различных регулятивных процессов во всем организме, что обусловлено ее гормональной продуктивностью. Стоит отметить, что непосредственная деятельность щитовидной железы, также зависит от количества гормонов, вырабатываемых другими органами.
Симптоматика тремора достаточно часто выражена при одной из самых распространенных заболеваний щитовидной железы — гипертиреоза, который называют базедовой болезнью, болезнью Грейвса или диффузным токсическим зобом.
Гипертиреоз — заболевание, передающееся по наследству, проявлению которого способствует ряд факторов риска:
- Высокое потребление йода, что характерно для географических областей с большим его содержанием в почве.
- Курение.
- Травма щитовидной железы, в том числе — операционная.
- Токсическая аденома щитовидной железы — доброкачественное новообразование, связанное с повышенным потреблением йода, либо с включением высоких доз йодсодержащих препаратов, например, амиодарона.
- Беременность.
- Высокоактивная антиретровирусная терапия.
Дополнительными симптомами гипертиреоза, помимо дрожания рук, являются:
- Потеря веса, несмотря на повышенный аппетит.
- Увеличение веса.
- Увеличение или снижение аппетита.
- Раздражительность.
- Слабость и усталость.
- Диарея.
- Потливость.
- Психические расстройства могут варьироваться от беспокойства к психозу.
- Непереносимость жары.
- Потеря либидо.
- Олигоменорея или аменорея.
Прогнозирование течения данной болезни достаточно сложное в связи с тяжелыми схемами лечения и субъективными особенностями пациента. Однако можно подчеркнуть основные характеристики поведения гипертиреоза в будущем:
Заболевание характеризуется высокой частотой рецидивов.
- Хирургическое лечение и радиоактивный йод могут еще более усугубить течение болезни.
- Спонтанная ремиссия наблюдается в менее чем у 10% пациентов и не может сохраняться длительное время.
- Существует 3-х кратное увеличение риска смерти от переломов костей и 1,3-х кратное — от сердечно-сосудистых заболеваний и инсультов. Кроме того, высок риск заболевания сосудов головного мозга, особенно у молодых пациентов.
- Долгосрочные последующие исследования показали увеличение смертности от сердечно-сосудистых и цереброваскулярных заболеваний в случае с историей лечения гипертиреоза радиоактивным йодом.
Рассеянный склероз
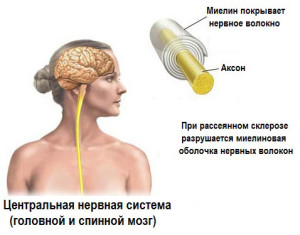
Рассеянный склероз, также известный как энцефаломиелит, является воспалительным заболеванием, при котором повреждаются миелиновые изоляционные покрытия нервных клеток в головном и спинном мозге. Подобное повреждение приводит к нарушению сообщений между отдельными структурами нервной системы, что вызывает достаточно большое количество различных симптомов, в том числе — физических, психических, а иногда и психорганических. Дрожание конечностей является преобладающим и неотъемлемым признаком рассеянного склероза.
Болезнь принимает несколько форм, проявляясь новыми регулярными симптомами, либо возникающими эпизодически — рецидивирующая форма рассеянного склероза. Кроме того, заболевание может развиваться в течение долгого времени или гораздо быстрее — прогрессивная форма.
В то время как причина болезни не ясна, основным механизмом, как полагают, является расстройство иммунной системы или в миелин-продуцирующих клетках. Гипотезы такого феномена включают генетику и экологические факторы, например, инфекции.
Не существует известного лечения рассеянного склероза. Вся медикаментозная терапия направлена на попытку снизить симптоматику заболевания и замедлить прогресс болезни. Лекарственные средства, используемые для лечения рассеянного склероза, обладают скромной эффективностью, но сильным побочным действием и тяжелой переносимостью. Многие пациенты преследуют альтернативные методы лечения, несмотря на невозможность излечения.
Долгосрочный положительный результат любой терапии трудно предсказуем, однако хорошие результаты чаще наблюдаются у женщин, при условии рецидивирующей формы с низким количеством эпизодов обострения. Средняя продолжительность жизни, в среднем, при этом заболевании, ниже на 5-10 лет, чем у пациентов, не страдающих рассеянным склерозом.
Черепно-мозговые травмы и заболевания ствола головного мозга
Данные условия и патологические состояния, пожалуй, единственные из всего ряда причин, которые можно отнести к первичным причинам, провоцирующим проявление тремора конечностей. Во время механического (в случае черепно-мозговой травмы) или токсического воздействия на нервные клетки моторной регуляции происходит нарушение клеточной функциональности и транспортных функций. Возникшие разрывы в сложной цепи передачи и обработки нервных импульсов, сказываются непосредственно на координации движения и бесконтрольного дрожания.
Хроническая сердечная недостаточность
Сердечная недостаточность возникает, когда сердце не может перекачивать достаточный объем кровотока, в соответствии с потребностями организма. Термин застойная сердечная недостаточность часто используется как взаимозаменяемый хроническую сердечную недостаточность. Признаки и симптомы болезни обычно включают в себя затрудненное дыхание, чрезмерную усталость и отечность, распространяемую по многим участкам тела, что зависит от стадии болезни. Одышка, как правило, усиливается в лежачем положении пациента и может явиться причиной полного отсутствия сна в ночное время.
Течение хронической сердечной недостаточности сочетается с периодами обострения, в момент особого дефицита обеспечения тканей кровью. Организм пытается компенсировать нехватку, усиливая работу и без того слабого сердца, что вызывает усиленное сердцебиение, часто переходящее в фибрилляцию — очень частые, поверхностные, не способные к перекачиванию крови, сокращения сердечной мышцы. В такие моменты усиливается одышка и ткани еще больше обедняются кислородом, возникает гипоксия. Одним из ярких клинических признаков, в момент обострения, является тремор конечной, чаще — рук. Стоит отметить, что в такие моменты риск летального исхода повышается в несколько раз.
Общие причины сердечной недостаточности включают:
- Болезни коронарных артерий,
- Инфаркты миокарда в анамнезе,
- Высокое кровяное давление в течение жизни,
- Фибрилляция предсердий,
- Клапанная болезнь сердца,
- Избыточное употребление алкоголя,
- Тяжелые инфекции и кардиомиопатии неизвестных причин.
Подобные условия приводят к сердечной недостаточности путем органических изменений в сердечной мышце, либо нарушений ее функциональности.
Сердечная недостаточность является сложным и потенциально смертельным состоянием. В развитых странах, около 2% взрослых страдают сердечной недостаточностью в любом возрасте, а среди пациентов старше 65 лет данный показатель увеличивается до 6-10%. В течение года после постановки диагноза риск скоропостижного летального исхода составляет около 35%, после чего снижается ежегодно на 10%.
Особенности тремора рук у детей и подростков
Развитие тремора у детей плохо изучено. Разнообразие генетических патологических состояний, связанных с дрожью, в том числе спинальная мышечная атрофия, митохондриальные болезни и болезнь Хантингтона, обуславливает наличие симптома дрожания конечностей.
Опухоли головного мозга, гидроцефалия, пищевые дефициты, например, витамина B12, отравления тяжелыми металлами или лекарственными средствами, дефицит карбоксилазы и гомоцистинурия также способны вызвать дрожь у детей. Детский тремор является потенциально серьезным состоянием — ребенок должен незамедлительно показан неврологу. Углубленные исследования причины детского тремора позволят выяснить его причину.
Современные методы точной диагностики вида тремора
Во время медицинского осмотра врач, в первую очередь, определяет возникает ли тремор чаще в период покоя или мышечной нагрузки. Кроме того, обязательно уточняется
- симметричность дрожания,
- наличие чувствительности, слабости или атрофии мышц,
- снижение рефлексов.
Подробная история семьи может указать на наследственно переданный тремор. Анализы крови и мочи помогут обнаружить расстройства щитовидной железы и исключить другие метаболические причины, например, аномальные уровни некоторых химических веществ, которые могут вызвать дрожание.
В целом, ряд диагностических мероприятий рассчитан на определение вида тремора, чтобы затем у специалиста появилась возможность ориентироваться в причинах его возникновения. Кроме того, диагностика выявляет сопутствующие причины, такие как лекарственное взаимодействие, хронический алкоголизм или другое состояние, или заболевание.
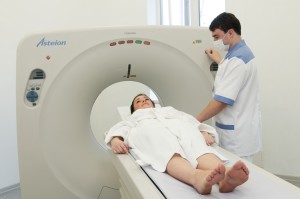
Диагностическая визуализация с помощью компьютерной томографии или магнитно-резонансной томографии может помочь определить, является ли тремор результатом структурного дефекта или дегенерации мозга.
Врач будет проводить неврологическое обследование для оценки функциональности некоторых нервов и общих моторных, сенсорных навыков. Эти тесты предназначены для определения каких-либо функциональных ограничений, например, трудностей с почерком или способностью удерживать чашку. Пациенту может быть предложено дотронуться пальцем до кончика носа, нарисовать спираль или выполнять другие задачи или упражнения.
Врач может заказать электромиограмму для диагностики мышечных или нервных расстройств. Этот тест измеряет непроизвольную деятельность мышц и мышечный ответ на стимуляцию нерва. В дополнение к изучению мышечной активности, тремор может быть исследован с помощью акселерометров точности — специальной аппаратуры, точно подсчитывающей правильность того или иного действия.
Дрожание рук в пожилом возрасте
Часто причины дрожи у пожилых людей связывают с общим процессом старения. Это далеко от истины. На самом деле, данные моторные расстройства являются патологическим состоянием и относятся к типу эссенциальной разновидности тремора и должны быть подвергнуты лечению.
Кроме того, существует ряд неврологических патологий и состояний, клиническим признаком которых является дрожание конечностей:
- Органические расстройства нервных клеток в головном мозге;
- Злоупотребление алкоголем;
- Применение некоторых препаратов, в том числе — по неправильной дозировке;
- Депрессивные состояния;
- Биполярное расстройство;
- Болезнь Паркинсона.

Стоит отметить, что эссценальный тремор менее изнурителен, чем аналогичные проявления при болезни Паркинсона. Паркисонизм — сложное неизлечимое заболевание, в то время как эссенциальный тремор не болезнь, а симптом, в некоторых случаях способный привести к серьезным осложнениям, но являющийся гораздо более управляемым.
Многие пациенты, при появлении симптомов дрожания, связывают их с болезнью Паркинсона. Существует несколько ключевых различий между эссенциальным тремором и дрожанием при Паркинсоне:
- Эссенциальный тремор возникает обычно, во время движения, в то время как паркинсонический проявляется по большей части в покое пациента;
- Паркинсон характеризуется множеством других симптомов, одним из которых является постоянное дрожание. При эссенциальной форме тремор характеризуется эпизодическими проявлениями;
- Признаками эссенциального тремора являются потовыделение в области головы и дрожание голоса, в то время как при болезни Паркинсона такая клиника практически не встречается.
Дрожание пальцев рук
Дрожание пальцев рук, без участия в процессе непосредственно самой конечности, встречается достаточно редко. Причинами такого явления могут быть аналогичные факторы, вызывающие тремор всей конечности, однако, стоит отметить, что в случае с пальцами имеет смысл подозревать более локализованную патологию в области центральной нервной системы или периферических нервов.
Основными факторами, вызывающими дрожание пальцев, являются:
- Хронический алкоголизм.
- Некоторые психопатологические состояния шизоподобного типа.
- Понижение температуры тела или ее повышение.
- Стрессовые и фобические состояния.
Почему дрожат руки при волнении?

В корне этого феномена всегда лежит психологический фактор, не связанный с патологическим состоянием какой-либо системы или органа. Избыточное количество эмоций, особенно у людей, наиболее сильно им подверженным, находит выход в моторных проявлениях. Часто такие явления возникают на фоне особо сильного переживания, пережитого ранее. Любой триггер, любое напоминание о том случае или происшествии, способно вызвать тремор.
Современная психология знает множество методов борьбы с этим состоянием, если оно достаточно сильно надоедает пациенту. Однако в корне каждого метода лежат основные принципы:
- Понятие и уяснение истинной причины возникновения тремора.
- Попытка выполнять физические сторонние действия в момент наступления дрожи — эффект отвлечения.
- Снижение травматичности произошедшего события для индивидуального сознания.
- Поиск других способов растрачивания эмоций, вызванных произошедшим событием.
Источник