Поликистоз яичников поджелудочная железа
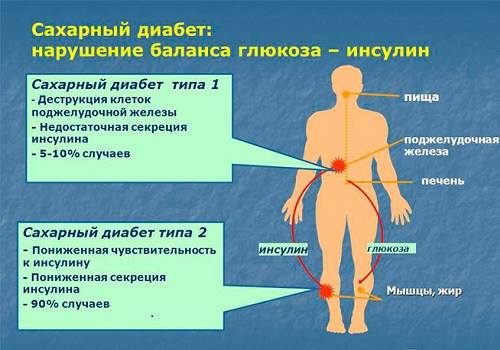
Инсулин – это гормон, который вырабатывается поджелудочной железой и помогает глюкозе проникать в клетки организма. Его основная роль – регулировать количество питательных веществ, циркулирующих в кровотоке. Хотя инсулин в основном контролирует сахар, он также влияет на метаболизм жиров и белков. Когда человек есть пищу, содержащую углеводы, количество сахара в крови увеличивается. Тогда поджелудочная железа получает сигнал высвободить инсулин в кровь, чтобы он перемещался по кровотоку, сообщая клеткам тела, что они должны забирать глюкозу. Это ведёт к уменьшению количества сахара в крови, так как он перемещается в клетки организма для использования или хранения. Это важно для здоровья, поскольку большое количество сахара в крови может оказывать токсическое действие, вызывая серьёзный вред, который без лечения потенциально приводит к смерти.
Содержание:
- Что это такое
- Инсулинорезистентность и поликистоз яичников
- Причины
- Диагностика
- Поликистоз яичников и метаболический синдром
- Лечение
Иногда по разным причинам, клетки перестают реагировать на инсулин. Другими словами, они становятся «резистентными» к этому гормону. Когда это происходит, поджелудочная железа начинает производить ещё больше инсулина, чтобы снизить сахар. Это приводит к гиперинсулинемии. Такое состояние может продолжаться длительное время (предиабет может быть в течение 10-12 лет). Клетки становятся всё более устойчивыми к инсулину, и содержание этого гормона, а также глюкозы в крови повышается. В конце концов клетки поджелудочной железы могут повредиться. Это приведёт к обратному процессу – снижению производства инсулина и далее к резкому росту уровня сахара. Когда содержание глюкозы в крови превысит определённый порог, женщине будет поставлен диагноз диабет 2-го типа.
Инсулинорезистентность и чувствительность к инсулину
Если женщина с поликистозом яичников резистентна к инсулину, у неё низкая чувствительность к этому гормону. И наоборот, если она чувствительна к инсулину, то у неё низкая резистентность к гормону.
Иметь инсулинорезистентность – это плохо, а чувствительность к инсулину – хорошо. Резистентность к инсулину означает, что клетки плохо реагируют на этот гормон. Это приводит к повышению самого инсулина и увеличению глюкозы в крови, а далее способно привести и к диабету 2 типа с сопутствующими проблемами со здоровьем.
Инсулин – стимулятор аппетита, и, возможно, поэтому многие женщины с поликистозом яичников страдают от тяги к сладкому и другим продуктам с высоким содержанием углеводов. Считается, что повышенный уровень этого гормона является фактором, способствующим воспалению и другим метаболическим осложнениям, связанным с СПКЯ.
СПКЯ И ИНСУЛИНОРЕЗИСТЕНТНОСТЬ
За последние 20 лет было установлено, что гиперинсулинемия является главной причиной синдрома поликистозных яичников (СПКЯ) у значительной части женщин. Такие пациентки имеют «метаболический СПКЯ», который можно считать предиабетическим состоянием. Чаще всего у этих девушек есть ожирение, нарушения менструального цикла, а также больные диабетом родственники.
Большинство женщин с синдромом поликистозных яичников (СПКЯ) устойчивы к инсулину и страдают ожирением. Лишний вес сам по себе является причиной метаболического нарушения. Но резистентность к инсулину выявляют и у женщин с СПКЯ, не страдающих ожирением. Это в значительной степени связано с уровнями ЛГ и свободного тестостерона в сыворотке.
Основным ухудшающим фактором для женщин с поликистозом яичников является то, что некоторые типы клеток в организме — чаще всего мышцы и жиры — могут быть резистентными к инсулину, тогда как другие клетки и органы – нет. В результате гипофиз, яичники и надпочечники у женщины с инсулинорезистентностью отвечают только на высокий уровень инсулина (и не реагируют должным образом на нормальный), что увеличивает лютеинизирующий гормон и андрогены. Это явление называют «избирательным сопротивлением».
Причины
Считается, что одним из основных факторов инсулинорезистентности является увеличение количества жиров. Многочисленные исследования показывают, что высокое содержание свободных жирных кислот в крови приводит к тому, что клетки, в том числе мышечные, перестают нормально реагировать на инсулин. Это может быть частично вызвано жирами и метаболитами жирных кислот, которые растут внутри мышечных клеток (внутримышечный жир). Основной причиной повышенных свободных жирных кислот является употребление слишком большого количества калорий и лишний вес. Переедание, увеличение массы тела и ожирение сильно связаны с резистентностью к инсулину. Висцеральный жир на животе (вокруг органов) очень опасен. Он может выделять много свободных жирных кислот в кровь и даже высвобождать воспалительные гормоны, которые приводят к инсулинорезистентности.
Женщины с нормальным весом (и даже худые) могут иметь СПКЯ и резистентность к инсулину, но это нарушение гораздо более распространено среди людей с избыточной массой тела.
Есть и несколько других потенциальных причин расстройства:
- Фруктоза
Высокое потребление фруктозы (из сахара, а не из фруктов) связывают с резистентностью к инсулину.
- Воспаление
Повышенный окислительный стресс и воспаление в организме могут привести к инсулинорезистентности.
- Сидячий образ жизни
Физическая активность повышает чувствительность к инсулину, а неактивность, наоборот, снижает.
- Кишечник
Имеются данные, что нарушение бактериальной среды в кишечнике может вызвать воспаление, которое усугубляет толерантность к инсулину и другие проблемы с метаболизмом.
Кроме этого, существуют генетические и социальные факторы. Считается, что, возможно, у 50 % людей есть унаследованная склонность к этому расстройству. Женщина может быть в этой группе, если у неё есть семейная история диабета, сердечно-сосудистых заболеваний, гипертонии или СПКЯ. У других 50 % инсулинорезистентность развивается из-за нездоровой диеты, ожирения и отсутствия физических нагрузок.
Диагностика
При подозрении на поликистоз яичников врачи всегда назначают женщинам тесты на выявление резистентности к инсулину.
- Анализы
Высокий инсулин натощак – признак резистентности.
Тест HOMA-IR рассчитывает индекс инсулинорезистентности, для этого сдаётся глюкоза и инсулин натощак. Чем он выше, тем хуже.
Глюкозотолерантный тест измеряет глюкозу натощак и спустя два часа после приёма определённого кол-ва сахара.
Гликированный гемоглобин (A1C) измеряет уровень гликемии за предыдущие три месяца. Идеальный показатель должен быть ниже 5,7 %.
- Избыточный вес
Если у женщины есть избыточный вес, ожирение и большое количество жира вокруг талии, то шансы инсулинорезистентности очень высоки. Врач также должен обратить на это внимание.
- Чёрный (негроидный) акантоз
Так называют состояние кожи, при котором на некоторых участках, в том числе в складках (подмышки, шея, области под грудью), наблюдаются тёмные пятна. Его наличие дополнительно указывает на резистентность к инсулину.
- Холестерин
Низкий уровень ЛПВП («хороший» холестерин) и высокие триглицериды являются двумя другими маркерами, которые сильно связаны с инсулинорезистентностью.
Высокий инсулин и сахар – ключевые симптомы инсулинорезистентности при поликистозе яичников. К другим признакам относится большое количество жира на животе, повышенные триглицериды и низкие ЛПВП.
Как узнать о наличии резистентности к инсулину
У женщины может быть эта проблема, если у неё есть три или более из указанных ниже симптомов:
- хронически высокое кровяное давление (превышает 140/90);
- фактический вес превышает идеальный на 7 или более кг;
- повышены триглицериды;
- общий холестерин выше нормы;
- «хороший» холестерин (ЛПВП) составляет менее 1/4 от общего;
- повышенные уровни мочевой кислоты и глюкозы;
- увеличен гликированный гемоглобин;
- повышенные ферменты печени (иногда);
- низкий уровень магния в плазме.
Последствия повышенного инсулина:
- синдром поликистоза яичников,
- акне,
- гирсутизм,
- бесплодие,
- диабет,
- тяга к сахарам и углеводам,
- ожирение по типу «яблоко» и сложности с похудением,
- высокое артериальное давление,
- сердечно-сосудистые заболевания,
- воспаления,
- рак,
- другие дегенеративные расстройства,
- сокращение продолжительности жизни.
ИНСУЛИНОРЕЗИСТЕНТНОСТЬ, СПКЯ И МЕТАБОЛИЧЕСКИЙ СИНДРОМ
Инсулинорезистентность является отличительной чертой двух очень распространённых состояний – метаболического синдрома и диабета 2 типа. Метаболический синдром представляет собой набор факторов риска, связанных с диабетом второго типа, сердечными заболеваниями и другими нарушениями. Его симптомами являются высокие триглицериды, низкий уровень ЛПВП, повышенное давление, центральное ожирение (жир вокруг талии) и высокий уровень сахара в крови. Инсулинорезистентность также является основным фактором развития диабета типа 2.
Остановив прогрессирование резистентности к инсулину, можно предотвратить большинство случаев метаболического синдрома и диабета 2-го типа.
Инсулинорезистентность лежит в основе метаболического синдрома, сердечных заболеваний и диабета типа 2, которые в настоящее время относятся к числу самых распространённых проблем со здоровьем в мире. Многие другие заболевания тоже связаны с резистентностью к инсулину. К ним относятся безалкогольная жировая болезнь печени, синдром поликистозных яичников (СПКЯ), болезнь Альцгеймера и рак.
КАК ПОВЫСИТЬ ЧУВСТВИТЕЛЬНОСТЬ К ИНСУЛИНУ ПРИ ПОЛИКИСТОЗЕ ЯИЧНИКОВ
Хотя инсулинорезистентность – это серьёзное нарушение, приводящее к тяжёлым последствиям, с ним можно бороться. Приём лекарств с метформином является основным лечением, которое назначают врачи. Однако женщины, имеющие инсулинорезистентный тип СПКЯ, фактически могут вылечиться, изменив свой образ жизни.
- Упражнения
Возможно, это самый простой способ улучшить чувствительность к инсулину. Эффект будет заметен почти сразу. Выбирайте ту физическую активность, которая вам больше всего нравится: бег, ходьба, плавание, велосипед. Хорошо сочетать занятия спортом с йогой.
- Похудение
Важно потерять именно висцеральный жир, который находится в районе живота и печени.
- Бросьте курить
Сигареты могут вызывать инсулинорезистентность и ухудшать состояние у женщин с поликистозом яичников.
- Сократите потребление сахара
Постарайтесь уменьшить потребление сахаров, особенно из сладких напитков типа газировки.
- Питайтесь здоровой пищей
Диета при поликистозе яичников должна быть основана на необработанных продуктах. Также включите в рацион орехи и жирную рыбу.
- Омега-3 жирные кислоты
Употребление жирных кислот омега-3 может снизить уровень триглицеридов в крови, которые часто повышены при поликистозе яичников и инсулинорезистентности.
- Добавки
Принимайте добавки для повышения чувствительности к инсулину и снижения уровня сахара в крови. К ним относятся, например магний, берберин, инозитол, витамин Д и такие народные средства, как корица.
- Сон
Есть доказательства, что плохой непродолжительный сон тоже вызывает резистентность к инсулину.
- Сократите стресс
Девушкам с поликистозом яичников важно научиться управлять стрессом, напряжением и тревогой. Здесь также может помочь йога и добавки с витаминами группы В и магнием.
- Контролируйте железо
Высокий уровень железа связан с резистентностью к инсулину. В этом случае женщинам в постменопаузе может помочь сдача донорской крови, переход от мясного рациона к растительному, включение в диету большего количества молочных продуктов.
Инсулинорезистентность у женщин с поликистозом яичников можно заметно уменьшить и даже полностью вылечить с помощью простых мер по изменению образа жизни, к которым относятся здоровое питание, приём добавок, физическая активность, потеря лишнего веса, хороший сон и уменьшение стресса.
Источник
Поликистоз яичников не является самостоятельным заболеванием, а объединяет различные эндокринные нарушения, проявляющиеся одновременно. Поэтому корректнее называть его клиническим синдромом. Причины этого полиэндокринного синдрома до конца не выяснены. Диагноз СПКЯ ставят при наличии нескольких характерных для него признаков. От проявлений поликистоза страдает около 10–12% женщин репродуктивного возраста. Обнаруживается он в период полового созревания, когда у женщины долгое время не наступает желаемая беременность или развиваются осложнения.
Возможные причины развития СПКЯ
Когда наряду с дисфункцией яичников имеются нарушения работы коры надпочечников, поджелудочной железы, гипофиза или гипоталамуса, УЗИ показывает наличие множественных кист на яичниках, ставят диагноз: синдром поликистозных яичников. Существует несколько теорий и гипотез относительно его этиологии и патогенеза. Но истинные причины поликистоза неизвестны.
Предполагаемые причины:
- повышенная секреция лютеотропина (гипофизарный гормон);
- патологии надпочечников или яичников, приводящие к избыточной выработке андрогенов и олиго- или ановуляции (редким овуляциям или их полному отсутствию);
- гиперинсулинемия (увеличение циркулирующего в крови инсулина) и инсулинорезистентность (неэффективное использование инсулина организмом);
- увеличение свободных инсулиноподобных факторов роста (ИФР-1 и ИФР-2) — очень близких по своей структуре к инсулину веществ, стимулирующих рост клеток.
Иногда обнаруживают этот синдром у близких родственниц: дочери и матери, у сестер. Но доказательств генетической предрасположенности пока нет. К тому же, в большинстве случаев СПКЯ возникает спонтанно. Есть предположения о полигенном типе наследования (когда наследование сразу нескольких генов предполагает развитие нарушений) и влиянии факторов окружающей среды.
Какие существуют формы СПКЯ
Синдром поликистозных яичников классифицируют по-разному, в зависимости от предполагаемых причин, проявления и степени выраженности симптомов. По этиологии различают:
- первичную форму СПКЯ или синдром Штейна Левенталя, когда предполагаемой причиной являются врожденные гипоталамо-гипофизо-яичниковые нарушения;
- вторичную форму, развившуюся на фоне эндокринной патологии или в ответ на патогенное внешнее воздействие (стресс, интоксикацию организма, инфекцию или черепно-мозговую травму).
Классификация по патогенезу является общепризнанной. Она подразумевает деление СПКЯ на:
- типичную форму (для этой формы характерно увеличение андрогенов яичникового происхождения);
- центральную (развивающуюся из-за нарушений в гипоталамо-гипофизарной системе);
- смешанную (сопровождающуюся гиперандрогенией яичникового и надпочечникового генеза).
К менее распространенной классификации СПКЯ относится деление синдрома на формы, сопровождающиеся увеличением размера яичников, и с сохранением их первоначальных размеров.
Симптомы поликистоза яичников
Синдром характеризуется целым комплексом проявлений. Симптомокомплекс развивается на фоне нарушений эндокринного характера и включает в себя:
- олигоменорею (скудные и очень редкие менструации);
- ановуляторное бесплодие (из-за отсутствия овуляции фертильная функция женщины нарушена и она неспособна к зачатию, беременность не наступает);
- гирсутизм (оволосение по мужскому типу, связанное с избытком андрогенов);
- ожирение;
- увеличение яичников.

Первые признаки поликистоза обнаруживаются после 14–16 лет, когда уже были первые месячные. В дальнейшем, цикл не устанавливается и становится непредсказуемым, менструации пропадают на 2–3 месяца и более, сопровождаются сильными болевыми симптомами, иногда исчезают совсем. Вместо этого наблюдаются мажущие, не связанные с месячными кровянистые выделения. Но родители не сразу обращают внимание на эти отклонения, считая их нормой, и не спешат обращаться к врачу.
Симптомы СПКЯ, связанные с увеличением уровня мужских гормонов, среди которых наблюдается избыточный рост волос на лице и теле, акне (угревая сыпь) и себорея, а также ожирение и множественные кисты яичников могут быть слабовыраженными или вообще отсутствуют. Ожирение может являться независимым фактором, который способствует прогрессу нарушения обмена углеводов. Хотя в большинстве случаев именно инсулин способствует повышению аппетита, отложению жира и уменьшению его мобилизации.
Причиной обращения женщин с поликистозом яичников к врачу становятся проблемы с зачатием ребенка, а иногда и осложненная беременность, если зачатие произошло.
Осложнения, связанные с поликистозом яичников
Синдром поликистозных яичников чреват многими осложнениями. Такие сложные и серьезные гормональные нарушения могут привести к развитию:
- сахарного диабета II типа (поэтому девушки и женщины с диагнозом СПКЯ обязаны регулярно проверять кровь на содержание в ней глюкозы);
- повышения АД;
- атеросклероза, так как нарушается обмен холестерина;
- тромбозов;
- заболеваний сердечно-сосудистой системы;
- инсультов и инфарктов;
- гиперплазии и рака эндометрия (неслущивающийся эндометрий из-за нерегулярных менструаций накапливается или усиливается рост клеток слизистой оболочки матки под действием гормонов);
- рака молочной железы;
- трудностей с зачатием и вынашиванием ребенка из-за редких овуляций или их отсутствия.
Когда проводится своевременное и грамотное лечение СПКЯ, то желаемая беременность наступает, и женщина может выносить и родить здорового ребенка, а опасные осложнения не развиваются.
СПКЯ: осложнения при беременности
Пациентки в репродуктивном возрасте с диагнозом синдром поликистозных яичников часто бесплодны. Если беременность все же наступает, она может окончиться невынашиванием.
Очень высока частота развития всевозможных осложнений:
- беременность может прерваться;
- возникает гестационный диабет;
- гипоксия плода;
- плацентарная недостаточность;
- гипертензия;
- гибель плода внутриутробно.
Поэтому заболевание требует серьезной диагностики и лечения различными средствами и методами.
Обследования и дифференциальная диагностика
Методов ранней диагностики СПКЯ не разработано. В группу риска относят женщин с нарушениями менструального цикла. Если у женщины в год всего 9 менструальных циклов, то есть наблюдается около 3 задержек в год на 10 дней и более, то ей рекомендуют обследоваться с целью уточнения причин такого нарушения. При олигоменорее наличие симптомов гирсутизма и дермопатии андрогенного характера увеличивает вероятность обнаружения поликистоза яичников.
Диагностика включает в себя изучение истории болезни, оценку массы тела и подтверждение наличия симптомов гирсутизма. В дальнейшем назначается:
- гинекологическое обследование;
- ультразвуковая диагностика состояния яичников и матки (иногда сразу несколько обследований в динамике);
- анализ крови на гормоны (тестостерон и дегидротестостерон, гонадотропины).
Чтобы исключить ошибку и оставить правильно диагноз дополнительно рекомендуют проверить концентрацию:
- дегидроэпиандростерон-сульфата (ДГЭА-С) для исключения опухолей надпочечников и некоторых форм дисфункции коры надпочечников;
- тиреотропного гормона, чтобы дифференцировать от тиреотоксикоза, который тоже может стать причиной нарушения менструального цикла;
- пролактина, чтобы исключить гиперпролактинемический гипогонадизм;
- 17-гидроксипрогестерона для исключения врожденной дисфункции коры надпочечников.
Диагностика нарушения восприимчивости глюкозы (тест на глюкозотолерантность) проводится всем пациенткам с диагнозом СПКЯ 1 раз в 2 года, а тем, кто страдает ожирением 1 раз в год.
Методы лечения синдрома поликистозных яичников
Основным предрасполагающим фактором, который способствует развитию СПКЯ, является ожирение. Поэтому главный способ профилактики синдрома — это поддержание веса тела в норме. Рекомендуется диетическое питание и лечебная физкультура. Если заниматься профилактикой уже поздно, необходимо лечение. Терапию проводят в нескольких направлениях:
- восстановление фертильности (стимуляция овуляции);
- лечение или профилактика сахарного диабета второго типа;
- снижение массы тела (если необходимо);
- решение косметических проблем.
Для достижения этих целей проводят немедикаментозные мероприятия (процедуры по удалению нежелательных волос, сбалансированное питание и лечебная физкультура для снижения массы тела), терапию лекарственными средствами различного действия, хирургические методы. Лечение народными методами необходимо согласовывать с лечащим врачом.
Диетотерапия и физические нагрузки

Женщинам, у которых обнаружен синдром поликистоза яичников, обязательно рекомендуют соблюдать специальную диету (снижение дневной нормы калорий на 500–1000 калорий) и увеличить ежедневные физические нагрузки (подойдут занятия плаванием, фитнес или бег трусцой). Через 2–3 месяца соблюдения этих рекомендаций многие пациентки отмечают помимо снижения веса уменьшение уровня андрогенов в крови и нормализацию менструального цикла. Нередко после этого наступает желаемая беременность, которая ранее был невозможна.
Важно правильно организовать диетическое питание, не просто снизить количество калорий, а качественно изменить рацион:
- обогатить клетчаткой;
- ограничить потребление углеводов и жиров животного происхождения;
- включить в рацион фрукты и овощи, мясо и рыбу в пропаренном или отварном виде, растительные жиры.
Эти меры позволяют снизить риск осложнений синдрома и устранить его симптомы при не очень запущенных состояниях. Увеличение физической активности — это лучшая стимуляция овуляции немедикаментозным способом.
Косметологические процедуры
Лечение лишь отчасти позволяет решить проблемы с избыточными оволосением по мужскому типу, вызванным гиперандрогенией. Те волосы, которые уже стали более пигментироваными и утолщенными, такими и будут. С ними нужно будет постоянно бороться.
Назначение антиандрогенов в составе оральных контрацептивов лишь незначительно уменьшает проблему акне. Для борьбы с лишними волосами на теле и кожными симптомами существует множество косметических методов. Большинство из них имеют временное действие и требуют периодического повторения.
Для уменьшения симптомов гиперандрогении (угревой сыпи и лишних волос на теле) пользуются также различными народными средствами.
Медикаментозное лечение
Тактика медикаментозного лечения во многом определяется преобладающими симптомами в анамнезе и планами пациентки. В пубертатном возрасте требуется коррекция или профилактика гирсутизма и акне, нормализация менструального цикла. Женщинам в репродуктивный период важно восстановить фертильность, для этого проводят терапию ановулярного бесплодия. В более позднем возрасте большинство пациенток с диагнозом синдром поликистозных яичников уже имеют нарушения обмена углеводов, и им необходимо лечение сахарного диабета 2 типа.
Стимуляция овуляции проводится способами, максимально близкими к естественным. Необходимо индуцировать развитие фолликула, овуляцию и наступление одноплодной беременности. В связи с тем, что яичники могут быть гиперчувствительны ко многим препаратам, есть опасность гиперстимуляции яичников и наступления многоплодной беременности.
Кломифен для стимуляции овуляции назначают с 5 дня от начала менструального цикла в течение 5 дней. Каждый следующий цикл начальную дозировку немного увеличивают (минимальная — 50 мг/сут., максимальная — 150). Обычно через 3 месяца наблюдается положительный эффект и наступает овуляция. Если этого не произошло, лечение продолжают не более 6 месяцев. Дальше в организме женщины вырабатывается устойчивость к данному препарату. Если кломифен не оказал нужного эффекта, используют гонадотропины. Диагностика того, как действует лечение, проводится с помощью УЗ-исследования.
Пиоглитазн или метформин назначают для лечения СД 2 типа. Они помогают повысить чувствительность к инсулину. Это один из консервативных методов восстановления фертильности при нарушениях углеводного обмена. При наступлении беременности препарат сразу отменяют.
В качестве антиандрогенной терапии применяют:
- комбинированные оральные контрацептивы (Диане 35, Ярина);
- мощный нестероидный противовоспалительный препарат — флутамид;
- мочегонное средство — спироланктон (опасен тем, что может вызвать патологии у плода, при наступлении беременности);
- противоопухолевый гормональный препарат — финастерид;
- для местного воздействия на кожу и подавления роста волос применяют эфлорнитина гидрохлорид. Его наносят на кожу 2 раза в день. Через 6 недель уже заметен эффект. Спустя 8 недель после окончания лечения интенсивность роста волос восстанавливается, то есть эффект от препарата временный.
Назначать лекарственные препараты, определять длительность лечения и дозировку должен врач. Самостоятельное их применение строго противопоказано.
Хирургическое лечение
Необходимость в хирургическом вмешательстве наступает при неэффективности медикаментозных методов. В таком случае проводят удаление пораженного яичника, клиновидную резекцию (частичное удаление) или коагуляцию оболочки яичников элкетро- или лазерным воздействием. Последний способ наиболее предпочтителен, так как он снижает риск образования спаек и сохраняет возможность наступления овуляции.
Операция по клиновидной резекции проводится в основном лапароскопическим методом, который обеспечивает минимальное инвазивное вмешательство. Через 5 дней после операции, иногда раньше, наблюдается менструальная реакция, а спустя 2 недели происходит овуляция. Если этого не произошло, проводят дополнительную медикаментозную стимуляцию.
Через 5 лет после проведенной операции и восстановления фертильности часто отмечается рецидив. Поэтому в дальнейшем даже после беременности и родов нужно осуществлять профилактику СПКЯ. Она включает в себя регулярные осмотры, здоровое питание, активный образ жизни.
Народные методы
Синдром поликистозных яичников народными средствами и гомеопатическими препаратами можно лечить только в качестве дополнения к основной терапии с согласия врача. Различные спринцевания целебными травяными отварами малоэффективны и в некоторых случаях могут быть даже опасны. Поэтому не нужно заниматься самолечением. В некоторых случаях допустимо лечение народными средствами таких симптомов, как акне и гирсутизм.
Синдром поликистозных яичников является довольно распространенным диагнозом среди женщин склонных к ожирению и ведущих малоподвижный образ жизни. Довольно часто простые профилактические меры по снижению калорийности питания и повышению уровня физической активности приводят к самостоятельному выздоровлению без врачебного вмешательства. Поэтому лучшие рекомендации для пациенток с симптомами СПКЯ — это более внимательное отношение к себе, ведение здорового и активного образа жизни.
Источник