Последние достижения лечения рака поджелудочной железы

Хотя карцинома поджелудочной железы (рак поджелудочной железы) является относительно редким заболеванием, она занимает четвертое место среди смертельных видов рака. Количество смертей, вызванных раком почти равно числу болезней. После многолетнего затишья в области возможных методов лечения, клинические данные о современной терапии наночастицами дают ученым все более и более положительные результаты. Как сообщили эксперты на пресс-конференции, это также касается и комбинированной терапии, состоящей из Гемцитабина и Наб-Паклитаксела.
Поджелудочная железа находится под диафрагмой в области двенадцатиперстной кишки, желудка, желчного пузыря и селезенки. Она производит ферменты, которые расщепляют компоненты пищи и регулируют обмен глюкозы в организме, освобождая гормоны, такие как инсулин и глюкагон. Орган состоит из широкого конца (головы поджелудочной железы), средней части (тела поджелудочной железы) и тонкого выходящего хвоста поджелудочной железы.
Неясные симптомы, слишком поздняя диагностика
В Германии ежегодно более 15 000 человек заболевают раком поджелудочной железы. Таким образом, рак поджелудочной железы является третьей наиболее распространенной опухолью в пищеварительном тракте после рака кишечника и желудка. Смертность от рака поджелудочной железы довольно высока.
Рак поджелудочной железы в основном проявляется очень поздно по очень неясным симптомам. Пациентов с раком поджелудочной железы обычно ожидает очень неблагоприятный прогноз. Опухоль, которая обычно образует ранние микрометастазы, в большинстве случаев диагностируется только на метастатическом этапе. Лишь немногие пациенты выживают спустя пять лет после первичного диагноза, и более половины всех пациентов уже имеют метастазы во время обнаружения заболевания.
Большинство больных жалуются на ухудшение общего состояния, потерю аппетита и веса и нехарактерную боль в верхней части живота. Из-за близости головки поджелудочной железы к желчному пузырю опухоль может провоцировать нарушение оттока желчи и, следовательно, к желтухе.
Раннее диагностирование рака поджелудочной железы может спасти жизни
К сожалению, специальные методы диагностики заболевания на ранних стадиях бессимптомного заболевания еще не доступны. Тем не менее, чрезвычайно важно распознать рак поджелудочной железы как можно раньше. Если человечеству удастся этого достичь, шансы на восстановление и, следовательно, выживаемость значительно повысятся.
Лечение зависит от того, где именно находится опухоль и насколько она запущена. Чем раньше обнаружить рак поджелудочной железы, тем больше появится шансов спасти жизнь. Единственным лечебным вариантом является радикальное хирургическое удаление первичной опухоли. После этого показана адъювантная химиотерапия.
Технология наночастиц имеет важные преимущества
В последние десятилетия был достигнут небольшой прогресс в улучшении перспектив для пациентов с раком поджелудочной железы. За последние семь лет ни одно новое лекарство против рака поджелудочной железы не было официально одобрено. При очень низком показателе выживаемости людей с раком поджелудочной железы, пациенты и их семьи оказались в крайне печальной ситуации.
Инновационный шаг в современной химиотерапии был вызван так называемой НАБ технологией. При этом лекарственные вещества, связанные с наночастицами, которые в качестве крошечных систем-носителей подобных старательным муравьям целенаправленно транспортируют активный ингредиент в опухоль, накапливаются там и высвобождают только действующее вещество. Так же работает цитостатик Наб-Паклитаксел, в котором, хорошо зарекомендовавший себя противораковый лекарственный паклитаксел инкапсулирован в наночастицы, связанные с белком альбумина (НАБ = наночастицы паклитаксела, связанные с альбумином). Таким образом, альбумин является естественным транспортером, который переносит активный ингридиент, Паклитаксел, целенаправлено в опухолевую ткань, концентрируясь на опухолях в межклеточном пространстве. Третьим важным преимуществом является то, что Наб-Паклитаксел существенно модифицирует очень плотную и плохо васкуляризированную соединительную ткань карциномы поджелудочной железы и делает ее более доступной для цитотоксических веществ.
Уже 20 лет Таксан, как несвязанный Паклитаксел — активный ингредиент, полученный из тиса, является одним из наиболее важных средств в борьбе с раком молочной железы. По сравнению с другими традиционными таксанами, связанный с наночастицами препарат имеет гораздо более благоприятный профиль риска и пользы. Дополнительные лекарства для предотвращения любых алергечиских реакций не нужны. В то же время можно повышать дозу активного ингредиента. Эти и другие положительные данные привели к одобрению связанного препарата в лечении рака поджелудочной железы, которого нет для обычных таксанов.
Практика превосходит исследования
В регистрационном исследовании MPACT сочетание Наб-Паклитаксела + Гемцитабина у пациентов с метастатическим раком поджелудочной железы и частично с состоянием общей ослабленности достигло статистически значимого среднего значения выживаемости на протяжении 8 месяцев после монотерапии Гемцитабином, что уменьшает относительный риск смерти на 28%. Около 35% пациентов выжили в течение как минимум одного года после лечения Наб-Паклитакселом. Через два года с 10% выжило в два раза больше пациентов после монотерапии Гемцитабином.
Недавние подведение итогов клинических исследований в Канаде дало значительно лучшие результаты: в клинической практике было показано, что лечение Гемцитабином с Наб-Паклитакселом в качестве первоочередной терапии достигало средней общей выживаемости 11,9 месяцев, что превосходит предыдущие данные исследования. Это придает многим больным жизненную энергию и надежду. В настоящее время показано, что добавление Наб-Паклитаксела к традиционному лечению Гемцитабином предоставляет существенные преимущества для выживания, в то время, когда контролируются побочные эффекты.
Таким образом, новая комбинация биологически активных веществ Наб-Паклитаксела и Гемцитабина представляет собой перспективный вариант для долгосрочной выживаемости пациентов с метастатическим раком поджелудочной железы. Действующее вещество одобрено в Германии.
Если у вас есть сомнения или реальные опасения за ваше здоровье обращайтесь в нашу клинику за бесплатной консультацией или вторым мнением. Клиника гастроэнтерологии, онкологии и общей внутренней медицины Городской Клинической больницы г. Золинген, Германия — один из лучших в Европе.
У нас есть русскоговорящий персонал.
INTERNATIONAL OFFICE AM KLINIKUM SOLINGEN
Gotenstraße 1
42653 Solingen
NRW / Deutschland
Tel.: +49 (0) 212 / 547 — 69 13
+49 (0) 177 540 42 70
+49 (0) 173 203 40 66
Fax: +49 (0) 212 / 547 — 2288
E-Mail: kontakt@international-office-solingen.de
Источник
Ученые лаборатории Колд Спринг Харбор открыли метод, с помощью которого фибробласты, окружающие атипичные клетки опухоли поджелудочной железы, можно перепрограммировать на воздействие не стимулирующее, а подавляющее рост опухоли.
Результаты исследования были опубликованы 26 октября 2018 года в журнале Cancer Discovery и они в деталях раскрывают сигнальный путь клеток опухоли поджелудочной железы, который может помочь им рекрутировать опухолевые клетки-супрессоры в битве против рака.
Как правило, прогноз по раку поджелудочной железы не благоприятен. Обычно эти опухоли диагностируют на поздних стадиях и они плохо отвечают на лечение. В результате большинство пациентов умирает в течение шести месяцев после постановки диагноза.
Основная причина плохого ответа на лечение скрывается в строме опухоли – защитной соединительной ткани, которая составляет более 90% ткани опухоли поджелудочной железы. Строма содержит очень много нормальных (не раковых) клеток, окруженных белками фиброзной соединительной ткани, которые они продуцируют.
В 2018 году ученые обнаружили, что эта строма содержит также множество фибробластов (это клетки, которые продуцируют коллагеновые волокна соединительной ткани), как минимум двух типов.
Первый тип фибробластов продуцирует стромальную соединительную ткань, которая блокирует действие химиотерапевтических препаратов, и секретирует молекулярные факторы роста, которые стимулируют рост опухоли. Более того, этот тип фибробластов ингибирует клетки иммунной системы, которые нацелились убить раковые клетки.
Однако, второй тип фибробластов, наоборот, предотвращает активный рост опухоли. Особенностью обоих этих типов является то, что они не постоянны. Это значит, что первый тип фибробластов может превращаться во второй и наоборот, и все зависит от сигналов, которые фибробласты получают как от опухоли, так и от элементов окружающей их стромы.
«В принципе это можно назвать потенциально полезным свойством, потому что в теории теперь мы можем переключать свойства фибробластов с опухоль-стимулирующих на опухоль-подавляющие, вместо того чтобы просто уничтожать опухоль-стимулирующие клетки».
Джулия Биффи, ведущий научный сотрудник
В последнем исследовании Биффи и ее коллеги обнаружили молекулы, которые меняют свойства фибробластов в опухоли.
Одним из таких сигналов является ИЛ-1 (Интерлейкин-1), который побуждает фибробласты становиться опухолевыми-промоторами. Однако, еще один «сигнал», называемый ТРФ бета-1 (Трансформирующий ростовой фактор бета-1), имеет большее сродство к фибробластам и вытесняет молекулу ИЛ-1 из рецептора фибробласта, тем самым побуждая последнего тормозить опухолевый рост, даже несмотря на присутствие достаточного количества обеих молекул в строме.
Это открытие позволяет предположить, что теперь стало возможным использование клеточных сигнальных молекул для принуждения опухолевых промоторов трансформироваться в фенотип опухолевых ингибиторов (подавляющих рост опухоли).
Такой способ резко контрастирует с предыдущими способами лечения, которые были направлены только на уменьшение опухолевой нагрузки на организм. Сейчас исследователи пытаются определить долгосрочные эффекты изменения секреции ИЛ-1 на ТРФ бета-1, для «перепрограммирования» фибробластов, — как опухоль может отреагировать?
Другим направлением для исследования стал способ воздействия на эти молекулы лекарственными средствами, которые используются в комбинации со стандартной химио- или иммунно-терапией против раковых клеток.
Скорей всего наиболее успешной терапией в конце концов станет комбинация нескольких подходов, направленная на уничтожение как можно большего количества раковых клеток и одновременно нацеленная на те элементы стромы, которые стимулируют опухолевый рост.
Рак поджелудочной железы смогут диагностировать по бактериям на языке
Мобильные приложения проверят изменения кожи на риск рака с помощью фото
Больше статей о раке
Автор: Мария Шехтер
Источник
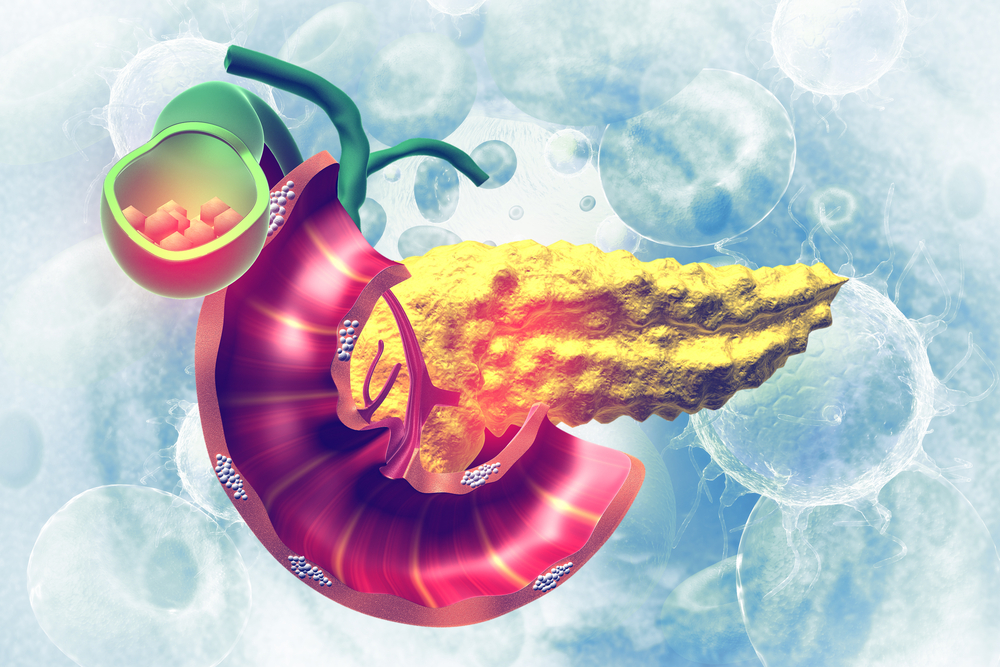 За последние 40 лет случаи развития этой болезни у мужчин увеличились в 2 раза, а у женщин — в 3. Рассказываем, как выявить и вылечить опасный недуг.
За последние 40 лет случаи развития этой болезни у мужчин увеличились в 2 раза, а у женщин — в 3. Рассказываем, как выявить и вылечить опасный недуг.
Как развивается рак поджелудочной железы?
Опухоль вырастает из клеток, вырабатывающих панкреатический сок. Новообразование может появиться как на органе, так и на соседних тканях. Оно перекрывает жёлчные пути или провоцирует сжатие желудка и кишечника.
У кого она может появиться?
В основном болезнь диагностируют у людей старше 40 лет. Среди факторов риска выделяют наследственность, курение, лишний вес, диабет, острый панкреатит, желтуху, пародонтит и постоянный контакт с вредными химическими веществами.
Какие проявляется рак поджелудочной железы?
На ранних стадиях особых признаков практически не бывает. Они развиваются по мере роста опухоли:
- Вначале появляется боль из-за сдавливания нервных клеток или проникновения опухоли в ткани;
- Затем становятся заметны следующие симптомы: желтушность кожи, потеря цвета кала, тёмный цвет мочи, увеличение печени и жёлчного пузыря, повышение температуры, зуд, рвота, отрыжка, сухость кожи, потеря аппетита, снижение веса и общая слабость.
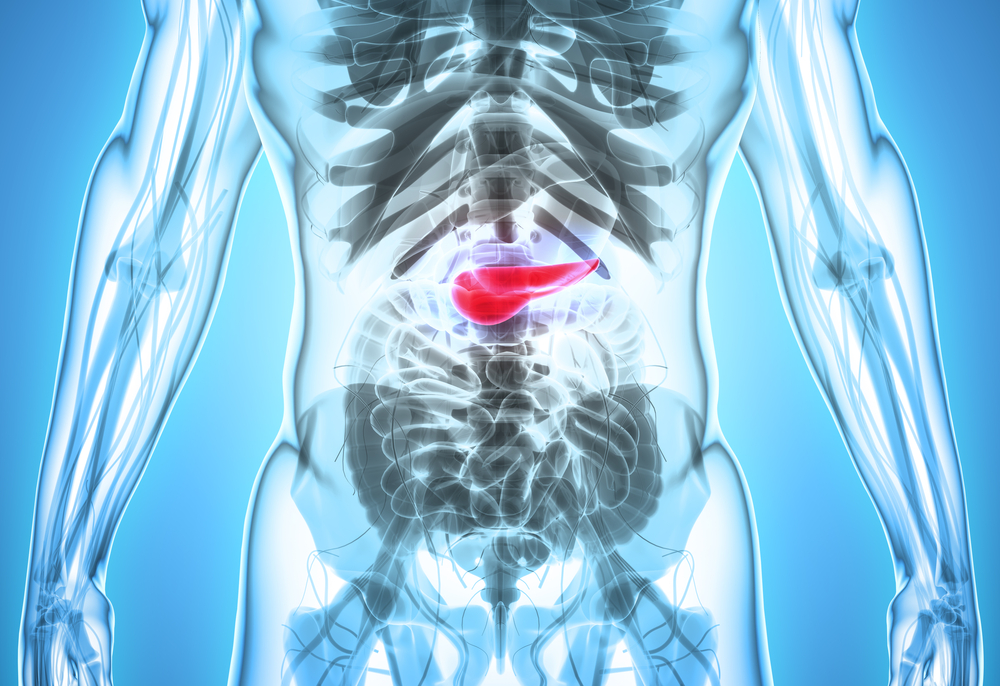
Как диагностировать это заболевание?
Чем раньше вы обратиться к врачу, тем лучше. Обычно назначают следующие процедуры:
- КТ (компьютерная томограмма) — она определит расположение опухоли, её близость к кровеносным сосудам и отдалённость метастазов;
- УЗИ выявит контуры опухоли и увеличение органов;
- МРТ (магнитно-резонансная терапия) органов брюшной полости назначают, чтобы определить отличия между воспалительным процессом и опухолью, а также диагностировать новообразования в жёлчных протоках и метастаз в печени;
- Лапароскопия подтвердит изменения в жёлчном пузыре, печени и брюшине;
- Позитронно-эмиссионная томография в комбинации с компьютерной томографией (ПЭТ-КТ) совмещает в себе диагностику структуры и функций тканей;
- Фиброгастродуоденоскопия диагностирует, насколько сдавлены кишечник и желудок. Также процедура позволит увидеть метастазы и взять материал для биопсии;
- Рентген может показать деформацию двенадцатиперстной кишки и желудка.
Как лечат рак поджелудочной железы?
Ещё 20 лет назад рак медики использовали только стандартные методы: химиотерапию и операцию. Однако раковые клетки поджелудочной слабо снабжены кровеносными сосудами и окружены плотной соединительной тканью — а потому более устойчивы к химии. Поэтому учёные изобрели новые способы лечения:
- Операции с помощью роботов Да Винчи и эндоскопических роботов. Во время процедуры хирург сидит перед экраном компьютера и управляет движением рук робота. Благодаря этому пациенту более точно удаляют опухоль, не затрагивая здоровые ткани.
- Кибер-нож — альтернатива операции, при которой злокачественные клетки убивают при помощи излучения.
- Таргетированная терапия — в отличие от химии, она разрушает только раковые клетки.
- Лечение с помощью радиоактивных бактерий — дополнительный метод, при котором микроорганизмы проникают в органы, обнаруживают метастазы и уничтожают их.
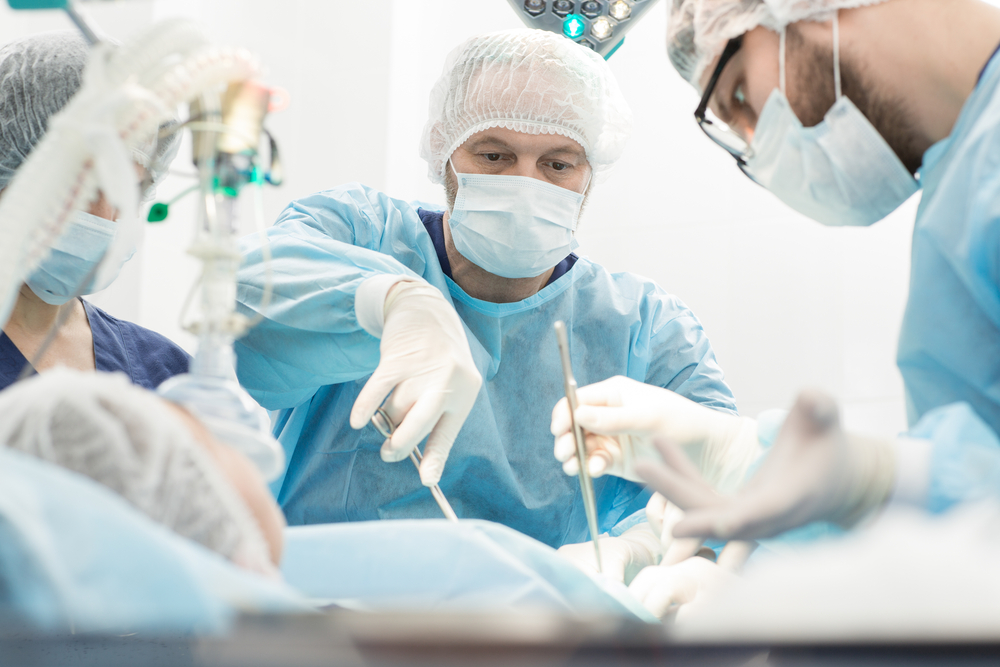
В послеоперационный период помимо стандартных химио- и радиотерапии, применяют новые технологии: химиоэмболизацию и радиоэмболизацию. При таких методах лечения большие дозы препаратов вводят непосредственно в сосуды, идущие к опухоли.
Узнать больше о причинах, симптомах и осложнениях рака поджелудочной железы, можно из сюжета программы «Жить здорово»
Источник
Рак поджелудочной железы занимает 10 место по распространенности раковых заболеваний среди населения всего земного шара. С каждым годом количество людей, кому поставили диагноз рак поджелудочной железы, растет. Даже с учетом хорошей диагностической базы большая часть пациентов обращается к врачу с 3 или 4 стадией заболевания.
Для того, чтобы увеличить продолжительность жизни пациентов с запущенной стадией онкопроцесса, диагностировать заболевание на ранних стадиях и успешно его лечить, во многих медицинских центрах по всему миру проводятся исследования. Основным направлением научной деятельности является поиск причин образования опухоли в поджелудочной железе, разработка диагностических тестов для выявления опухоли на ранней стадии, совершенствование старых методов лечения, поиск и тестирование новых химиопрепаратов.
Генетика и раннее выявление
Ученые все больше узнают о некоторых изменениях генов в клетках поджелудочной железы, которые приводят к образованию рака. Уже известны наследственные изменения в генах, такие как BRCA2, p16, и гены, вызывающие синдром Линча, которые могут увеличить риск развития рака поджелудочной железы.
Осталось только выяснить, как эти и другие гены могут быть изменены при онкологии поджелудочной железы. Информация о генах позволит разработать тесты для выявления приобретенных (не наследственных) изменений генов при предраковых состояниях поджелудочной железы.
Одним из наиболее распространенных изменений ДНК является KRAS онкоген, который влияет на регулирование роста клеток. Новые диагностические тесты способны распознать это изменение в образцах панкреатического сока, собранного во время ЭРХПГ (эндоскопической ретроградной холангиопанкреатографии). Однако тест на определение KRAS онкогена используется для людей только с наследственной предрасположенностью к раку поджелудочной железы.
Лечение
Сейчас многие исследования сосредоточены на поиске новых методов лечения данной патологии. Однако никто не забывает и об улучшении хирургии и радиотерапии, оптимальной комбинации различных методов лечения при раке на разных стадиях.
Хирургия
Операция по удалению рака поджелудочной железы (чаще всего процедура Уиппла) представляет собой длительный и сложный процесс, который тяжело переносится не только пациентом, но и врачом хирургом. Достаточно тяжело проходит и послеоперационный период, в основном из-за длительного восстановительного периода.
Альтернативой процедуре Уиппла является лапароскопическая операция. При таком подходе хирург делает несколько небольших разрезов в животе вместо одного большого. Длинные, тонкие хирургические инструменты и крошечные видеокамеры вставляют в разрезы, чтобы сделать операцию. Одно из преимуществ этой операции является то, что люди быстрее восстанавливаются после нее, она не требует длительного пребывания в стационаре.
Радиационная терапия
Для терапии рака поджелудочной железы преимущественно используют 2 вида лучевой терапии: интраоперационную и протонную. При первом варианте во время операции одна большая доза излучения подается непосредственно на очаг опухоли. При протонной лучевой терапии используют специальный тип излучения, который проникает на любую глубину человеческого тела, повреждает ДНК раковых клеток и останавливает дальнейший рост опухоли.
Химиотерапия
Сейчас проводится много клинических испытаний, на которых проверяют новые комбинации химиотерапевтических препаратов для рака поджелудочной железы. Последние исследования показали, что Гемцитабин в сочетании с другими лекарственными препаратами увеличивает продолжительность жизни, облегчает состояние пациентов с 3 и 4 стадией онкопроцесса.
Таргетная терапия
Целевые препараты работают по-разному, однако от стандартных препаратов химиотерапии они отличаются тем, что воздействуют преимущественно только на раковые клетки и имеют меньше побочных эффектов по сравнению с традиционными препаратами химиотерапии.
Многие типы раковых клеток, в том числе и раковые клетки поджелудочной железы, имеют определенные белки на своей поверхности, которые помогают им расти. Эти белки называются рецепторами фактора роста. Одним из примеров является рецептор эпидермального фактора роста (EGFR). Препараты, которые нацелены на EGFR в настоящее время изучаются. Один из них, известный как Эрлотиниб (Тарцева), уже одобрен для использования вместе с Гемцитабином.
На стадии разработки находятся препараты, блокирующие кровоснабжение опухоли, препараты, направленные на разрушение стромы опухоли поджелудочной железы. Бытует мнение, что химиопрепраты в лечении рака поджелудочный железы могут быть неэффективны по причине того, что они не могут пройти стромальный (наружный) барьер опухоли. Строма или наружная защитная оболочка опухоли защищает раковые клетки от химиопрепаратов. В настоящий момент тестирование проходит препарат PEGPH20, который “атакует” строму опухоли. Это позволит химио- и другим препаратам быть более эффективными.
Существует еще одна теория, почему рак поджелудочной железы трудно лечить. И она основана на том, что не все раковые клетки в опухоли являются одинаковыми. Там может быть небольшая группа раковых клеток, называемых стволовыми клетками. Это раковые клетки устойчивые к химиопрепаратам. При прохождении курса химиотерапии часть раковых клеток погибает, а стволовые продолжают расти. BBI-608 и demcizumab нацелены на такие раковые стволовые клетки.
Иммунная терапия
Иммунная терапия стимулирует иммунную систему больного человека либо дает ему готовые компоненты иммунной системы, которые ведут борьбу с раковыми клетками.
Моноклональные антитела. Одна из форм иммунотерапии использует инъекции искусственных моноклональных антител. Эти белки иммунной системы связываются с антигеном (таким как карциноэмбриональный антиген (CEA)) на поверхности раковых клеток. Моноклональные антитела на своей поверхности могут нести радиоактивные атомы, токсины, что приводит к локальной гибели опухоли без повреждающего воздействия на окружающие здоровые ткани. На данный момент это лечение при раке поджелудочной железы доступно только в клинических испытаниях.
Противораковые вакцины. Существует несколько типов вакцин для повышения иммунного ответа организма на раковые клетки поджелудочной железы. В отличие от вакцин против инфекций, как корь или эпидемический паротит, эти вакцины предназначены для лечения, а не для профилактики заболевания.
Одним из возможных преимуществ этих видов лечения является то, что они, как правило, имеют очень ограниченные побочные эффекты.
Препараты, которые нацелены на контрольно-пропускные пункты иммунной системы. Собственная иммунная система человека не повреждает клетки своего организма благодаря наличию «контрольных точек» — молекул на клетках иммунной системы, которые должны быть активированы (или инактивированной), чтобы начать иммунный ответ. Раковые клетки иногда находят способы использовать эти контрольно-пропускные пункты, чтобы избежать нападения со стороны иммунной системы. Препараты, активирующие клетки иммунной системы и закрывающие пропускные пункты для раковых клеток, находятся в разработке.
Индивидуальный подход к лечению онкозаболеваний
Некоторые препараты работают лучше, если в опухоли пациента найдены конкретные типы мутаций. Например, Эрлотиниб работает лучше у пациентов, у которых опухоли имеют конкретные изменения в гене EGFR. Эта концепция является областью интенсивного изучения.
В ближайшее время для эффективно назначенного лечения любого ракового заболевания на любой стадии достаточно будет сдать пару диагностических тестов.
Что касается организационных вопросов, то вводят обязательные диагностические процедуры для людей в поликлиниках, стационарах, ужесточают профилактические медицинские осмотры.
Важно! Для тех, у кого близкий родственник болеет раковым заболеванием есть шанс пройти экспериментальное (бесплатное) лечение. Всегда интересуйтесь у своего лечащего врача о возможности прохождения такого лечения.
Читайте больше на сайте Tumor-Clinic — Современные методы лечения рака
Коментарии:
Источник


