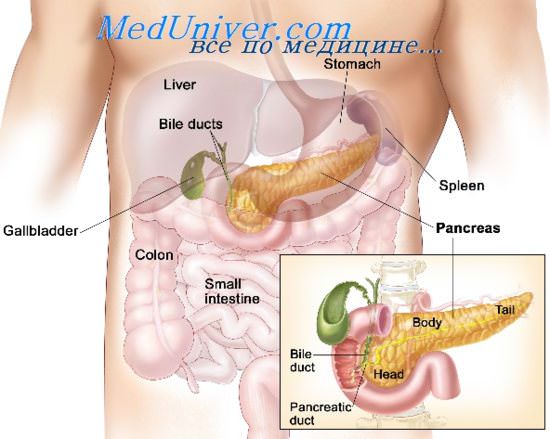
При пальпации рака поджелудочной железы

Поджелудочная железа прощупывается лишь у малого количества здоровых людей, а вот когда речь заходит о таком заболевании как панкреатит, производить пальпацию органа крайне важно. С этим могут возникнуть затруднения, так как это очень малодоступный орган, который располагается в глубине брюшной полости.
Анамнез – начальный этап осмотра
Перед тем, как начинать осмотр больного при помощи пальпации, грамотный врач всегда соберет анамнез, который будет включать в себя примерно такие вопросы:
- Как давно вы заметили у себя болезненные ощущения?
- Есть ли у Вас вредные привычки (алкоголизм, табакокурение)?
- Соблюдаете ли Вы диету, не злоупотребляете ли тяжелой пищей?
- Наблюдается ли такая же или похожая ситуация со здоровьем у Ваших ближайших родственников?
- Какие тяжелые заболевания Вы перенесли на данный момент своей жизни?
- Каким образом Вы лечили панкреатит и лечили ли вообще?
- Есть ли у Вас какие-либо врожденные или наследственные заболевания?
- Мучают ли Вас какие-то другие симптомы панкреатита кроме боли? (запоры, поносы, тошнота, отсутствие аппетита)?
Для того, чтобы не отбирать времени ни у себя, ни у врача, ответы на эти вопросы стоит подготовить дома.
Не лишним будет напомнить, что отвечать на них нужно честно и не вводить в заблуждение врача. Особенно данные анамнеза необходимы тогда, когда больной пришел на прием в первый раз.

Для чего нужна пальпация и как ее делают?
Когда человек болен панкреатитом, то при пальпации поджелудочной железы он будет чувствовать довольно яркие болевые ощущения.
Внимание! Панкреатит при помощи пальпации сложно определить даже самым профессиональным врачам, и поэтому они нередко ошибаются, путая панкреатит с язвой желудка или с заболеванием двенадцатиперстной кишки. Всему виной мышечное напряжение брюшных стенок, которое ни в коем случае нельзя списывать со счетов.
Важно понимать, что поджелудочная железа увеличивается только тогда, когда заболевание находится на начальной стадии. Если его запустить, и недуг приобретет хронический характер, то почувствовать орган можно будет только у половины заболевших.
Пальпация поджелудочной железы по гроту проводится тогда, когда пациент примет лежачее положение, и его кишечник будет очищен, для этого прямо в медицинском учреждении ставят клизму.
При пальпации поджелудочной железы исследуются следующие точки:
- Точка Дежардена. Данное место находится на пересечении воображаемых линий, которые идут от подмышечных впадин до пупка. Если больной сообщает, что при нажатии на эту точку он чувствует болезненность, то можно говорить о том, что у него воспалена головка поджелудочной железы.
- Точка Мейо-Робсона. Данная точка находится за линией, которая соединяет левую подмышечную впадину и пупок. Ярко выраженные боли в этой точке говорят о том, что у данного больного воспален хвост поджелудочной железы.
- Точка Шоффара. Находится на животе ниже пупка. При болезненных ощущениях в этой точке также можно говорить о проблемах с головкой поджелудочной железы.

По каким признакам врач может понять, что нащупал именно поджелудочную железу? Когда орган оказывается под руками врача и начинается пальпация живота, то у него создается ощущение, как будто он трогает валик, который в диаметре составляет примерно 2 см. Отличительной чертой этого органа является то, что он не урчит, не увеличивается в размерах и вообще ни коим образом не реагирует на манипуляции, которые врач с ним производит.
Помимо ощупывания болевых точек есть еще несколько приемов диагностики при помощи пальпации, которые подразумевают смену положения тела пациента. Если поджелудочная железа действительно воспалена, то при наклоне вперед и одновременном прощупывании этого органа боль усилится.
Если больного повернуть из положения лежа на спине на левый бок, то боль его отпустит, но это тоже не говорит ни о чем хорошем. Такая ситуация – явный признак повреждения самого органа.
Если поверхность органа бугристая, то это – явный признак того, что в наличии имеются посторонние новообразования, такие как киста или злокачественные опухоли.
Осмотр поджелудочной железы
Первое, на что придется обратить внимание при осмотре поджелудочной железы, так это на то, насколько сильно она воспалена и какова форма заболевания – острая или уже перешла в хроническую.
На первых порах заболевание может проходить практически бессимптомно, а затем могут возникнуть осложнения, самыми коварными из которых считаются гнойные воспаления, некроз поджелудочной железы, раковые образования на органе.
Очень важно обратить внимание и на то, как ведет себя пациент во время того, как пальпируют его поджелудочную железу, присмотреться к его движениям, а не только слушать словесные комментарии. При остром панкреатите с ярко выраженным болевым синдромом пациент будет лежать строго на спине.
Когда речь заходит о раке поджелудочной железы, то пациент часто принимает положение сидя, спуская при этом ноги с кровати. Как правило, при этом он сильно сутулится и прижимает руки к брюшной полости, так как такая поза помогает облегчить болевые ощущения.
Стоит внимательно проследить динамику веса больного. Если он сильно в нем потерял, то это характерно либо для тяжелой формы панкреатита, либо для онкологического заболевания поджелудочной железы, и речь идет не только о потере лишнего жира, при таких заболеваниях сгорает и мышечная масса.
При подозрении на панкреатит стоит обращать внимание и на кожные покровы, которые в большинстве случаев имеют желтоватый или просто бледный оттенок. Кроме того, профессиональный врач по оттенку кожи сможет определить, заболевание какой формы мучает пациента. Просто бледные кожные покровы говорят о том, что у данного больного острое воспаление поджелудочной железы. Желтушность же говорит о том, что развивается опухоль в области головки поджелудочной железы, или же о том, что произошло сдавливание желчных протоков.

При осмотре нужно обращать внимание на цвет не только лица, но и кожных покровов живота. У здорового человека они не будут отличаться по цвету от всего тела.
Нужно ли пациенту готовиться к процедуре пальпации?
Да, такая процедура подразумевает некоторую подготовку. Это включает в себя прием слабительного препарата накануне с целью того, чтобы утром непосредственно перед процедурой сходить в туалет по-большому. Если такого не случилось, то об этом нужно сообщить врачу, который, скорее всего, направит пациента в процедурный кабинет для того, чтобы ему поставили клизму. Утром перед процедурой запрещается принимать любую пищу, вода – только в малых количествах при острой на то необходимости.
Заключение
Таким образом, пальпация поджелудочной железы при панкреатите – это довольно сложный способ исследования, который требует определенного уровня профессионализма, как от врача, так и некоторой подготовки от больного. Однако, в пальпации есть смысл, так как от размеров органа, его положения, его равномерности зависит очень многое. Это поможет врачу установить окончательный диагноз и назначить адекватное лечение.
Список литературы
- Внутренние болезни. Учебник для ВУЗов в 2 т. под ред. Н. А. Мухина, В. С. Моисеева, А. И. Мартынова. 2-е издание М. ГЭОТАР-Медиа, 2008 г. Т. 2
- Гребенев А. Л. Пропедевтика внутренних болезней. 6-е изд. М., 2005 г.
- Мухин Н.А., Моисеев В.С. Пропедевтика внутренних болезней. издательский дом ГЕОТАР-МЕД. М., 2007 г.
- Пропедевтика внутренних болезней. Учебное пособие. Под ред. Шамова И. А., М., 2007 г.
- Пропедевтика внутренних болезней вопросы, ситуационные задачи, ответы. Учебное пособие. Ростов-на-Дону. «Феникс». 2007 г.
- Ивашкин В. С., Султанов В. В. Пропедевтика внутренних болезней. Практикум. Литтерра М. 2007 г.
Источник
Ощупывание измененной поджелудочной железы. Техника пальпации измененной поджелудочной железыБолее важные для диагностики результаты дает ощупывание. Конечно, при пальпации пораженной поджелудочной железы, точно так же, как и при постукивании, мы получаем ценные данные преимущественно в тех случаях, где паталогический процесс вызвал значительное увеличение объема органа и изменение в его консистенции. Только при особо благоприятных условиях для пальпации, именно при значительном исхудании и очень мягком брюшном прессе, можно прощупать железу при небольшой опухоли в ней или же при ее уплотнении (индуротивный панкреатит). В большинстве же случаев результаты ощупывания бывают неопределенными, и мы, закончив пальпацию, можем формулировать свои наблюдения таким образом: „в области поджелудочной железы имеется какая-то плотность—какая-то резиденция». Надо заметить, что опухоли, развивающиеся в головке и в хвосте железы, пальпируются лучше, чем опухоли тела. Однако в этих случаях рельефно выступает признак общий для всех опухолей, непосредственно расположенных впереди и над аортой, — это передаточная пульсация аорты. Вместе с тем при ощупывании обнаруживается и другой характерный признак такого рода опухолей — это боль, иррадиирующая в спину, в подложечную область или в плечи. Некоторые авторы (Chauffard и Desjardins) находили определенные болевые пункты, зависящие от раздражения узлов и ствола симпатического нерва и считали эти точки характерными для поджелудочной железы, подобно тому, как это наблюдается при аппендиците, с чем, однако, нельзя вполне согласиться. Обычно при заболеваниях поджелудочной железы боль ощущается не в какой — либо определенной точке, а в целой области, при чем наибольшая чувствительность не всегда совпадает с пунктами, отмеченными этими клиницистами.
Пальпацию измененной панкреатической железы также следует производить натощак, при пустом желудке и пустом кишечнике. Для этого лучше промыть больному желудок накануне вечером, затем дать слабительное и утром за 1 час перед исследованием поставить клизму. Ощупывание производится в стоячем и, главным образом, в лежащем положении по вышеуказанным правилам. Если нет воспалительных явлений вокруг железы, увеличивающих сопротивление брюшного пресса и мешающих глубокой пальпации из-за повышенной чувствительности, то иногда удается прощупать совершенно отчетливо поразительно небольшие опухоли (величиной в малую сливу). Наличие воспалительных явлений делает подчас невозможным прощупывание и более значительных опухолей (величиной в апельсин, в куриное яйцо). При больших опухолях нам удается в большинстве случаев прощупать опухоль отчетливо, определить приблизительно ее форму, величину, консистенцию, бугристость, чувствительность, территориальное распространение и подвижность, а при более или менее жидком содержимом (гемотома, киста, эхинококк) получить впечатление зыбления. Здесь надо сказать, что опухоли поджелудочной железы, будучи расположены забрюшинно, даже при отсутствии воспалительных спаек вокруг них, не обладают вообще ни дыхательной, ни пассивной подвижностью. Однако я могу вспомнить несколько случаев, где подвижность была довольно значительна—это касалось опухоли, исходившей из хвоста железы. Что касается распространения опухоли, то в большинстве случаев, как уже сказано, мы ее находим в подложечной или в пупочной области. Расположение опухоли во фланковых областях и баллотирование их при бимануальном исследовании, на что обращает внимание Hartmann и Willard, нужно признать во всяком случае явлением исключительным. Однако же, прощупав опухоль и найдя ее в зоне нормального расположения панкреатической железы, нельзя еще делать заключения, что найденная опухоль ей принадлежит. Для этого необходимо установить ее отношение к окружающим органам, главным образом к печени, желудку, colon transversum и селезенке, и только в том случае, если мы все эти органы находим неизмененными, но изменившими свое положение в соответствии с ростом и расположением найденной опухоли (на это мы указывали, когда говорили о перкуссии), то тогда только позволительно делать окончательное предположение об опухоли железы. Да и то, надо сознаться, с очень большой осторожностью, так как опухоли из лимфатических желез, resp, забрюшинной клетчатки и пр. могут характеризоваться теми же признаками, которые присущи панкреатической железе, и в этом случае рентгеновское исследование также даст мало данных для распознавания локализации „тумора». — Также рекомендуем «Рентгеновское исследование поджелудочной железы. Обследование почек» Оглавление темы «Перкуссия, пальпация поджелудочной железы и почек»: |
Источник
Рак поджелудочной
железы представляет собой группу
первичных злокачественных опухолей,
которые локализуются в протоках и
ацинусах поджелудочной железы.
К данным опухолям
относятся: протоковые аденокарциномы,
гигантоклеточные аденокарциномы,
муцинозные аденокарциномы, муцинозные
цистаденокарциномы, железисто-плоскоклеточный
рак, ацинарный рак, панкреатобластомы,
внутрипротоковые папиллярно-мукоидные
опухоли.
ачальные симптомы
рака поджелудочной железы (снижение
массы тела, слабость, утомляемость, боли
в животе, тошнота, рвота, анорексия) —
неспецифичны. По мере прогрессирования
заболевания симптоматика становится
более выраженной.
Основные проявления
рака поджелудочной железы
Боли в животе.
По мере роста опухоли
боли в животе становятся интенсивными,
острыми, иррадиируют в спину и усиливаются
при наклонах туловища вперед. Иррадиация
болей в спину свидетельствует о поражении
опухолью ретроперитонеальной области.
При локализации
опухоли в хвосте поджелудочной железы
боли регистрируются у 87% пациентов, при
раке головки — у 72% больных.
Желтуха.
Аденокарциномы,
локализованные в головке поджелудочной
железы, в 80-90% случаев приводят к появлению
желтухи (в результате компрессии общего
желчного протока опухолью). Отмечаются
также кожный зуд, потемнение мочи и
осветление кала.
Снижение массы
тела.
Этот симптом
наблюдается у 92% больных с локализацией
опухоли в головке и у 100% пациентов с
поражением тела или хвоста поджелудочной
железы. Снижение массы тела может быть
связано со стеатореей (в результате
нарушения внешнесекреторной функции
поджелудочной железы).
Анорексия.
Анорексия отмечается
у 64% больных раком головки и примерно у
30% пациентов с локализацией опухоли в
других отделах поджелудочной железы.
Тошнота и рвота.
Тошнота и рвота
отмечаются в 43-45% случаев при раке головки
и в 37% случаях — при раке хвоста и тела
железы. Эти симптомы могут быть результатом
сдавления двенадцатиперстной кишки и
желудка опухолью.
Развитие вторичного
сахарного диабета.
Сахарный диабет
как следствие рака диагностируется у
25-50% больных, приводя к появлению таких
симптомов, как полиурия и полидипсия.
Если опухоль
располагается в теле или в хвосте
поджелудочной железы, то она способствует
возникновению спленомегалии, кровотечений
из варикозно расширенных вен пищевода
и желудка.
В некоторых случаях
развивается клиническая картина острого
холецистита или острого панкреатита .
Метастазы на брюшине
могут обусловливать сдавление кишечника
с симптоматикой запоров или непроходимости.
Заподозрить наличие
рака поджелудочной железы на ранних
стадиях развития затруднительно, так
как клинические проявления заболевания
неспецифичны. Рак поджелудочной железы
трудно диагностировать на ранней стадии.
Только у 30% больных диагноз устанавливается
в течение 2 мес. после манифестации
заболевания. Это связано с тем, что
начальные симптомы рака поджелудочной
железы (снижение массы тела, слабость,
утомляемость, боли в животе, тошнота,
рвота, анорексия), неспецифичны. Поэтому,
важнейшее значение приобретает
своевременное обращение пациентов к
врачам и проведение полноценного
обследования.
Заподозрить рак
поджелудочной железы можно при появлении
желтухи и нарастании интенсивности
болей в животе.
Цели диагностики
Выявить рак
поджелудочной железы.
Установить его
локализацию.
Выявить метастазы.
Установить стадию
рака.
Установить
резектабельность или нерезектабельность
опухоли.
Методы диагностики
Сбор анамнеза
По мере прогрессирования
заболевания начальные симптомы (снижение
массы тела, слабость, утомляемость, боли
в животе, тошнота, рвота, анорексия)
становятся более выраженными.
При сборе анамнеза
важно оценить место и влияние на жизнь
пациентов различных факторов риска.
Курение может быть
причиной возникновения рака поджелудочной
железы в 30% случаев.
Заболевание чаще
наблюдается у людей, потребляющих пищу
с высоким содержанием углеводов.
У пациентов,
страдающих сахарным диабетом I или II
типов в течение 5 лет и более, риск
возникновения рака поджелудочной железы
повышается вдвое.
Примерно у 5-10%
больных возникновение рака поджелудочной
железы являются результатом наследственной
патологии. Так, это заболевание
диагностируется у пациентов с
наследственным неполипозным колоректальным
раком, атаксией-телеангиэктазией,
наследственным панкреатитом, семейным
аденоматозным полипозом, синдромами
Гарднера и Гиппеля-Ландау, с мутациями
гена BRCA2.
Хронический
панкреатит является фактором риска
возникновения рака поджелудочной железы
у 5% пациентов.
Гастрэктомия и
резекция желудка, проводимые у пациентов
с пептическими язвами, доброкачественными
опухолями желудка, в 3-5 раз повышают
риск развития рака поджелудочной железы.
Физикальное
исследование
Боли в животе —
основной симптом рака поджелудочной
железы. При локализации опухоли в хвосте
поджелудочной железы они регистрируются
у 87% пациентов, при раке головки — у 72%
больных. По мере прогрессирования
болезни боли в животе становятся
интенсивными, острыми, иррадиируют в
спину и усиливаются при наклонах туловища
вперед. Иррадиация болей в спину
свидетельствует о поражении опухолью
ретроперитонеальной области.
Аденокарциномы,
локализованные в головке поджелудочной
железы, в 80-90% случаев приводят к появлению
желтухи (в результате компрессии общего
желчного протока опухолью). Поэтому
пациенты жалуются на кожный зуд,
потемнение мочи и осветление кала. На
коже больных можно обнаружить следы
расчесов (из-за выраженного кожного
зуда).
Снижение массы тела
наблюдается у 92% больных с локализацией
опухоли в головке и у 100% пациентов с
поражением тела или хвоста поджелудочной
железы.
Анорексия отмечается
у 64% больных раком головки и примерно у
30% пациентов с локализацией опухоли в
других отделах поджелудочной железы.
Тошнота и рвота
наблюдаются в 43-45% случаев при раке
головки и в 37% — при раке хвоста и тела
железы.
Сахарный диабет
как следствие рака диагностируется у
25-50% больных, приводя к появлению таких
симптомов, как полиурия и полидипсия.
Однако только у 1% пациентов с впервые
диагностированным сахарным диабетом,
удается установить связь этого заболевания
с раком поджелудочной железы.
В некоторых случаях
развивается клиническая картина острого
холецистита или острого панкреатита
(у 5% больных).
При физикальном
осмотре пациентов с раком поджелудочной
железы можно выявить напряжение в
околоэпигастральной области при
пальпации.
У 50% пациентов с
желтухой (при раке головки поджелудочной
железы) можно выявить симптом Курвуазье
(пальпируется растянутый желчный
пузырь).
Если опухоль
располагается в теле или в хвосте
поджелудочной железы, то она способствует
возникновению спленомегалии, кровотечениям
из варкозно расширенных вен пищевода
и желудка.
На поздней стадии
болезни развивается асцит, гепатомегалия.
В ряде случаев
отмечаются тромбозы глубоких вен,
тромбофлебиты.
Метастазы по брюшине
могут приводить к сдавлению кишечника
с симптоматикой запоров или непроходимости.
Почти 67% больных
находятся в тяжелой депрессии.
Лабораторные методы
диагностики
Общий анализ крови
В общем анализе
крови может обнаруживаться нормохромная
анемия, повышение количества тромбоцитов
. Наблюдается ускорение СОЭ .
Биохимический
анализ крови
Результаты чаще
всего неспецифичны.
Отмечается повышение
содержания билирубина , щелочной
фосфатазы , гаммаглутамилтранспептидазы
, АлАТ , АсАТ , что может свидетельствовать
об обструкции желчных протоков или о
метастазах рака в печень.
В крови больных
раком поджелудочной железы со сдавлением
желчного протока показатели билирубина
ежедневно увеличиваются на 3 мг/дл (51,3
ммоль/л), а при тотальной обструкции
протока на 12-16 мг/дл (205,2- 273,6 ммоль/л).
Могут увеличиваться
показатели амилазы и липазы , панкреатической
рибонуклеазы, эластазы , ингибиторов
трипсина.
Можно обнаружить
повышение значений С-реактивного белка
.
Из-за развития
синдрома мальабсорбции снижаются уровни
альбумина и холестерина .
Определение маркеров
рака поджелудочной железы
Маркер СА-19-9.
Продуцируется
клетками протоков поджелудочной железы,
клетками печени и желчных протоков.
Обнаруживается у 5-10% здоровых людей.
Обнаруживается у 75-85% больных раком
поджелудочной железы. Однако он не
является специфичным для этого
заболевания, так как повышается при
раке печени (в 67% случаев), раке желудка
(в 62% случаев), раке толстой кишки (в 19%
случаев).
Уровень СА-19-9
повышается по мере прогрессирования
заболевания (37 Ед/мл — верхняя граница
нормы). Если его показатели выше 100 Ед/мл,
то это свидетельствует в пользу
злокачественного процесса. Маркер
превышает референсные значения при
опухолях, размер которых более 3 см. Если
уровень СА-19-9 больше 1000 Ед/мл, то опухоль
имеет размеры более 5 см.
Определение этого
маркера имеет значение для решения
вопроса о резектабельности опухоли.
Менее чем 4% пациентов с уровнем СА-19-9
более 300 Ед/мл имеют резектабельные
опухоли.
Однако определение
СА-19-9 не может служить методом скрининга,
так как с помощью этого метода невозможно
выявить рак поджелудочной железы на
ранних стадиях.
Инструментальные
методы диагностики
Трансабдоминальная
ультрасонография — УЗИ брюшной полости
Позволяет исключить
желчнокаменную болезнь у больных с
желтухой и болевым синдромом. Примерно
в 30% случаев поджелудочная железа не
визуализируется (из-за асцита, метеоризма,
ожирения).
УЗИ позволяет
выявить расширение панкреатических
протоков; сдавление общего желчного
протока опухолью, метастазы рака в
печень. Увеличение головки поджелудочной
железы до 2,6 см, позволяет предположить
рак.
Эндоскопическая
ультрасонография
Позволяет выявлять
карциномы поджелудочной железы в 99-100%
случаев. Точность этого метода для
оценки стадирования рака составляет
70-80%. Это исследование позволяет оценить
состояние портальной и верхней брыжеечной
вен, а также визуализировать метастазы
в региональные лимфоузлы или чревный
ствол.
В ходе выполнения
метода можно произвести аспирационную
биопсию опухоли и метастатических
лимфоузлов.
Компьютерная
томография (КТ)
Позволяет выявить
опухолевое поражение поджелудочной
железы и состояние гепатобилиарной
зоны; прорастание опухолью верхнебрыжеечных
сосудов, метастазы рака в печень и другие
органы, расширение протока поджелудочной
железы дистальнее опухоли. Кроме того,
с помощью этого метода можно уточнить
стадию заболевания. Визуализируются
опухоли размером более 1 см.
Чувствительность
метода составляет 90%; специфичность
80%.
С помощью КТ можно
оценить резектабельность опухоли в
72%; нерезектабельность в 100% случаев.
Если опухоль имеет размер на КТ не более
2-3 см, и нет васкулярной вовлеченности,
то она является резектабельной.
Магнитно-резонансная
томография (МРТ)
Позволяет выявлять
опухоли размерами менее 2 см. У пациентов
с желтухой используется для оценки
состояния билиарного тракта и протока
поджелудочной железы.
Позитронно-эмиссионная
томография
Позволяет выявлять
первичные опухоли и метастазы.
Ложнопозитивные результаты можно
получить у пациентов с панкреатитами.
Чрезпеченочная
холангиоангиография
Это исследование
позволяет идентифицировать опухоль и
выявить компрессию верхнебрыжеечной
вены или портальной вены.
Ретроградная
эндоскопическая холангиопанкреатография
Обладает высокой
диагностической ценностью. Это
исследование позволяет выявлять опухоли
в поджелудочной железе (до 2 см) в любом
ее отделе. С помощью метода можно оценить
состав секрета поджелудочной железы.
Если в ходе
исследования визуализируются
панкреатические протоки неправильной
формы, заканчивающиеся сужением, то
высока вероятность протокового рака
(более 90%).
Осложнения при
выполнении этой процедуры наблюдаются
в 5-10% случаев.
Лапароскопия
Лапароскопия
позволяет выявлять небольшие метастазы
рака в печень и на брюшину. Можно также
получить асцитическую жидкость для
последующего цитологического изучения.
Существует также
метод лапароскопического ультразвукового
исследования, с помощью которого можно
обнаружить мелкие метастазы в печень,
более точно осуществлять стадирование
рака поджелудочной железы.
Аспирационная
биопсия
Выполняется в ходе
эндоскопической ультрасонографии в
предоперационном периоде. Необходимость
проведения этой процедуры дискутируется,
так как высока вероятность диссеминации
клеток опухоли. Если метод выполняется
под контролем КТ, то удается уменьшить
возможные риски.
Цитологическое
изучение полученных образцов ткани
позволяет диагностировать рак
поджелудочной железы в 85-95% случаев.
Более чем у 80% больных обнаруживаются
протоковые аденокарциномы.
Цели лечения
Удаление опухоли
в случае резектабельности (производится
панкреатодуоденальная резекция -операция
Уиппла) .
Повышение процента
резектабельных опухолей путем
рестадирования.
Уменьшение
выраженности клинических проявлений
рака (купирование болевого синдрома,
уменьшение выраженности желтухи,
коррекция нарушений внешнесекреторной
функции поджелудочной железы).
Увеличение показателей
выживаемости.
Методы лечения
Диетотерапия
У большинства
пациентов с раком поджелудочной железы
наблюдается анорексия. У них также
развивается синдром мальабсорбции
вследствие нарушения внешнесекреторной
функции поджелудочной железы. Поэтому
из пищевого рациона этих больных следует
исключить продукты с высоким содержанием
жира и белка. Подробнее: Лечебное питание
при онкологических заболеваниях .
Медикаментозные
методы лечения
Химиотерапия
диссеминированного рака поджелудочной
железы в режиме монотерапии
Фторурацил .
Фторурацил (FU) —
синтетический аналог естественно
встречающегося пиримидина — урацила.
Основной мишенью является фермент
тимидилат синтетаза, контролирующий
синтез нормальных тимидиновых нуклеотидов.
При инфузиях раствор Фторурацила должен
быть защищен от света. Больным рекомендуется
не применять вместе с Фторурацилом
аспирин и другие нестероидные
противовоспалительные средства.
Препарат применяется
в разных режимах:
500 мг/м 2 в/в струйно
5 дней подряд, каждые 4 недели или
500-600 мг/м 2 в/в, струйно
1 раз в неделю, 6 недель или
1000 мг/м 2 в/в, инфузионно
5 дней (120 часов) каждые 4 недели или
200-300 мг/м 2 в/в,
инфузионно в течение месяца или
2,6 г/м 2 в/в, инфузионно
в течение 24 часов, 1 раз в неделю, 4-5
недель.
Митомицин С (ММС).
ММС является
антибиотиком по происхождению, по
механизму действия относится к
алкилирующим агентам, требующим активации
in vivo. Среди побочных эффектов ММС —
лейкопении и особенно тромбоцитопении.
Редко препарат вызывает развитие
интерстициальной пневмонии, при
применении вместе с антрациклинами
усиливает кардиотоксичность последних.
Препарат вводится
в/в. Назначается по 10-20 мг/м 2 каждые 6-8
недель, или по 5-6 мг/м 2 каждые 4 недели.
Ифосфамид (IFO).
Относится к
хлорэтиламинам, является синтетическим
аналогом циклофосфана. Активируется в
печени микросомальными ферментами. Его
активный метаболит — 4-гидроксиифосфамид
алкилирует ДНК вызывая ее разрывы, а
также РНК и тормозит синтез белков.
Из осложнений
наблюдаются: миелосупрессии, тошнота,
рвота, диарея и иногда запоры, алопеция,
гепатотоксичность, редко летаргия,
галлюцинации; могут возникнуть симптомы
цистита — дизурия, частое мочеиспускание.
Наиболее
распространенные режимы (в/в):
1000 мг/м 2 5 дней подряд
каждые 3 недели или
1,2-2,4 г/м 2 3 дня подряд
каждые 3 недели или
5000 мг/м 2 1 раз в 3
недели.
Лучевая терапия
Лечение проводится
дооперационно, интраоперационно,
постоперационно, в комбинации с
химиотерапией.
В ходе радиотерапии
пациентов с раком поджелудочной железы
используются разные дозы облучения.
Для паллиативных
целей (контроль болевого синдрома,
желтухи, профилактика кровотечений)
доза облучения составляет 50 Gy. Более
высокие дозы более 60 Gy назначаются
больным с целью повышения показателей
выживаемости.
Предоперационное
облучение применяется редко.
Интраоперационное
облучение может комбинироваться с
наружным с целью увеличения дозы на
поджелудочную железу и обеспечения
лучшего локального контроля болезни.
Доза интраоперационного облучения
варьирует от 10 до 20 Gy; наружного — от 45
до 50 Gy. Ремиссия в течение года наблюдается
у 82% больных.
Хирургическое
лечение
Хирургическое
лечение проводится при отсутствии
отдаленных метастазов и рентгенологических
или клинических признаков нерезектабельности
опухоли.
Предоперационные
представления о резектабельности
опухоли являются предварительными.
Окончательное решение принимается
после интраоперационного осмотра
органов брюшной полости (печень, брюшина,
периаортальные и чревные лимфоузлы)
для исключения отдаленных метастазов.
Затем выясняются возможности локальной
резектабельности опухоли.
Панкреатодуоденальная
резекция (операция Уиппла) — основной
тип радикальной операции. Не выполняется
при инвазии опухолью нижней полой вены,
аорты, верхней брыжеечной артерии,
верхней брыжеечной вены, воротной вены.
Для принятия решения об операции
необходимо мобилизовать двенадцатиперстную
кишку и головку поджелудочной железы
от подлежащих нижней полой вены и аорты.
Этот прием также позволяет судить о
вовлеченности верхней брыжеечной
артерии. Важным считается оценка
возможности диссекции воротной вены и
верхней брыжеечной вены.
Удаленный при
панкреатодуоденальной резекции
анатомический препарат состоит из
общего желчного протока, желчного
пузыря, головки, шейки и секреторной
части поджелудочной железы,
двенадцатиперстной кишки, проксимальной
части толстой кишки, малого и части
большого сальника, дистальной половины
желудка. Кроме того, иссечению подлежит
паракавальная клетчатка, удаляются
супрапилорические, инфрапилорические,
передние панкреатодуоденальные, задние
панкреатодуоденальные лимфоузлы.
Иссекаются также лимфоузлы гепатодуоденальной
связки и по ходу общей печеночной
артерии. Иссекается верхнебрыжеечная
вена при изолированном ее поражении
опухолью, или место ее слияния с воротной
веной.
Хирургу необходимо
выполнить серию восстановительных
манипуляций (панкреатоеюностомия,
билиодигестивный анастомоз, гастроеюностомия
и межкишечный анастомоз).
Расширенная
панкреатодуоденальная резекция
предусматривает удаление сегмента
воротной вены и вовлеченных в опухолевый
процесс артерий с васкулярной
реконструкцией. Кроме того, удаляются
забрюшинные лимфоузлы (от чревной
артерии до подвздошной бифуркации).
Риск летального
исхода в послеоперационном периоде
составляет 5%. Показатели 5-летней
выживаемости после панкреатодуоденальных
резекций достигают 20-25%, при средней
выживаемости 8-11 месяцев.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник