Пжж это поджелудочная железа
Поджелудочная железа — один из важных органов пищеварительной системы, и он же — один из наиболее уязвимых. Заболевания поджелудочной железы распространены широко, и каждому необходимо знать, что может их вызвать, каковы их признаки и какие меры следует принять в первую очередь, если вы подозреваете какие-то неполадки.
Поджелудочная железа — основа пищеварительной системы
Поджелудочная железа — это небольшой орган вытянутой формы, который располагается за желудком. Его вес — всего 50–70 граммов. Но несмотря на малые размеры, поджелудочная железа несет на себе огромную нагрузку. Ее основная функция — выработка панкреатического сока, который состоит из солей, воды и пищеварительных ферментов.
Ферменты — это химические соединения, которые расщепляют белки, жиры, углеводы, лактозу и другие вещества, поступающие в организм с пищей. Без ферментов переваривание и усваивание пищи было бы невозможным. Помимо ферментов, поджелудочная железа вырабатывает и гормоны, регулирующие обмен веществ, — в частности, инсулин. Поэтому любые заболевания поджелудочной железы приводят к проблемам с пищеварением и нарушениям метаболизма.
Классификация заболеваний поджелудочной железы
Чаще всего врачи диагностируют такие заболевания поджелудочной железы, как:
- острый и хронический панкреатит;
- панкреонекроз;
- муковисцидоз;
- кисты и опухоли, как доброкачественные, так и злокачественные.
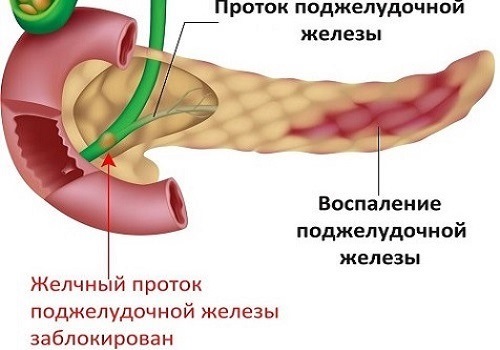
Панкреатит, или воспаление поджелудочной железы, обычно начинается с острой формы, но нередко перетекает в хроническую. К панкреатиту приводят инфекционные заболевания, патологии желчевыводящих путей, а также неумеренное потребление алкоголя, жирной, жареной и острой пищи. При панкреатите ферменты, которые вырабатывает железа, не выходят через протоки и застаиваются в тканях поджелудочной, разрушая ее. При этом из-за застоя панкреатического сока пищеварительная система недополучает ферменты, необходимые для полноценного переваривания пищи. Острый панкреатит сопровождается очень сильной опоясывающей болью, которая может даже привести к болевому шоку, тошноте и рвоте, нарушениям пищеварения и снижению тонуса сосудов. При хроническом панкреатите ткани поджелудочной железы перерождаются, превращаясь в нефункциональную рубцовую ткань. Развивается ферментная недостаточность, а нехватка гормонов, регулирующих метаболизм, может привести к серьезным обменным нарушениям — например, к диабету. Хронический панкреатит часто является причиной потери массы тела, постоянных нарушений пищеварения: отрыжки, метеоризма, диареи, а также регулярных болей в верхней части живота.
На заметку
Средний возраст возникновения панкреатита постоянно снижается — сегодня он составляет 39 лет. Однако этим заболеванием страдают даже дети. Каждый год в России диагноз «острый панкреатит» слышит более 50 000 человек, причем как минимум в 15% случаев эта болезнь протекает с тяжелыми осложнениями.
Панкреонекроз — тяжелое заболевание поджелудочной железы, при котором ее клетки гибнут. Как и панкреатит, эта болезнь может быть вызвана злоупотреблением алкоголем и нездоровой пищей, а также связана с патологией желчных протоков. Зачастую панкреонекроз является следствием панкреатита. Это крайне опасная болезнь, которая сопровождается острой болью, сильной рвотой и интоксикацией с высокой температурой. Токсины от распада клеток отравляют организм, причем первыми страдают сердце, печень, почки и мозг. Панкреонекроз смертельно опасен и требует скорейшей госпитализации, а прогноз зависит от того, насколько далеко зашел процесс отмирания клеток и какая часть железы поражена некрозом.
Муковисцидоз — врожденное генетическое заболевание, одно из самых распространенных заболеваний данного типа в Европе. К счастью, хотя многие люди являются носителями поврежденного гена, сама болезнь встречается не так уж часто. Каждый год в России рождается примерно 150 детей с муковисцидозом. При этом заболевании секрет поджелудочной железы очень густой, он блокирует протоки, и панкреатический сок не попадает в кишечник. Из-за нехватки ферментов нарушается пищеварение, организм не получает достаточно питательных веществ. Дети с муковисцидозом развиваются медленнее, плохо набирают вес. Муковисцидоз нельзя вылечить полностью, но сегодня его рассматривают как хроническое заболевание, которое требует пожизненной поддерживающей терапии.
Кисты — это капсулы в ткани железы, наполненные жидкостью, которые образуются из-за воспалительных заболеваний или травм. Они нарушают работу поджелудочной и вызывают тошноту, несварение, диарею, интоксикацию, частые приступообразные боли в области пупка, солнечного сплетения или в области под ребрами. Кроме того, всегда есть риск разрыва кисты, который может привести к перитониту.
Новообразования в поджелудочной железе нечасто возникают у лиц моложе 40 лет, хотя из любого правила есть исключения. Причины их появления точно неизвестны, однако злоупотребление спиртным, ожирение и воспалительные заболевания поджелудочной определенно являются факторами риска. Симптомы обычно проявляются на поздних стадиях и включают в себя желтуху, потерю веса, слабость, боли в области живота и спины.
Практически все заболевания поджелудочной железы сопровождаются ферментной недостаточностью. Она проявляется изменением аппетита, похудением, метеоризмом, анемией, стеатореей (выделением жира вместе с калом), диареей и полигиповитаминозом — нехваткой множества витаминов одновременно. При дефиците ферментов нарушается пищеварение и всасывание полезных веществ.
Своевременная диагностика — залог успешного лечения
Заболевания поджелудочной железы находятся в ведении врача-гастроэнтеролога. Именно к нему следует обратиться, если какие-то симптомы из перечисленных выше показались вам знакомыми. Для того чтобы выяснить, в чем проблема, вам назначат всестороннее обследование:
- лабораторные исследования. Они дают возможность узнать, насколько хорошо железа выполняет свои функции. Для этого придется сдать общий и биохимический анализ крови, анализ мочи, кровь на сахар и амилазу, анализ кала на панкреатические ферменты и продукты гидролиза;
- УЗИ. Ультразвуковое исследование поджелудочной железы покажет размеры и форму этого органа, наличие полостей и кист, диаметр протока. УЗИ — один из основных методов диагностики, он весьма информативен и позволяет определить не только наличие панкреатита, но и то, насколько далеко зашла болезнь;
- КТ. Компьютерная томография — еще более современный тест. Этот метод часто используют для оценки состояния протоков — для этого проводят КТ с контрастом.
Какие группы препаратов назначают при заболеваниях поджелудочной железы?
Любые заболевания поджелудочной железы необходимо лечить строго в соответствии с рекомендациями врача и под его наблюдением. Кроме лечебной диеты или голодания, доктор назначит целый комплекс препаратов для лечения основной болезни и купирования ее симптомов. Как правило, при заболеваниях поджелудочной прописывают:
- обезболивающие. Обычно используют спазмолитики, нередко в сочетании с антигистаминными препаратами;
- ферментные препараты. Для восстановления функции пищеварения прописывают препараты, которые содержат ферменты. Они помогут работе поджелудочной железы и уменьшат диспепсические проявления болезни: тошноту, диарею и другие симптомы. Ферменты назначают при хроническом панкреатите;
- антисекреторные вещества. Они назначаются вместе с ферментными препаратами, выпускаемыми в таблетках, в рамках заместительной терапии и усиливают их эффективность. К таким средствам относятся Н2-блокаторы гистаминовых рецепторов. Такие средства обычно не назначают при приеме ферментов в капсулах с кислотоустойчивой оболочкой.
Умеренность в пище, отказ от алкоголя и вредной еды — очень простые и доступные любому человеку меры, которые помогут сохранить здоровье поджелудочной и избежать всех описанных выше проблем. Кроме того, желательно регулярно проходить обследование у гастроэнтеролога.
Источник
Железа поджелудочная представляет собой очень важный орган, одновременно относящийся и к системе пищеварения, и к эндокринному аппарату. Наименование свое она получила от месторасположения – орган находится под желудком, в верхнем отделе брюшной полости. Проблемы с поджелудочной железой, симптомы которых бывают достаточно разнообразными, возникают вследствие негативного воздействия на ткани железистого органа инфекций, травм, стрессов, потребления вредной еды, спиртного.
Анатомические и физиологические характеристики железы
 Поджелудочная железа (ПжЖ) окружена желудком, тонким кишечником, печенкой и селезенкой. По своей форме ПжЖ напоминает грушу: один ее конец сужен, на противоположной стороне – расширение. Состоит ПжЖ из трех частей. Широкая часть называется головкой, средняя – телом, суженный конец – хвостом. В тех случаях, когда нарушается функционирование данного железистого органа, весь организм подвергается серьезной опасности. Для правильного понимания симптомов, которые возникают вследствие разнообразных патологий ПжЖ, необходимо представлять, какие функции выполняет данный орган в теле человека.
Поджелудочная железа (ПжЖ) окружена желудком, тонким кишечником, печенкой и селезенкой. По своей форме ПжЖ напоминает грушу: один ее конец сужен, на противоположной стороне – расширение. Состоит ПжЖ из трех частей. Широкая часть называется головкой, средняя – телом, суженный конец – хвостом. В тех случаях, когда нарушается функционирование данного железистого органа, весь организм подвергается серьезной опасности. Для правильного понимания симптомов, которые возникают вследствие разнообразных патологий ПжЖ, необходимо представлять, какие функции выполняет данный орган в теле человека.
Выполняет железа эндо- и экзокринные функции. Основные задачи, находящиеся в компетенции ПжЖ:
- ПжЖ производит пищеварительные соки, необходимые ферменты. Эти вещества помогают переварить протеины и липиды, которые поступают в пищеварительный тракт с едой. Сначала пища проникает в желудочную полость, где подвергается частичной обработке. Далее субстанция продвигается вниз – в 12-перстную кишку (начальный отрезок тонкого кишечника). Выделение ПжЖ ферментов в 12 п/к предотвращает «самопереваривания» тканей самого железистого органа. Это в первую очередь касается такого активного вещества, как трипсин. Помимо последнего ПжЖ продуцирует амилазу, расщепляющую углеводные соединения, липазу, которая способствует усвоению липидов (жиров). Натрия бикарбонат способствует нейтрализации желудочных кислот, когда полуобработанная пища из желудочной полости попадает в тонкую кишку.
- ПжЖ продуцирует целую группу гормонов, самый известный из которых носит название «инсулин». Последний контролирует концентрацию глюкозы (проще – сахара) в крови. Производят инсулин специальные клеточки ПжЖ, их скопления именуются островами Лангерганса («островковые» клетки). Выработка инсулина запускается при повышении сахара в крови человека. Это способствует тому, что мускулы и остальные тканевые образования поглощают глюкозу в качестве энергетического источника – для обеспечения своих метаболических нужд. Инсулин помогает усваиваться глюкозе в печенке, где она депонируется в виде гликогена и выбрасывается в ответ на повышение физической активности, стресс.
Сбои в выделении ферментов приводят к тому, что еда усваивается неполноценно. Организм не получает необходимых питательных элементов, от чего страдают все органы. Если островные клеточки не вырабатывают в нужных объемах инсулин, в крови стремительно повышается уровень сахара, развивается диабет и ряд сопряженных с ним заболеваний. Расстройства ПжЖ распознают по характерным для каждой патологии признакам (симптомам).
Какие возникают симптомы, характерные для патологий ПжЖ?
Проблемы с поджелудочной симптомы вызывают разнообразные. Их характер зависит от конкретного заболевания. Чаще всего диагностируются у больных такие патологии ПжЖ, как панкреатит (в острой или затяжной, вялотекущей форме), сахарный диабет, злокачественные новообразования (рак) ПжЖ. Также могут развиваться кисты в тканях ПжЖ, панкреонекроз, муковисцидоз.
Болезни с повреждением ПжЖ проявляются следующими симптомами, которые должны навести диагноста на мысли о затрагивании патологическим процессом именно этого органа:
- боли жгучего, опоясывающего характера, с иррадиацией в спину, в область за желудком и в участок тела под левой реберной дугой, которые, как правило, сопряжены с приемом пищи, спиртного;
- рвотные позывы, рвота, интенсивная тошнота;
- пожелтение кожного покрова, слизистых оболочек;
- дискомфорт при надавливании в районе пупка, тяжесть в брюшной полости;
- стремительное повышение температуры тела (гипертермия);
- усиленное газообразование;
- потеря аппетита;
- расстройство стула, обычно проявляющееся диареей;
- высыпания на теле (пятна, локализованные в районе ПжЖ);
- трудноутоляемая жажда;
- колебание веса (его избыток или же, наоборот, дефицит);
- нарастающая усталость, постоянная слабость, боль в голове, снижение жизненного тонуса.
Самый частый, классический симптом нарушений работы ПжЖ – боль. Она бывает настолько интенсивной, что пациент не находит себе места, ищет вынужденные позиции, в которых болезненность немного утихает (сидя, при наклоне вперед). Усиление же болей наблюдается, когда пациент ложится на левый бок или на спину лицом вверх – соседние органы давят на больную, воспаленную железу. Иногда боль носит ноющий, тупой, невыраженный характер, продолжаться может от нескольких часов до нескольких суток. Неприятные ощущения в животе появляются или же немедленно после трапезы, или немного спустя. Боли возникают после употребления жирной чрезмерно пищи, спиртсодержащих напитков.
Ферменты, начинающие атаковать ПжЖ, вызывают воспалительную реакцию с ее стороны, а потому появляется лихорадка. Тошнота, возникающая на фоне воспаления, не всегда заканчивается рвотным актом. «Мутить» может долго, назойливо, даже от воспоминаний о еде. Раздражительность, хроническая усталость и головные боли – частые спутники патологий ПжЖ, это следствие иммунного ответа и недостаточного усвоения полезных веществ.
Симптомы панкреатита – острая форма
Панкреатитом называют воспаление ПжЖ, носящее дегенеративный характер. Признаки, а также лечение недуга зависит напрямую от выраженности процесса, степени разрушения железы, формы. Подвержены заболеванию люди, склонные к стрессам, любители переедать, употреблять алкоголь и жирные яства. Предрасполагающие к болезни факторы запускают активное выделение протеолитиков, что ведет к развитию воспаления. Собственные ферменты расплавляют ткани железы, которая их продуцирует, начинается интоксикация.
Симптоматическая картинка острого воспаления напоминает во многом проявления сильного пищевого отравления:
- болезненность в животе – стабильная, сильно выраженная, режущая. Она словно опоясывает туловище, локализуется в эпигастрии, под левой или даже правой (вследствие иррадиации) реберными дугами;
- высокая температура, снижение/повышение АД;
- тошнота, икота, отрыжка, сухость в полости рта;
- повторяющиеся много раз рвотные акты, которые не приносят облегчения. На старте приступа в рвотной субстанции присутствуют остатки непереваренной еды, скушанной недавно, далее – выходит желчный сок преимущественно;
- заострение лицевых черт, бледность дермальных покровов с землисто-серым или желтым оттенком;
- расстройство функционирования кишечника, вздутие. Испражнения пенистые, зловонные, содержат частицы непереваренной окончательно пищи. Изредка наблюдается скрепление стула;
- одышка, липкий пот, налет желтого цвета на языке;
- цианоз кожного покрова в области пупка, на пояснице в виде пятен, «мраморность» кожи. В паху кожа может приобрести сине-зеленоватую окраску (из-за потенциального перетекания крови из нездоровой железы под кожу).
При этих признаках состояние пациента стремительно и неуклонно ухудшается. Если вовремя не оказать врачебную помощь, может наступить болевой шок, омертвление тканей ПжЖ и даже гибель заболевшего. Потому следует немедленно вызывать медиков, которые приступят к лечению. До приезда скорой прикладывают к животу холод, обеспечивают покой больному, запрещают употребление еды. Не рекомендуется самостоятельно принимать до приезда доктора анальгетики – они могут «размыть» клиническую картину, утруднить диагностику. Госпитализация в случаях острого панкреатита обязательна. Применяются в ходе терапии консервативные, а в случаях их неэффективности – радикальные методы лечения (операция).
Признаки вялотекущего воспаления ПжЖ
Вялотекущий, затяжной панкреатит характеризуется воспалительно-структурными изменениями тканей железистого органа, склонностью к прогрессированию функционально-морфологических дефектов ПжЖ, появлению экзо- и эндогенной недостаточности органа.
Различают два периода:
- начальный этап – продолжаться он способен годами, характеризуется периодическим появлением классических симптомов и фазами ремиссии;
- период, когда повреждения в ПжЖ приводят к стабильным нарушениям функций, симптомы беспокоят заболевшего все время, постоянно.
На начальном этапе возникают периодические болезненные ощущения, примерно через четверть часа после трапезы, продолжаются они от нескольких минут (часов) до нескольких дней. Боль локализована в верхних областях живота, иногда «отдает» в сердце, спину. Интенсивность дискомфорта уменьшается в сидячем положении при легком наклоне вперед. Причиной появления боли обычно становится прием (одновременный или раздельный) жирной, жареной еды, алкоголя, газировок, шоколада, кофе. Диспепсические нарушения (рвота, тошнота, постоянная диарея, вздутие) также сопровождают хронический панкреатит. Человек теряет в весе.
По мере прогрессирования болезни разрушается структура ПжЖ, сокращаются нормальные объемы вырабатываемых ею ферментов, гормонов – развивается секреторный дефицит (недостаточность). Болевой же синдром при этом может даже отсутствовать совсем либо быть невыраженным. Преобладающим признаком выступает диспепсия. Усугубление разрушений нередко становится причиной сахарного диабета.
Лечение вялотекущего воспаления ПжЖ должно проходить под наблюдением специалиста. В комплексной терапии имеет место применение фармакологических средств (спазмолитики, ферменты, витамины и проч.), диета, санаторно-курортная реабилитация.
Диабет – признаки заболевания
Частым заболеванием, связанным с ПжЖ, является сахарный диабет (СД). Это серьезная обменная патология, при которой нарушается усвоение организмом глюкозы, в недостаточных количествах продуцируется инсулин, что приводит к глубокому повреждению всех органов и систем.
Основной признак СД – гипергликемия (повышение содержания в крови сахара) и непереносимость глюкозы. Выделяют в современной медицинской практике 4 разновидности (типа) диабета:
- инсулинозависимый (1й тип) – возникает в детском и молодом возрасте;
- инсулинонезависимый (2й тип) – характерен для пациентов старшей возрастной категории;
- гестационный – появляется у женщин из группы риска по возникновению СД в период вынашивания ребенка в утробе, может исчезнуть после родов или трансформироваться в диабет 2го типа;
- MODY-диабет – СД зрелого типа у молодого поколения, причиной которого становится злоупотребление вредным «фаст-фудом», проявления могут оставаться незамеченными, стертыми.
Некоторые специалисты убеждены, что самыми ранними признаками, на которые следует обратить внимание, заподозрить СД, могут служить стремительное выпадение волос на голове, зуд ладоней и стоп, медленное заживление ранок, сонливость. В сутки у здорового человека выпадает около 100 волосков. При СД нарушается метаболизм, шевелюра истончается, редеет, вяло отрастает, поскольку не получает полезных веществ. Если человек выделяет на сон достаточное для его возраста и активности количество часов, но при этом постоянно хочет спать, ощущает вялость и апатию, следует сдать анализы на сахар. При диабете клетки организма недополучают энергию, поскольку ее главный источник – глюкоза – не усваивается нормально. Из-за этого возникает чувство постоянной усталости, недосыпа.
Принято выделять две категории симптомов СД:
- базисные (первичные) – заявляют о себе сразу остро, больной очень точно способен назвать дату их возникновения. К этой категории относят такие классические симптомы, как полиурия, полидипсия, полифагия, похудание;
- второстепенные – развиваются долго, могут продолжительное время. Речь идет о таких явлениях, как зуд кожи и слизистых (особенно, у женщин в области промежности), слабость, гнойничковые высыпания, ухудшение зрительной способности и др.
Полиурия проявляется учащением мочеиспускания (особенно, ночного), выделением значительных объемов мочи. Полидипсией называют жажду, которую невозможно утолить, пациент выпивает большое количество жидкости. Полидипсия является следствием потери влаги организмом из-за учащенного, обильного мочеиспускания и других нарушений. Полифагия – неукротимый голод, когда человек не может наесться даже самой питательной едой. Недостаток в организме инсулина влечет за собой неспособность качественного усвоения и употребления клетками глюкозы как основного источника энергии. Потому в мозг постоянно поступают сигналы о голоде.
Больные СД 2го типа чаще страдают ожирением. Молодые пациенты, наоборот, склонны к чрезмерной потере веса, вплоть до истощения. По мере усугубления болезни возникают осложнения (комы), необратимые повреждения внутренних органов и систем, что провоцирует возникновение характерных симптомов (признаки поражения печени, сердца, сосудов, почек, спутанность сознания).
В лечении СД важен индивидуальный, комплексный подход. Назначать лекарства может только врач, ориентируясь на лабораторные показатели (исследуется кровь, моча) и состояние пациента. Выбор терапевтического направления неразрывно связан с типом СД. При первом типе требуется введение инсулинового раствора инъекционным путем, при втором – обычно бывает достаточно таблетированных сахаропонижающих средств. Диета должна пациентами соблюдаться строго, постоянно. Адекватные физические нагрузки тоже снижают сахар. Нашла свое применение и фитотерапия.
Рак ПжЖ – какие возникают симптомы?
Возникновение симптомов рака ПжЖ сопряжено со сдавливанием опухолью соседних органов, обтурацией протоков железистого органа, интоксикацией всего организма. Как правило, признаки проявляются на поздних стадиях недуга, когда новообразование приобретает большие параметры:
- боль свидетельствует о том, что опухоль «добралась» до нервных окончаний, интенсивность болей бывает разной – от умеренной до острой, невыносимой;
- желтуха появляется из-за закупорки желчных протоков опухолью;
- снижение веса;
- потеря аппетита;
- слабость, апатичность и др.
Если повреждаются островки клеток, вырабатывающих инсулин, возникают симптомы, свойственные СД. Лечение рака консервативное или радикальное. Проводят симптоматическую терапию.
В заключение следует сказать, что любые симптомы проблем с поджелудочной железой не возникают на «ровном» месте. Их появление должно послужить поводом для обращения к врачу. Боли или другие проявления нездорового состояния не должны игнорироваться. Промедление в терапии влечет за собой прогрессирование патологии ПжЖ, развитие осложнений и даже летальное завершение (в некоторых случаях). Только специалист сможет качественно обследовать заболевшего, провести полный спектр нужных диагностических исследований (лабораторных, инструментальных). Он выставит правильный диагноз и назначит корректное лечение.
Также не стоит заниматься «терапевтической самодеятельностью», если вы не имеете медицинского образования. Перечисленные признаки могут говорить и о множестве других патологий внутренних органов. Болезни ПжЖ в некоторых случаях протекают «размыто», а потому установить верный диагноз не так уж просто. Осуществить правильную интерпретацию симптомов и анализов может только опытный специалист.
Источник