Радиация и поджелудочная железа
Печень — орган с очень широким функционально-метаболическим профилем. В ней осуществляется утилизация и синтез энергетических и пластических веществ из продуктов расщепления пищевых материалов, всасывающихся в кишечнике, и в процессе метаболических реакций обезвреживаются токсические вещества, резорбирующиеся в кишечнике.
Гепатотропные радионуклиды депонируются в печени в значительных количествах. К ним следует отнести элементы редкоземельной группы: церий (до 65%), лантан (до 65%), 147Pm (до 50%), протактиний (до 40%) и трансурановые радионуклиды: 241Am, 244Cm (до 65%), 239Pu. У человека 45% плутония, достигшего кровяного русла, депонируется в печени, из которой выводится с Тб ≈ 20 лет (МКРЗ, Публ. 48, 1986). В отличие от этих элементов щелочноземельные элементы (радий, стронций, кальций, барий) откладываются в печени в малых количествах (1-2%) и очень быстро выводятся из нее. Промежуточное положение занимают цезий, теллур, цирконий, рутений, ниобий, содержание которых в печени достигает 5-10%.
Клетки печени в норме активно не делятся, и поэтому лучевое повреждение, вызванное умеренными количествами инкорпорированных радионуклидов, проявляется поздно. В результате этого в течение длительного времени было не ясно, является ли печень радиорезистентным органом или нет.
Гепатоциты и эпителий желчных ходов и желчного пузыря относительно радиорезистентны. Однако у плода паренхима печени обладает радиочувствительностью, сравнимой с радиочувствительностью костного мозга.
Ранний ответ печени на лучевое повреждение ограничивается развитием лучевого гепатита с возможным смертельным исходом. Лучевой гепатит развивается у 75% пациентов, получивших фракционированное облучение в дозах выше 40 Гр на всю печень.
Интервал времени между завершением радиотерапии и появлением лучевого гепатита 2-3 недели. Поздние разрушения — это главным образом вторичные повреждения сосудистой стенки, фиброзы, прогрессирующий склероз сосудов и смертельный диффузный некроз.
У человека отмечены случаи хронического заболевания печени, обычно циррозы при введении 224Ra взрослым мужчинам в целях терапии. Это явление не отмечалось у женщин. Предполагается, что оно связано с большей подверженностью мужчин действию известных токсинов печени, таких, как алкоголь. В 15 из 18 случаев цирроз печени развился в период между 12-24-ми годами после введения радионуклида.
Все злокачественные первичные опухоли печени являются карциномами гепатоцитов или эпителиальных клеток внутрипеченочных желчных протоков. Рак печени составляет 2% всех злокачественных опухолей в США, у 70% пациентов раку печени сопутствует цирроз. До недавнего времени риск рака печени от радиации недооценивали.
Риск рака печени после α— или нейтронного облучения оценивается равным 300 случаев на 106 лиц на 1 сГр по сравнению с 15 случаями на 106 лиц на 1 сГр для β-, γ- или рентгеновского излучения.
Относительная чувствительность к индукции рака печени у человека и животных может существенно различаться. Алкоголь, растворители и токсические химические вещества, могут увеличивать радиочувствительность печени к индукции рака.
При оценке повреждающего действия радионуклидов на печень необходимо учитывать влияние неравномерности облучения этого органа на биологический эффект, что особенно важно при инкорпорации α-излучающих радионуклидов. Высокие локальные дозы могут обладать меньшим канцерогенным действием, чем такая же доза, но равномерно распределенная по органу, при которой канцерогенному риску подвергается большее количество клеток.
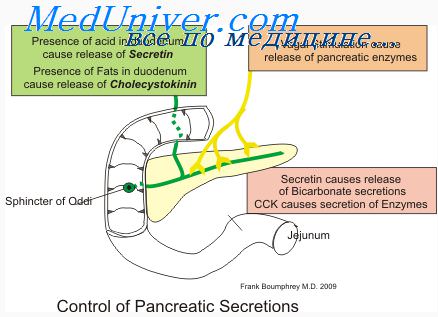
Поджелудочная железа является одновременно экзо- и эндокринной железой. Основная масса ее клеток образует концевые отделы — ацинусы, которые вырабатывают экзокринный секрет. Секрет экзокринной части поджелудочной железы содержит ферменты, принимающие участие в переваривании белков, углеводов и жиров. Эндокринный секрет образуют мелкие скопления клеток, разбросанные по всей железе (островки Лангерганса), вырабатывающие инсулин и глюкагон.
Эпителиальные клетки экзокринной части железы и островков Лангерганса относительно радиорезистентны. ЛД50 для некроза α— и β-клеток оценивается равной 50 и 200 Гр соответственно. Облучение поджелудочной железы может усиливать субклинический диабет. Повреждение сосудов после лучевого воздействия на поджелудочную железу может привести к прогрессивному фиброзному замещению паренхиматозной ткани.
У пациентов, проживших более 5 лет после лучевой терапии по поводу лимфом и карцином шейки матки, обнаружено более частое развитие карцином поджелудочной железы. Злоупотребление алкоголем увеличивает риск развития рака поджелудочной железы. Отсутствуют количественные данные о влиянии инкорпорированных радионуклидов на частоту развития опухолей поджелудочной железы.
Почке принадлежит исключительная роль в поддержании постоянства внутренней среды, регуляции минерального и водного обмена, артериального давления и регуляции кислотно-щелочного равновесия. Почки, осуществляющие выведение из организма продуктов обмена, особенно тех из них, которые возникают в результате обмена белков, содержат многочисленные клубочки, обширную тонкую сосудистую сеть. Через эту сеть проходит 1300 мл крови каждую минуту. В клубочках фильтруются продукты из крови, а в проксимальных извитых канальцах реабсорбируется более 99% жидкости, проходящей через канальцы.
По скорости достижения максимального содержания в почках элементы располагаются в следующем порядке: Cs(I) > Ва (II) (через 5-10 мин), Се, La (III) (через 6 ч), Pu(IV) (через 24 ч), Ru (через 4 сут), Nb(V) (через 8 сут). Между содержанием элемента в почках и циркуляцией его в крови наблюдается параллелизм: чем медленнее элемент выделяется из крови, тем медленнее, постепеннее он накапливается и выделяется из почек.
Почки человека и животных, подвергавшихся облучению, имеют одинаковые гистопатологические изменения. Степень этих изменений и время их проявления весьма разнообразны, но их можно свести к следующим: дегенерация, некроз или атрофия эпителия почечных канальцев, увеличение соединительной ткани, утолщение базальных мембран, гиалиновое перерождение соединительной ткани, замещающий фиброз.
Одностороннее облучение почек приводит к гипертрофии противоположной почки с замещением функции облученной почки.
Повреждение тонких сосудов имеет важное значение в патогенезе нефросклероза, вызванного радиацией. Смерть от лучевого нефросклероза обусловлена уремией и нарушением функции почек.
Почки и мочевой пузырь относят к органам, которые обладают низкой чувствительностью к канцерогенному действию ионизирующего излучения. У людей опухоли почек составляют около 2% всех злокачественных опухолей. Очень редко рак почки наблюдается у детей и юношей. У мужчин рак почек встречается в 3 раза чаще, чем у женщин.
Рак почек у людей (солидный рак, рак почечной лоханки) возникает через 29-37 лет после диагностического применения радионуклидов при средней эквивалентной мощности дозы на почки 190 Зв. Вторичные опухоли почек могут развиваться после лучевой терапии первичного рака.
Дата добавления: 2014-02-10; просмотров: 857; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Сдача сессии и защита диплома — страшная бессонница, которая потом кажется страшным сном. 8836 — | 7177 — или читать все…
Читайте также:
Источник
Лучевая терапия рака поджелудочной железы играет важную роль в терапии злокачественной патологии. Процедура представляет собой воздействие высоких доз радиационного излучения непосредственно на злокачественный очаг. Важность лучевой терапии обусловлена высокой чувствительностью аномальных клеток, зародившихся в эпителиальном слое панкреаса, к радиации.
Особенности лучевой терапии при раке поджелудочной железы
Раковое новообразование панкреаса имеет высокую радиочувствительность, что делает облучение рака поджелудочной железы достаточно эффективным. Но, несмотря на резистентность аномальных структур к ионизирующим лучам, применяется этот метод не во всех клиниках и только при наличии у пациента определённых медицинских показаний.
Ограниченное использование для уничтожения генно модифицированных клеточных структур радиационного излучения связано с анатомическими особенностями секреторно-пищеварительного органа:
- В непосредственной близости от панкреаса расположено большое количество внутренних органов, имеющих определённый порог чувствительности, поэтому облучение может проводиться только ограниченными дозами.
- Без специальных аппаратов достигнуть точного попадания пучка лучей на злокачественный очаг невозможно, что связано с подвижностью секреторно-пищеварительного органа, провоцируемой дыханием человека.
- Из-за удалённого анатомическое расположение панкреаса в большинстве случаев самая эффективная внутренняя радиотерапия (бархитерапия) становится невозможной.

Эффективность лучевой терапии при раке поджелудочной железы
Но, несмотря на трудности проведения процедуры, данная терапевтическая методика, имеющая высокую эффективность при лечении онкопатологий, широко применяется в клиниках, имеющих специальное оборудование. С помощью этой процедуры достигается разрушение максимального количества аномальных клеток, значительное уменьшение размеров злокачественного новообразования и предупреждение возможных рецидивов после радикального удаления опухоли.
Высокая эффективность лучевой терапии при раке поджелудочной даёт возможность использовать данную процедуру как самостоятельный метод лечения на самых ранних стадиях развития патологического состояния. Но это в клинической практике отмечается очень редко, что обусловлено бессимптомным развитием злокачественных структур и поздним их выявлением, когда без хирургического вмешательства обойтись невозможно.
Чтобы специалист более адекватно поставил задачу облучения при раковом поражении панкреаса, необходима точная диагностика рака поджелудочной железы. Только после получения достоверных результатов радиолог сможет определить цели предстоящей процедуры и подобрать наиболее оптимальную схему радиационного воздействия.
Виды облучений при раке поджелудочной железы
Радиохирургия при раке поджелудочной железы проводится несколькими хорошо себя зарекомендовавшими способами.
Чаще всего для разрушения аномальной структуры, локализованной в панкреасе, применяются следующие виды радиационного облучения:
- Дистанционная или наружная радиотерапия. Пучок лучей направляется с расстояния 10-15 см в поражённую область. Благодаря применению современных технологий радиологи могут добиться высокой точности облучения онкоопухоли, позволяющей не задевать радиационными лучами здоровых тканей.
- Интраоперационная гамма-терапия. Процедура проводится одномоментно с оперативным вмешательством, что позволяет разрушать злокачественные клетки прямо на открытом операционном поле. Такой прямой способ воздействия на злокачественное новообразование показывает наиболее высокую результативность.
Стереотаксическая радиотерапия, высокоточная техника разрушения аномального новообразования, для проведения которой используется Кибер-нож (CyberKnife). Данная техника облучения аномальных структур является самой современной и позволяет добиться высоких результатов. Радиохирургия рака поджелудочной железы, при проведении которой применяют Кибер-нож, считается самой безопасной для больного, так как даёт специалисту возможность отследить меняющееся при дыхании положение органа.
Паллиативная лучевая терапия при раке поджелудочной также имеет широкое применение. Её используют на финальном этапе развития процесса малигнизации. Целью такого лечения считается не достижение выздоровления неоперабельного пациента, а облегчение его состояния. Симптоматическая лучевая терапия при раке поджелудочной позволяет купировать большинство мучительных проявлений, сопровождающих последнюю стадию развития злокачественной структуры.
Показания и противопоказания к проведению лучевой терапии
Облучение при раковых новообразованиях секреторно-пищеварительного органа необходимо в большинстве клинических случаев. Как показывает статистика, 65-70% пациентов, у которых выявлена онкология панкреаса, нуждаются в таком лечении. Лучевая терапия при раке поджелудочной железы помогает в большинстве клинических случаев. Основными показаниями к её проведению считаются крупные размеры опухоли, наличие в брюшной полости и регионарных лимфоузлах метастазов, выявление злокачественных клеток на операционном поле после проведения хирургического вмешательства. Также лучевую терапию рекомендуется проводить после того, как выполнена операция при раке поджелудочной железы, в целях профилактики. Облучение в этом случае снижает риски возникновения послеоперационного рецидива болезни. Но у этой процедуры имеется и ряд противопоказаний, делающих её проведение недопустимым.
К ним относятся:
- Начало распада злокачественного новообразования, сопровождающееся внутренним кровотечением или образованием на поверхности секреторно-пищеварительного органа нагноений.
- Начало обширного процесса метастазирования с поражением вторичными очагами отдалённых участков организма.
- Активное прорастание аномальных клеток в находящиеся поблизости полые органы, желудок и кишечник.
- Наличие в анамнезе патологий крови, недавно перенесённого инфаркта миокарда, острого туберкулёза лёгких.
- Кахексия и выраженная интоксикация, провоцирующие общее тяжёлое состояние пациента.
- Гнойные поражения и аллергические высыпания на кожном покрове.
Подготовка и проведение облучения
Для достижения высокой результативности процедуры, позволяющей эффективно разрушить рак поджелудочной железы, пациент должен быть к ней подготовлен.
С этой целью в предлучевом периоде проводят:
- Детальное исследование характера опухолевого новообразования и общего состояния человека, позволяющее выявить все показания и возможные противопоказания к проведению процедуры.
- Составление индивидуального лечебного плана с расчётом ритма облучения и величины суммарной дозы радиации.
- Выявление топографии новообразования и уточнение её границ относительно к кожному покрову.
Благодаря проведённой предоперационной подготовке радиолог с наибольшей точностью проведёт процедуру радиационного разрушения опухоли. Непосредственно перед сеансом пациента, переодетого в больничную рубашку, размещают на столе линейного ускорителя в соответствии с метками на коже. Сделанными во время предлучевой подготовки. После того, как точность расположения онкобольного подтверждена КТ, врач выходит из кабинета и включает аппаратуру. Все нюансы процедуры специалист будет отслеживать удалённо, через монитор, а вести переговоры с пациентом через специальное переговорное устройство.
Схемы и курсы
Наружное облучение при раке поджелудочной железы проводится циклами. Обычно процедуры, при которых пациент получает фиксированную дозу радиации, выполняются ежедневно (кроме выходных) на протяжении 6 недель. Но эти сроки у каждого конкретного пациента могут значительно колебаться, так как подход к лучевой терапии строго индивидуален.
Стандартом при злокачественной опухоли в поджелудочной железе считаются следующие схемы воздействия радиации:
- Конвенциональное 2D-облучение РОД (разовая очаговая доза) составляет 2Гр, а СОД, суммарное воздействие, 60Гр.
- Конформное 3D-облучение разнится в суммарной дозе. При наличии остаточной микроскопической аномальной структуры бывает достаточно 60ГР, а макроскопический очаг, оставшийся на операционном поле, требует увеличения дозировки радиации до 70ГР.
Стоит знать! Правильно подобранные и проведённые курсы радиационного облучения позволяют на 2 и 3 стадии рака поджелудочной железы значительно продлить период ремиссии, а на заключительном этапе улучшить качество жизни.
Дополняющее лечение
Радиотерапия, эффективно разрушающая рак поджелудочной железы, показывает более высокие результаты, когда применяется в одном протоколе с другими методами терапии. Обычно лучевая терапия рака поджелудочной железы дополняет хирургическое вмешательство. Благодаря воздействию радиационного облучения онкологи-хирурги добиваются более высоких результатов операции. Нередко радиохирургическое лечение рака поджелудочной железы проводится в комбинации с химиотерапией. Противоопухолевые препараты в этом случае способствуют усилению эффекта лучевого воздействия. Такие совместные протоколы лечения позволяют добиться более длительного периода ремиссии и сокращают риск развития осложнений и побочных эффектов.
Реабилитация
Продолжительность восстановительного периода после проведения курса лучевой терапии индивидуальна для каждого конкретного пациента. Реабилитация, следующая за процедурой облучения, разрушившей в большей степени рак поджелудочной железы, является при этом опасном заболевании важнейшим этапом терапии.
Чтобы восстановление органов, функционирование которых нарушило облучение рака поджелудочной железы, необходимо выполнять следующие реабилитационные мероприятия:
- правильно питаться (рацион должен быть достаточно калорийным и в то же время щадящим);
- распланировать распорядок дня таким образом, чтобы на отдых оставалось максимальное количество времени;
- вести активный образ жизни с частыми прогулками на свежем воздухе, желательно у водоёмов или в лесополосе, где воздух более чистый и влажный.
Особенности питания до, во время и после проведения лучевой терапии
Правильный и сбалансированный рацион питания при проведении курсов облучения и после них направлен на максимальное уменьшение их последствий. В связи с тем, что лучевая терапия при раке поджелудочной железы зачастую приводит к значительной потере веса, радиологам нередко приходится кардинально менять лечебные курсы. Такие изменения оказывают плохое влияние на качество жизни онкобольного и результаты проводимой терапии. Именно поэтому необходимо кардинально корректировать пищевой рацион.
Диетологи рекомендуют при облучении панкреаса (как до проведения курса, так и во время или после него) специальную бесшлаковую диету. Соблюдение такой диеты при лучевой терапии позволяет достигнуть максимального щажения пищеварительных органов и устранение развивающихся в них бродильных и воспалительных процессов.
Общие её рекомендации заключаются в следующем:
- запрет на солёную, острую, кислую пищу;
- устранение из рациона всех видов молочных продуктов;
- снижение до минимума содержание в блюдах растительной клетчатки.
Стоит знать! Чаще всего при прохождении процедур облучения у пациентов происходит значительное снижение аппетита, поэтому питание при лучевой терапии должно быть обогащено продуктами, содержащими максимальное количество калорий и питательных веществ: шоколадом, взбитыми сливками, мёдом, яйцами, орехами.
Осложнения и последствия лучевого лечения рака поджелудочной железы
Воздействие на организм при ликвидации онкологических поражений радиационным излучением всегда приводит к развитию неприятных, а в некоторых случаях и достаточно серьёзных последствий. Облучение при раке поджелудочной железы не обходится без осложнений. Особенно подвержены их появлению пациенты, проходящие длительные курсы радиотерапии с большими суммарными дозами радиации. Тем не менее, стоит отметить, что последствия лучевой терапии при раке поджелудочной чаще всего имеют лёгкую степень выраженности и не препятствуют доведению до конца лечебного курса.
Основными побочными эффектами, провоцируемыми радиационным излучением, являются:
- разрушение волосяных луковиц, провоцирующее развитие аллопеции (быстрой потере волос, приводящей к облысению);
- появление сухости, шелушения и отёчности на кожных покровах в местах соприкосновения с высокочастотными лучами;
- диспепсические явления со стороны органов пищеварения;
- развитие нервозности и проблем с дыханием.
Некоторые осложнения лучевой терапии при раке поджелудочной могут развиваться уже после прохождения пациентом терапевтического курса. Специалисты называют поздно появляющуюся негативную симптоматику остаточным явлением и связывают её возникновение с длительной реализацией в тканевых структурах радиационного эффекта.
Информативное видео
Будьте здоровы!
Источник