Рефераты узи поджелудочной железы
Рекомендуемая категория для самостоятельной подготовки:
Реферат*
| Код | 288279 |
| Дата создания | 03 октября 2014 |
| Страниц | 13 |
Мы сможем обработать ваш заказ 05 ноября в 8:00 [мск] Файлы будут доступны для скачивания только после обработки заказа. | |
Описание
Заключение
УЗИ, являясь первым скрининговым способом исследования поджелудочной железы, нередко при характерной ультразвуковой картине дает возможность поставить окончательный диагноз при различных формах хронического панкреатита и эпителиальных опухолях. Для морфологической верификации диагноза под УЗ-контролем можно произвести пункционную биопсию. Но при опухолях небольших размеров, ожирении и наличии газов в кишечнике точная оценка изменений в поджелудочной железе может быть затруднена .
Мы пришли к выводу, что:
во-первых,, диагностическая ценность УЗИ при хроническом панкреатите меньше, чем при остром;
во-вторых, имеющиеся эхографические признаки хронического панкреатита недостаточно специфичны и информативны, диагноз можно устанавливать только при наличии клинической симптоматики, и, …
Содержание
Оглавление
Введение 3
1.Проблема ультразвуковой диагностики заболеваний поджелудочной железы воспалительного генеза 3
2.УЗИ при хроническом панкреатите 3
Заключение 3
Список литератур 3
Введение
Введение
Ультразвуковое исследование (УЗИ) является одним из ведущих методов лучевой диагностики, который позволяет быстро адекватно оценить состояние поджелудочной железы (ПЖ), независимо от тяжести состояния больного. При выработке алгоритма применения диагностических методик большинство отечественных и зарубежных исследователей отдают УЗИ первое место.
Наличие портативных ультразвуковых приборов значительно расширило возможности метода и область его применения. УЗИ может быть выполнено у нетранспортабельного больного, в реанимационной палате, операционной, а новорожденный может быть обследован непосредственно в кувезе. Кроме того, безвредность метода позволяет его использовать для динамического наблюдения, в том числе с короткими (часовыми) временными интервалами. С появлением ультразв уковых сканеров с высокоразрешающими технологиями возникла необходимость дополнительных исследований для разработки эхосемиотики различных заболеваний ПЖ.
Фрагмент работы для ознакомления
При обострении заболевания и связанной с этим инфильтрацией и отеком паренхимы происходит увеличение всего органа или преимущественно какого-то его отдела, чаще всего головки (рис.1). С другой стороны, развитие атрофических и фиброзных процессов приводит к постепенному уменьшению размеров поджелудочной. Таким образом, для обострения хронического панкреатита характерна тенденция к увеличению, для ремиссии — к уменьшению в поздних стадиях размеров поджелудочной железы. При легком течении хронического панкреатита в начальных его стадиях размеры железы остаются нормальными, и только изредка отмечается их умеренное увеличение .Рис. 1. Эхограмма головки поджелудочной железы при обострении хронического панкреатита.Косое сканирование из правого подреберья. Размеры головки увеличены до 5см (обозначено стрелками). Эхоструктура паренхимы неоднородная за счет гипо- и гиперэхогенных очагов, немногочисленных кальцификатов.Значительное увеличение поджелудочной железы и все случаи изолированного увеличения хвоста железы должны насторожить врача в отношении опухоли или ее сочетания с панкреатитом.Контуры. В начальных стадиях хронического панкреатита контуры остаются четкими и ровными. С течением времени контур деформируется за счет втяжений (участки фиброза в поверхностных отделах) и становится у половины больных неровным, бугристым, иногда «зазубренным». Оценку неровности контура при панкреатите затрудняет тот факт, что у 10-20% здоровых людей [1], особенно молодых, контур поджелудочной железы «шероховатый» из-за дольчатого ее строения и может напоминать зубчатый, «пилообразный» контур, возникающий при хроническом панкреатите.Во многих случаях, напротив, отмечается нечеткость, «размытость» контура из-за близости акустических свойств (эхогенности и звукопроводимости) поджелудочной железы и окружающих тканей. Такая ситуация наблюдается у тучных лиц с хорошо развитой жировой клетчаткой вокруг поджелудочной железы. Нечеткость контуров поджелудочной железы может также наблюдаться у лиц старших возрастных групп вследствие замещения паренхимы жировой и фиброзной тканью, что является возрастной нормой.Эхоструктура поджелудочной железы в ранних стадиях хронического панкреатита может быть однородной. По мере развития заболевания она становится неоднородной, что обнаруживается у половины больных хроническим панкреатитом и является одним из важных его эхографических признаков. Неоднородность структуры паренхимы при этом заболевании обусловлена чередованием гипоэхогенных участков воспалительного отека и инфильтрации, фрагментов нормальной паренхимы средней эхогенности и гиперэхогенных участков фиброза и обызвествления.В фазе ремиссии хронического панкреатита чаще всего наблюдается диффузная неоднородность эхоструктуры органа за счет гиперэхогенных очагов фиброза на фоне нормальной железистой ткани средней эхогенности. В местах обызвествления очагов фиброза образуются кальцификаты, которые (рис.1) выглядят как небольшие (от 0,5мм до 5-7мм) гиперэхогенные очаги, часто с акустической тенью.При обострении хронического панкреатита на эхографическую картину «накладываются» гипоэхогенные зоны воспалительного отека, захватывающие всю железу или располагающиеся локально, что может в определенной степени нивелировать признаки заболевания, связанные с повышением эхогенности.Эхогенность ткани поджелудочной железы при хроническом панкреатите изменяется в различных направлениях и в разной степени в зависимости от фазы заболевания (обострение или ремиссия) и его давности. В начальных стадиях заболевания эхогенность органа может оставаться нормальной. По мере прогрессирования заболевания и замещения паренхимы соединительной и жировой тканью эхогенность поджелудочной железы становится неравномерно повышенной. Оценивая эхогенность, следует помнить, что ее повышение из-за атрофии и фиброза является нормой у лиц старших возрастных групп. Повышение эхогенности, не связанное с панкреатитом, наблюдается также у тучных лиц вследствие жировой инфильтрации поджелудочной железы. Другими словами, повышение эхогенности поджелудочной железы у этих пациентов не может считаться признаком панкреатита, если нет других симптомов заболевания [1,2,3,7]. Отличить повышение эхогенности при панкреатите от возрастных изменений и жировой инфильтрации поджелудочной железы в какой-то мере можно по неравномерности этих изменений при хроническом панкреатите, тогда как у пожилых и тучных лиц эхогенность повышена относительно равномерно.При обострении заболевания эхогенность поджелудочной железы может снижаться из-за ее отека.Таким образом, изменения эхогенности в силу их неспецифичности и разнонаправленности не могут быть отнесены к ведущим признакам хронического панкреатита.Главный панкреатический проток при хроническом панкреатите расширяется у многих больных, поэтому этот признак считается важным в эхографической диагностике заболевания. Расширение протока (3мм и более) может быть равномерным или неравномерным четкообразным и связано с участками фиброза в паренхиме, рубцовыми стриктурами протока или сдавлением выводного отдела протока увеличенной головкой поджелудочной железы при псевдотуморозной форме заболевания. В последнем случае может одновременно наблюдаться расширение общего желчного протока и другие признаки билиарной гипертензии.Расширение панкреатического протока требует дифференциальной диагностики хронического панкреатита и рака поджелудочной железы, особенно в случаях равномерного его расширения в сочетании с дилатацией холедоха.Кальцификаты в паренхиме и конкременты в протоке поджелудочной железы — важный диагностический признак хронического панкреатита, в отличие от острого панкреатита, для которого они нехарактерны.Дополнительными (косвенными) признаками хронического панкреатита при УЗИ является болезненность при пальпации поджелудочной железы под ультразвуковым контролем или надавливании датчиком, а также выявляемые иногда при псевдотуморозном панкреатите симптомы сдавления увеличенной железой окружающих органов и проходящих рядом сосудов.Сдавление холедоха увеличенной головкой поджелудочной железы может приводить к его дилатации выше места компрессии и появлению других эхографических признаков обтурационной желтухи.Признаком хронического панкреатита является обнаружение ретенционных кист и псевдокист.
Список литературы
Список литератур
1. Богер М.М., Мордвов С.А. Ультразвуковая диагностика в гастроэнтерологии. — Новосибирск: Наука, 1988. — С.86-110.
2. Багненко С.Ф. Диагностика и хирургическое лечение хронического билиарного панкреатита// Российско-германский симпозиум «Хирургия поджелудочной железы на рубеже веков»: Тезисы докладов.- Москва, 2000. С.12-13.
3. Клинико-патогенетическая оценка информативности и современные возможности оптимизации ультразвуковой диагностики хронического рецидивирующего панкреатита / Н.Б. Губергриц, Н.Е. Баринова, В.В. Беляев и др. Медицинская визуализация 2002; 1: 48-58.
4. Клиническое руководство по ультразвуковой диагностике (В 5-и томах под ред. В.В. Митькова) I том. — М.: Видар, 1996. — С.140-186.
5. Кунцевич Г.И., Журенкова Т.В., Степанова Ю.А. Значение комплексного ультразвукового исследования в диагностике хронического панкреатита// Российско-германский симпозиум «Хирургия поджелудочной железы на рубеже веков»: Тезисы докладов.- Москва, 2000. С.82-83.
6. Лапкин К.В., Морозова С.В., Иванов В.А. Значение ультразвуковой диагностики в хирургии органов билиопанкреатодуоденальной зоны: международная конференция. Сб. трудов. M 1995; 56-58.
7. Лотов А.Н. Ультразвук в диагностике хирургических заболеваний органов гепатопанкреатодуоденальной зоны. Дис. … канд. мед. наук. М 1991.
8. Медведев В.Е. Ультразвуковая диагностика хронического панкреатита. Вестн рентгенол 1990; 5: 121-122.
9. Окороков А.Н. Диагностика болезней внутренних органов: Т.1. Диагностика болезней органов пищеварения: — М.: Мед. лит., 2000. — 560с.
10. Прокопенко О.П., Буглак Н.П., Крадинов А.И. и др. Эхография в диагностике патологии органов гепатопанкреатодуоде-нальной зоны после холецистэктомии. Шк. справа 1998; 7: 98-101.
11. Портной Л.М., Араблинский А.В. Лучевая диагностика заболеваний поджелудочной железы//Российский журнал гастроэнтерологии, гепатологии, колопроктологии. Ц 1994. — № 4. Ц С.99-105.
12. Руководство по гастроэнтерологии: В трех томах/Под общ. редакцией Ф.И. Комарова и А.Л. Гребенева. Т.3. Болезни поджелудочной железы, кишечника, системные заболевания с нарушением функций пищеварительного тракта/А.Л Гребенев, В.В.Серов и др.: Под ред. Ф.И. Комарова и А.Л. Гребенева. — М.: Медицина, 1996. — С.5-169.
13. Руководство по ультразвуковой диагностике под ред. П.Е.С.Пальмера. ВОЗ, Женева, 2000. А.Н.Хитрова, п
Пожалуйста, внимательно изучайте содержание и фрагменты работы. Деньги за приобретённые готовые работы по причине несоответствия данной работы вашим требованиям или её уникальности не возвращаются.
* Категория работы носит оценочный характер в соответствии с качественными и количественными параметрами предоставляемого материала. Данный материал ни целиком, ни любая из его частей не является готовым научным трудом, выпускной квалификационной работой, научным докладом или иной работой, предусмотренной государственной системой научной аттестации или необходимой для прохождения промежуточной или итоговой аттестации. Данный материал представляет собой субъективный результат обработки, структурирования и форматирования собранной его автором информации и предназначен, прежде всего, для использования в качестве источника для самостоятельной подготовки работы указанной тематики.
Источник
Поджелудочная железа исполняет эндокринные и экзокринные функции: она участвует в производстве гормонов (инсулин, глюкагон и соматостатин), а также выделяет панкреатический сок для пищеварении.
Нажмите на картинку, чтобы увеличить.
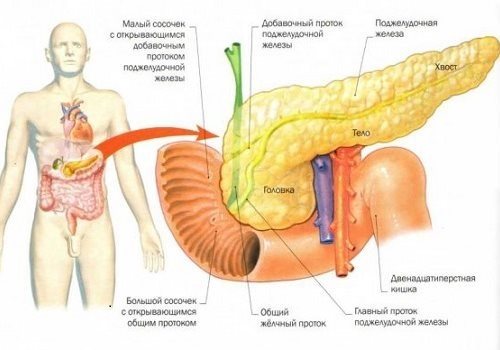
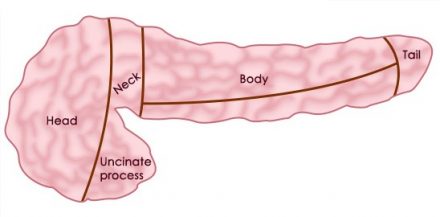
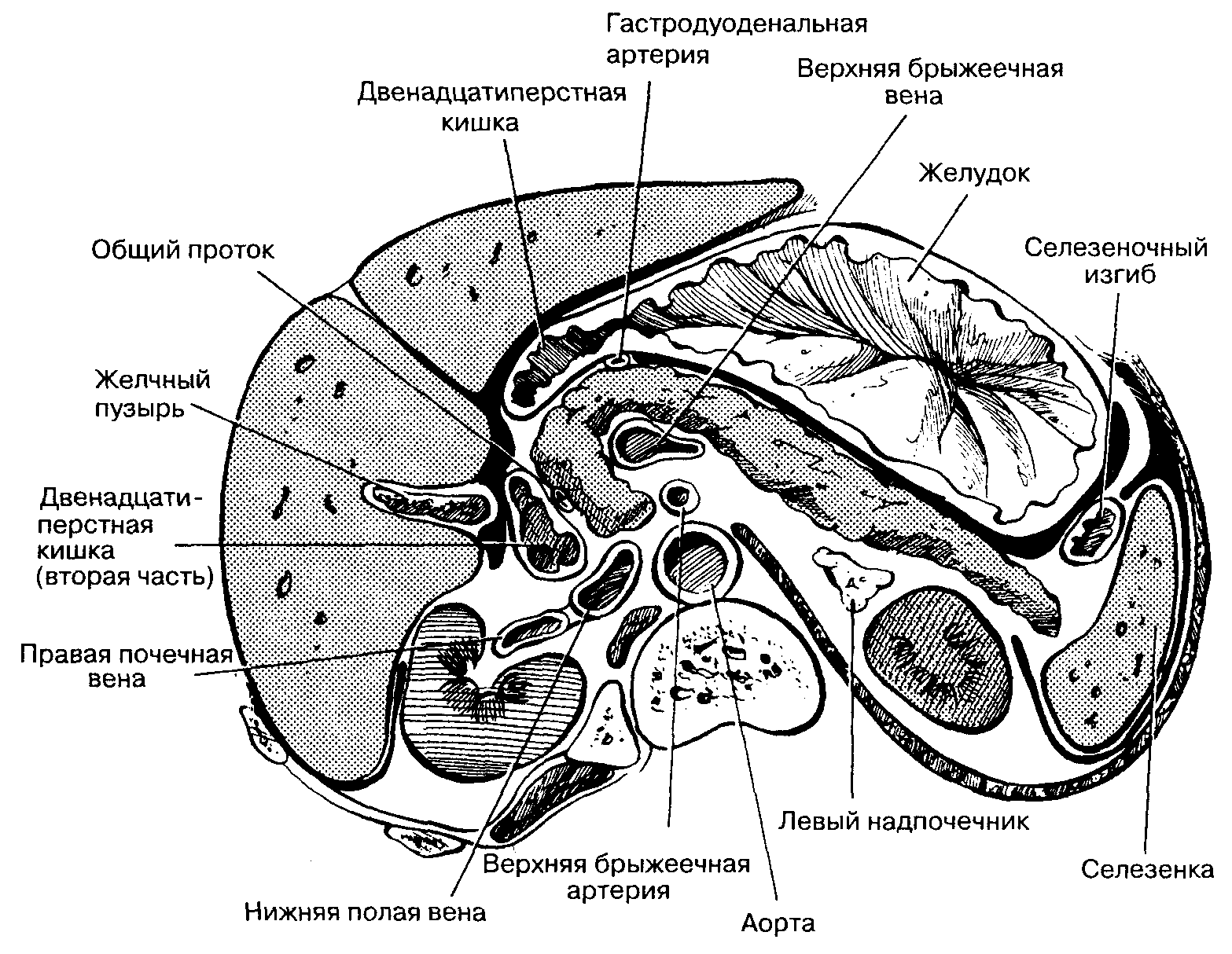
| Поджелудочная железа расположена забрюшинно на уровне I-II поясничных позвонков. Передняя и нижняя поверхности тела поджелудочной железы покрыты брюшиной. Поджелудочная железа имеет тонкую соединительнотканную капсулу и слабо выраженные соединительнотканные перегородки. В ней различают головку (Head), шею (Neck), тело (Body) и хвост (Tail). Крючковидный отросток (Uncinate process) является частью головки поджелудочной железы и расположен позади верхних брыжеечных сосудов. Толщина железы в различных отделах составляет 1,5-3 см. |
 |
| Головка поджелудочной железы лежит в подковообразном изгибе 12-перстной кишки (13), а хвост (7) расположен в воротах селезёнки (6). Кпереди от поджелудочной железы располагаются желудок (1). Панкреатический сок выделяется в разветвленную систему протоков, а затем основной панкреатический проток объединившись с общим желчным протоком через фатеров сосочек открываются в просвет двенадцатиперстной кишки. Возможны варианты строения протоков. |
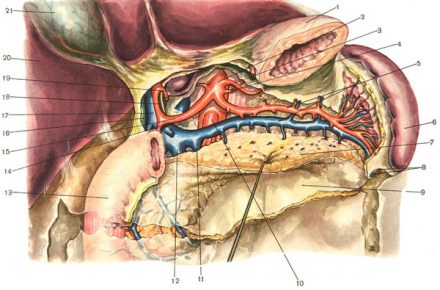 |
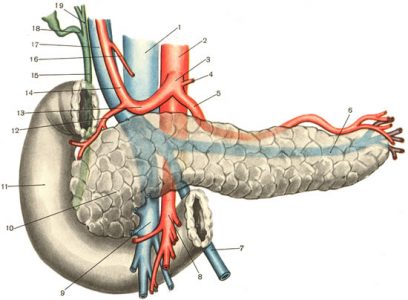
| Головка лежит справа от верхней брыжеечной артерии (8) и верхней брыжеечной вены (9), позади головки проходят нижняя полая (1) и воротная вены (17), правые почечные артерия и вена, общий жёлчный проток (15). Крючковидный отросток располагается позади верхних брыжеечных сосудов (8,9). Позади шеи верхняя брыжеечная вена (9) соединяется с селезеночной веной (6), а затем впадает в воротную вену (17). Тело располагается справа от верхней брыжеечной вены (9), к задней поверхности тела прилежат аорта (2), верхняя брыжеечная артерия (8) и селезеночная вена (6); позади хвоста находятся левая почка со своими артерией и веной и левый надпочечник. |
 |
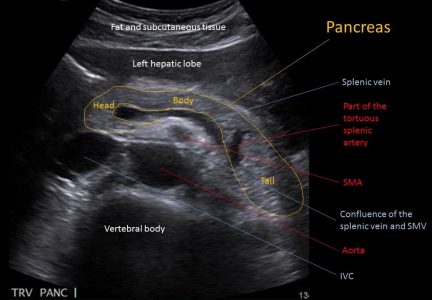
Нормальная поджелудочная железа на УЗИ
УЗИ поджелудочной железы предпочтительней проводить утром натощак, чтобы было меньше газов в кишечнике. В другое время пациента просят не есть за 6 часов до исследования.
Для УЗИ поджелудочной железы подойдет конвексный датчик 6 МГц, вероятно у плотных пациентов придется перейти на 2-3 МГц. Детям подходит 7 МГц.
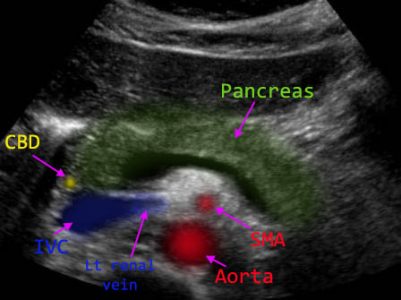
| Фото. Нормальная поджелудочная железа на поперечном срезе. Условные обозначения: позвоночник — Vertebral column, аорта — Aortа, верхняя брыжеечная артерия — SМА, нижняя полая вена — IVC, lt. renal vein — левая почечная вена, общий желчный проток — CBD, головка поджелудочной железы — Head, тело — Body, хвост — Tail, селезеночная вена — Splenic vein, левая доля печени — left hepatic lobe. | ||
 |  |  |
Важно!!! Размер поджелудочной железы меняется с возрастом. Приблизительные нормальные передне-задние размеры: головка 35 мм, шея 10-15 мм, тело — 29 мм, хвост 32 мм. Длина 12-20 см. Ширина протока поджелудочной железы меньше 3 мм.
Часто газ кишечника мешает рассмотреть поджелудочную. Способы решить эту проблему:
- Глубокий вдох и выдох;
- Попросите пациента надуть «беременный» живот;
- Дайте пациенту выпить 2-3 стакана воды, так как желудок и двенадцатиперстная кишка лежат кпереди от поджелудочной, вода создает окно для осмотра поджелудочной железы;
- Попробуйте сканировать в положении пациента стоя;
- Уложите пациента на правый бок и используйте селезенку как окно для осмотра хвоста поджелудочной.
Берегите себя, Ваш Диагностер!
Источник
Ультразвуковые методы исследования ПЖ заняли ведущее место в диагностике в связи с их неинвазивностью, достоверностью результатов, доступностью и относительно простой [17, спр. ]. С их помощью удаётся визуализировать ПЖ у 85% больных Затрудняет исследование в визуализации за счёт выраженной пневматизации кишки, наличия в ней фекальных масс. Но при изменениях в кишечной стенке в виде её утолщения, обусловленного отёком, за счёт внутреннего эхогенного содержимого, которое бывает светлым можно увидеть изменения кишечных петель. Наличие газа в кишечнике значительно затрудняет исследование. Применение компьютерного томографа в диагностике заболеваний поджелудочной железы является более информативным методом
УЗИ и КТ дополняют друг друга в диагностике заболеваний поджелудочной железы.
До последнего времени остаётся нерешённым вопрос о подготовке больного к проведению эхографии поджелудочной железы. По мнению, Dancygier, Strohm [183] предварительную подготовку не считают необходимой, так как в большинстве случаев поджелудочная железа хорошо видна. Однако, большинства авторов считают проведение предварительной подготовки к исследованию поджелудочной железы обязательной из-за значительных помех, наблюдающихся при её исследовании[84, 242]. В виду выраженного газообразования подготовка пациента должна быть направлена на снижение излишнего количества газа в желудке и кишечнике. Для этого рекомендуют соблюдать трёхдневную диету с исключением продуктов. усиливающих газообразование. За день до исследования рекомендуется приём карболена по три таблетки в день и фестала по две таблетки три раза в день [112, 145]. По мнению авторов [207] целесообразно применение противопенных средств или проведение очистительных клизм накануне вечером [280]. Но от последнего отказались, так как очистительные клизмы увеличивают количество газов в кишечнике.
К причинам затрудняющим исследование поджелудочной железы, препятствующих прохождение ультразвуковых волн относятся: отложение жира в брюшной стенке, в брыжейке; липоматоз поджелудочной железы. У людей с нормальным питанием головка железы хорошо видна в 88,5% случаев, тело- в 91 и хвост – в 74% случаев. При ожирении эти части железы видны соответственно в 57; 68 и в 40% случаев. У тучных людей ультразвуковые волны не достигают поджелудочной железы из-за глубины её расположения. Так же осложняет визуализацию наличие воздуха в желудке и кишечнике, рубцы на коже живота, послеоперационные спайки и грыжи, кахексия с втяжением брюшной стенки, смещение органов брюшной полости после оперативного вмешательства, атрофия или смещение левой доли печени [196,337] [ ]
К основным критериям эхографии ПЖ считаются её форма, размер, контур и эхоструктура; к вспомогательным — расстояние от аторы до дорсальной поверхности печени, состояние основных окружающих кровеносных сосудов и прилегающих органов, а также диаметр и состояние вирсунгова протока.
ПЖ имеет богатую эхоструктуру. В связи с усиленной эхогенностью окружающей железу жировой ткани эхоструктура самой железы выглядит бедной и по интенсивности напоминает эхоструктуру печени или лишь несколько сильнее её [337]. Эхоструктура ПЖ здорового человека мелкая, гомогенная, равномерно распределяется по всей железе. Эхоструктура молодых людей беднее. В возрасте старше 50 лет эхоструктура железы усиливается за счёт фибротизации и отложения жира [379].
При различных патологических состояниях часто изменяется эхоструктура железы: при остром панкреатите в результате отёка она становится беднее; при хроническом панкреатите и раке из-за фиброза, отложения кальция и рубцовых изменений отмечаются чёткое усиление эхоструктуры железы и её гетерогенность [280].При очаговых поражениях железы изменение эхоструктуры наблюдается лишь в очагах. Встречаются очаги с эхонегативной, бедной и усиленной эхоструктурой [313].
Из дополнительных критериев важное значение имеют изменения в окружающих тканях. При объёмных процессах в ПЖ отмечаются сдавление и смещение аорты и нижней полой вены, селезёночной и верхней мезентериальной вен. Кисты и опухоли могут вызвать вдавление на дорсальной поверхности печени, что чётко определяются эхографически. Для исключения патологии ПЖ имеет значение состояние вирсунгового протока. В норме диаметр вирсунгового протока составляет 1-2 мм (в среднем 1,8 мм). При хроническом панкреатите вирсунгов проток шире, чем в норме и составляет 1,5-3,5 мм ( в среднем 2,9 мм).
Эхография при заболеваниях ПЖ.
Острый панкреатит.
Тяжесть заболевания затрудняет контакт с больными и проведение полипозиционного исследования. При ОП, особенно при тяжёлых формах наблюдается парез кишечника со значительным вздутием живота. Повышенное накопление газа при ОП затрудняет качественное ультразвуковое исследование ПЖ в 10-32% случаев [292,337]. Трудности в исследовании возникают из-за ожирения, встречаются у больных с острым хроническим панкреатитом. Затруднено исследование при послеоперационном остром панкреатите ввиду наличия операционного шва.
К основным эхографическим признакам ОП относятся: диффузное увеличение железы, изменение её формы, контура и нормальной эхоструктуры [369].
| Признак | Часто встречаются | Редко встреч-ся |
| Поперечный размер ж-зы, см | 3-6 | 2-3 |
| Увеличение ж-зы | Диффузное | Сегментарное |
| Контур | Нечёткий | Чёткий |
| Эхоструктура | Бедная | Усиленная |
| Рапределение эхосигналов | Равномерное | Неравномерное |
В зависимости от формы и тяжести течения панкреатита увеличение ПЖ может быть умеренным и значительным. При лёгких формах ОП размеры железы нормальные.
При отёчной форме ОП происходит умеренное диффузное увеличение железы. По мере уменьшения отёка уменьшаются и размеры ПЖ. Форма железы может значительно изменяться при локализации отёка хвоста или головки [49,348].
При геморрагической форме или выраженном отёке с тяжёлым течением заболевания наблюдается значительное увеличение ПЖ, превышающее нередко 6 м. Железа приобретает форму баллона, занимающее всю верхнюю половину живота [379]. После исчезновения клинических проявлений размеры железы уменьшаются. Редко наблюдается сегментарное увеличение отдельных частей железы. Чаще изолированно увеличивается головка, реже хвост и ещё реже — тело железы. При сегментарном увеличении головки отмечается сдавление желчных протоков с развитием механической желтухи. Нередко происходит сдавление пилорического отдела желудка и двенадцатиперстной кишки. В результате увеличения железы возможно сдавление крупных сосудов, включая аорту, нижнюю полую селезёночную и верхнюю брыжеечную вену [270].
Контур ПЖ при лёгкой форме отёчного панкреатита сохраняется ровным и чётким, а сама железа хорошо отграничена от окружающих органов и тканей.
При тяжёлой отёчной форме или геморрагическом панкреатите контур железы смазанный, нечёткий, и ПЖ с трудом отграничивается от окружающих тканей. При локальном увеличении в результате выбухания и втяжения отдельных частей железа приобретает полициклическую форму [96,358].
В диагностике острого панкреатита важное значение имеет состояние эхоструктуры ПЖ, которая зависит от формы панкреатита, его тяжести и фазы течения, различных осложнений, качества визуализации железы и других причин [368].
Состояние эхоструктуры ПЖ при остром панкреатите целесообразно разделить на четыре типа.
1. Нормальная эхоструктура. Встречается при лёгкой форме отёчного панкреатита, единственным эхографическим признаком в этих случаях является умеренное увеличение железы. Диагноз при этом основывается на клинических данных: увеличение железы и быстрое её уменьшение при выздоровлении.
2. Псевдожидкостная эхоструктура. Встречается в 20% всех случаев острого панкреатита и характеризуется наличием лишь единичных эхосигналов, значительным повышением звукопроводимости с усилением эхосигналов за дорсальной поверхностью железы. Эхоструктура жидкости обусловлена значительным отёком железы.
3. Неравномерная эхоструктура. Наблюдается в 60% всех случаев острого панкреатита и характеризуется чередованием очагов с усиленной и бедной эхоструктурой с преобладанием последних.
4. хоструктура с выраженной гетерогенностью. Встречается в 15-18% случаев острого панкреатита. При этом имеются очаги с усиленной, ослабленной и эхонегативной структурой.
Имеются прямые и косвенные эхографические признаки острого панкреатита, к последним относятся: резкая болезненность ПЖ при пальпации; желтуха с водянкой желчного пузыря и симптом «двустволки» как результат сдавления общего желчного протока; сдавление пилорического отдела желудка и двенадцатиперстной кишки; плохая или нулевая видимость селезёночной и воротной вен; увеличение щели малого сальника; чёткая визуализация фасции мышц в околопочечном пространстве.
При эхографии некроз железы характеризуется появлением эхонегативных полос или участков. Иногда на участках некроза отмечается образование псевдокист. эхографически визуализируется распространение некроза в окружающие ткани. При распространении процесса на толстую кишку появляется симптом «короны» с утолщением стенки кишки. В результате повреждения стенок сосудов активными протеолитическими возникает кровотечение с образованием гематомы в сальниковой сумке со всеми её признаками. Иногда при некротической форме острого панкреатита происходит раздражение брюшины активными протеолитическими ферментами с образованием асцита. Первоначально жидкость накапливается в кармане Моррисона, а затем распространяется и в другие отделы брюшной полости. Кроме асцита часто наблюдается появление экссудативного плеврита реактивной природы. Иногда жидкость накапливается вокруг ПЖ. Выраженный отёк хвоста железы может распространяться на левую почку, в результате вокруг неё образуется полоса со сниженной эхоструктурой толщиной 2-4 см, получившая название симптом «венца» (renal halosign)[366]. С помощью ультразвукового исследования можно своевременно выявить формирование абсцесса железы. Увеличение селезёнки при остром панкреатите обусловлено тромбозом селезёночной вены, даже в тех случаях, когда вена не видна [220].
Дифференциальный диагноз острого панкреатита труден. По мнению одних авторов, при проведении эхографии ПЖ правильно диагноз острого панкреатита определяют лишь в 53-67% случаев [77,281], по данным других [242],-в 100% случаев. Большинство авторов [81,247] указывают на возможность распознавания острого панкреатита с помощью ультразвукового исследования в 75-90% случаев.
В виду различной терапевтической тактики важное значение имеет разграничение отёчной и некротической форм острого панкреатита.
Для отёчной формы характерно: увеличение железы, бедная мелкая, гомогенная эхоструктура, сохранение чётких, ровных контуров, исчезновение дольчатости строения железы. Такая картина сохраняется 7-10 дней с последующим обратным развитием.
Для некротической формы острого панкреатита характерно: значительное увеличение размера железы, негомогенная эхоструктура, размытые нечёткие контуры железы, плохая визуализация селезёночной и портальных вен, наличие некротических эхонегативных дорожек, плеврита и асцита на ранней стадии заболевания, возникновение всевдокист. Обратное развитие начинается лишь через 14-20 дней[33,389].
Выделяют три формы острого панкреатита [379]:
1. Острая отёчная, при которой за несколько дней наступает обратное развитие;
2. Персистирующая, при которой отёк железы сохраняется более длительное время, а в ряде случаев на этом фоне возникают очаги некроза;
3. Некротическая, требующая обычно срочно хирургического вмешательства.
Иногда трудно различать острый рецидивирующий панкреатит и выраженное обострение рецидивирующей формы хронического панкреатита. Для последнего характерны усиление эхоструктуры железы и неровный её контур. При остром отёке железы эхоструктура бедная и контур железы сохранён[60].
Острый панкреатит приходится дифференцировать с аневризмой аорты, так как оба заболевания сопровождаются болевым синдромом в спине. Признаками аневризмы аорты являются наличие приводящего и отводящего отрезка сосуда и её пульсация. Появление ретроперитонеальной жидкости характерно расслаивании аневризмы [51, 342].
Обострение хронического панкреатита.
Недостатки:
1. Диагностика обострения ХП представляет значительные трудности и возможна только в поздних стадиях заболевания.
2. При наличии гигантских жидкостных образований в связи с выраженными изменениями топографии органов брюшной полости диагноз кисты ПЖ может быть поставлен только предположительно.
3. В ряде случаев киста тела ПЖ может быть ошибочно принята за наполненный жидкостью желудок.
При длительном течении обострения ХП железа может быть нормальной, увеличенной или уменьшенной. Её контур часто становится неровным, а паренхима более эхогенной. В ткани железы обычно определяются участки повышенной акустической плотности, появление которых обусловлено фиброзом её паренхимы или микрокальцинозом. Нередко отмечается расширение протока ПЖ.
КИСТЫ ПЖ наблюдаются редко. Наиболее часто встречаются врождённые (дизонтогенетические), ретенционные и ложные кисты ПЖ. Врождённые кисты представляют собой аномалию развития ПЖ и нередко сочетаются с кистами других органов (печени, почек); встречаются у людей всех возрастов, бывают одиночными и множественными. Ретенционные кисты развиваются при наличии в протоках железы препятствия, возникающие главным образом в результате воспалительных изменений и фиброза.
Псевдокисты составляют около 79% всех кист. Собственной оболочки у них нет, стенкой служат окружающие ткани. Псевдокисты образуются вследствие распада тканей при панкреонекрозе или в результате кровоизлияния в поражённую железу. Наиболее частой причиной образования псевдокист (76% случаев) является панкреатит [Шалимов А.А., 1970].
Диагностика кист не представляет трудностей. Они определяются как овальной или округлой формы, четко контурируемые эхонегативные образования, свободные от внутренних структур. Внутренняя поверхность псевдокист обычно гладкая. В ряде случаев преимущественно в области задней стенки может определяться неровность контура вследствие вовлечения в патологический процесс смежных органов. Величина кист различна. Их диаметр колеблется от нескольких мм. до 20см и более. В основном кисты бывают однокамерными, иногда выявляются отдельные тонкие перегородки.
Иногда кисты в своём эхографическом изображении напоминают опухоль. Однако усиление контура дальней стенки характеризует о жидкостном характере образования.
К редким осложнениям кист ПЖ относятся возникновение асцита и гидроторакса. Может быть желтуха, обусловлена сдавлением общего желчного протока.
Наблюдается расширение общего желчного и внутрипечёночных билиарных протоков.
Точность диагностики кист ПЖ составляет 96%. Минимальный размер кисты в области головки и теле ПЖ может быть 0,6-0,8 см и в хвосте – 1-2,5 см.
Источник