Рефлекс в поджелудочной железе
Болезни поджелудочной железы (панкреонекроз, гнойный панкреатит, рецидивирующий панкреатит, киста поджелудочной железы, атеросклероз сосудов железы, инсулома) нередко сопровождаются различными симптомами поражения нервной системы: головной болью, головокружением, расстройством сознания, психомоторным возбуждением, анизорефлексией, болезненностью нервных стволов, расстройствами чувствительности, вегетативными нарушениями, эпилептиформными припадками и т. п. Выделяют синдромы: неврастенический, острая энцефалопатия, хроническая энцефалопатия и энцефаломиелопатия, гипергликемическая и гипогликемическая комы. В патогенезе неврологических осложнений при панкреатитах ведущую роль играет ферментативная или гормональная дисфункция поджелудочной железы.
Последняя сопровождается выделением большого количества протеолитических ферментов (трипсина, химотрипсина, плазмина, кинина, калликреинал липазы, амилазы) и поступлению их в кровяное русло, недостаточной или избыточной продукцией инсулина. Это ведет к расстройству водно-электролитного баланса, иногда и углеводного обмена (гипо- или гипергликемия), общей интоксикации. В головном мозге и других отделах нервной системы развиваются отек и дисциркуляторные нарушения. Нередко нервно-психические нарушения обусловлены гиперинсулинизмом и гипогликемией. В их основе лежат различные причины (инсулома, гликогенозы, адиссонизм, микседема, болезнь Симмондса и др.). Самые частые из них — опухоль (аденома) поджелудочной железы — инсулома и гнойные панкреатиты. Генез гипергликемии — врожденная или приобретенная (атеросклеротическая) недостаточность островкового аппарата поджелудочной железы с уменьшением продукции инсулина.
Синдром острой энцефалопатии развивается на фоне тяжелого течения панкреатита. Проявляется резким психомоторным возбуждением, менингеальными и проводниковыми симптомами.
Синдромы хронической энцефалопатии и энцефаломиелопатии формируются у больных, длительно страдающих панкреатитом, на фоне ферментной декомпенсации поджелудочной железы. Развиваются нерезко выраженные симптомы: головная боль, парезы черепных нервов, повышение сухожильных рефлексов, пластическая гипертония мышц и другие признаки пирамидной и экстрапирамидной недостаточности, изредка — эпилептические припадки.
Первые клинические симптомы гипогликемической энцефалопатии — снижение нервно-психического тонуса, апатия, вялость, особенно после физической работы и натощак. В дальнейшем появляются пароксизмы, которые проявляются чувством беспокойства, побледнением лица, подъемом АД, потливостью. При дальнейшем снижении уровня сахара начинают выявляться расстройства сознания (возбуждение, спутанность, галлюцинации, затем -сопор, кома), а также менингеальные и очаговые симптомы (ригидность затылка, повышение мышечного тонуса, судороги, парезы и др.). В зависимости от преобладания тех или других симптомов выделяют следующие формы гипогликемической энцефалопатии: делириозную, менингеальную, гемиплегическую, эпилептическую.
Гипергликемическая (диабетическая) кома чаще развивается постепенно — в течение нескольких часов или даже суток. Появляются головная боль, головокружение, жажда, полиурия. Больные становятся вялыми, сонливыми, апатичными, безучастными. Кожа сухая, со следами расчесов. При отсутствии лечения прекоматозное состояние переходит в кому: сознание полностью утрачивается, падает АД, пульс слабый, частый. Запах ацетона изо рта. Зрачки узкие, корнеальные, брюшные и сухожильные рефлексы угасают. Иногда в течение некоторого времени определяются патологические рефлексы.
Если нервно-психические нарушения вызваны воспалительными заболеваниями поджелудочной железы, то при лечении широко применяют антиферменты (контрикал, трасилол, зимофрен, аминокапроновая кислота), гормоны (анаболические стероиды), дезинтоксицирующие и общеукрепляющие препараты (глюкоза, изотонический раствор хлорида натрия, глюкозо-новокаиновая смесь, витамины, хлорид кальция, сульфат магния, желудочная гипотермия. Для купирования гипогликемических нарушений — прием сахара, глюкозы, фруктовых соков, гипергликемических — инсулина и других сахароснижающих препаратов.
В случаях гнойного панкреатита и при панкреонекрозах, осложненных перитонеальными явлениями, а также при опухолях железы — инсуломах необходимо хирургическое вмешательство. Течение и прогноз нервно-психических расстройств определяются тяжестью и исходом заболевания поджелудочной железы. Они более благоприятны при инсуломе, остром отеке и кисте поджелудочной железы, менее-при панкреонекрозе и гнойном панкреатите.
Источник
Поджелудочная железа — феноменальный орган, приводящий в исполнение одновременно два противоположных назначения в организме человека – эндокринную и экзокринную. Крупнейший железистый орган длиной от 14 до 25 см. Функции поджелудочной железы содержатся в индукции панкреатического сока и гормонов, помогающих в оптимальном переваривании питательных веществ.
расположение поджелудочной
Роль поджелудочной железы в пищеварении
Непростая структура, состоящая из клеток противоположной друг другу гистологии. Паренхима покрывает весь орган и делит его соединительными перегородками на дольки. Дольки состоят из ацинусов и островков Лангерганса. Кровоснабжение и иннервирующие нервы проходят рядом во множественных разветвлениях.
Экзокринные функции представлены клетками — ацинусами, в свою очередь фигурирующие в процессе выработки панкреатического сока. За сутки у здорового взрослого человека вырабатывается около полутора — двух литров сока.
Строение и функции поджелудочной железы направлены на активное участие в процедуре пищеварения. Малейшая дисфункция тканей органа отразится на пищеварении и на общем состоянии организма.
Зачем нужна поджелудочная железа? Для переваривания еды, опускающейся в желудок по пищеводу, выделяется желудочный сок. Поджелудочной вырабатывается панкреатический сок, протекающий по большому сосочку в двенадцатиперстную кишку. В желудке под стимуляцией пищеварительного, сложного по составу, сока еда расщепляется и продвигается в двенадцатиперстную кишку, в которой уже находится панкреатический сок. Одной из функций является нейтрализация желудочного содержимого, в котором еще находятся остатки сока, благодаря низко-щелочной реакции. Процесс этот длится пока весь желудочный сок не уйдет из переваренной еды. При нарушениях данное течение нарушается и происходит выброс в тонкий кишечник необработанной кислоты и еды.
поджелудочная железа
Одновременно продолжается расщепление еды при помощи гидролитических ферментов:
- протеаза влияет на белки и расщепляет их до аминокислот;
- липаза участвует в расщеплении жиров на высшие жирные кислоты и глицерин;
- карбоксигидразы воздействует на углеводы, превращая в глюкозу.
Во время поглощения еды срабатывает рефлекс, активизирующий деятельность поджелудочной. Только начиная прием еды, а железа уже выделила сок и направила его в двенадцатиперстную кишку. Нарушение питания, истощение диетами, грипп, алкоголизм и прочие факторы приводят к измененным состояниям железы. Поэтому так много заболеваний, связанных с нарушением функций органа.
Эндокринная функция
Альвеолярный орган изолирован паренхимой, состоящая из перегородок. Они сложены из соединительной ткани, нервных синусов и сосудов. Это основа эндокринной части поджелудочной. Вторая часть представлена островками Лангерганса, являющимися клетками регуляции содержания глюкозы. Общее число которых не более одного миллиона, с возрастом количество их постепенно снижается.
Удивительный факт: при нарушении работоспособности островков Лангерганса под воздействием неправильной диеты, алкоголя и пр. эти клетки замещаются соединительной или жировой тканью.
Эндокринные функции поджелудочной обусловлены работой островков Лангерганса, состоящих из эндокриноцитов и инсулоцитов. Выделяют следующие типы:
- α-клетки. Функция основана на продуцировании глюкагона. Всего 10-30% от общего количества.
- Β-клетки. Синтезируют инсулин. (60-80%).
- Δ-клетки вырабатывают соматостатин.3-7%.
- D1клетки, индуцирующие ВИП (вазоинтестинальный пептид).5-10%.
- РР-клетки образуют панкреатический полипептид. 2-5%.
островки Лангерганса
Также имеется отдельный типаж клеток в самом мизерном количестве, которые содержат тиролиберин, гастрин и соматолиберин.
Какую эндокринную функцию выполняет поджелудочная железа?
В состав панкреатического сока входят проферменты:
- протеиназы – трипсин, химотрипсин, карбоксипептидаза;
- амилаза, мальтаза, лактаза – для распада углеводов;
- липаза, воздействующая на жиры;
- для воздействия на нуклеиновые кислоты – рибонуклеаза и дезоксирибонуклеаза.
Проферменты – это инертный вид ферментов. После того как пережеванные остатки поступили в желудок, выделяющиеся гормоны активируют реакции. Те в свою очередь приводят к активации проферментов и перевода их в ферменты. Такой сложный механизм обусловлен тем, что железа обезопасила сама себя от воздействия своих же ферментов на собственные ткани.
Эндокринные функции поджелудочной напрямую связаны с деятельностью гормонов, которые выделяются в кровь в том количестве, которого будет достаточно для переваривания определенных видов еды.
- Инсулин контролирует оптимальное содержание в тканях и клетках уровня глюкозы.
- Глюкагон воздействует на гликоген печени, жиры и увеличивают глюкозу в кровотоке.
- Соматостатин понижает выработку желчи, влияет на снижение некоторых гормонов;
- ВИП осуществляет контроль за всей системой переваривания еды, повышает желчеобразование.
гормоны поджелудочной железы
Совместная деятельность инсулина и глюкагона контролирует оптимальное количественный процент глюкозы в крови.
Какова дополнительная функция поджелудочной железы? Она осуществляет гуморальную функцию, которая основана на распространении питательных веществ по организму при помощи жидкостей (крови, лимфы). Выполняют ее панкреозимин и секретин. Деятельность заключается в контроле секреции поджелудочного сока.
Секреторная функция обусловлена наличием панкреатического сока, состоящего из органических веществ и ферментов:
- воды на 98%;
- мочевины;
- белка (альбумины, глобулины);
- бикарбонатов;
- микроэлементов (кальций, натрий, фосфор, хлориды);
- мочевая кислота;
- глюкоза.
Благодаря солям создается щелочная среда.
Связь функций со строением и расположением железы
Функции поджелудочной зависят от характерных черт структуры и местоположения органов в абдоминальной полости. Правильное расположение органов способствует качественному обмолоту еды и нормальной секреции нужных ферментативных веществ и других компонентов, участвующих в пищеварительном процессе.
Условно подразделяют части поджелудочной: головку, тело и хвост.
строение поджелудочной железы
Головка располагается в дуге двенадцатиперстной кишки. Соединяет печень и поджелудочную через большой сосочек и различные протоки, включая желчный.
Тело органа покрывается брюшиной спереди, а хвост граничит с селезенкой.
В усвоении еды орган играет важную роль. Без нее невозможно превращение макромолекул еды в более мелкие сегменты, способные всасываться в кровь. Расщепление до мономеров позволяет осуществлять их всасывание в отделах тонкого кишечника. Само пищеварение условно делится на механическое и химическое. Панкреатический сок совместно с желудочным соком и желчью играет важную роль расщепления химуса (полупереваренного комка пищи) до молекул.
Функции поджелудочной в организме человека играют наиважнейшую роль. При нарушении в деятельности любых частей органа происходит сбой деятельности всего тела.
Патологии поджелудочной железы
Изменение функции поджелудочной железы в организме человека координируется жизненным кредо, реже генетическая предрасположенность, аутоиммунные болезни и какой-то самостоятельный сбой.
В зависимости от того, какие функции выполняет поджелудочная железа, выявляются и заболевания этого органа, связанные определенным образом с работой группы клеток, секреции ферментов или болезней соседних органов.
Нарушенная функциональность внешнесекреторной направленности вызывает воспалительные заболевания различного генеза. Часто к ним приводят неправильный образ жизни, страсть к алкоголю и питание большими порциями и редко, жирные и жареные блюда.
неправильное питание
Воспалительные заболевания носят названия острого, хронического панкреатита и их осложнений. Процесс сказывается на функциональности одного органа и на работе пищеварительного тракта. Развитие панкреатита обычно стремительно, хотя хроническая форма скрыта годами со слабой симптоматикой, на которую человек не обращает внимания. При лечении панкреатита любой формы основную роль играет диета, направленная на восстановление работоспособности органа.
Внутрисекреторная патология обычно связана с нарушением работы клеток органа. Например, β-клетки перестают работать в полной мере и происходит развитие сахарного диабета.
К редким видам заболеваний относят муковисцидоз, рак и образование кист и псевдокист с различными осложнениями протекания.
Любая функция поджелудочной железы: гуморальная, эндокринная, экзокринная и секреторная, страдает при перебоях в строении или в способности работать органа. Они взаимозависимы и при нарушении в деятельности одной пострадает другая.
Источник
Функция поджелудочной железы, как и других органов пищеварения, в значительной степени подвержена влиянию ЦНС. Различные стрессовые ситуации, особенно повторяющиеся, длительные депрессивные состояния могут сопровождаться временными изменениями функций всех систем организма, в том числе и изменениями панкреатического сокоотделения.
В первом случае (при возбуждении, стрессе) обычно наблюдается некоторое усиление сокоотделения, во втором — угнетение ее секреции (как и многих функций органов и систем организма). Само собой разумеется, что эти влияния центральных органов регуляции не столько прямо воздействуют на функцию этого органа, а включают всю систему регулирующих механизмов, которая включает в себя гормоны некоторых эндокринных желез и ряд гастроинтестинальных гормонов, систему простагландинов и др.
Функциональные расстройства поджелудочной железы нередко сопутствуют другим заболеваниям пищеварительной системы -язвенной болезни, холециститу, хроническому гастриту, дуодениту и др.
Основными предрасполагающими факторами для возникновения функциональных нарушений поджелудочной железы при язвенной болезни являются характерная для этого заболевания выраженная дискинезия двенадцатиперстной кишки, развитие и прогрессирование дуоденита, значительная длительность язвенной болезни и ее частое рецидивирование. Характер функциональных изменений поджелудочной железы при язвенной болезни у разных больных неоднозначен, но чаще наблюдается снижение активности панкреатических ферментов (амилазы, трипсина, липазы) в дуоденальном содержимом (это определяется при дуоденальном зондировании) и их умеренное повышение в крови. Некоторые исследователи наблюдали «диссоциацию панкреатического ферментовыделения»: повышение активности амилазы в дуоденальном содержимом, снижение активности липазы и другие изменения.
Причины функциональных нарушений поджелудочной железы
Симптомы функциональных нарушений поджелудочной железы в относительно легких случаях неврогенного генеза незначительны: умеренные диспепсические явления, ощущение урчания или «переливания» в животе, несколько учащенный стул оформленной или полуоформленной консистенции. Таким образом, проявления весьма скромны, только у невропатических субъектов могут привлечь к себе внимание и вызвать беспокойство и желание обратиться к врачу. Следует отметить, однако, что психогенные и неврогенные снижения функции поджелудочной железы обычно не бывают изолированными: снижена желудочная секреция, секреция кишечных желез, а возможно, и нарушаются процессы всасывания. Поэтому функциональные нарушения поджелудочной железы, особенно если продолжаются достаточно длительно, не являются таким уж «безобидным» отклонением от нормы или «функциональным» нарушением. Если негативный, тормозящий фактор действует достаточно длительно, возможна даже некоторая атрофия паренхимы поджелудочной железы.
Функциональные нарушения поджелудочной железы, как отмечалось выше, могут иметь различные причины, нельзя, в частности, исключать и висцеро-висцеральные рефлексы с больных органов.
Симптомы функциональных нарушений поджелудочной железы
Лечение и профилактика функциональных нарушений поджелудочной железы. Заключается в правильном регулярном сбалансированном питании, своевременном выявлении и лечении заболеваний пищеварительного тракта, на фоне которых возможно вторичное вовлечение поджелудочной железы в патологический процесс. В качестве временного симптоматического средства полезны препараты, рекомендуемые при внешнесекреторной недостаточности поджелудочной железы: панкреатин, панзинорм, фестал, солизим, сомилаза и др.
Лечение функциональных нарушений поджелудочной железы
 [1], [2], [3], [4], [5], [6], [7], [8], [9]
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Источник
Поджелудочная железа — один из важных органов пищеварительной системы, и он же — один из наиболее уязвимых. Заболевания поджелудочной железы распространены широко, и каждому необходимо знать, что может их вызвать, каковы их признаки и какие меры следует принять в первую очередь, если вы подозреваете какие-то неполадки.
Поджелудочная железа — основа пищеварительной системы
Поджелудочная железа — это небольшой орган вытянутой формы, который располагается за желудком. Его вес — всего 50–70 граммов. Но несмотря на малые размеры, поджелудочная железа несет на себе огромную нагрузку. Ее основная функция — выработка панкреатического сока, который состоит из солей, воды и пищеварительных ферментов.
Ферменты — это химические соединения, которые расщепляют белки, жиры, углеводы, лактозу и другие вещества, поступающие в организм с пищей. Без ферментов переваривание и усваивание пищи было бы невозможным. Помимо ферментов, поджелудочная железа вырабатывает и гормоны, регулирующие обмен веществ, — в частности, инсулин. Поэтому любые заболевания поджелудочной железы приводят к проблемам с пищеварением и нарушениям метаболизма.
Классификация заболеваний поджелудочной железы
Чаще всего врачи диагностируют такие заболевания поджелудочной железы, как:
- острый и хронический панкреатит;
- панкреонекроз;
- муковисцидоз;
- кисты и опухоли, как доброкачественные, так и злокачественные.
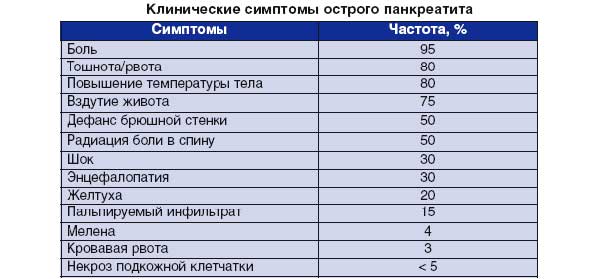
Панкреатит, или воспаление поджелудочной железы, обычно начинается с острой формы, но нередко перетекает в хроническую. К панкреатиту приводят инфекционные заболевания, патологии желчевыводящих путей, а также неумеренное потребление алкоголя, жирной, жареной и острой пищи. При панкреатите ферменты, которые вырабатывает железа, не выходят через протоки и застаиваются в тканях поджелудочной, разрушая ее. При этом из-за застоя панкреатического сока пищеварительная система недополучает ферменты, необходимые для полноценного переваривания пищи. Острый панкреатит сопровождается очень сильной опоясывающей болью, которая может даже привести к болевому шоку, тошноте и рвоте, нарушениям пищеварения и снижению тонуса сосудов. При хроническом панкреатите ткани поджелудочной железы перерождаются, превращаясь в нефункциональную рубцовую ткань. Развивается ферментная недостаточность, а нехватка гормонов, регулирующих метаболизм, может привести к серьезным обменным нарушениям — например, к диабету. Хронический панкреатит часто является причиной потери массы тела, постоянных нарушений пищеварения: отрыжки, метеоризма, диареи, а также регулярных болей в верхней части живота.
На заметку
Средний возраст возникновения панкреатита постоянно снижается — сегодня он составляет 39 лет. Однако этим заболеванием страдают даже дети. Каждый год в России диагноз «острый панкреатит» слышит более 50 000 человек, причем как минимум в 15% случаев эта болезнь протекает с тяжелыми осложнениями.
Панкреонекроз — тяжелое заболевание поджелудочной железы, при котором ее клетки гибнут. Как и панкреатит, эта болезнь может быть вызвана злоупотреблением алкоголем и нездоровой пищей, а также связана с патологией желчных протоков. Зачастую панкреонекроз является следствием панкреатита. Это крайне опасная болезнь, которая сопровождается острой болью, сильной рвотой и интоксикацией с высокой температурой. Токсины от распада клеток отравляют организм, причем первыми страдают сердце, печень, почки и мозг. Панкреонекроз смертельно опасен и требует скорейшей госпитализации, а прогноз зависит от того, насколько далеко зашел процесс отмирания клеток и какая часть железы поражена некрозом.
Муковисцидоз — врожденное генетическое заболевание, одно из самых распространенных заболеваний данного типа в Европе. К счастью, хотя многие люди являются носителями поврежденного гена, сама болезнь встречается не так уж часто. Каждый год в России рождается примерно 150 детей с муковисцидозом. При этом заболевании секрет поджелудочной железы очень густой, он блокирует протоки, и панкреатический сок не попадает в кишечник. Из-за нехватки ферментов нарушается пищеварение, организм не получает достаточно питательных веществ. Дети с муковисцидозом развиваются медленнее, плохо набирают вес. Муковисцидоз нельзя вылечить полностью, но сегодня его рассматривают как хроническое заболевание, которое требует пожизненной поддерживающей терапии.
Кисты — это капсулы в ткани железы, наполненные жидкостью, которые образуются из-за воспалительных заболеваний или травм. Они нарушают работу поджелудочной и вызывают тошноту, несварение, диарею, интоксикацию, частые приступообразные боли в области пупка, солнечного сплетения или в области под ребрами. Кроме того, всегда есть риск разрыва кисты, который может привести к перитониту.
Новообразования в поджелудочной железе нечасто возникают у лиц моложе 40 лет, хотя из любого правила есть исключения. Причины их появления точно неизвестны, однако злоупотребление спиртным, ожирение и воспалительные заболевания поджелудочной определенно являются факторами риска. Симптомы обычно проявляются на поздних стадиях и включают в себя желтуху, потерю веса, слабость, боли в области живота и спины.
Практически все заболевания поджелудочной железы сопровождаются ферментной недостаточностью. Она проявляется изменением аппетита, похудением, метеоризмом, анемией, стеатореей (выделением жира вместе с калом), диареей и полигиповитаминозом — нехваткой множества витаминов одновременно. При дефиците ферментов нарушается пищеварение и всасывание полезных веществ.
Своевременная диагностика — залог успешного лечения
Заболевания поджелудочной железы находятся в ведении врача-гастроэнтеролога. Именно к нему следует обратиться, если какие-то симптомы из перечисленных выше показались вам знакомыми. Для того чтобы выяснить, в чем проблема, вам назначат всестороннее обследование:
- лабораторные исследования. Они дают возможность узнать, насколько хорошо железа выполняет свои функции. Для этого придется сдать общий и биохимический анализ крови, анализ мочи, кровь на сахар и амилазу, анализ кала на панкреатические ферменты и продукты гидролиза;
- УЗИ. Ультразвуковое исследование поджелудочной железы покажет размеры и форму этого органа, наличие полостей и кист, диаметр протока. УЗИ — один из основных методов диагностики, он весьма информативен и позволяет определить не только наличие панкреатита, но и то, насколько далеко зашла болезнь;
- КТ. Компьютерная томография — еще более современный тест. Этот метод часто используют для оценки состояния протоков — для этого проводят КТ с контрастом.
Какие группы препаратов назначают при заболеваниях поджелудочной железы?
Любые заболевания поджелудочной железы необходимо лечить строго в соответствии с рекомендациями врача и под его наблюдением. Кроме лечебной диеты или голодания, доктор назначит целый комплекс препаратов для лечения основной болезни и купирования ее симптомов. Как правило, при заболеваниях поджелудочной прописывают:
- обезболивающие. Обычно используют спазмолитики, нередко в сочетании с антигистаминными препаратами;
- ферментные препараты. Для восстановления функции пищеварения прописывают препараты, которые содержат ферменты. Они помогут работе поджелудочной железы и уменьшат диспепсические проявления болезни: тошноту, диарею и другие симптомы. Ферменты назначают при хроническом панкреатите;
- антисекреторные вещества. Они назначаются вместе с ферментными препаратами, выпускаемыми в таблетках, в рамках заместительной терапии и усиливают их эффективность. К таким средствам относятся Н2-блокаторы гистаминовых рецепторов. Такие средства обычно не назначают при приеме ферментов в капсулах с кислотоустойчивой оболочкой.
Умеренность в пище, отказ от алкоголя и вредной еды — очень простые и доступные любому человеку меры, которые помогут сохранить здоровье поджелудочной и избежать всех описанных выше проблем. Кроме того, желательно регулярно проходить обследование у гастроэнтеролога.
Источник