Рекомендации по лечению кист поджелудочной железы
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: K86,2 Киста поджелудочной железы.
K86.2 Киста поджелудочной железы
Описание
Киста поджелудочной железы. Ограниченное стенками образование в паренхиме органа, заполненное жидкостным содержимым, которое развивается вследствие травматического или воспалительного повреждения поджелудочной железы. Симптомы зависят от размеров, локализации и причины формирования кисты и варьируют от ощущения дискомфорта до выраженного болевого синдрома, сдавления соседних органов. Для оценки размеров, расположения кисты, ее связи с протоковым аппаратом и выбора тактики лечения проводится УЗИ, КТ, МРТ поджелудочной железы, ЭРХПГ. Лечение хирургическое: внутреннее или наружное дренирование, реже – резекция части железы с кистой.
Дополнительные факты
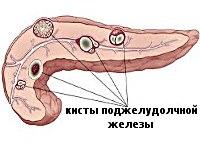
Киста поджелудочной железы – патология, распространенность которой в последние годы увеличилась в несколько раз, причем страдают преимущественно лица молодого возраста. Гастроэнтерологи причину этого видят в росте заболеваемости острыми и хроническими панкреатитами различной этиологии (алкогольной, билиарной, травматической). Киста поджелудочной железы является наиболее распространенным осложнением хронического панкреатита (до 80% случаев). Сложность данной патологии заключается в отсутствии единого представления о том, какие именно образования следует относить к панкреатическим кистам, общей классификации, отражающей этиологию и патогенез, а также стандартов оказания медицинской помощи.
Некоторые авторы к кистам поджелудочной железы относят образования, имеющие ограниченные стенки и заполненные панкреатическим соком, другие специалисты считают, что содержимым кисты может быть также некротизированная паренхима органа, кровь, воспалительный экссудат или гной. В любом случае, мнения сходятся в том, что для формирования кисты поджелудочной железы непременно должны быть следующие условия: повреждение паренхимы органа, затруднение оттока панкреатического секрета, а также локальное нарушение микроциркуляции.
K86.2 Киста поджелудочной железы
Причины
Наиболее частая причина развития кист поджелудочной железы – панкреатиты. Острое воспаление поджелудочной железы осложняется развитием кист в 5-20% случаев, при этом полость обычно формируется на третьей – четвертой неделе заболевания. При хроническом панкреатите постнекротические кисты поджелудочной железы образуются в 40-75% случаев. Чаще всего основным этиологическим фактором является алкогольная болезнь. Реже кисты образуются после травм поджелудочной железы, а также вследствие желчнокаменной болезни с нарушением оттока панкреатического сока, обструктивного хронического панкреатита с нарушением оттока по вирсунгову протоку, опухолей большого дуоденального соска, рубцового стеноза сфинктера Одди.
Формирование кисты поджелудочной железы при панкреатите происходит следующим образом. Повреждение ткани органа сопровождается локальным скоплением нейтрофилов и лимфоцитов, деструктивными процессами и воспалением. При этом область повреждения отграничена от окружающей паренхимы. В ней происходит разрастание соединительной ткани, формируются грануляции; тканевые элементы внутри очага постепенно разрушаются иммунными клетками, и на этом месте остается полость. Если киста поджелудочной железы сообщается с протоковой системой органа, в ней накапливается панкреатический сок, также возможно скопление тканевых некротических элементов, воспалительного экссудата, а при повреждении сосудов – крови.
При нарушении пассажа по общему панкреатическому протоку формируются кисты поджелудочной железы, имеющие эпителиальную выстилку, внутри которых накапливается панкреатический сок. Ключевым патогенетическим механизмом их образования является внутрипротоковая гипертензия. Доказано, что внутри полости кисты давление может в три раза превышать нормальные показатели внутри протоков.
Классификация
Условно все кисты поджелудочной железы по морфологическим признакам подразделяют на два типа: сформированные вследствие воспалительного процесса и не имеющие эпителиальной выстилки (некоторые авторы называют такие образования псевдокистами, другие не выделяют в отдельную группу) и образованные при обструкции протоков и имеющие эпителий (ретенционные).
Для характеристики кист поджелудочной железы, образовавшихся как осложнение острого панкреатита, наиболее часто используется Атлантская классификация, согласно которой выделяют острые, подострые жидкостные образования и абсцесс поджелудочной железы. Остро развившиеся образования не имеют окончательно сформированных собственных стенок, в их роли могут выступать как паренхима железы, так и протоки, парапанкреатическая клетчатка, даже стенки соседних органов. Хронические кисты поджелудочной железы характеризуются уже сформировавшимися из фиброзной и грануляционной ткани стенками. Абсцесс – это заполненная гноем полость, образовавшаяся при панкреонекрозе или нагноении кисты.
В зависимости от локализации различают кисты головки, тела и хвоста поджелудочной железы. Выделяют также неосложненные и осложненные (перфорацией, нагноением, свищами, кровотечением, перитонитом, малигнизацией) панкреатические кисты.
Симптомы
Клиническая картина при наличии кисты поджелудочной железы может существенно отличаться в зависимости от размера, расположения образования, причины его формирования. Довольно часто панкреатические кисты не вызывают симптоматики: полости диаметром до 5 сантиметров не сдавливают соседние органы, нервные сплетения, поэтому пациенты не испытывают дискомфорта. При крупных кистах основным признаком является болевой синдром. Характерный симптом — «светлый промежуток» (временное улучшение клинической картины после острого панкреатита или травмы).
Наиболее интенсивная боль наблюдается в период формирования псевдокисты при остром панкреатите или обострении хронического, поскольку имеют место выраженные деструктивные явления. Со временем интенсивность болевого синдрома снижается, боль становится тупой, может остаться только ощущение дискомфорта, которое в сочетании с анамнестическими данными (перенесенная травма или панкреатит) позволяет заподозрить заболевание. Иногда на фоне такой скудной симптоматики развиваются болевые приступы, причиной которых является внутрипротоковая гипертензия. Резкая выраженная боль может свидетельствовать также о разрыве кисты, постепенное усиление боли на фоне повышения температуры тела и явлений интоксикации – о ее нагноении.
Существенно отличаются симптомы кисты поджелудочной железы, если она сдавливает солнечное сплетение. При этом пациенты испытывают постоянную выраженную жгучую боль, иррадиирующую в спину, которая может усиливаться даже от сдавления одеждой. Состояние облегчается в коленно-локтевом положении, боль купируется только наркотическими анальгетиками.
Симптомами кисты поджелудочной железы могут быть и диспепсические явления: тошнота, иногда – рвота (ею может заканчиваться приступ боли), неустойчивость стула. В результате снижения экзокринной функции органа нарушается всасывание в кишечнике питательных веществ, снижается вес.
Диагностика
Консультация гастроэнтеролога при подозрении на панкреатическую кисту позволяет выявить характерные жалобы пациента, анамнестические данные. При осмотре живота возможна его асимметрия – выпячивание в области расположения образования. При проведении лабораторных анализов обычно специфических изменений нет, возможен незначительный лейкоцитоз, увеличение СОЭ, в некоторых случаях – повышение уровня билирубина и активности щелочной фосфатазы. Концентрация ферментов поджелудочной железы зависит не столько от наличия кисты, сколько от стадии панкреатита и степени повреждения железы. Примерно в 5% случаев нарушается эндокринная функция панкреас и развивается вторичный сахарный диабет.
Высокоинформативны инструментальные методы визуализации кисты. УЗИ поджелудочной железы позволяет оценить размеры образования, а также косвенные признаки осложнений: в случае нагноения определяется неравномерность эхосигнала на фоне полости, при малигнизации – неоднородность контуров. Компьютерная томография и магнитно-резонансная томография (МРТ поджелудочной железы) дают более детальную информацию о размерах, расположении кисты, наличии ее связи с протоками. В качестве вспомогательного метода может применяться сцинтиграфия, при которой киста определяется как «холодная зона» на фоне общей паренхимы органа.
Особое место в диагностике кисты поджелудочной железы отводится эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ). Данная методика дает детальную информацию о связи кисты с протоками железы, что определяет тактику лечения, однако при проведении обследования существует высокий риск инфицирования. Поэтому в настоящее время ЭРХПГ проводится исключительно при решенном вопросе о хирургическом лечении с целью выбора способа операции.
Лечение
Лечение кисты поджелудочной железы хирургическое. Не существует единой тактики ведения пациентов с этим заболеванием, и выбор операции зависит от причин формировании кисты, ее размеров, морфофункциональных изменений ткани органа, а также состояния протоковой системы.
Специалисты в области хирургической гастроэнтерологии выделяют три основных направления тактики при кисте поджелудочной железы: ее удаление, внутреннее и наружное дренирование. Удаление образования производится путем резекции части поджелудочной железы вместе с кистой, при этом объем определяется размерами кисты и состоянием паренхимы органа (может быть выполнена резекция головки железы, дистальная, панкреатодуоденальная резекция).
Внутренние дренирующие вмешательства могут проводиться путем наложения анастомоза между кистой и желудком (цистогастростомия), двенадцатиперстной (цистодуоденостомия) или тонкой кишкой (цистоэнтеростомия). Данные методы считаются наиболее физиологичными: они обеспечивают пассаж панкреатического секрета, устраняют болевой синдром, редко приводят к рецидивам.
Наружное дренирование кисты применяется реже. Такое вмешательство показано при нагноении полости, несформировавшихся кистах, обильной васкуляризации образования, а также тяжелом общем состоянии пациента. Подобные операции являются паллиативными, поскольку существует риск нагноения и рецидивирования кисты, формирования панкреатических свищей, которые очень плохо поддаются консервативному лечению и иногда требуют проведения технически намного более сложных вмешательств. Любой вид дренирующих операций проводится только после подтверждения неопухолевой этиологии образования.
В последнее время все большую распространенность приобретают малоинвазивные дренирующие оперативные вмешательства, которые используются как альтернативное лечение. Однако, несмотря на малую инвазивность и теоретическую перспективность таких методов лечения, очень часто развиваются осложнения в виде формирования наружных панкреатических свищей, сепсиса.
Консервативная терапия при кисте поджелудочной железы определяется основным заболеванием. В случае панкреатита обязательно назначается диета, направленная на максимальное снижение панкреатической секреции. Применяются замещающие препараты, анальгетики, проводится контроль уровня гликемии, при необходимости – ее коррекция.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
MODERN APPROACHES IN THE TREATMENT OF PANCREATIC PSEUDOCYSTS
Doolatbek Ibraimov
сandidate of medical skeins, surgeon of city clinical hospital № 1,
Kyrgyzstan, Bishkek
АННОТАЦИЯ
Представлены результаты комплексного лечения 59 больных с псевдокистами поджелудочной железы, у 48 выполнено традиционное оперативное лечение, осложнения были у 10 пациентов (16,9 %) и 11 пациентов прооперированы по усовершенствованной нами методике наружного дренирования.
ABSTRACT
The results of the complex treatment of 59 patients with pancreatic pseudocysts, 48 have fulfilled the traditional surgery, the complications were 10 patients (16,9 %) and 11 patients were operated for improved contact method external drainage.
Ключевые слова: поджелудочная железа, псевдокисты, ультразвуковое исследование, оперативное лечение.
Keywords: pancreas, pseudocysts, ultrasound examination, surgery treatment.
Введение. Проблема лечения псевдокист поджелудочной железы в хирургии остается нерешенной [1, с. 28; 3, с. 79; 14, с. 261]. Их оперативное лечение относится к числу первостепенных задач в абдоминальной хирургии, так как они возникают после перенесенных заболеваний поджелудочной железы в основном после острого и хронического панкреатита, а также нередко кисты возникают после травм брюшной полости с преимущественным поражением поджелудочной железы [4, с. 91; 8, с. 102; 12, с. 526].
Диагностика кист поджелудочной железы в настоящее время не представляет сложностей и основным диагностическим методом является ультразвуковое исследование, а в неясных случаях большинство исследователей используют КТ и МРТ [2, с. 25; 5, с. 158; 7, с. 84; 15, с. 374]. Ценность ультразвукового исследования состоит в том, что при этом методе удается не только определить размеры, локализацию, но и установить степень зрелости кисты, что является основным критерием для выбора метода оперативного лечения.
В литературе представлено много методов в лечении кист поджелудочной железы и в основном они сводятся к следующим: пункционно-дренирующий метод, который выполняется под контролем ультразвукового исследования, но он далеко не всегда позволяет добиться клинического выздоровления, после него нередко возникает рецидив заболевания [6, с. 90; 11, с. 120]. Другим методом является наружное дренирование кист, который также не лишен такого недостатка как рецидив. Более широко используется наложение внутренних анастомозов таких как: панкреатоцистодуоденоанастомоз, панкреатоцистогастроанастомоз, панкреатоцистоеюноанастомоз с применением назокистозного дренирования [9, с. 212; 10, с. 361; 13, с. 490], но и они не лишены такого недостатка как воспаление носовых ходов и ротоглотки, стриктура анастомоза и при этом не всегда удается добиться санации полости кисты и ее облитерацию, и при локализации кист в хвосте и теле поджелудочной железы с третьей степенью зрелости кисты возможно выполнение энуклеации кисты, но его удается выполнить не всегда.
Все перечисленное явилось основанием для поиска более современных методов лечения, которые обеспечивали бы клиническое выздоровление. Все это послужило основанием для выполнения нашего исследования.
Цель работы: Разработать метод наружного дренирования при двойном внутреннем дренировании кист поджелудочной железы и представить их результаты.
Материал и методы исследования
В хирургическом отделении ГКБ № 1, г. Бишкек оперативное лечение по поводу псевдокист поджелудочной железы было выполнено у 59 больных. Из числа поступивших пациентов преобладали мужчины и возраст их колебался от 30 до 76 лет, но наиболее часто поступали больные в трудоспособном возрасте (от 30 до 50 лет). Основными жалобами при поступлении являлись боли в эпигастрии и левом подреберье, чувство тяжести там же, периодическая тошнота и нарастающая слабость. Но данные объективного исследования были мало информативны.
В диагностике псевдокист поджелудочной железы кроме анамнеза и объективного исследования, основным было УЗИ, а по показаниям выполнялись КТ или МРТ. По результатам УЗИ определяли локализацию псевдокист, их количество и степень зрелости, что являлось для нас основанием для выбора доступа и объема предполагаемой операции. Помимо вышеперечисленных методов определяли общий анализ крови, показатели функционального состояния печени, почек и поджелудочной железы. Результаты исследований обрабатывались путем применения относительных показателей.
Результаты и их обсуждение
После всестороннего клинического обследования, 59 больных с псевдокистами поджелудочной железы госпитализированы в хирургическое отделение нашей клиники. Всем проводилась предоперационная подготовка, направленная на приостановление прогрессирования патологических изменений в самой железе, а также на своевременное предупреждение осложнений, затем проводилась оперативное вмешательство. Типы операций даны в таблице 1.
Таблица 1.
Типы операций при псевдокистах поджелудочной железы
Тип операций | Всего | из них возникли осложнения | |||||
абс | % | цистодигистив-ный рефлюкс | воспа-ление носовых ходов | остаточ-ная полость | плеврит | рецидив кисты | |
Панкреато- цистогастростомия | 29 | 49,2 | 1 | 2 | 1 | ||
Панкреатоцисто- еюноанастомоз | 4 | 6,8 | 1 | ||||
Панкреатодуоде-нальная резекция | 1 | 1,7 | 1 | ||||
Дистальная резекция ПЖ. | 5 | 8,5 | |||||
Дренирование абцесса поджелудочной железы | 1 | 1,7 | 1 | ||||
Наружное дренирование кисты | 8 | 13,5 | 3 | ||||
Двойное внутреннее с наружным дренированием по нашей методике | 11 | 18,6 | |||||
Итого | 59 | 100,0 | 1(1,7 %) | 3(5,1 %) | 2(3,4 %) | 1(1,7 %) | 3(5,1 %) |
У 29 пациентов с псевдокистами поджелудочной железы произведена операция с наложением панкреатоцистогастроанастомоз, так как, размер псевдокист не превышал 10 см. и степень их зрелости составлял IIстепень. Для санирования в послеоперационном периоде в полость псевдокисты устанавливали наружный назокистозный зонд. Панкреатоцистоеюноанастомоз наложен у 4 больных, им так же был установлен назокистозный зонд, которые в конечном итоге в связи с длительным присутствием вызвали осложнения. Дистальная резекция хвоста поджелудочной железы по поводу панкреатоцистоаденомы выполнено у 5, а у 8больных оперативное вмешательство завершена наружным дренированием, в связи с тем, что интраоперационно обнаружено нагноение псевдокист поджелудочной железы. Несмотря на то, что после операции полость псевдокисты промывалась физиологическим раствором хлорида натрия с концентрацией озона 8–10 мкг/мл, облитерация длилось до 18 дней. У одного больного был вскрыт и дренирован абсцесс головки поджелудочной железы, а другому произведена панкреатодуоденальная резекция по поводу цистоаденокарциномы головки, еще у одной пациентки удалось выполнить идеальнуюцистэктомию хвостового отдела поджелудочной железы.
При использовании традиционного оперативного подхода в лечении кист поджелудочной железы осложнения отмечены нами у 10 больных (16,9 %).
При цистогастроанастомозе из 29 больных осложнения имели место у 4. У 1 пациентки после операции возник цистодигистивный рефлюкс, у 2 больных отмечен воспалительный процесс носовых ходов, ротоглотки и пищевода что потребовало преждевременного удаления зонда до восстановления функции анастомоза и у 1 пациентки к моменту выписки при УЗИ контроле обнаружена остаточная полость.
При наложении цистоеюноанастомоза из 4 оперированных у 1 возник воспалительный процесс носовых ходов, других осложнений в этой группе не наблюдали.
При панкреатодуоденальной резекции, выполненной у одного больного, у него же возник плеврит, выполнялись плевральные пункции и усилена антибактериальная терапия.
Наружное дренирование выполнено нами у 8 больных с нагноившимися кистами поджелудочной железы. Несмотря на длительность пребывания в стационаре и массивной антибиотикотерапии у 3 из них возник рецидив заболевания. Всего осложнений было у 10 больных из 48, что составило 16,9 %.
Учитывая, недостатки применения после операции назокистозного дренирования при псевдокистах поджелудочной железы нами была усовершенствована методика наружного дренирования (Патент № 1667 от 29.08.2014 г. КР.). Схема дана на (рис. 1).

Рисунок 1. Метод одномоментного двойного внутреннего с наружным дренированием псевдокисты поджелудочной железы: 1 – желудок; 2 – поджелудочная железа; 3 – псевдокиста; 4 – гастроцистоанастомоз; 5 – дренажная трубка; 6 – цистоеюноанастомоз; 7 – двенадцатиперстная кишка; 8 – тощий кишечник
11 пациентам с псевдокистами поджелудочной железы, размер которых превышал 10 см произведена операция по усовершенствованной нами методике наружного дренирования.
Сущность нашей методики заключается в следующем: выполнялась верхне-срединная или левоподреберная лапаротомия в зависимости от локализации кисты. Производили гастротомию, выделяли стенку псевдокисты сее последующей пункцией, участок из стенки брали на гистологическое исследование, а содержимое направляли в лабораторию на биохимический анализ. После эвакуации содержимого из полости пункционным методом, вскрывали полость псевдокисты поджелудочной железы, тщательно осматривали ее, часто содержимым оказывались некротические массы и секвестры, сформировавшиеся в плотные образования, которые обязательно удалялись. Далее формировали традиционный панкреатоцистогастроанастомоз. На верхней латеральной стенке псевдокисты производили небольшой разрез и проводили тонкий силиконовый дренаж в ее полость с последующей фиксацией его кетгутом, затем выводили в левом подреберье. Такой наружный силиконовый дренаж необходим чтобы в послеоперационном периоде была возможность санации полости псевдокисты антисептическими растворами, с целью более быстрой ее облитерации и следить за состоянием анастомоза. Затем общепринятым методом накладывали панкреатоцистоеюноанастомоз на выключенной петле по РУ.
После проведенного оперативного вмешательства полость псевдокисты ежедневно промывалась 0,02 % антисептическим раствором декаметоксин который обладает мощным бактерицидным, бактериостатическим и антиоксидантным действием. Затем проводили рентгенконтрастное исследование, при удовлетворительном функционировании анастомозов, сокращении полости псевдокисты, отсутствия отделяемого из дренажной трубки, то последний удалялся. При использовании нашей методики в послеоперационном периоде осложнений не наблюдалось.
Пребывание в стационаре составило 10,0±0,32 койко-дней. У всех 11 пациентов анастомоз состоятельный и функционирует удовлетворительно, а при ультразвуковом исследовании дополнительных образований в поджелудочной железе не выявлено, а у больных которым было использовано назокистозное дренирование пребывание в стационаре составило 15,8+1,12 койко дней, у 3 из них к моменту выписки отмечено наличие остаточной полости при УЗИ.
Таким образом, усовершенствованная нами методика наружного дренирования оказалось эффективной в лечении кист поджелудочной железы с размером кист более 10 см.
Выводы:
- Традиционное оперативное лечение (гастроцистоанастомоз с наружным назокистозным дренированием) имеет ряд недостатков: воспаление носовых ходов и ротоглотки, цистодигистивный рефлюкс, длительный срок облитерации кисты, наличие остаточной полости.
- Усовершенствованный нами метод наружного дренирования псевдокист поджелудочной железы снижает вероятность возникновения цистодигистивного рефлюкса, анастомозита, обеспечивая быструю облитерацию полости псевдокисты, тем самым ведет к сокращению сроков пребывания больного в стационаре.
Список литературы:
- Бескосный А.А. Критерии прогноза тяжелого течения острого панкреатита / А.А. Бескосный, С.А. Касумьян // Анналы хирургической гепатологии. – 2003. – № 1. – С. 24–32.
- Гостищев В.К. Диагностика и лечение осложненных постнекротических кист поджелудочной железы / В.К. Гостищев, А.Н. Афанасьев, А.В. Устименко // Хирургия. – 2006. – № 6. – С. 25–27.
- Дарвин В.В. Острый деструктивный панкреатит: современное хирургическое лечение / В.В. Дарвин, С.В. Онищенко, Е.А. Краснов // Анналы хирургической гепатологии. – 2014. – Т. 19, № 4. – С. 76–83.
- Лубянский В.Г. Патогенез формирования и результаты хирургического лечения кишечных свищей у больных с панкреонекрозом. // Вестник хирургии. – 2012. – № 1. – С. 88–93.
- Новые технологии в диагностике и оперативном лечении постнекротических осложнений острого панкреатита / А.Б. Рейс, С.В. Морозов, В.Л. Полуэктов и др. // Омский научный вестник. – 2013. – № 1 (118). – С. 156–159.
- Пункции и дренирование жидкостных скоплений при остром панкреатите и его осложнениях / Б.Л. Дуберман, Д.В. Мизгирев, А.Н. Пономарев и др. // Анналы хирургической гепатологии. – 2008. – № 1. – С. 87–93.
- Протоколы диагностики и лечения острого панкреатита на разных стадиях заболевания / C.Ф. Багненко, А.Д. Толстой, В.Р. Гольцов // Неотложная и специализированная хирургическая помощь: Матер. I конгресса московских хирургов. – М., 2005. – С. 84–85.
- Прокофьев О.А. Псевдокисты поджелудочной железы: какую тактику избрать / О.А. Прокофьев, Г.Г. Ахаладзе, Э.И. Гальперин // Анналы хирургической гепатологии. – 2001. Т. 6, № 2. – С. 100–105.
- Результаты хирургического лечения псевдокист поджелудочной железы / С.В. Тарасенко, Т.С. Рахмаев, А.А. Копейкин и др. // Хирургическая практика. – 2011. – № 3.
- Хирургическая тактика при псевдокистах поджелудочной железы / А.Е. Кузьменко, С.А. Шаталов, С.В. Межаков и др. // Вестник неотложной и восстановительной медицины. – 2012. – Т. 13, № 3. – С. 359–361.
- Харьков Д.П. Псевдокисты поджелудочной железы: эффективность чрезкожной миниинвазивной технологии формирования панкреатоцистогастроанастомоза на стенде / Д.П. Харьков, А.М. Федорук, А.В. Савченко // Анналы хирургической гепатологии. – 2015. – Т. 20, № 3. – С. 117–124.
- Beger H.G. Deseases of the pancreas / H.G. Beger, S. Matsuno, J.L. Cameron. – 2007. – 950 p.
- Brugge W.R. Approaches to the drainage of pancreatic pseudocysts / W.R. Brugge // Curr Opin Gastroenterol. – 2004. – Vol. 20. – Р. 488–492.
- Medical treatment of acute pancreatitis/ J. Mayerle, Р. Simon, М. Lerch et al. // Gastroenterol Clin N Am. – 2004. – Vol. 33. – P. 855–869.
- Naoum E. Pancreatic pseudocysts: 10 years of experience / E. Naoum // J Hepatobiliary Pancreat Surg. – 2003. – Vol. 10. – Р. 373–376.
Источник

