Рентгенография рака поджелудочной железы
КАК ДИАГНОСТИРОВАТЬ РАК ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Поджелудочная железа — очень важный орган, вырабатывающий нужный для пищеварения панкреатический сок, а также принимающий участие в выработке гормонов, в том числе инсулина. Опухолевые заболевания железы встречаются часто. К их особенностям следует отнести то, что ранние симптомы рака поджелудочной железы как таковые отсутствуют. На ранней стадии новообразования панкреато-дуоденальной зоны не проявляются какой-либо симптоматикой, из-за чего поздно диагностируются. Так, пациент длительное время может не подозревать об онкологическом заболевании. Симптомы появляются только при прорастании опухоли в соседние органы, при увеличении ее размеров (например, когда она сдавливает Фатеров сосочек, в который открываются желчные протоки). При таком варианте течения болезни появляется механическая желтуха. Это заставляет пациента идти на диагностическое исследование (КТ, МРТ, УЗИ), при котором и выявляется онкологический процесс. В остальных случаях новообразование может быть случайной находкой при исследованиях, выполненных по каким-то другим причинам. Чаще опухоль обнаруживается случайно при выполнении профилактического УЗИ.
КАК ПРОВЕРИТЬ ПОДЖЕЛУДОЧНУЮ ЖЕЛЕЗУ НА РАК
Сегодня существует несколько методов точной диагностики этой онкологии, как рентгеновских, так и не рентгеновских. В этой статье мы подробно рассмотрим, как выглядит рак поджелудочной на различных снимках, как его найти с помощью каждого из этих методов. Также мы приведем диагностические признаки рака поджелудочной железы, а также рассмотрим клинические примеры, иллюстрирующие это опасное заболевание.
Сегодня учеными доказано, что наиболее информативный способ проверить поджелудочную железу на рак, как можно раньше выявить онкопатологию – это магнитно-резонансная томография (МРТ). Это исследование позволяет хорошо визуализировать опухоль, определить ее структуру и строение, разграничить мягкотканый и кистозный компонент, выявить прорастание в парапанкреатическую клетчатку (то есть клетчатку, окружающую железу, от латинского слова «pancreas»), в соседние органы (в селезенку, в почечные фасции, в двенадцатиперстную кишку, в другие отделы кишечника, в сальник). При этом необходимо учитывать тот факт, что МРТ обязательно нужно выполнять на высокопольном аппарате (с напряженностью поля не <1,5 тесла), ведь только такой аппарат обеспечивает нужное качество диагностических изображений. При необходимости исследование дополняется введением контрастного вещества. Кроме того, следует иметь в виду, что анализ снимков должен проводиться опытным рентгенологом, имеющим хороший опыт в диагностике патологии панкреатодуоденальной зоны. Чтобы избежать диагностической ошибки, можно выполнить повторный анализ снимков МРТ и получить Второе мнение опытного специалиста (об этом внизу статьи).
Также образование в поджелудочной железе можно выявить посредством УЗИ. Это простой и доступный метод, при котором оценивается изменение структуры органа, изменение размеров (утолщение), наличие кистозного (жидкостного) компонента, степень расширения панкреатического протока, признаки прорастания (инвазии) рака в соседние ткани. Недотстатком УЗИ является низкое тканевое разрешение, и в сомнительных случаях назначаются томографические методы — компьютерная томография и МРТ.
Заподозрить объемное образование pancreas можно и при ФГДС (фиброгастродуоденоскопии) – исследовании органов системы пищеварения при помощи гибкого оптоволоконного зонда. При этом врач-эндоскопист может отметить деформацию (стойкую, непреходящую) двенадцатиперстной кишки и заподозрить какой-либо объемный процесс в панкреатодуоденальной зоне. При наличии такого подозрения обязательно назначается компьютерная или магнитно-резонансная томография.
КТ ДИАГНОСТИКА РАКА ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Наибольшее распространение из рентгеновских методов визуализации панкреатических объемных процессов получила компьютерная томография. Исследование может быть как нативным (без контраста), так и с контрастом. Контрастирование при КТ помогает лучше дифференцировать нормальную и опухолевую ткань, а также четко выявить патологию сосудов, окружающих железу. Кроме того, делать контрастное усиление при КТ обязательно, если врач хочет исключить распространение процесса на печень (метастазы в печени) или окружающие лимфатические узлы.
ПРИЗНАКИ НОВООБРАЗОВАНИЯ (РАКА) ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ, ВЫЯВЛЯЕМЫЕ ПРИ КТ
1) Локальное утолщение (хвост, тело и головка утолщены равномерно). Утолщение также может быть диффузным (затрагивать все отделы) – в этом случае принято говорить о «псевдотуморозном панкреатите», а не о раке. Иногда различить эти два состояния по КТ или МРТ бывает сложно, и нужна консультация опытного лучевого диагноста. При локальном утолщении размер пораженного участка измеряется обычно на аксиальных срезах и оценивается по системе TNM (T – лат., «tumor» — опухоль, N – «nodus» — лимфатический узел, M – «мetastasis» — наличие метастазов в отдаленные органы, чаще всего печень).
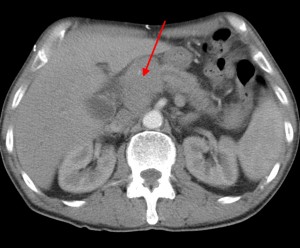
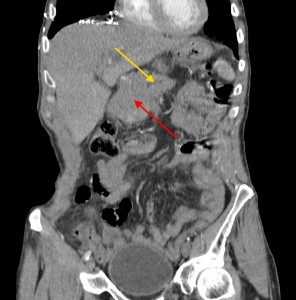
На изображениях: локальное утолщение головки pancreas за счет мягкотканого (солидного) новообразования, практически не накапливающего контраст (красная стрелка). Желтой стрелкой выделен расширенный Вирсунгов проток.
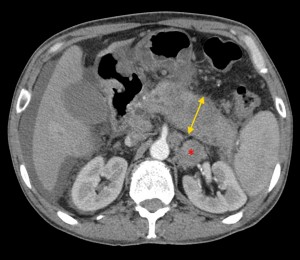
Хвост pancreas резко утолщен (желтая стрелка), структура его нарушена: видны множественные плохо контрастируемые участки (некроза и распада). Кроме того, имеет место асцит (жидкость в полости живота). Красной звездочкой выделен метастаз в паранефральную клетчатку (забрюшинно).
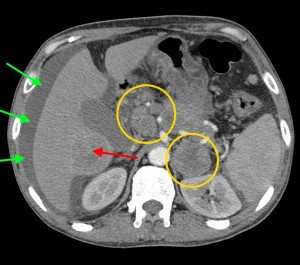
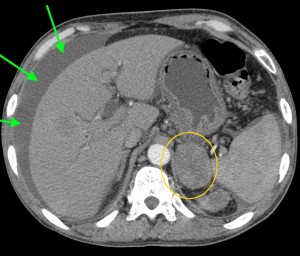
Тот же пациент. При анализе остальных сканов становится ясно, что объемный процесс не ограничивается только хвостом, а распространяется также на тело и головку. Прогноз здесь неблагоприятный, продолжительность жизни при такой распространенности онкопроцесса обычно невелика. На фото в верхнем ряду видно мягкотканое образование с очагом распада в центре, на изображениях в нижнем ряду (слева) – патологически измененные регионарные лимфатические узлы – в воротах печени, а также в клетчатке вблизи аорты и забрюшинно, в клетчатке вблизи ворот левой почки. Красной стрелкой выделен также большой солидно-кистозный участок в печени (метастатической природы). Зелеными стрелками – жидкость в брюшной полости.
2) Наличие образования, имеющего неоднородную структуру, с неровными краями (бугристыми). При компьютерной томографии можно оценить его структуру, определить преобладающий компонент (солидный, мягкотканый; либо жидкостной, кистозный), наличие участков некроза, гнойного расплавления, кальцинатов, кровоизлияний и т. д.
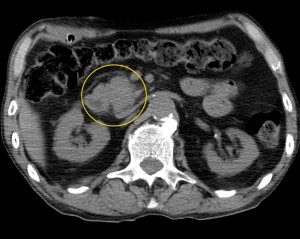
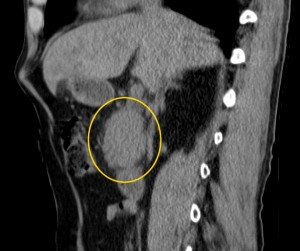
Как выглядит рак поджелудочной железы. Фото (КТ). В желтом круге выявлена патологическая ткань в области головки (с неровными краями, расположенного вблизи стенки двенадцатиперстной кишки).
3) Повышение плотности парапанкреатической клетчатки. «Мутность» клетчатки может свидетельствовать о ее опухолевой инфильтрации или (и) о присоединившейся инфекции, или об аутолизисе (самопереваривании) высвобожденными ферментами (в результате разрушения панкреатической ткани) и развитии панкреатита.
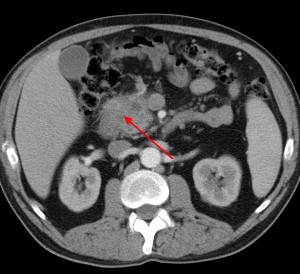
Обратите внимание: вблизи панкреатической головки клетчатка теряет свою обычную структуру, плотность ее выше, края головки смазанные, нечеткие. Все это признаки инфильтрации клетчатки раковыми клетками (контактное метастазирование) либо признаки панкреатита (вторичного).
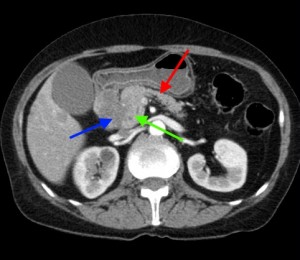
4) Расширение панкреатического (Вирсунгова) протока выше места поражения. Рак головки вызывает расширение панкреатического протока в области тела и хвоста (в норме он имеет ширину 1-2 мм, при опухолевых поражениях может расширяться до 0,5 см и более).
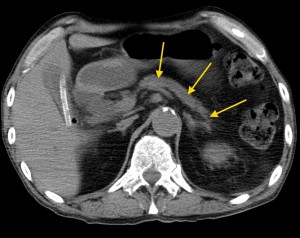
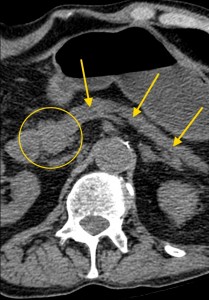
На изображениях: опухоль головки железы (в желтом круге), желтыми стрелками отмечен расширенный панкреатический (Вирсунгов) проток в результате нарушения оттока секрета. Нативная (без контраста) компьютерная томография.
5) Неравномерное накопление контрастированной крови опухолью (оно имеет меньшую плотность в сравнении с неизмененной тканью). Солидный (мягкотканный) компонент накапливает контраст, участки некроза и кистовидной перестройки его не накапливают, т. к. не имеют в своей структуре кровеносных сосудов, и остаются гиподенсными (низкой плотности).
6) Прорастание новообразования в ближайшие органы (в селезенку, в двенадцатиперстную кишку, в верхнюю полую вену, в воротную вену, в селезеночную вену, в hepar, в сальник, в фасцию Героты, отделяющую забрюшинное пространство от брюшной полости) являются крайне неблагоприятными признаками – маркерами неоперабельности новообразования (T4 по TNM).
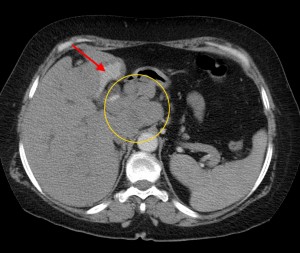
В данном случае при опухоли головки поджелудочной железы операция не показана, т. к. имеет место прорастание кровеносного сосуда и возникновение кровоизлияния в печеночную паренхиму (гематома выделена красной стрелкой), объемное образование – желтым кружком. По классификации TNM рак поджелудочной железы соответствует T4 (опухоль любого размера с прорастанием в окружающие ткани, в т. ч. в сосуды).
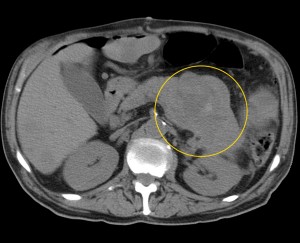
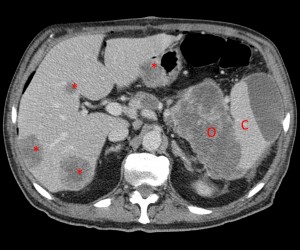
Объемное образование хвоста железы, прорастающее в селезенку (неоперабельное, TNM T4), слева – до контрастирования, справа – после введения контраста. Выявлен крупный кистозный очаг (О) в области хвоста (и также частично в области тела), с преобладающим жидкостным компонентом, с множественными зонами некроза, вплотную прилежащий к селезенке (С), прилежащий также к передней почечной фасции слева. Красными звездочками маркированы метастазы (отдаленные).
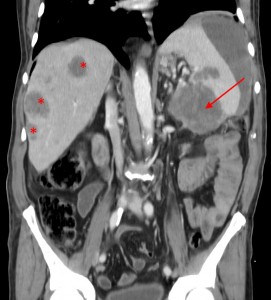
Тот же пациент. КТ-изображения, реформатированные во фронтальной плоскости, позволяют оценить распространенность поражения. Хорошо виден объемный процесс с прорастанием в селезенку, видна также жидкость по краю селезенки. Гиподенсные вторичные очаги в ткани печени.
7) Наличие измененных и увеличенных лимфатических узлов в парапанкератической клетчатке, в парааортальной клетчатке, в воротах печени и (или) селезенки говорит о лимфогенном метастазировании новообразования, позволяет выставить N1 по системе TNM (N – лат. «nodus», лимфатический узел). TNM N1 означает поражение регионарных (расположенных вблизи органа) лимфоузлов и является неблагоприятным признаком, однако не исключает оперативное вмешательство.
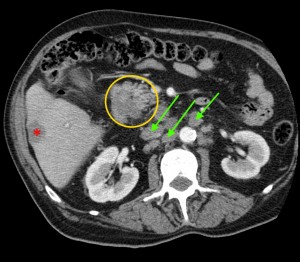
Опухоль головки (в желтом круге) с метастазами в лимфатические узлы вблизи ворот печени, а также в парааортальные лимфоузлы (зеленые стрелки). Показаны изображения КТ с контрастированием (артериально-паренхиматозная фаза контрастирования). По классификации TNM новообразование относится к стадии N1M1 – наличие увеличенных регионарных узлов с патологически измененной структурой и отдаленных вторичных очагов.
8) Наличие метастазов в печень. Новообразование может метастазировать не только лимфогенным путем, но и гематогенным. Орган, который поражается первым – печень, при этом отсев опухолевых клеток происходит по системе воротной вены. Обнаружение метастазов в отдаленные органы при раке поджелудочной железы является неблагоприятным симптомом (по системе TNM выставляется M1 – «выявлены отдаленные метастазы»). Если при опухоли поджелудочной железы нашли отдаленные метастазы, операция не показана. Существуют, однако, современные способы лечения метастазов печени (химиоэмболизация, ультразвуковая аблация и т.п.), проводимые в передовых онкологических стационарах.
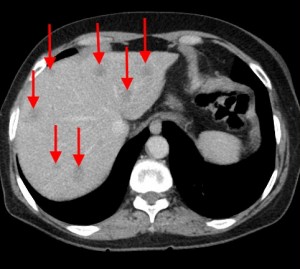
Компьютерная томография с контрастом. Стадия процесса M1 по классификации TNM (с наличием симптомов желтухи — за счет сдавления холедоха — и отдаленных метастазов). Слева красными стрелками выделены множественные гиподенсные (низкой плотности), слабо накапливающие контрастное вещество участки (1-3 см в диаметре), округлой формы, диффузно распределенные по всей площади среза. Справа под синей стрелкой – часть объемного процесса, не накапливающая контраст (которая содержит малое количество артериальных сосудов), под зеленой стрелкой мягкотканая часть образования, а под красной стрелкой – неизмененная часть органа (тело и хвост).
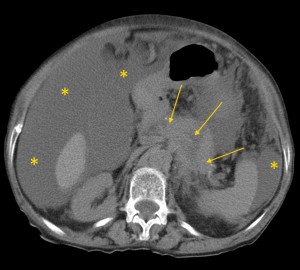
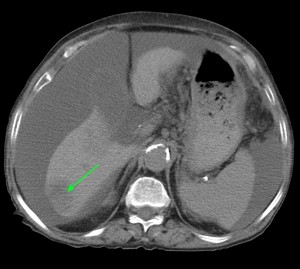
Рак хвоста поджелудочной железы. Симптомы КТ. Желтыми стрелками указано образование, имеющее неоднородную структуру, с множественными гиподенсными участками некроза и распада. Имеет место осложнение — массивный асцит, т.е. скопление жидкости в брюшной полости (жидкость помечена желтыми звездочками). Зеленой стрелкой выделен отдаленный метастаз.
ВТОРОЕ МНЕНИЕ ПРИ РАКЕ
Без сомнения, опухоль поджелудочной железы — опасный диагноз, который в ряде случаев имеет неблагоприятный прогноз. Выживаемость пациента, прогнозы по сроку жизни, успешность того или иного метода лечения, выбор хирургической тактики строго зависят от стадии опухолевого процесса. Поэтому важнейшим условием успешного лечения является не только своевременное выявление онкопатологии, но и точное ее стадирование по шкале TNM. В частности, онкологам очень важно знать, есть ли прорастание образования в окружающие органы и клетчатку, поражение сосудов, метастазирование в лимфатические узлы и печень. Поэтому необходимо не просто пройти современное диагностическое обследование, такое как КТ или МРТ, но и правильно проанализировать снимки, с целью выявления или исключения всех вышеперечисленных признаков.
Чтобы быть уверенным в достоверности диагностики, сегодня можно заказать пересмотр результатов КТ и МРТ у специалистов по лучевой диагностике онкологических заболеваний. Такой экспертный анализ проводится в учреждениях, которые специализируются на онкологической и хирургической патологии. Это позволяет повысить точность диагностики и описать заболевание по современным стандартам. Полученное в результате экспертное заключение является точным ориентиром для лечащих врачей — хирургов-онкологов.
Получить Второе мнение по КТ поджелудочной железы можно в системе Национальной телерадиологической сети (НТРС). В эту службу стекаются сложные и спорные диагностические случаи из всех росиийских регионов. Специалисты московского Института хирургии им. Вишневского и других профильных центров проведут удаленный пересмотр вашего КТ или МРТ. Достаточно загрузить снимки КТ или МРТ с диска на сайте НТРС, и получить в течение суток квалифицированное заключение с подписью врача.
Василий Вишняков, врач-радиолог
Читать подробнее о Втором мнении
Читать подробнее о телемедицине

Кандидат медицинских наук, член Европейского общества радиологов
Источник
 Рак поджелудочной железы – злокачественное новообразование, развивающееся из эпителия железистой ткани или протоков поджелудочной железы.
Рак поджелудочной железы – злокачественное новообразование, развивающееся из эпителия железистой ткани или протоков поджелудочной железы.
К самым распространенным факторам риска рака поджелудочной железы относятся:
Курение. Курящие люди сталкиваются сриском развития рака поджелудочной железы в два раза чаще, чем люди некурящие.
Злоупотребление алкоголем. Злоупотребление алкоголем может привести к возникновению панкреатита, что в конечном итоге может спровоцировать развития рака поджелудочной железы.
Неправильное питание. Потребление в пищу большого количества продуктов, насыщенных углеводами и животными жирами может спровоцировать рак железы. Если же рацион включает в себя достаточное количество фруктов и овощей, то риск образования рака снижается.
Возрастной фактор. Лица в возрасте после 60 лет в большей степени подвержены развитию данного заболевания.
Половая принадлежность. У мужчин наблюдается более высокая предрасположенность к раку поджелудочной железы, чем у женщин.
Наследственность. Риск заболевания в значительной степени повышается при наличии близких родственников, перенесших онкологию поджелудочной железы.
Сахарный диабет. Повышенный уровень сахара при диабете является одними из предрасполагающих факторов к развитию рака.
Ожирение. Само по себе ожирение не вызывает возникновение рака, однако вместе с другими факторами может увеличивать возможность образования онкологического заболевания. Риск рака поджелудочной железы при ожирении зависит от того, где находятся жировые отложения. Для людей, у которых они преобладают в области живота, этот риск выше.
Предраковые заболевания. Среди них особое внимание уделяется хроническому панкреатиту, аденоме (доброкачественной опухоли) поджелудочной железы, а также кистозным образованиям.
Формы рака поджелудочной железы
По расположению разделяют следующие виды опухоли:
- Рак головки поджелудочной железы.
- Рак тела поджелудочной железы.
- Рак хвоста поджелудочной железы.
Рак поджелудочной железы классифицируют в зависимости от отдела поджелудочной железы, в котором образовалась опухоль:
- отдел, который вырабатывает пищеварительные секреты (экзокринный);
- отдел, который вырабатывает инсулин и другие гормоны (эндокринный).
Экзокринный рак поджелудочной железы
- Аденокарцинома. Наиболее распространенная форма, наблюдается в 80 % случаев рака поджелудочной железы.
- Плоскоклеточный рак.
- Цистаденокарцинома. Возникает при злокачественном перерождении доброкачественной цистаденомы.
- Ацинарно-клеточный рак. Встречается редко (около 1.5%), чаще всего у молодых людей.
- Недифференцированный рак.
Эндокринный рак поджелудочной железы
- Инсулиномы образуются в клетках, которые вырабатывают инсулин.
- Глюкагономы образуются в клетках, которые вырабатывают глюкагон.
- Гастриномы образуются в клетках, которые вырабатывают гастрин.
- Соматостатиномы образуются в клетках, которые вырабатывают соматостатин и др.
Стадии рака поджелудочной железы
I стадия — небольшая, отделена от других тканей опухоль размером до 2 см, расположенная в поджелудочной железе. Метастазов (новых очагов злокачественных клеток) нет.
II стадия — опухоль поджелудочной железы размером более 2 см. В ближайших регионарных лимфатических узлах метастазов нет.
III стадия — опухоль любого размера, с одиночными метастазами в регионарные лимфатические узлы.
IV стадия — опухоль любых размеров при наличии отдаленных метастазов.
Симптомы болезни
Длительное время рак поджелудочной железы может протекать без особых симптомов. К сожалению, диагностирование его происходит на достаточно поздних стадиях, при которых опухолевое образование уже распространяется к соседним органам и лимфоузлам.
Из основных признаков рака поджелудочной железы можно выделить следующие:
Боль. Является ранним симптомом. Локализуется в верхней части живота, а также в левом подреберье. При поражении тела и хвоста поджелудочной железы боли могут отдавать в поясницу или межлопаточную область. Эти боли могут менять интенсивность при изменении положения тела, и их ошибочно относят к болям при радикулите.
Диспепсия. Сдавление двенадцатиперстной кишки опухолью проявляется чувством тяжести и переполнения в желудке даже при небольших объемах съеденного. Появляется отрыжка тухлым, в тяжелых случаях присоединяется рвота пищей, которая была съедена несколько часов назад. Присутствуют снижение аппетита, слабость, отвращение к мясной, жирной пище, алкоголю, табаку, кофе.
Похудение. Масса тела снижается без каких-либо предрасполагающих к этому причин.
Сахарный диабет. При разрушении островков поджелудочной железы, которые вырабатывают инсулин, могут появиться симптомы сахарного диабета – больные начинают жаловаться на сильную жажду, сухость во рту, зуд кожи и слизистых.
Желтуха. Сдавление общего желчного протока приводит к механической желтухе. Кожа и моча темнеют, кал, напротив, становится светлым, появляется кожный зуд, нащупывается растянутый желчный пузырь, обычно безболезненный.
Расстройства стула. Снижение поступления желчи и ферментов в просвет кишечника приводит к нарушению переваривания. Появляются поносы, стеаторея (повышенное содержание жира в кале), иногда запоры. При кровотечениях стул может быть «угольного» цвета.
Спленомегалия и гиперспленизм. Если опухоль сдавливает селезеночную вену, могут развиться симптомы гиперспленизма – анемия, лейкопения, тромбоцитопения в общем анализе крови, и спленомегалия – увеличение селезенки в размерах.
Асцит. Это поздний симптом, его присоединение говорит о том, что в процесс вовлечена брюшина, или метастазы достигли воротной вены.
Симптомы эндокринных опухолей
Инсулинома (опухоль с выработкой инсулина). Может сопровождаться такими симптомами: дрожание рук, слабость, потеря сознания, голод, учащенное сердцебиение. Нередко наступает даже кома. Эти проявления возникают по причине резкого падения в крови глюкозы.
Гастринома (опухоль, при которой производится повешенная выработка гастрина). Сопровождается изжогой и повышенным уровнем кислотности, появляется язва желудка, не проходящая даже в результате лечения. Уровень кислотности можно определить при помощи внутрижелудочной рН-метрии.
Глюкагонома (опухолью вырабатывается глюкагон). Сопровождается симптоматикой в виде снижения веса с выраженной жаждой и учащением мочеиспускания. Также появляется красно-коричневая сыпь, язык приобретает гладкость и становится ярко-оранжевым. Объясняются эти проявления повышением в крови сахара.
Следует учитывать, что ни один из симптомов нельзя назвать ранним или специфичным для рака поджелудочной железы. Поэтому любые вновь возникшие жалобы – тяжесть в эпигастральной области или правом подреберье, тошнота, боли в верхней половине живота или пояснице, желтушность склер – должны стать поводом для обследования.
Изменение характера хронических заболеваний, таких как панкреатит и сахарный диабет может указывать на присоединение к ним рака поджелудочной железы. Такие состояния требуют незамедлительного обращения к врачу.
Диагностика рака поджелудочной железы
Лабораторные методы обследования
Для диагностики рака поджелудочной железы значение имеют определенные данные лабораторных исследований. При раке головки поджелудочной железы часто отмечается лейкоцитоз, увеличение СОЭ, тромбоцитоз, резкое повышение билирубина.
Для оценки работы желчных протоков можно использовать анализ кала.
При раке тела и хвоста поджелудочной железы в общем анализе крови обычно также имеет место лейкоцитоз, тромбоцитоз, ускоренная СОЭ. Важным маркером для диагностики рака тела и хвоста поджелудочной железы является повышение уровня липазы.
Цитологическое исследование
Исследуется дуоденальная жидкость на содержание раковых клеток. Выявление опухолевых клеток в дуоденальном содержимом подтверждает диагноз.
Инструментальные методы диагностики
Ультразвуковое исследование (УЗИ) — позволяет выявить большие образования в поджелудочной железе, изменения желчных и панкреатических протоков.
Компьютерная томография (КТ) — наряду с УЗИ в настоящее время является методом выбора при диагностике рака поджелудочной железы. КТ позволяет обнаруживать в поджелудочной железе объемные образования диаметром до 2 см, а также расширение желчных протоков и протока поджелудочной железы, метастазы в печень и внепеченочное распространение первичной опухоли.
Рентгенография — это исследование является одним из основных методов, позволяющим установить характерные признаки изменения положения поджелудочной железы и других органов.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) — это метод позволяет произвести рентгенологическое обследование органов изнутри. Эндоскоп вводится в двенадцатиперстную кишку, а через канал эндоскопа протягивается зонд для подачи контрастного вещества, вводимого в протоки поджелудочной железы и желчные протоки. Затем с помощью рентгеновской аппаратуры получают изображение протоков.
Магниторезонансная томография (МРТ) — может применяться для диагностики опухолей поджелудочной железы. Ценным является возможность получения детального изображения брюшной полости, которое позволяет выявить метастазы в брюшине и желчном пузыре, а также состояние желчных протоков.
Специальные методы диагностики
Лапароскопия — один из хирургических методов диагностики, позволяющим выявить метастазы в печени, брюшины, а также выполнить биопсию.
Биопсия — может выполняться для уточнения стадии заболевания и выбора врачебной тактики.
Лечение рака поджелудочной железы
 Основным методом лечения рака поджелудочной железы является хирургический. Масштабы хирургического вмешательства и удаления органа зависят от локализации опухоли и ее размера. Резекция может быть полной (тотальная панкреатодуоденэктомия) и частичной (удаление хвоста или тела поджелудочной железы).
Основным методом лечения рака поджелудочной железы является хирургический. Масштабы хирургического вмешательства и удаления органа зависят от локализации опухоли и ее размера. Резекция может быть полной (тотальная панкреатодуоденэктомия) и частичной (удаление хвоста или тела поджелудочной железы).
При паллиативной терапии рак поджелудочной железы не устраняется полностью. Лечение направлено на облегчение состояния больного, уменьшение боли, устранение непроходимости кишечника, механической желтухи.
В послеоперационном периоде проводят химиотерапию и лучевую терапию.
Химиотерапия как отдельный метод лечения применяется только в том случае, если другие меры неприменимы. Химическая терапия позволяет приостановить рак поджелудочной железы.
Врачи относят злокачественные новообразования поджелудочной железы к рубрике С25 в Международной классификации болезней МКБ-10.
Профессиональные статьи, касающиеся рака поджелудочной железы:
Кабанов М.Ю., Соловьев И.А., Яковлева Д.М. и др. Выбор объема малоинвазивных дренирующих вмешательств у больных раком головки поджелудочной железы // Вестник российской военно-медицинской академии. 2013. 1(41). С. 97–101.
Источник