Сглаженная дольчатость поджелудочной железы
Исследование поджелудочной железы проводится при внешнем осмотре после рассечения желудочнойолстокишечной связки, мобилизации желудка кверху и открытии сальниковой сумки. Железа может исследоваться на месте (по Вирхову), но этот метод не является достаточно демонстративным. Предпочтительнее исследовать поджелудочную железу в комплексе с другими органами, которые составляют так называемый панкреато-йуоденальный комплекс, т.е. с поджелудочной железой, двенадцатиперстной кишкой, печенью с элементами портальной и желчевыводящей систем. Поджелудочная железа пальпируется и затем рассекается в продольном направлении с возможной препаровкой выводного протока и исследованием селезеночной артерии. Поджелудочная железа — один из органов, наиболее быстро подвергающихся посмертному аутолизу.
16. ПОРОКИ РАЗВИТИЯ:
- циркулярная поджелудочная железа (Q45.1) — имеет клиническое значение в хирургической практике, поскольку ткань ее охватывает нисходящую часть двенадцатиперстной кишки, что может привести к травматизации железы и развитию травматического панкреатита;
- дизонтогенетические кисты (Q45.2) — истинные кисты поджелудочной железы, часто возникающие в сочетании с поликис- тозом других органов, особенно при взрослом типе поликистоза почек.
17. МУКОВИСЦИДОЗ (Е84.9) —аутосомно-рецессивное заболевание, характеризующееся формированием очень вязкой слизи с низким содержанием воды и ферментов и высоким содержанием соли, стазом продукта внешнесекреторных желез и вторичным воспалением.
Макроскопически выявляются множественные кисты в различных органах, в том числе и поджелудочной железе, которые могут быть определены как визуально, так и с помощью макромикроскопической техники. Неповрежденная паренхима поджелудочной железы плотная, местами ее дольчатость стерта.
Болезнь не имеет половой предрасположенности, чаще встречается в Европе и среди белой популяции США. У лиц азиатского происхождения случаи муковисцидоза не описаны. Заболевание обычно начинает проявляться в возрасте 6 мес.
Смерть больных связана с кишечной непроходимостью, в период новорожденности — с мекониальным илеусом. У детей и подростков определяется стаз слизи в бронхах, что ведет к развитию бронхоэктазов, рецидивирующих пневмоний и легочному сердцу.
Макроскопическими симптомами являются ожирение печени, билиарный фиброз и расширенные внутрипеченочные желчные протоки. В некоторых случаях может определяться картина цирроза печени. Избыточная продукция дегидратированной слизи обнаруживается практически во всех экзокринных железах, включая кишечник, желчный пузырь, маточные трубы и слюнные железы.
Применительно к поджелудочной железе клинически обнаруживается недостаток панкреатических ферментов, который приводит к развитию синдрома мальабсорбции. Потовые железы морфологически не изменены, но пот содержит большое количество хлора, что является патогномоничным симптомом.



Патогенетической основой муковисцидоза является мутация в хромосоме 7. Возникающий при этом продукт — трансмембранный регуляторный белок — вызывает глубокие нарушения трансмембранного транспорта ионов.



18. ЛИПОМАТОЗ — увеличение количества жировой ткани в поджелудочной железе. Определяется у пожилых людей и стариков при нормальной или слегка повышенной массе тела, у лиц молодого возраста, как правило, ассоциируется с ожирением. Избыток жировой ткани приводит к атрофии функционирующей паренхимы, включая экзокринную часть железы. Эндокринная часть по непонятной причине остается интактной.
При макроскопическом исследовании ткань железы в большей или меньшей степени замещена жировой, и некоторые поля представлены обычной жировой тканью без признаков паренхимы. Сохранившаяся ткань поджелудочной железы обычно серо-белая, дольчатая, выступает над поверхностью разреза.
19. ГЕМОХРОМАТОЗ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ (Е83) (рис. 5.54) развивается обычно как часть общего гемохроматоза. Это аутосомно-рецессивное заболевание в большинстве случаев связано с человеческим лейкоцитарным антигеном (класс A3). Генетический дефект установлен и картирован в хромосоме 6. Патологический продукт гена значительно увеличивает абсорбцию железа из двенадцатиперстной кишки. Другой генетический дефект в той же хромосоме ведет к избыточному депонированию железа в виде гемосидерина в паренхиматозных органах. В исходе патологического процесса развивается печеночная, панкреатическая, сердечная недостаточность и гипогонадизм. Болезнь редко распознается клинически до 50 лет. Макроскопически поджелудочная железа избыточно дольчатая, плотная, интенсивно бурого цвета.
20. ПАНКРЕАТИТЫ. Воспаления поджелудочной железы подразделяются на острые и хронические.
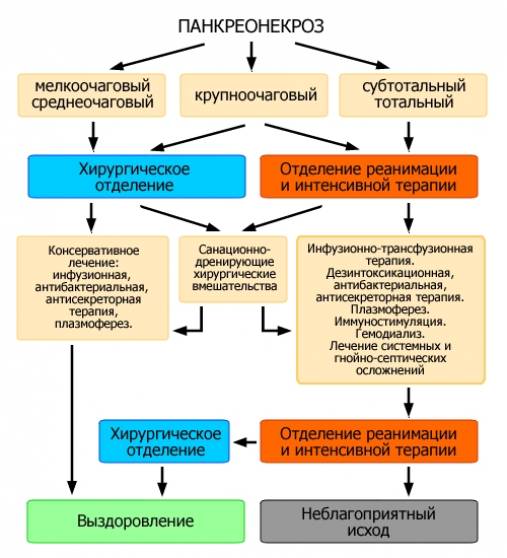
Острый панкреатит (К85) представляет собой классическое воспаление органа различного генеза и классифицируется в зависимости от типа воспалительной реакции. Острыми недеструктивными формами являются отек поджелудочной железы и серозный панкреатит, гнойный панкреатит, жировой панкреонек- роз и геморрагический панкреонекроз.
Причинами острого панкреатита классически являются патология желчевыводящей системы и алкоголизм. Все стороны патогенеза острого панкреатита неизвестны, традиционно считается, что отек или обтурация большого дуоденального соска (который в 85 % содержит как холедох, так и выводной проток поджелудочной железы) приводит к рефлюксу желчи в панкреатический проток, вызывая прямое повреждение паренхимы, богатой гидролитическими ферментами.
Среди других причин острого панреатита следует назвать ги перкальциемию, гиперлипидемию (хиломикронемию и гипер триглицеридемию), абдоминальную травму, включая хирургическую, лекарственные вещества, васкулиты и вирусную инфекцию (эндемический паротит). Считается, что вирус эндемического паротита является наиболее частой причиной острого серозного панкреатита.
При слиянии дорсального и вентрального панкреатических протоков острый панкреатит может возникнуть при обтурации малого дуоденального соска. Другой причиной острого панкреатита может быть формирование камней в собственном протоке поджелудочной железы, которое в отдельных случаях протекает без холелитиаза (рис. 5.55).
Отмечены случаи идиопатического острого панкреатита, возникновение которого невозможно объяснить ни одной из описанных причин. При этом макроскопически наблюдается увеличение железы в размерах, паренхима ее отечна, а при деструктивных формах в начальной стадии грязно-серая (рис. 5.56).


Стеатонекрозы, характерные для жирового панкреонекроза (рис. 5.57, 5.58), определяются не только в ткани железы, но и вкорне брыжейки и распространяются на жировую ретроперитонеальную ткань, приводя к развитию вначале асептических, а затем и инфицированных полостей.
При геморрагической форме панкреонекроза (рис. 5.59) ткань поджелудочной железы вначале плотная, имбибирована кровью, но затем по мере развития некротического процесса становится хрупкой, ломкой и сухой. Если больной выживает в течение острого периода, ткань поджелудочной железы становится пестрой, участки старых кровоизлияний чередуются с полями некроза серо-зеленого и серо-желтого цвета.
Классическим исходом массивного панкреатита у выживших является формирование панкреатических псевдокист — полостей, содержащих различные жидкости, в том числе и экссудат, которые могут стать источником перитонита и сепсиса (рис. 5.60).
Частота обнаружения острых панкреатитов составляет около 0,5%. Чаще данное заболевание встречается у женщин и при ожирении.
В клинической оценке состояния больных с острым панкреатитом следует учитывать критерии Рэнсона, которые также возможно использовать для прогноза и профилактики панкреонекроза.
Критериями, которые следует оценивать в течение первых 24 ч, являются: возраст старше 55 лет; лейкоцитоз более 16 000; сахар крови выше 200; лактатдегидрогеназа (LDH) выше 350; аспар татаминотрансфераза (AST) выше 250. Критерии, которые следует оценивать после 24 ч, но в пределах 48 ч, включают: остаточный азот выше 5; парциальное давление кислорода крови ниже 60; кальций плазмы ниже 8; дефицит оснований более 4 и приблизительный объем секвестрированной жидкости более 6 л.
Смертность от острого панкреатита коррелирует с числом указанных критериев. Так, при наличии 2 критериев смертность составляет 1%; 3 — 4 критериев — 16%; 5 — 6 критериев — 40% и 7 — 8 критериев — почти 100%.
Если причинами острого панкреатита в равной степени считаются как алкоголь, так и желчнокаменная болезнь, то хронический панкреатит (К86) в большей степени связан с употреблением алкоголя (около 75% всех случаев), причем вероятность развития данного заболевания зависит от дозы и длительности его потребления.
Патогенез хронического панкреатита, индуцированного алкоголем, связан с консолидацией нерастворимого секрета с кальцием и обтурацией выводных протоков экзокринной части поджелудочной железы. Это приводит к фиброзу органа и деструкции функционирующей паренхимы. Около 15% хронических панкреатитов развиваются на фоне гиперкальциемии при гиперпаратиреозе или родственных ему состояниях. Кроме того, хронический панкреатит может возникать по тем же причинам, что и острый, но реже. Описаны случаи хронического аутоиммунного панкреатита. Около 12% случаев являются идиопатическими.
Установлены некоторые генетические нарушения, приводящие к развитию наследственного хронического панкреатита — это точечные мутации в хромосоме 7. Мутация в гене, кодирующем трансмембранный регуляторный белок при муковисцидозе, обнаружена у 39% больных с идиопатическим хроническим панкреатитом без каких-либо клинико-анатомических признаков муковисцидоза.
Макроскопические изменения в поджелудочной железе неспецифичны, ткань ее плотная, с выраженным фиброзом, особенно в области головки. Фиброзная ткань имеет бело-серый цвет и диффузное распределение, при этом головка поджелудочной железы приобретает опухолеподобный вид. В таких случаях дифференциальная диагностика макроскопической симптоматики затруднена, и диагноз может быть установлен только на основании гистологического исследования. Следует отметить, что продуктивный склероз поджелудочной железы после перенесенного приступа острого панкреатита следут дифференцировать от фиброза железы, который является симптомом хронического панкреатита, поскольку эти состояния имеют различный патогенез и клинические проявления.
21. ОПУХОЛИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ. Эта группа болезней представлена органоспецифическими опухолями, большинство из которых являются злокачественными, а также редко встречающимися органонеспецифическими опухолями.
Наиболее частая доброкачественная опухоль поджелудочной железы — цистаденома (D13.6) (рис. 5.61) — произрастает из эпителия протоков и чаще локализуется в области хвоста. При локализации в области головки поджелудочной железы эти опухоли имеют высокий риск кровотечения. Макроскопически опухоль представлена плотной тканью, четко отграниченной от паренхимы, и содержит большое количество мелких кист, заполненных прозрачным содержимым. Представляет клинический интерес только по достижении значительных размеров, что сопровождается прессорным эффектом на окружающие ткани. При проведении дифференциальной диагностики с псевдокистами следует учитывать анамнез панкреатита.
Наибольший клинический интерес представляют злокачественнье опухоли поджелудочной железы (С25), подавляющее большинство которых имеют эпителиальное происхождение.
Диагнозстика рака поджелудочной железы в клинической практике затруднительна, поэтому данное заболевание нередко распознается в инкурабельной стадии. Рак поджелудочной железы не имеет характерных симптомов, однако для постановки диагноза необходимо наличие безболевой механической желтухи при растянутом и болезненном желчном пузыре (локализация опухоли в головке железы). В запущенных случаях определяются боли в верхней половине живота с радиацией в позвоночник, прогрессирующая потеря массы тела и мигрирующий тромбофлебит (синдром Труссо). Опухоли, локализованные в головке поджелудочной железы, составляют 80%.
Макроскопически классический рак поджелудочной железы слабо отграничен от окружающей паренхимы, часто желтого или серо-белого цвета (рис. 5.62). Опухоль имеет диаметр в среднем от 2 до 7 см.


Опухоли различного гистогенеза, но имеющие аналогичную клиническую картину, представлены раками большою дуоденального соска (С24) (рис. 5.63), двенадцатиперстной кишки (С17) (рис. 5.64) и вьюодного протока поджелудочной железы (С25) (рис. 5.65). Эти раки составляют 2% всех злокачественных опухолей и являются основным заболеванием в 5% случаев и в связи с их клинико йнатомической общностью могут рассматриваться совместно.
Особую группу новообразований поджелудочной железы составляют эндокринные опухоли, которые являются частью синдрома множественных эндокринных опухолей (MEN) и рассматриваются в соответствующем разделе (см. гл. 10. «Клиническая патология эндокринной системы и болезни, связанные с нарушением питания»).

Опухоли по своей макроархитектонике не имеют каких-либо характерных особенностей и представлены серо-белой плотной опухолевой тканью, иногда с участками некрозов и формированием кист (рис. 5.66). В периферических отделах опухолей часто отмечаются скопления гемосидерина черного и черно-бурого цвета. Опухоли, образующиеся de novo, имеют более локальный характер с умеренной десмопластической реакцией, тогда как другие, развивающиеся на фоне хронического панкреатита, отличаются выраженными десмопластическими характеристиками и диффузной инфильтрацией органа.

Иногда более локальное стенозирование выводного протока железы приводит к выраженному стазу и развитию геморрагического панкреонекроза, который может быть настолько интенсивным что нивелирует макроскопические признаки рака за счет геморрагической имбибиции и коллаптоидного некроза стромы. В таких случаях участки паренхимы и опухоли при разрезе органа западают. что создает неровную поверхность при достаточно равномерной окраске.
Рак поджелудочной железы обычно выявляется в возрасте 60 — 70 лет, несколько чаще — у мужчин. В 50% случаев опухоль метастазирует в печень, в 30% — в легкие и в 20% — в другие органы (лимфоу: лы, скелет и почки).
Смотрите также
- Патология печени
- Патология желчевыводящих путей
- Патология поджелудочной железы
Источник
Всего страниц: 8
Страницы: 01 02 03 04 05 06 07 08
Задать свой вопрос
9 июля 2005 г.
Вопрос: Здравствуйте ! Болею 1,5 года. Началось все с болей вокруг пупка, потом были боли справа, а сейчас уже больше полгода боли в левом подреберье , отдающие в бок и спину, даже иногда левая рука отнимается. Боли ноющего характера. Появление болей зависит и иногда не зависит от приема пищи – они появляются неожиданно, больше ночью. Участок, который болит нагревается, иногда чувствую пульсацию. Отрыжки, тошноты, рвоты, потери аппетита нет. Только боли и состояние мое ухудшается, работоспособность снижается, даже зрение как-будто падает. В последнее время наблюдается жажда ( на сахар проверялась – нормально). Стул в основном кашицеообразный, 1 раз в сутки. За время болезни похудела на 10 кг.
Диагноз, который мне ставят врачи : хронический панкреатит, хронический некалькулезный холецистит, синдром избыточной колонизации тонкой кишки, хронический пиелонефрит.
3 раза лежала в стационаре в Астане (Казахстан) – прошла необходимое обследование ( узи, КТ, и тд). Результатов пока нет. Может у меня неправильно поставлен диагноз ? Так как диету соблюдаю, лечение принимала по назначению врачей как положено.
Посдеднее КТ – обследование показало :
Исследование выполнено по специальной программе 5/5 мм с пероральным контрастным усилителем ж.к.т.
На полученных КТ-изображениях печень нормальных размеров, контуры ровные, структура однородная, плотность в пределах 57-60Н. Внутрипеченочные протоки умеренно расширены. Желчный пузырь сокращен, округлой формы, с однородным содержимиым, рентгеноконтрастных конкрементов не определяется. Поджелудочная железа однородной структуры, контуры ровные, незначительно увеличена в области хвоста, дольчатость сглажена. Окружающую железу клетчатка и мезентериальные сосуды дифференцированы. Селезенка без структурных изменений.
Надпочечники дифференцированы, без изменений. Почки бобовидной формы, структура паренхимы не изменена, контуры ровные. Чашечно-лоханочная система и мочеточники без особенностей. Сосудистые ножки почек и паранефральная клетчатка дифференцированы.
Заключение : КТ — признаки холестаза, хр.панкреатита.
Врачи предлагают сделать диагностическую лапароскопию, объясняя это тем, что бывают случаи, когда УЗИ и КТ обследование не показывает, а там может быть киста или еще что-нибудь, вообщем если беспокоит, значит что-то не так.
Панкреатит ли это на самом деле ? Ведь у меня нет тошноты, рвоты, язык чистый. Что еще может так беспокоить ? Если поехать на уточнение диагноза в Москву – какую клинику можете порекомендовать с наиболее высокой диагностикой внутренних органов и опытные специалисты. И вообще, что можете сказать по моему вопросу. Заранее благодарю.
Ответ врача: Здравствуйте! Панкреатит может проявляться болевым синдромом, нарушением всасывания пищи и похудением. Но для подбора терапии и при необходимости — лапароскопии — вы можете обратиться в специализированное учреждение. В Москве это ЦНИИ гастроэнтерологии ш. Энтузиастов,86 тел. 304-30-43. Клиника — Твреская -Ямская, 4-я. 1. тел. 304-30-39
Медицинские услуги в Москве:
Гинекология, Аборты, Маммология, Урология, Дерматология, Дермато-венерология, Озонотерапия, Косметология, УЗИ, Массаж, Лабораторная диагностика
2 мая 2005 г.
Вопрос: Здравствуйте!
Помогите пожалуйста определиться с термином- g-ГПТ в биохимическом анализе крови.Что это? Мой результат 87. Остальные показатели — в пределах нормы, может быть только общий билирубин 19,8, да холистерин -5,7. При УЗИ -хронический панкреатит, поджелудочная железа 2,5(головка)х 1,6(тело)х1,7(хвост)эхогенность-повышенная, умеренная; паренхима-однородная.
Жалобы — тупые боли в левом подреберье, иногда с отдачей в спину. Может ли это быть звеньями одной цепи? Спасибо.
Ответ врача: Здравствуйте! Данный показатель определяет детоксицирующую функцию печени и может быть повышен пригепатитах,гепатозах, циррозах печени, а также присопутствующих заболеваниях пишеварительных желез, таких как хронический панкреатит. Повышенный билирубин может сопровождаться желтухой печеночного происхождения или при нарушении функции желчного пузыря. В данном случае. естественно, все показатели говорят о недостаточности функции печени, поджелудочной железы и, возможно, желчного пузыря. При отсутсвтии маркеров гепатитов назначаются гепатопротекторы, детоксицирующие капельницы, пищеварительные ферменты, диета №5 на длительный срок.
19 апреля 2005 г.
Вопрос: Здравствуйте! Меня давно мучает дисбактериоз, в связи с этим практически постоянно принимаю препараты с бактериями. Боли практически ежедневные внизу живота, вздутие. Иногда приступы интенсивных болей в правом боку, в подреберье. Подозревали холецистит, но во время приступов нет ни тошноты, ни температуры. Кроме того, боль не связана с приемами пищи, например, был недавно приступ утром, сразу по пробуждении, даже встать не успела. Помогла большая доза спазмолитиков и то только в обед смогла подняться. Сегодня сделала УЗИ. Прокомментируйте, пожалуйста.
Печень: вертикальный размер правой доли-140 мм, S=61 мм. Край ровный, эхоструктура однородная, эхогенность обычная, звукопроводимость-норма, сосудистый рисунок сохранен.
Желчный пузырь: размеры-60х30 мм, стенки ровные, уплотнены, форма-изгибы в теле, эхоструктура желчи-прозрачная, конкрементов не выявлено.Желчные протоки:Диаметр не увеличен, холедох d 4 мм, v.portal 11.
Поджелудочная железа: Контуры ровные, четкие, размеры головки-32 мм, тела-14 мм, хвоста-28 мм. Эхостуктура неоднородная, эхогенность повышенная. Вирсунгов проток не расширен.
Заключение: Умеренные диффузные изменения паренхимы поджелудочной железы.
Скажите, пожалуйста, что же это за боли такие, с чем могут быть связаны и каков Ваш предварительный диагноз? С уважением.
Ответ врача: Здравствуйте! Утренние боли могут быть связаны с дискинезией желчевыводящих путей. Этому способствует форма желчного пузыря, выявленная при УЗИ. Необходимо также сделать гастроскопию с посевом на хеликобактер — эта инфекция может также нарушеть флору и функцию всех отлов желудочно-кишечного тракта. Для профилактики назначаются желчегоные травы, минеральные воды, дробное питание, тюбажи.
17 марта 2005 г.
Вопрос: Уже почти год мучают боли в области желудка, ФГДС показала гастрит в стадии умеренного обострения и заброс желчи.УЗИ — гастрит, увеличеная селезенка, бумеранго- образная поджелудочная железа. Характер болей: постаянная ноющая боль с периодическим усилением, при котором наблюдается тошнота иногда рвота, при этом очень сильно болит голова, головные боли бывают в разных областях головы, при движении сильные режущие боли, повторяются такие приступы примерно раз в две недели по несколько дней, всё это даже при соблюдении диеты. При таких приступах два три раза было анемение рук и лица. Пролечилась, но никаких результатов, кроме того, что желчи по ФГДС последний раз больше не было, была какая-то слизь и клапан желудка не смыкался. Лечение назначенное моим лечащим врачем — ЛИВ 52,Метоклопрамид-Акри,Ометаб-20. Последний месяц постоянные отрыжки. На даный момент 10 недель беременности. Лечения не назначают! Боли продолжаются. Буду благодарна за Вашу консультацию. 16.03.2005.
Ответ врача: Здравствуйте! Вы можете успокоиться, что беременность не ухудшает течение желудочно-кишечных заболеваний и в обратную сторону, при их обострении не происходит изменений у плода. Тошнота и рвота также, как и при гастрите, может быть при грыже пищеводного отверстия диафрагмы. Лучше всего подходит альмагель, маалокс, в сочетании с метокропламидом (можно в виде инъекций),которые можно использовать в тяжелых случаях при беременности. Применяется возвышенное положение ножного конца кровати, прием пищи в положении лежа. Следует сдать анализ на иерсиниоз и кампилобактер ( в кале).
10 марта 2005 г.
Вопрос: 2 месяца назад появилась постоянная боль в правом подреберье. В 1986 г. удален желчный пузырь. Повторных операций больше не было, состояние было среднее, сильных приступов не было.
Рентген исследование дал заключение: Гр. клетка без изменений, желудок обычной формы, контуры ровные. Луковица 12 п. кишки овальная.
Далее в заключении сказано – От верхне-горизонтальной части луковицы петли контрастируется участок общего желчного протока. На снимке это овал размером 3х5 см. на большую часть затемнен, находится на расстоянии 2 см от позвоночника и ниже грудной клетки. Снимок этого подозрительного овала даже увеличили.
На снимке левее и внизу от этого овала находится круг с затененным овалом, и подозрительный овал таким образом находится немного вверху и правее в сторону позвоночника. Далее написано: Гастродезодехинот. Показана ФГС для уточнения изменений в постлуковичном отделе 12 п. кишки. Использовался барий.
Исследование УЗИ показало, что печень в размерах не увеличена, контуры ровные, четкие, эхогенность средняя. Внутрипеченочные желчные протоки и сосуды не расширены, холедок диаметром до 6 мм на осмотренных участках свободен. Очаговых изменений не выявлено. Поджелудочная железа и почки и селезенка в норме. Заключение: Состояние после холецистэктономии.
Специалист по УЗИ даже дважды всё подробно посмотрела.
Исследование на эндофиброскопе Олимпас тип КУ-30 дало заключение: желудок бледно-красный, выходной отдел активно перистальтировал, правильно формировался, луковица 12 п. кишки правильной формы. В п/б 12 п. кишки с-м “ манной крупы”. Большое количество желчи в желудке. Заключение: Рефлюкс-эзофагит. Недостаточность кардии. Хронический диффузный гастрит. Выраженный дуодено-гастральный рефлюкс. Косвенные признаки хронического панкреатита.
Вопросы: В каком органе эта затемненность?, т.к. специалист по УЗИ сказал , что протоки чистые и сказал, что рентген не может показать камни или опухоль в побщем протоке.
Чем может быть вызвана 2-х месячная постоянная боль в правом подреберье? Чем лечиться и как далее обследоваться?
Ответ врача: Здравствуйте. В данном случае, прежде всего, необходимо исключать закупорку общего желчного протока. На рентгенографии камни визуализируются. При проведении рентгеноконтраствного исследования можно увидеть расширенные протоки и уровень обструкции. Также это может быть образование поджелудочной железы и другие пзаболевания. К сожалению, без осмотра невозможно установить диагноз и рекомендовать лечение. Вам следует проконсультироваться с гастроэнтерологом, хирургом.
Задать свой вопрос
Всего страниц: 8
Страницы: 01 02 03 04 05 06 07 08
Источник