Слизь в поджелудочной железе
Железы – это органы человеческого организма, образованные секреторными клетками, которые продуцируют специфические вещества различного химического строения, например, гормоны. Всего выделяют два вида желез: эндокринные и экзокринные. Экзокринные железы вырабатывают слизь и секрет в полость органов и в большинстве случаев состоят из бокаловидных клеток эпителия. Эндокринные железы входят в состав эндокринной системы, состоят только из железистой ткани и отвечают за образование гормонов, выполняющих регулирующую функцию. Существуют смешанные железы, выполняющие внешнесекреторную и эндокринную функцию.
Как лечить поджелудочную железу: симптомы и советы врача
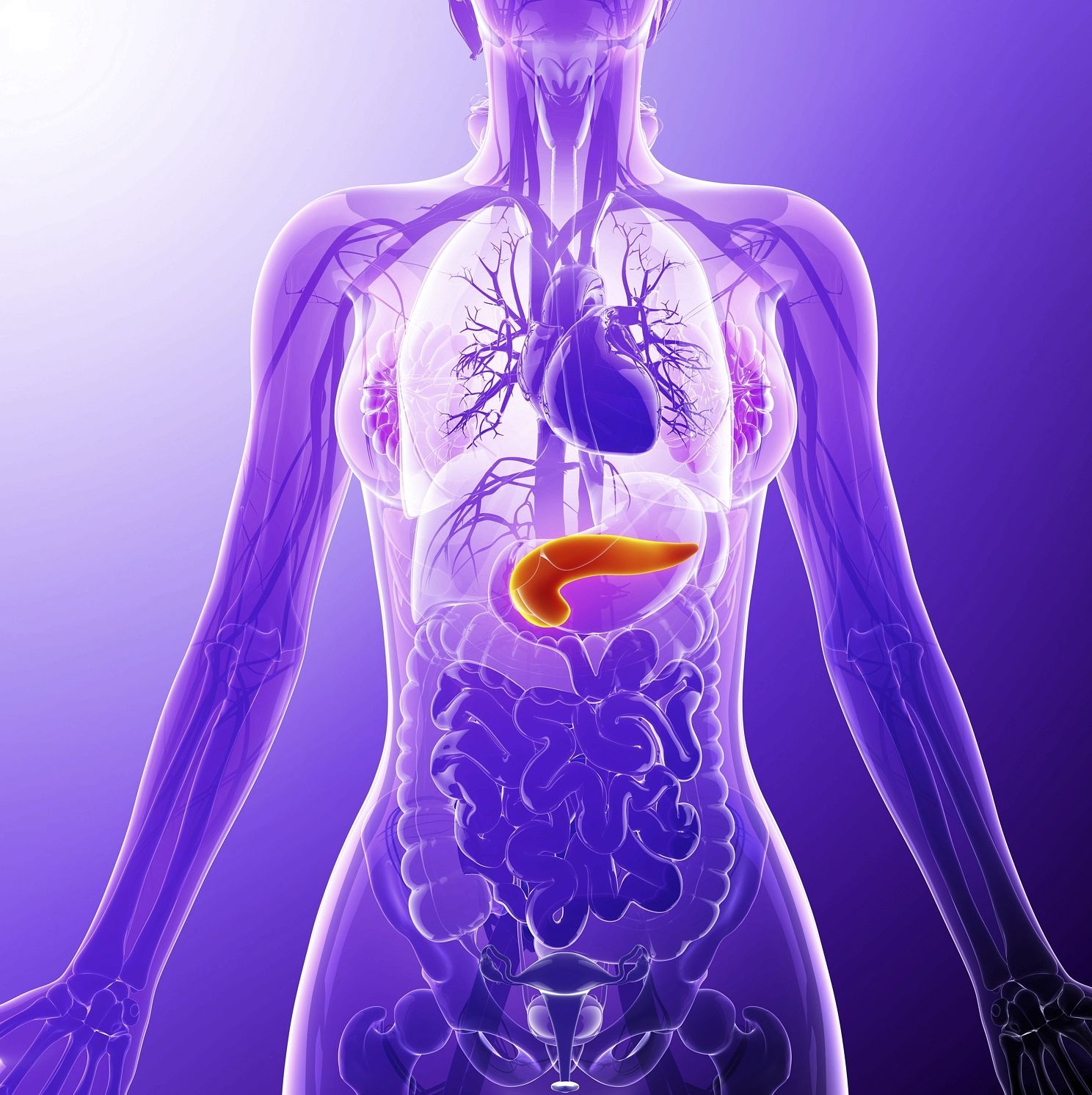
Одной из них является поджелудочная железа – самая крупная железа в организме человека, являющаяся частью пищеварительной системы. Второе название органа – панкреас (от латинского слова «páncreas»). Поджелудочная железа выполняет важнейшие функции: секретирует пищеварительные ферменты (амилазу, протеазу и липазу), а также гормоны, например, инсулин, соматостатин и глюкагон. Лечением заболеваний поджелудочной железы занимается врач-эндокринолог, в некоторых случаях может потребоваться консультация профильных специалистов: гастроэнтеролога, кардиолога или проктолога. Чтобы понять, как лечить поджелудочную железу, необходимо прислушиваться к советам врачей и знать симптомы патологии.
Как понять, что болит поджелудочная?
Панкреас располагается в забрюшинном пространстве сзади желудка (проекция на заднюю стенку брюшину в области эпигастрия). При воспалении органа человек испытывает боли в левой части живота, возникающие под левой реберной дугой и иррадиирующие в зону вокруг пупочного кольца. Боль может возникать внезапно или длиться непрерывно, усиливаясь в течение часа после воздействия провоцирующего фактора. Чаще всего все неприятные симптомы при болезнях поджелудочной появляются после приема пищи. При хроническом воспалении боли в верхней части живота слева обычно возникают только после плотного обеда с повышенным содержанием жиров и легкоусваиваемых углеводов.
Расположение поджелудочной железы
Если у пациента острая форма патологии, боль, тяжесть, рези в животе могут появляться даже при употреблении небольшого количества пищи, поэтому нередко для уменьшения активности медиаторов воспаления больному назначается голодание в течение 2-3 дней с момента возникновения первых симптомов. Характер болей при этом острый, режущий. Некоторые больные описывают болевой синдром как кинжаловидную или колющую боль. В редких случаях (менее 9,1 %) пациенты жалуются на тупую боль, появляющуюся через 10-30 минут после еды.
Обратите внимание! Для болезней поджелудочной железы не характерно скачкообразное возникновение болей или их прогрессирующее усиление. Интенсивность ощущений может равномерно нарастать в течение 30-40 минут, но после этого синдром принимает постоянный характер.
Что такое панкреатит
Как отличить болезни панкреаса от других патологий?
Нередко самостоятельно определить, какой именно орган болит, невозможно. Клиническая картина панкреатита (воспаления железы) и других патологий схода с признаками заболеваний желудка, печени и кишечника, поэтому для постановки точного диагноза больной должен пройти комплексное обследование. В обязательном порядке назначаются биохимические исследования мочи и крови, УЗИ органов брюшинного пространства, эндоскопическое исследование желудка, пищевода и кишечника (гастроскопия и ректороманоскопия).
Развитие панкреатита
Это необходимо для исключения других заболеваний пищеварительного тракта и подтверждения предварительного диагноза. При острых хирургических патологиях, диагностика проводится непосредственно во время оперативного вмешательства. В таблице ниже перечислены основные признаки болезней поджелудочной железы, а также дана их подробная характеристика.
Симптомы панкреатита и других заболеваний панкреаса
| Клинический признак | Изображение | Характеристика |
|---|---|---|
| Тошнота | Может возникать в любое время суток, усиливается после приема пищи. Тошнота, связанная с патологиями поджелудочной железы, значительно уменьшается после употребления блюд и напитков с добавлением сахарозы | |
| Рвота | Возникает преимущественно после еды. Рвотные массы имеют неоднородную консистенцию, могут содержать куски непереваренной пищи. Зловонный запах обычно отсутствует. Слизи в рвоте быть не должно | |
| Боли в верхней части эпигастрального пространства с левой стороны | Локализация болевого синдрома – под левой реберной дугой с возможной иррадиацией в правую часть живота. Характер ощущений – колющий, режущий, острый (реже – тупые ноющие боли). Появляются после приема пищи | |
| Проблемы со стулом | Могут проявляться длительным отсутствием стула (хроническими запорами) или, наоборот, частой дефекацией с расстройством стула. При запорах каловые массы сухие, имеют форму плотного комка, цвет может варьироваться от темно-коричневого до черного. При диарее стул становится водянистым (реже больные жалуются на частый кашицеобразный стул), принимает желтую окраску. Дефекация безболезненная, ложные позывы к опорожнению кишечника обычно отсутствуют |
Дополнительными симптомами заболеваний поджелудочной железы являются диспепсические явления и расстройства со стороны органов желудочно-кишечного тракта. Это могут быть: изжога, ощущение инородного тела в гортани (больному постоянно хочется сглотнуть комок в горле), неприятный запах изо рта. Из общих симптомов можно отметить нарушение аппетита, изменения со стороны кожных покровов (повышенная сухость и бледность), слабость, сонливость и быструю утомляемость.
Симптомы проблем с поджелудочной
Важно! При псевдотуморозном панкреатите происходит сдавливание расположенных рядом органов (левой доли печени, двенадцатиперстной кишки и желудка), а также проходящих рядом вен и артерий. В этом случае боль принимает опоясывающий или разлитой характер и может иррадиировать в зону проекции поврежденных органов. При сдавливании артерий у больного сильно бледнеет кожа, появляются частые головокружения, одышка. Такие симптомы на фоне болей в животе могут быть проявлением инфекционного или паразитарного воспаления поджелудочной железы.
Видео: Признаки заболеваний поджелудочной железы
Как снять приступ в домашних условиях: советы врачей
Большинство больных даже при появлении выраженных симптомов острого панкреатита остаются дома и не обращаются за медицинской помощью. Если по каким-то причинам человек не может сразу поехать в больницу, важно знать, как правильно оказать помощь при остром воспалении в домашних условиях.
Воспаленная поджелудочная железа
Алгоритм действий при возникновении патологических признаков и выраженном болевом синдроме приведен ниже.
- Обеспечить больному полный покой на 1-3 дня. При обострении рекомендуется строгий постельный режим, поэтому важно позаботиться, чтобы кто-то мог осуществлять необходимый уход за больным, если он не хочет ложиться в больницу.
- Для уменьшения болей на больное место необходимо наложить холодный компресс (грелка со льдом, завернутая в плотное полотенце). Длительность компресса – не дольше 3-5 минут. Повторять процедуру можно каждые 1,5-2 часа.
- Для снижения активности клеток панкреаса назначается голодание (только при диагностированной острой форме заболевания). Его длительность должна составлять от 1 до 3 дней. Начиная с четвертого дня, в рацион можно вводить овощное пюре, нежирные бульоны и жидкую кашу на воде или разведенном молоке.
Для уменьшения болей при панкреатите на больное место необходимо наложить холодный компресс
Если боль очень сильная, допускается применение лекарственных средств из группы спазмолитиков на основе дротаверина («Но-шпа», «Спазмол», «Спазмонет»). Принимать эти препараты можно до 3 раз в день. Разовая дозировка – 40-80 мг (1-2 таблетки). Спазмолитики снимают спазм гладкомышечных волокон, расслабляют стенки органов и сосудов, уменьшают интенсивность болей. Без консультации специалиста принимать средства данной группы можно не дольше двух дней.
Препарат Спазмонет
Важно! При выраженном рвотном рефлексе «Но-шпа» может использоваться в инъекционной форме для внутривенного и внутримышечного введения. Если больной не страдает диареей, можно использовать спазмолитики в форме ректальных суппозиториев, например, «Папаверин» (по 1 свече 2 раза в день в прямую кишку).
Препарат Папаверин в форме свечей
Можно ли пить во время обострения?
Некоторые советуют в период обострения панкреатита отказываться от потребления жидкостей, так как вода и другие напитки повышают давление на гладкую мышцу, располагающуюся на внутренней поверхности двенадцатиперстной кишки (сфинктер Одди), что приводит к усилению болей. Такая мера считается оправданной только в том случае, если у больного отсутствуют признаки обезвоживания: сухость губ, бледность кожи, посинение участков кожи под глазами. Обезвоживание развивается на фоне многократной и обильной рвоты, поэтому при подобной симптоматике отказываться от потребления жидкостей ни в коем случае нельзя.
Врачи советуют в период обострения употреблять столовую гидрокарбонатно-натриевую воду, например, «Нарзан» или «Ессентуки» (№ 4 и № 17). Делать это нужно за 1-1,5 часа до приема пищи. Лечебная доза на один прием составляет от 100 до 300 мл. Перед употреблением воду необходимо подогреть до температуры 36°-38°: употребление холодных блюд и напитков при острых воспалительных процессах в тканях поджелудочной железы может спровоцировать усиление имеющихся симптомов.
Вода Ессентуки №4
Видео: Как снять приступ панкреатита
Советы врачей по питанию
Для снижения нагрузки на воспаленную железу и восстановления поврежденных тканей больным назначается диета № 5 по Певзнеру. Все блюда при острой форме болезни должны подаваться в протертом, пюреобразном или кашицеобразном виде. После купирования воспаления такого питания придется придерживаться еще в течение нескольких месяцев, чтобы не спровоцировать рецидив заболевания. Температура подаваемых блюд и напитков должна быть около 36°. Ниже перечислены продукты, которые можно употреблять во время лечения панкреатита и других патологий панкреаса.
Стол №5 по Певзнеру
Фрукты и овощи
При остром воспалении фрукты и овощи можно есть только в запеченном или отварном виде. Полезны краснокочанная капуста, томаты, болгарский перец, свекла. Овощи с большим содержанием крахмала (картофель и морковь) можно включать в меню не чаще 2-3 раз в неделю. Репчатый лук необходимо пассировать без добавления масла, тушить или отваривать. После купирования острого воспаления в рацион можно добавить огурцы, но перед употреблением с них необходимо снимать кожуру. Выбирать лучше гладкие сорта, так как в пупырчатых огурцах больше семян, раздражающих стенки желудочно-кишечного тракта.
Разрешенные фрукты и ягоды при панкреатите
Из фруктов основными продуктами должны стать яблоки и груши. Допускается употребление бананов в виде суфле, небольшого количества мандаринов и апельсинов. Дыни, хурма, виноград при панкреатите запрещены, так как они содержат много сахара и вызывают процессы брожения.
Запрещенные овощи при панкреатите
Разрешенные овощи при панкреатите
Мясо и рыба
Мясо можно употреблять в мелко нарезанном виде, в виде запеканок, мясного суфле или пюре. Для готовки следует использовать нежирные сорта: говяжью вырезку, крольчатину, филе курицы и индейки. 1 раз в 10 дней можно включать в меню свинину и баранину, но злоупотреблять этими видами мяса не следует, так как количество жира в них почти в 2 раза больше, чем в телятине и говядине. Перед приготовлением мясо необходимо вымочить в холодной воде и удалить с него жир, пленки и шкуру.
Рыбу и морепродукты исключать из рациона также не следует, но предпочтение следует отдавать нежирным сортам, к которым относятся:
- треска;
- хек;
- тунец;
- минтай;
- палтус;
- навага.
Рыба при панкреатите
Форель, скумбрию, семгу и другие виды с большим содержанием жирных кислот можно употреблять не чаще 1 раза в 1-2 недели.
Важно! В период обострения мясные и рыбные бульоны должны быть исключены из рациона больного на 10 дней.
Молочная продукция и яйца
Больному разрешается употреблять нежирные молочные продукты: пастеризованное молоко с жирностью от 1,5 до 2,5 %, простоквашу, кефир, творог. Сметана разрешается только в качестве заправки в первые блюда (не более 1 чайной ложки в день). Цельное молоко, сливочное масло, ряженка и другие жирные продукты из молока из меню полностью исключаются.
Диета при хроническом и остром панкреатите
Яйца можно употреблять любые, но количество желтка не должно превышать 1 штуку в день. Если для приготовления порции омлета требуется 2 яйца и больше, необходимо использовать только белок.
Кондитерские изделия
В небольших количествах допускается потребление мармелада, пастилы, зефира, суфле, приготовленных из натурального агар-агара и пектина. Отлично, если в состав будут добавлены экстракты морских водорослей – они положительно влияют на ферментативную активность поджелудочной железы и помогают наладить синтез важнейших гормонов. В качестве десерта к чаю можно использовать затяжное печенье, галеты, ржаные сухари.
Хлебобулочная продукция
Свежий хлеб при любой форме панкреатита запрещен. Больному разрешается хлеб из пшеничной муки, сухой бисквит, выпечка без добавления дрожжей, черный хлеб. Изделия с отрубями, а также приготовленные с добавлением обдирной муки, могут спровоцировать брожение в кишечнике, вздутие, тяжесть, поэтому их в рацион лучше не вводить.
Диета при обострении хронического панкреатита
Лечение препаратами
Медикаментозная коррекция показана после купирования острого воспалительного процесса и может включать в себя различные группы препаратов, главными из которых являются пищеварительные ферменты. Это основа заместительной терапии, так как недостаточная выработка ферментов – одно из главных проявлений заболеваний панкреаса. Препараты данной группы обладают низкой системной абсорбцией и действуют только в просвете кишечника. Пищеварительные ферменты, используемые для лечения хронического панкреатита, а также схема их использования, приведены в таблице.
Важно! Применять средства из группы пищеварительных ферментов нельзя в период острого течения заболевания.
Видео — Советы врача по лечению панкреатита
Дополнительная терапия
Для симптоматического лечения в состав лечебной схемы могут включаться следующие группы лекарств:
- противорвотные средства («Мотилиум», «Церукал»);
- препараты, снижающие секрецию желудочного и панкреатического сока («Омепразол», «Омез»);
- ветрогонные лекарства на основе симетикона при вздутии и метеоризме («Эспумизан»);
- слабительные средства при запорах («Лактулоза», «Дюфалак»);
- препараты для нормализации стула при диарее («Диара», «Лоперамид»).
Для восстановления работы кишечника и профилактики дисбактериоза могут использоваться эубиотики, например, «Хилак Форте».
Заболевания поджелудочной железы – патологии, требующие своевременной диагностики и лечения. В домашних условиях поставить точный диагноз и определить причину эпигастральных болей невозможно, поэтому самолечение при симптомах панкреатита недопустимо.
Источник
Хотя и существуют определённые симптомы, позволяющие диагностировать муковисцидоз, состояние каждого отдельного больного зависит от того, что происходит в его клетках, которые продуцируют слизь. Такие клетки расположены по всему телу, в различных органах и системах, таких как:
Лёгкие и дыхательная система. У людей, страдающих муковисцидозом, накапливается густая и вязкая слизь, которая привлекает бактерии. Это, в свою очередь, вызывает развитие лёгочных инфекций, а иногда и необратимое поражение лёгких.
Поражение лёгких и дыхательной системы
Нормальное функционирование лёгких и дыхательной системы
Бронхи, которые ведут к альвеолярным мешочкам (альвеолам), соединены с клетками, производящими слизь. В нормальном состоянии клетки вырабатывают немного довольно жидкого слизистого вещества, которое покрывает поверхность лёгких. Инородные тела, такие как пыль и разнообразные микробы постоянно попадают в лёгкие и погружаются в слизь. Еле заметные реснички на поверхности бронхов проносят слизь и всё остальное дальше по дыхательным путям, а оттуда прямо в горло, где их можно проглотить или откашлять.
Влияние муковисцидоза на лёгкие и дыхательную систему
Муковисцидоз вызывает изменение структуры слизи (она становится более густой и вязкой). Из-за этого реснички не могут проносить бактерии и другие частицы выше, то есть за пределы лёгких. Погружённая в слизь бактерия незамедлительно вызывает инфекцию и серьёзные нарушения функционирования лёгких. В ответ на это, имунная система организма посылает в лёгкие лейкоциты, чтобы нейтрализовать эту инфекцию. Последние содержат химические элементы, которые уничтожают не только бактерий, но и окружающие здоровые клетки. После выполнения своей миссии лейкоциты погибают и оседают на слизь, делая её слой более толстым, тем самым ускоряя процесс блокирования дыхательных путей. В верхних дыхательных путях слизь также блокирует носовые пазухи. На внутренней поверхности носовой полости в следствие повторной инфекции или воспаления могут появлятся небольшие выросты (полипы).
Осложнения
Осложнения, вызванные муковисцидозом обычно заключаются в долговременном нарушении работы дыхательной функции. Это может означать:
Откашливание крови. Если выходит небольшое количество крови — это свидетельствует об инфекции нижних дыхательных путей (бронхит, пневмония, абсцесс легкого), если побольше – существует угроза жизни пациента. В любом случае, необходимо обратиться к врачу.
Пневмоторакс (наличие воздуха или газа в плевральной полости) — это воздушный барьер между лёгкими и грудной клеткой, увеличеие которого постепенно приводит к коллапсу лёгких. Такой симптом более характерен для взрослых.
Гипертрофия правой сердечной доли. При развитии это может вызвать паралич сердца и в последствии смерть.
Повышенное давление в лёгких (лёгочная гипертензия). В ответ на нарушение циркуляции кислородного потока между лёгкими и эритроцитами, лёгочные артерии начинают сужаться (сдавливаться). Работа сердца становится интенсивнее, так как нужно обеспечить повышение давления в лёгких, а для этого нужно пропустить немало крови через кровеносные сосуды.
Поджелудочная железа и пищеварительная система. Первым признаком появления проблем с вышеупомянутыми органами является мекониева непроходимость кишечника, которая мешает первому стулу новорождённого. В течение первого года жизни у малыша может фиксироваться частая диарея или, наоборот, слишком густой стул со специфическим запахом. Увеличение объёма слизи, вызванное муковисцидозом, может также негативно сказаться на работе поджелудочной железы. В этом случае ребёнку становится труднее перерабатывать полезные вещества, полученные во время еды. Как результат, малыш начинает резко терять вес.
Поражение поджелудочной железы и пищеварительной системы
Муковисцидоз поражает поджелудочную железу и пищеварительную систему, потому что слизь в этих частях организма становится очень густой и вязкой. Она блокирует нормальную пищеварительную функцию и привлекает инфекцию. Пищеварительная система отвечает за расщепление пищи, впитывание полезных веществ и очищение организма от отходов. Поджелудочная железа – это орган, находящийся в верхнем отделе брюшной полости, за желудком, ближе к позвоночнику. Она отвечает за выработку пищеварительных ферментов, которые направляются в кишечник и расщепляют пищу, чтобы полезные вещества лучше впитывались в организме.
Муковисцидоз и усвоение пищи
При муковисцидозе слизь блокирует работу поджелудочной железы, и пищеварительные ферменты не могут попасть в кишечник. Поэтому пища не до конца расщепляется, особенно жиры и протеины. Наряду с этим, у ребёнка может отмечаться слишком густой кал со специфическим запахом. Приблизительно 90% детей испытывают такую проблему на первом году жизни; 59% подвергаются такому испытанию на протяжении детства. Отсутствие полноценного питания у младенцев и детей постарше ведёт к отставанию в росте и в развитии. Для людей всех возрастов, страдающих муковисцидозом, характерна нездравая потеря веса и сложности с прибавлением киллограмов. Желудочно-пищеводный рефлюкс, которому в особенности подвержены люди с муковисцидозом, иногда может усугублять болезни лёгких.
Муковисцидоз и инсулин
Кроме производства ферментов, поджелудочная железа также отвечает за выработку инсулина, гормона, контролирующего уровень сахара в крови. Со временем аномальный барьер из ферментов начинает разрушать ткани поджелудочной железы. Это приостанавливает, и, в конце концов, препятствует выработке инсулина, что и провоцирует диабет.
Другие проблемы
Муковисцидоз оказывает также влияние на желудочный тракт и печень следующим образом:
Слишком большие испражнения вызывают расстройства, опухание и непроходимость кишечника, что приводит к серьёзным проблемам со стулом; провоцируют рвоту, выпячивание нижней части толстой кишки из ануса, а также коллапс кишечника.
Поражение жёлчных протоков, которе приводит к цирозу печени.
У 10% больных муковисцидозом в детстве или юности развивается периферическая непроходимость кишечника. Это закупорка тонкой кишки, которая вызывает боль в животе, спазмы и запор.
Панкреатит – это воспаление поджелудочной железы, которое возникает когда слизь блокирует трубку (ход), ведущую от поджелудочной железы к началу тонкой кишки (двенадцатиперстная кишка).
Потовые железы. Родители младенца с муковисцидозом сразу замечают, что у малыша чересчур солёные кожные выделения. Это заболевание вызывает обезвоживание и сильное понижение уровня соли в организме. Поэтому таким пациентам рекомендуется употреблять побольше жидкости. Им также требуется постоянное повышение уровня соли, даже в младенческом возрасте.
Поражение потовых желез
Муковисцидоз может вызывать понижение уровня соли в организме, что приводит к возникновению незначительных и серьёзных поражений органов. Потовые железы охлаждают тело, обеспечивая выделение пота из нижних слоёв кожи к её поверхности. Натрий и хлор помогают транспортировать воду к верхнему слою кожи, где они повторно впитываются в организм. В результате испарения воды, температура снижается, и происходит охлаждение тела. У людей с муковисцидозом соль поднимается к поверхности кожи вместе с водой и повторно уже не впитывается. Именно поэтому кожа ребёнка с таким заболеванием становится солёной.
Родители замечают это, когда целуют малыша. У таких больных запас соли быстро исчерпывается, и охлаждение организма уже не происходит. Особенно это характерно для жаркой погоды, когда человек усиленно занят делом, либо же если у него лихорадка. Как только уровень соли начинает стремительно понижаться, человек быстро утомляется, испытывает постоянную усталость, его начинает лихорадить, мышцы судорожно сокращаются, болит живот, открывается рвота, появляется гипогидротация и возможен тепловой удар. Чтобы предотвратить проявление всех вышеперечисленных симптомов, такому пациенту необходимо постоянно следить за уровнем соли в организме и гидратацией организма в целом.
Половая система. Более чем 95% мужчин с муковисцидозом получают диагноз «бесплодие». У женщин с таким же заболеванием есть больше шансов познать радость материнства, однако их попытки забеременеть не всегда успешны с первого раза.
Поражение половой системы
Муковисцидоз может вызывать у мужчин отклонение в функционировании семявыносящего протока, который отвечает за перенос спермы. Этот канал может быть заблокирован слизью. В таком случае сперма будет вырабатываться, однако, не сможет выходить во время семяизвержения. А это, в свою очередь, ведёт к бесплодию.
Хотя муковисцидоз и не поражает репродуктивную систему женщины, чрезмерное образование густой слизи препятствует нормальному оплодотворению яйцеклетки. Однако, большинству женщин с таким заболеванием всё-таки удаётся забеременеть. Только прежде чем решаться на такой шаг необходимо проконсультироваться с врачём по поводу возможного риска и других особенностей, которые могут быть вызваны состоянием женщины. Большинство пациенток с таким диагнозом успешно вынашивают беременность, просто они нуждаются в более тщательном наблюдении за усвоением питательных веществ и работой лёгких.
Если у вас муковисцидоз и вы собираетесь забеременеть, необходимо открыто поговорить об этом со своим лечащим врачём. Вы можете попросить провести генетические тесты вас и партнёра, чтобы более точно выявить риск рождения ребёнка с таким же заболеванием.
Костная система (скелет). У людей, страдающих муковисцидозом, кости становятся более хрупкими, чем у здорового человека, так как в них содержится меньше минерально обагащённых веществ.
Поражение костной системы (скелета)
У большинства людей, страдающих муковисцидозом проявляется низкая минеральная плотность костной ткани, так как нарушена абсорбация витамина D и кальция, что препятствует развитию здоровой и крепкой кости. Это может вызывать повышенную опасность переломов, остеогенез (изменение размера костей) и пористость костей. Такие проблемы проявляются, как правило, в более зрелом возрасте.
Двухэнергетическая рентгеновская абсорбциометрия поможет проверить плотность и крепость кости. Пациенты с таким диагнозом, достигшие 18 лет, должны обязательно регулярно проходить такой тест. Если же у вас выявлена уже хроническая нехватка витанима D, плохая усваиваемость питательных веществ и предрасположенность к переломам, вам может потребоваться проведение такого обследования гораздо раньше. Это также может понадобиться в случае, если вы часто принимаете преднизон. Чтобы избежать вышеперечисленных проблем в этой области необходимо проводить поменьше времени на солнце, делать небольшие физические нагрузки, принимать витамины и обеспечивать себе калорийное питание.
Кроме этого, муковмсцидоз становится причиной временного опухания и боли в суставах (артралгия или артрит ). Обычно такое состояние длится чуть больше недели, а боль можно контролировать с помощью средств нестероидной противовоспалительной терапии, на пример, ибупрофена.
Это может увеличить риск переломов, а также нарушение остеогенеза (изменение размера костей) и пористость костей. Кроме этого, муковмсцидоз становится причиной опухания и боли в суставах (более характерно для взрослых).
Остеогенез (изменение размера костей)
Это заболеванеи непосредственно связано с уровнем минеральной плотности костной ткани, который ниже обычного, однако ещё не достиг отметки, характерной для диагностирования пористости костей. Минеральная плотность костной ткани — это показатель количества минералов в кости, который указывает насколько прочен скелет.
В процессе естественного развития, с взрослением, наша костная система становится более уязвимой. После 30-ти лет остиоциты (клетки, формирующие костную ткань) начинают резорбироваться быстрее, чем новые успевают развиваться, чтобы их заменить. Это ведёт к тому, что кость утрачивает минеральную наполняемость, массивность. Её структура становится более хрупкой, и увеличивается риск перелома.
Как мужчины так и женщины подвержены остеогенезу, если их уровень минеральной плотности костной ткани к 30-ти годам значительно снижен. Женщины даже больше к этому предрасположены, так как у них допустимый предел уровеня минеральной плотности костной ткани ниже, и процесс снижения массивности скелета ускоряется при гормональном перепаде во время менопаузы. Предупреждение и лечение остеогенеза включает регулярные физические нагрузки, диету на основе приёма пищи, обогащённой питательными веществами (а также приём витамина D и кальция). Кроме этого, желательно бросить вредные привычки: курение и злоупотребление алкоголем.
Пористость костей
Пористость костей — это прогрессирующее заболевание, которое приводит к тому, что кость становится хрупкой и лабильной (увеличивается угроза перелома). Как мужчины так и женщины предрасположены к такой болезни, если в детстве и юношеском возрасте (период когда происходит формирование скелета) они не достигли оптимального уровня минеральной плотности костной ткани.
Это заболевание напрямую связано с потерей костной массы в процессе старения организма и более характерно для женщин, которые вступают в период менопаузы. Недостаток кальция и фосфора в организме – двух основных элементов, необходимых для поддержания плотности и крепости костей, а также отсутствие витамина D, ведёт к ускоренному развитию пористости костей. Не следует также забывать о ведении активного образа жизни, что также полезно при вышеуказанном заболевании.
Предупреждение и лечение пористости костей включает диету обогащённую кальцием и витамином D, регулярные физические нагрузки, отказ от курения и злоупотребления алкоголем. Кроме этого, необходимо принимать лекарственные препараты, которые помогут снизить риск перелома кости и будут способствовать уплотнению её массы.
Регулярное медицинское обследование, лечение в домашних условиях (на пример, постуральный дренаж), и усилия, направленные на снижение риска попадания инфекции помогут людям с муковисцидозом жить относительно нормальной жизнью. Если болезнь усугубляется, необходим амбулаторный режим. Пациентам с тяжёлыми лёгочными заболеваниями может быть проведена пересадка лёгочной ткани.
Постуральный дренаж
Постуральный дренаж — это комплекс упражнений, основанный на использовании позиций тела с целью выкачать слизь из лёгких, чтобы она поднялась через горло, и больной смог её откашлять. Такая процедура очищения всех частей лёгких от слизи особенно полезна для людей с хроническими заболеваниями лёгких, такими как муковисцидоз и хроническое обструктивное заболевание легких.
Откачивание слизи из лёгких помагает:
Предотвратить попадание инфекции, которые могут вызвать ещё ряд серьёзных проблем.
Разблокировать дыхательные пути и улучшить дыхательную функцию.
Улучшить качество жизни больного.
Снизить риск возникновения серьёзных осложнений.
Продолжительность жизни
За последние 40 лет средняя продолжительность жизни людей, страдающих муковисцидозом постепенно увеличивается. Согласно статистическим данным, пациенты с таким диагнозом живут максимум 35-40 лет. Однако, новые методы лечения доказали, что есть возможность замедлить развитие заболевания и подарить больному ещё 10 лет жизни. Люди с лёгкой формой муковисцидоза проживают столько же как и среднестатистический здоровый человек.
На сегодняшний день лекарство от этого заболевание ещё не найдено. Однако, учёные надеятся, что открытие дефекта муковисцидозного гена ускорит исследования и даст свои результаты.
Источник