Спленомегалия поджелудочной железы что это такое
Спленомегалия — вторичный патологический синдром, который проявляется увеличением размеров селезенки. Увеличение органа невоспалительного генеза сопровождается ноющей болью, чувством распирания в левом подреберье. При инфекционных процессах возникает лихорадка, резкая боль в подреберье слева, тошнота, диарея, рвота, слабость. Диагностика основывается на данных физикального осмотра, УЗИ, сцинтиграфии селезенки, обзорной рентгенографии и МСКТ брюшной полости. Тактика лечения зависит от основного заболевания, которое привело к спленомегалии. Назначают этиотропную терапию, при необратимых изменениях и значительном увеличении органа выполняют спленэктомию.
Общие сведения
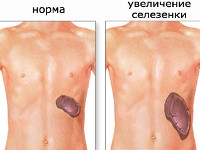
Спленомегалия – аномальное увеличение селезенки. Синдром не является самостоятельной нозологической единицей, а возникает вторично, на фоне другого патологического процесса в организме. В норме селезенка весит около 100-150 г и не доступна для пальпации, т. к. полностью скрыта под реберным каркасом. Пальпаторно определить орган удается при его увеличении в 2-3 раза. Спленомегалия может являться индикатором серьезных болезней, ее распространённость в общей популяции составляет 1-2%. У 5-15% здоровых детей определяется гипертрофия селезенки ввиду несовершенства иммунной системы. Синдром может встречаться у людей всех возрастов. В равной степени поражает лиц женского и мужского пола.
Спленомегалия
Причины спленомегалии
Селезенка является важной составляющей иммунной системы. Повышение функциональной активности, увеличение скорости кровотока и размеров органа сопровождает большое количество заболеваний как инфекционной, так и неинфекционной природы. К основным причинам развития данной патологии относят:
- Инфекционные заболевания. Увеличение размеров происходит в результате повышенной иммунной нагрузки на орган при бактериальных (сифилис, туберкулез), вирусных (ВИЧ, цитомегаловирус, вирус Эпштейна–Барр), грибковых (бластомикоз, гистоплазмоз), паразитарных (шистосомоз, эхинококкоз), протозойных (малярия, лейшманиоз) острых и хронических инфекциях.
- Аутоиммунные заболевания. Гиперплазия развивается при повышении фагоцитарной функции селезенки, активации ретикулоэндотелиальной системы на фоне аутоиммунных болезней (ревматоидный артрит, системная красная волчанка, узелковый периартериит).
- Миелопролиферативные болезни. Спленомегалия формируется при злокачественной трансформации костномозговых клеток, что сопровождается их избыточной пролиферацией и нарушением гемопоэза в т. ч. в селезенке. К данным состояниям можно отнести истинную полицитемию, миелолейкоз, миелоидную метаплазию.
- Новообразования различной этиологии. Увеличение органа может быть связано с доброкачественными и злокачественными образованиями селезенки, опухолями кроветворной системы (лимфома, острый и хронический лейкоз) и с метастазированием из других очагов (рак легкого, рак печени).
- Гематологические расстройства. Синдром развивается на фоне повышения функциональной нагрузки на селезенку при наследственных и приобретенных заболеваниях крови (гемолитическая анемия, талассемия, циклический агранулоцитоз и др.).
- Нарушения обмена веществ. Спленомегалия возникает в результате инфильтрации паренхимы макрофагами, липидами или другими метаболитами при приобретённых и наследственных нарушениях обмена веществ (фенилкетонурия, болезнь Вильсона, синдром Зольвегера, гликогенозы и др.).
- Нарушение кровообращения. При нарушении оттока крови по венозному руслу в результате застойных явлений происходит рост сосудистой ткани, увеличивается число эритроцитов, повышается давление в портальной системе, развивается гипертрофия органа. К данному состоянию может привести тромбоз селезеночной вены, перекручивание сосудистой ножки селезенки.
Классификация
В гастроэнтерологии синдром классифицируется в зависимости от этиологии и патогенеза. Выделяют две формы спленомегалии, имеющие различную природу и клинические проявления:
- Воспалительная. Возникает на фоне бактериальной, вирусной, протозойной, грибковой инфекции (острый вирусный гепатит, краснуха, туберкулез, сальмонеллез, малярия и др.). Проявляется яркой клинической картиной и общей интоксикацией организма.
- Невоспалительная. Развивается в результате различных заболеваний неинфекционной природы (анемии, амилоидоз, цирроз печени, лейкозы). В данном случае более выраженными являются симптомы основного заболевания, клинические проявления со стороны селезенки носят стертый характер.
Симптомы спленомегалии
Клиническая картина зависит от исходной патологии, причин и степени увеличения органа. В большинстве случаев на первый план выходят симптомы первичного заболевания. Воспалительные спленомегалии сопровождаются повышением температуры тела до фебрильных значений, тошнотой, рвотой, послаблением стула, выраженной слабостью. Болезненные ощущения часто носят острый режущий характер и локализуются в области левого подреберья.
При невоспалительной этиологии заболевания температура тела нормальная или субфебрильная. Возникает тупая ноющая или давящая боль в левом подреберье слабой интенсивности. Общие симптомы интоксикации отсутствуют или слабо выражены. Синдром спленомегалии сопровождается появлением бледности кожных покровов с синеватым оттенком, снижением аппетита, уменьшением работоспособности. Часто отмечается одновременное увеличение размеров селезенки и печени — гепатоспленомегалия. В этом случае к основным симптомам присоединяется чувство тяжести и распирания в подреберье справа.
Осложнения
К наиболее серьезным осложнениям спленомегалии относится разрыв селезенки. Данное состояние сопровождается массивным кровотечением и приводит к развитию геморрагического шока, а при отсутствии экстренных мер — к летальному исходу. Нарушение функции селезенки может сочетаться с внутриорганным разрушением форменных элементов крови, возникновением гиперспленизма, который сопровождается лейкопенией, анемией, тромбоцитопенией. В результате нарушается свертываемость крови, снижается иммунная функция организма, развивается гипоксия. Данное состояние может привести к жизнеугрожающим последствием (шок, кровотечение).
Диагностика
Первичная диагностика заключается в консультации гастроэнтеролога. Во время физикального осмотра специалист пальпаторно определяет патологически увеличенный орган, перкуторно — изменённую селезеночную тупость. С помощью изучения анамнеза жизни и заболевания врач может предположить причину, повлекшую развитие спленомегалии. Для подтверждения диагноза и проведения дифференциальной диагностики назначают следующие инструментальные исследования:
- УЗИ селезёнки. Позволяет определить размеры и форму органа. Выявляет травмы, воспалительные процессы, новообразования и аномалии развития селезенки.
- Обзорная рентгенография брюшной полости. На снимках определяется увеличение селезенки и смещение близлежащих анатомических структур (желудка, кишечника). При рентгеноскопии селезенка подвижна и участвует в акте дыхания.
- МСКТ брюшной полости. Современный метод исследования, который позволяет получить детальное изображение органа. При локализации первичного заболевания в брюшной полости (опухоль, эхинококковая киста) данный способ помогает определить причину спленомегалии.
- Сцинтиграфия селезенки. С помощью радиоизотопного исследования можно определить функциональное состояние и очаговые изменения селезеночной паренхимы. Одновременно часто проводится сцинтиграфия печени, что может помочь в поиске причины болезни.

КТ органов брюшной полости. Выраженное увеличение селезенки
При ярко выраженной клинической картине с симптомами интоксикации назначают ОАК, биохимический анализ крови, ОАМ. Спленомегалию дифференцируют с доброкачественными и злокачественными образованиями, абсцессом, кистой селезенки.
Лечение спленомегалии
Тактика лечения основана на поиске и устранении причинного заболевания. При инфекционных процессах терапия проводится с учетом возбудителя болезни (антибактериальные, противовирусные, противопротозойные препараты и др.). При аутоиммунной патологии назначают гормональные средства. При гематологических заболеваниях и новообразованиях применяют противоопухолевые препараты, лучевую и химиотерапию, пересадку костного мозга. Воспалительные спленомегалии с выраженными симптомами интоксикации требуют проведения дезинтоксикационной, противовоспалительной терапии. Симптоматически назначают витамины и минеральные комплексы, обезболивающие препараты.
При больших размерах селезенки, некоторых болезнях накопления (амилоидоз, болезнь Гоше и др.), гиперспленизме, тромбозе воротной и селезеночной вен выполняют удаление органа (спленэктомию). Диета при спленомегалии предполагает отказ от жаренных, копченных, консервированных блюд, алкогольных напитков. Рекомендовано сократить употребление сдобной выпечки, грибов, кофе, шоколада, газированных напитков. Следует отдавать предпочтение нежирным сортам мяса (крольчатина, говядина), овощам (перец, капуста, свекла), крупам, фруктам и ягодам (цитрусовые, бананы, яблоки, малина и др.). Из напитков рекомендуется употреблять некрепкий чай, морсы и компоты собственного приготовления.
Прогноз и профилактика
Спленомегалия — синдром, который может свидетельствовать о серьезных заболеваниях и потому требует проведения тщательной диагностики. Дальнейшие перспективы зависят от первоначальной патологии. Прогнозирование последствий заболевания не представляется возможным из-за многофакторности данного состояния. Профилактика заключается в предупреждении развития патологии, которая приводит к формированию спленомегалии. С этой целью рекомендовано ежегодное диспансерное наблюдение, своевременное лечение острых процессов в организме и санация хронических очагов воспаления.
Источник
 Спленомегалия – увеличение селезенки в размерах.
Спленомегалия – увеличение селезенки в размерах.
Само слово происходит из греческого языка и дословно означает «большая селезенка». Это не отдельное заболевание, а серьезный симптом других патологий в организме. Помимо этого, увеличенная селезенка в норме присутствует у 5% полностью здоровых людей.
Селезенка является непарным органом иммунной системы организма, который располагается в левой части брюшной полости и примерно весит 200 грамм. Основной функцией данного органа является исключение чужеродных бактерий, а также потерявших свои способности эритроцитов из кровообращения. При развитии спленомегалии в брюшной полости возникает ощущение сдавленности и довольно часто боль.
Что это такое?
Спленомегалия — патологическое увеличение размеров селезёнки.
Умеренная спленомегалия (умеренное увеличение размеров селезёнки) отмечается при многих инфекционных заболеваниях, при многих аутоиммунных заболеваниях, при гемолитических анемиях, при гемоглобинопатиях, дефектах эритроцитов и тромбоцитов. Для некоторых инфекций, например, для малярии, характерна особенно значительная спленомегалия.
Очень выраженная спленомегалия, при которой селезёнка может достигать поистине гигантских размеров, заполняя собой более половины брюшной полости, наблюдается порой при лейкозах и других гемобластозах. Масса её достигает 6-8кг(при хроническом миелоидном лейкозе).
Распространенность
В норме селезенка не прощупывается при пальпации. Статистические исследования на тему спленомегалии в США показали, что на практике прощупать селезенку можно, по разным данным, у 2–5% популяции.
Считается, что спленомегалии в равной степени подвержены представители всех рас. Однако, у чернокожих жителей эндемичных по малярии стран увеличение селезенки может быть также вызвано присутствие в крови мутантных гемоглобинов S и С.
Отдельно стоит тропическая спленомегалия — увеличение селезенки, которое части случается у туристов, посетивших страны Африки, причем женщины подвержены ей в два раза чаще, чем мужчины.
Классификация
В медицине различают две формы спленомегалии, которые могут проявляться как у взрослых людей, так и у детей:
- воспалительная;
- невоспалительная.
Воспалительная форма недуга развиваться под воздействием глистных инвазий, бактериальных инфекций, из-за инфаркта и абсцесса селезёнки (частая причина прогрессирования). На фоне всего это происходит снижение её основных функций, а также воспаление тканей.
Невоспалительная форма патологии протекает без воспаления тканей. Но происходит снижение иммунокомпетентной и избирательной функции. Предшествуют её развитию аутоиммунные патологии, анемии, недуги органов кроветворения и прочее.
Причины спленомегалии
Успех лечения спленомегалии во многом зависит от того, насколько правильно была диагностирована причина патологии. Увеличение селезенки может быть спровоцировано бактериальными, вирусными, протозойными инфекциями, гельминтами, патологиями других органов и систем.
Основными бактериальными и вирусными инфекциями, вызывающими спленомегалию, считаются:
- Туберкулез селезенки – он имеет скудную клиническую симптоматику и может быть обнаружен в результате цитологического обследования.
- Бруцеллез – опасная инфекция, которая поражает не только селезенку, но и сердце, сосуды, опорно-двигательный аппарат, мочеполовую и нервную системы.
- Вирусные гепатиты – одни из самых распространенных инфекций, поражающих селезенку, печень и желчные пути.
- Краснуха – болезнь вызывает спленомегалию, а также может стать причиной развития сахарного диабета и панэнцефалита.
- Сифилис – поражает внутренние органы, вызывает воспаление лимфатических узлов. Лечение направляется на основной очаг патологии.
В качестве протозойных инфекций, провоцирующих спленомегалию, могут выступать:
- Малярия – инфекционное заболевание, часто встречающееся в тропических странах. Инфекция быстро распространяется и поражает такие важные органы, как сердце, почки, печень, селезенку.
- Токсоплазмоз – опасная инфекция, проявляется сильной интоксикацией организма и поражением лимфатической и нервной системы.
- Лейшманиозинфекционное заболевание, при котором селезенка увеличивается на всю область левой части брюшной полости. Патология крайне опасна, так как быстро прогрессирует, и распространяет по коже большие язвы.
Гельминтозы, приводящие к спленомегалии:
- Шистосомоз – его вызывают кровососущие организмы, которые проникают под кожу и поражают селезенку, кишечник, мочеполовые органы. Заболевание встречается в Азиатских и Ближневосточных странах.
- Эхинококкоз – паразитарная инфекция, которая распространена по всему миру. Заболевание влияет на работу всех органов и систем, что проявляется такими признаками, как сильная интоксикация, резкие боли в области живота, хронические воспаления.
Аутоиммунные заболевания, как причины спленомегалии:
- Ревматоидный артрит – распространенный недуг, который поражает соединительные ткани и оболочки суставов.
- Красная волчанка – опасный и распространенный патологический процесс, дающий сбой в работе иммунной системы, он может поражать внутренние органы, соединительные ткани и даже кожу.
Также стоит отметить, что спленомегалия нередко возникает на фоне таких серьезных заболеваний, как цирроз печени, злокачественные опухоли, закупорки сосудистого русла. Поэтому, если терапевтом было выявлено увеличение селезенки, необходимо пройти полное обследование организма и найти истинную причину спленомегалии.
Симптомы и первые признаки
Поскольку увеличение селезенки выступает проявлением того или иного заболевания, общих симптомов у нее нет. Различают лишь признаки спленомегалии, связанные с двумя ее формами.
1 — проявления при воспалениях:
- высокая температура, вплоть до 40°C;
- острая режущая боль в левом подреберье;
- слабая тошнота;
- иногда рвота и диарея;
- ощутимая болезненность при пальпации левого бока под ребрами.
2 — симптомы спленомегалии без воспаления:
- тянущая, ноющая, невыраженная боль в левом подреберье;
- температура тела остается в норме, а если возрастает, то до 37,5 °C максимум;
- при прощупывании бока болезненность несильная.
Диагностика
Первичная диагностика заключается в консультации гастроэнтеролога. Во время физикального осмотра специалист пальпаторно определяет патологически увеличенный орган, перкуторно — изменённую селезеночную тупость. С помощью изучения анамнеза жизни и заболевания врач может предположить причину, повлекшую развитие спленомегалии. Для подтверждения диагноза и проведения дифференциальной диагностики назначают следующие инструментальные исследования:
- УЗИ селезёнки. Позволяет определить размеры и форму органа. Выявляет травмы, воспалительные процессы, новообразования и аномалии развития селезенки.
- Обзорная рентгенография брюшной полости. На снимках определяется увеличение селезенки и смещение близлежащих анатомических структур (желудка, кишечника). При рентгеноскопии селезенка подвижна и участвует в акте дыхания.
- МСКТ брюшной полости. Современный метод исследования, который позволяет получить детальное изображение органа. При локализации первичного заболевания в брюшной полости (опухоль, эхинококковая киста) данный способ помогает определить причину спленомегалии.
- Сцинтиграфия селезенки. С помощью радиоизотопного исследования можно определить функциональное состояние и очаговые изменения селезеночной паренхимы. Одновременно часто проводится сцинтиграфия печени, что может помочь в поиске причины болезни.
При ярко выраженной клинической картине с симптомами интоксикации назначают ОАК, биохимический анализ крови, ОАМ. Спленомегалию дифференцируют с доброкачественными и злокачественными образованиями, абсцессом, кистой селезенки.
Осложнения
Спленомегалия может привести к разрыву селезенки, а также к осложнению тез заболеваний, на фоне которых произошло увеличение селезенки. В ряде случаев существует угроза развитию гиперспленизма – снижения количества клеток крови, тромбоцитов и лейкоцитов вследствие их разрушения в селезенке.
Лечение спленомегалии
Спленомегалия является не болезнью, а лишь ярким признаком развития каких-либо отклонений в организме. Поэтому целью специалистов является выявление причин, спровоцировавших данное состояние органа.
При обнаружении инфекционных патологий необходимо лечение в условиях стационара. При каких-либо заболеваниях кровеносной системы производится тщательное, длительное исследование крови пациента и всего организма, специалисты составляют сложный план лечения и, скорее всего, в таком случае госпитализация пациента понадобится неоднократно.
Направлять лечение на уменьшение самой селезенки абсолютно бессмысленно, так как если основная причина развития спленомегалии останется не устраненной, указанный орган будет увеличиваться снова и снова.
В зависимости от того какое заболевание послужило причиной развития аномалии, пациенту могут назначаться следующие препараты:
- противоопухолевые – если причиной аномального роста селезенки стали опухоли: «Метотрексат» (лечение лейкозов у взрослых и детей, а также рака молочной железы у женщин), «Брунеомицин» (антибиотик для лечения нейробластомы, опухоли Вильмса и лимфогранулематоза), «Бензотэф» (назначается при раке легкого или молочных желез); «Дегранол» (показан при лимфолейкозе, миелолейкозе и лимфогранулематозе);
- гормональные – с целью снятия воспаления и подавления иммунитета: «Преднизолон» относящийся к глюкокортикоидным препаратам. Принимать его нужно беспрерывно на протяжении от 3 до 6 месяцев (решает специалист в зависимости от ситуации) не превышая дозу 20-40 г в сутки по назначению лечащего врача;
- антибактериальные – когда причиной роста селезенки стали бактериальные инфекции: «Адефовир» при гепатите В; «Хлорохин» и «Пириметамин» при малярии; «Азитромицин» и «Кларитромицин»при мононуклеозе;
- противогрибковые – если причиной спленомегалии стали грибковые заболевания: «Клафоран», «Флуконазол», «Нистатин», «Ампиокс».
Лишь при полноценном избавлении от заболеваний спровоцировавших аномальное увеличение селезенки ее размеры вернуться в нормальные рамки.
Параллельно с лечением основного заболевания, спровоцировавшего спленомегалию, специалисты применяют методы, способствующие уменьшению селезенки до нормальных размеров. С этой целью используют:
- Переливания лейкоцитарной, а также тромбоцитарной масс.
- Медикаментозное лечение – пациенту назначают в зависимости от причины, спровоцировавшей спленомегалию.
В случаях, когда все причины чрезмерного увеличения вышеуказанного органа были устранены, но тем не менее селезенка продолжает активно увеличиваться в размерах, специалисты настаивают на ее удалении. При обнаружении запущенных опухолей также часто рекомендуется оперативное вмешательство с целью удаления селезенки.
Такая процедура может спровоцировать резкое снижение иммунитета у человека, поэтому пациентам, прошедшим через удаление органа обязательно назначается курс антибиотиков и мероприятия, направленные на иммунизацию организма. После перенесенной операции человеку необходимо следить и за ежедневным рационом. В нем должны присутствовать продукты питания, обогащенные витаминами.
Питание
Диета при заболевании селезенки по своему содержанию является идентичной методике питания для людей, страдающих заболеваниями печени. Сама диета считается одним из наиболее эффективных мероприятий, позволяющих восстановить функциональность пострадавшего органа, и способствует предотвращению возникновения рецидивов и новых заболеваний.
| Рекомендуемые продукты | От этого стоит отказаться |
|
|
В целом, такой диагноз, как спленомегалия не так опасен, как его основное заболевание. Следует особо отметить, что в современной медицинской практике было множество случаев, когда даже сильно увеличенная селезенка возвращалась к своим нормальным размерам после проведения комбинированной терапии основной болезни.
Профилактика
Специфической профилактики, которая могла бы уберечь человека от внезапного патологического увеличения селезёнки, на сегодняшний день не существует. Но проводятся различные профилактические мероприятия, которые помогут не допустить развития состояний, провоцирующих спленомегалию:
- регулярная, но умеренная физическая активность;
- отказ от курения и употребления алкогольных напитков;
- вакцинация и прививки;
- регулярное прохождение профилактических осмотров у узких специалистов.
К какому врачу обращаться?
Так как селезенка относится к органам кроветворения, то лечением ее патологий занимается врач-гематолог. Но поскольку боль в левом боку под ребрами и другие проявления спленомегалии могут быть следствием разных болезней, то для начала следует записаться на прием к терапевту, описав подробно ему все симптомы.
После осмотра и изучения результатов основных анализов он направит к более узкому специалисту для дальнейшей диагностики и проведения лечения.
Источник


