Стимуляторы желчеотделения и секреции поджелудочной железы
Средства, регулирующие функцию поджелудочной железы
1.Диагностические средства — секретин, холецистокинин.
2. Средства, усиливающие секрецию — кислота хлористоводородная разведенная.
3. Средства заместительной терапии — панкреатин, панзинорм, фестал.
4. Средства, угнетающие секрецию — М-холиноблокаторы, антацидные средства.
5. Ингибиторы протеолитических ферментов — апротинин.
Вещества, усиливающие секрецию поджелудочной железы
К этим группам относятся диагностические и лечебные средства, включая средства заместительной терапии.
С диагностической целью назначают гастрин, гистамин, экстрактивные вещества. Если причиной пониженной секреции являются функциональные нарушения, указанные вещества существенно увеличивают отделение желудочного сока. При органических поражения слизистой оболочки желудка этого не происходит. В данном случае лучшим диагностическим средством является гастрин. Он образуется в антральной части желудка (при приёме пищи), затем всасывается в кровь и поступает к железам фундальном части желудка, усиливая их секрецию. По активности он во много раз превосходит гистамин и действует избирательно на железы желудка. Оказывает также стимулирующее влияние на паракринные клетки типа энтерохромаффиноподобных или тучных клеток, что вызывает высвобождение из них гистамина. Гастрин состоит из двух п/п (1 и 2), каждый из которых включает 17 аминокислот.
Гастрин, как и гистамин, увеличивает выделение соляной кислоты и пепсиногена. Повышает продукцию внутреннего фактора Касла. Стимулирует также секрецию поджелудочной железы и желчеобразование.
В медицинской практике используют синтетических фрагмент гастрина, состоящий из остатков 5 аминокислот – пентагастрин.
Гистамин – стимулирует гистаминовые Н2-рецепторы желудка, повышает количество желудочного сока и его кислотность. Спектр действия его широк. Он снижает АД, увеличивает проницаемость сосудов, тонизирует мышцы бронхов и кишечника. Чтобы эти явления не возникали, предварительно вводят один из противогистаминных препаратов, блокирующих гистаминовые Н1-рецепторы (димедрол, дипразин, диазолин). Они устраняют все эффекты гистамина, кроме стимуляции желудочной секреции.
Лечебные средства – минеральные воды.
Средства заместительной терапии – натуральный и искусственный желудочный сок, пепсин и кислоту соляную разведённую.
Секрецию поджелудочной стимулируют гормоны кишечника секретин (пептид из 27 остатков) и в меньшей степени холецистокинин. Их получают из слизистой оболочки 12 кишки свиней и синтетическим путём. Применяют с диагностической целью. Вводят внутривенно.
При недостаточности функции поджелудочной для заместительной терапии используют панкреатин. Это — порошок из высушенных поджелудочных желёз убойного скота. Ферментный препарат, содержит трипсин и амилазу. Применяется при хронических панкреатитах, энтероколитах. Назначают перед едой внутрь (запивать щелочной водой – боржоми).
При некоторых состояниях используют средства, угнетающие секрецию поджелудочной железы, например при остром панкреатите.
Вещества, ослабляющие секрецию поджелудочной железы
1.Средства, блокирующие гистаминовые Н2-рецепторы: ранитидин, фамотидин, циметидин.
2.Ингибиторы протонового насоса: омепразол.
3.Блокирующие холинорецепторы: а)м-холиноблокаторы неизбирательного действия (атропина сульфат); б) средства, блокирующие м1-ХР: пирензепин; в) ганглиоблокаторы (пирилен, бензогексоний).
4.Простагландины: мизопростол.
Блокаторы гистаминовых рецепторов – обладают выраженной активностью. Производные гистамина. Гистаминовые Н2-рецепторы связаны с аденилатциклазой. При возбуждении гистамином Н2-рецепторов происходит повышение содержания внутриклеточного цАМФ. В париетальных клетках слизистой оболочки желудка это сопровождается повышением их секреторной активности. Эти вещества являются конкурентными антагонистами гистамина. Их наиболее выраженный эффект связан с влиянием на секрецию желёз слизистой оболочки желудка. Действуют они на гистаминовые Н2-рецепторы париетальных клеток и уменьшают вызванную различными раздражительями секрецию соляной кислоты. Уменьшается объём желудочного сока. Обладают низкой липофильностью и в ЦНС проникают плохо. Выделяются в неизменённом виде, почками. Применяют при язве 12-кишки и желудка, при гипергистринемии, пептическом эзофагите, эрозивном гастрите, дуодените.
Холецистокинин, панкреатин, апротинин, овомин.
Ранитидин (зантак) — высоко блокирующая активность и избирательность действия в отношении гистаминовых Н2-рецепторов в сочетании с низкой токсичностью. Хорошо всасывается из ЖКТ. Незначительно влияет на активность микросомальных ферментов печени. Хорошо проходит через плаценту, при назначении внутрь в небольших количествах обнаруживается в спинномозговой жидкости. Хорошо переносится. Побочные эффекты: головная боль, утомляемость, кожные сыпи, понос или запор.
Ранитидинвисмутцитрат (пилорид) – блокатор Н2-гистаминовых рецепторов и высокая бактерицидная активность в отношении Helicobacter pylori.
Фамотидин (квамател) активнее ранитидина, действует более продолжительно. Антиандрогенное действие отсутствует.
Омепразол —производное замещённого бензимидазола. Снижает кислотность желудочного сока. Противоязвенный препарат, угнетающий функцию протонового насоса париетальных клеток желудка. При нейтральной рН неэффективен. В кислой среде канальцев париетальных клеток он превращается в активный метаболит сульфенамид, который необратимо ингибирует мембранную Н, К – АТФазу. Т.о., он является пролекарством. Эффективно подавляет базальную и др. секрецию хлористоводородной кислоты. Снижает общий объём желудочной секреции и угнетает выделение пепсиногена. Имеет гастропротекторную активность. Продукцию внутреннего фактора Касла не изменяет. Быстро всасывается. Назначают при язве 12 кишки, желудка, язвенном пептическом эзофагите, при синдроме Золлингера-Эллисона. Хорошо переносится, быстро биотрансформируется. Возможны головная боль, диарея, тошнота и др. Обычно бывает компенсаторная гипергастринемия.
Пантопразол – ингибитор протонового насоса. Как омепразол…
Пирензепин — блокирует м1-холинорецепторы. Это трициклическое соединение, производное бензодиазепина. Не проходит через гематоэнцефалицеский барьер. Он блокирует м1-холинорецепторы энтерохромаффинных клеток и парасимпатических ганглиев желудка. Угнетает базальную и вызванную специфическими раздражителями секреции хлористоводородной кислоты и пепсиногена. Вызывает также снижение высвобождения гастрина в ответ на пищевое раздражение. Повышает устойивость слизистой оболочки желудка к повреждению (гастропротекторное действие). Немного снижает секрецию слюнных желёз. Из ЖКТ всасываетс янеполно. Около 10% связывается с белками плазмы крови. Через гематоэнцефалический барьер и плаценту не проходит. Выделяется почками и с желчью.
ПАНКРЕАТИН (Раncreatinum).
Ферментный препарат из поджелудочных желез убойного скота.
Содержит главным образом трипсин и амилазу. Трипсин в тонкой кишке расщепляет белки, а амилаза гидролизует крахмал.
Применяют при ахилии, хронических панкреатитах с недостаточной функцией поджелудочной железы, при расстройствах пищеварения, связанных с заболеваниями печени и поджелудочной железы, анацидном и гипацидном гастрите, хронических энтероколитах.
Назначают внутрь в виде порошка или таблеток 3 — 4 раза в день. Порошок принимают перед приемами пищи и запивают щелочным раствором (боржомом или раствором натрия гидрокарбоната).
Таблетки принимают во время еды или сразу же после нее, не раскусывая.
Курс лечения составляет от 4 — 6 нед до 2 — 3 мес и более.
Препарат обычно хорошо переносится, но могут наблюдаться аллергические реакции.
Рвотные и противорвотные средства.
infopedia.su не принадлежат авторские права, размещенных материалов. Все права принадлежать их авторам. В случае нарушения авторского права напишите сюда…
Источник
пищи
—
трипсина и химотрипсина, а прием жирной
пищи вызывает секрецию сока с более
высокой его липолитической активностью.
Прием
одинаковой по характеру пищи длительное
время оказывает выраженное влияние на
деятельность поджелудочной железы.
Это влияние в основном состоит в
приспособлении количества и ферментного
состава сока к преобладающему
питательному веществу в рационе
питания человека и животного. Так,
преобладание белков повышает выделение
в составе панкреатического сока протеаз,
преимущественно углеводное питание
увеличивает выделение с соком амилазы,
а большое количество жира в рационе
снижает объем поджелудочной-секреции
и увеличивает содержание липазы в соке.
Секреция
поджелудочной железы регулируется
нервными и гуморальными механизмами.
И. П. Павлов в хронических и острых
опытах показал, что раздражение
блуждающего нерва обусловливает
выделение небольшого количества
поджелудочного сока, богатого ферментами.
Начальная
секреция поджелудочной железы вызывается
видом, запахом пищи и другими раздражителями
(условнорефлекторные
сигналы),
а также жеванием и глотанием
(безусловнорефлекторнЫе
сигналы).
При этом нервные сигналы, формирующиеся
в рецепторах полости рта и глотки,
достигают продолговатого мозга и затем
эфферентные влияния по волокнам
блуждающего нерва поступают к железе
и вызывают ее секрецию.
‘
У
человека, с фистулой поджелудочного
протока наблюдали.выделение
панкреатического сока через
2—3
мин после того, как ему говорили о пище,
которую дадут. Возбуждение
панкреатической секреции в данном
случае происходило условнорефлекторным
путём.
Симпатические
волокна, иннервирующие поджелудочную
железу, тормозят ее секреторную
активность. Поэтому после перерезки
чревных нервов у собак поджелудочная
секреция увеличивается. Симпатические
влияния, кроме того, имеют для железы
трофическое значение
—
они изменяют реактивность железы по
отношению к другим воздействиям,
усиливают синтез органических веществ
в ней.
Торможение
панкреатической секреции наблюдается
при раздражении многих центростремительных
нервов, при болевых реакциях, во время
сна, при напряженной физической и
умственной работе.
В
стимуляции панкреатической секреции
прямые нервные влияния имеют меньшее
значение, чем гуморальные.
Ведущее значение в гуморальной регуляции
секреции поджелудочной железы принадлежит
гастроинтестинальным гормонам
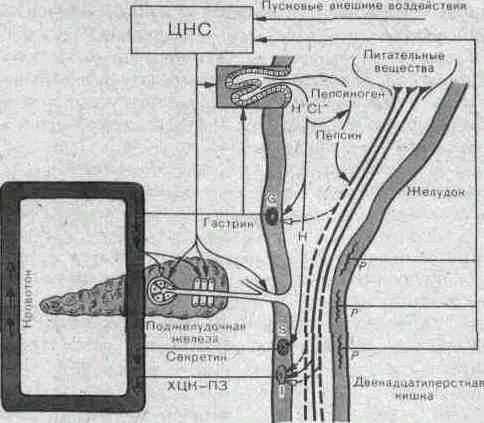
(рис.
187).
В
лаборатории И. П. Павлова было установлено,
что введение соляной кислоты в
двенадцатиперстную кишку вызывает
обильную секрецию поджелудочного сока.
В
1902
г. Бейлис и Старлинг показали, что
солянокислая вытяжка слизистой оболочки
двенадцатиперстной кишки, введенная
внутрйвенно, стимулирует поджелудочную
секрецию. Образующееся под влиянием
соляной кислоты в двенадцатиперстной
кишке вещество они назвали гормоном
секретином.
Секретин
вызывает выделение большого количества
поджелудочного сока, богатого
бикарбонатами, но бедного ферментами,
так как почти не действует на клетки
ацинусов, секретирующие ферменты.
Вторым
гормоном, усиливающим секрецию
поджелудочной железы, является
холецистокинин-панкреозимин.
Сначала считали, что это два разных
гормона. Один из них ‘(панкреозимин)
стимулирует секрецию поджелудочной
железы, а другой (холе-цистокин)
—
выход желчи в двенадцатиперстную кишку.
Теперь доказано, что это один гормон,
вызывающий несколько эффектов. В
наибольшей мере стимулируют высвобождение
этого гормона продукты начального
гидролиза пищевого белка и жира, а также
некоторые
аминокислоты. Стимулируют высвобождение
холе-цистокинина-панкреозимина соляная
кислота и углеводы.
Холецистокинин-панкрео-зимин
действует преимущественно на
панкреоциты ацинусов .поджелудочной
железы, поэтому выделяющийся в ответ
на действие этого гормона сок богат
ферментами. Одновременное влияние
на железу секретина и
холе-цистокинина-панкреозимина во время
приема пищи усиливает друг друга.
Рис.
187.
Регуляция секреции поджелудочной
железы.
I3
—
интерорецепторы;
G
—
гастринпродуцирующие клетки;
S
—секретинпродуцирующие
клетки:
1 —
холециетокинин-панкреози-мин (ХЦК-ПЗ)
-продуцирующие клетки;
Секреция
поджелудочной железы, усиливается’
также га-стрином,
серотонином, инсулином, бомбезином,
субстанцией П, солями желчных кислот.
Тормозят выделение поджелудочного
сока глюкагон,
кальцитонин, ЖИП, ПП, соматостатин. ВИП
может
возбуждать и тормозить панкреатическую
секрецию. Эффекты гормонов частично
опосредуются через их влияние на
желудочную секрецию:
с
усилением ее более кислое содержимое
поступает в двенадцатиперстную кишку
и посредством ее гормонов повышает
панкреатическую секрецию.
Нервные
влияния при приеме пищи обеспечивают
лишь пусковые
воздействия на железу,
а в коррекции панкреатической секреции
большую роль играют гуморальные
механизмы. Действие гормонов на железу
более выражено при сохраненной ее
иннервации, что подчеркивает единство
нервных и гуморальных механизмов
регуляции поджелудочной секреции.
Стимуляторы секреции поджелудочной
железы усиливают ее кровоснабжение,
что немаловажно для поддержания функции
железы на высоком уровне достаточно
длительное время.
Фазы
панкреатической секреции при стимуляции
ее приемом пищи те же, что и для желудочной
секреции, однако более выражены
гормональные влияния на поджелудочную
железу, особенно в кишечную фазу.
Источник
Проферменты
и ферменты поджелудочной железы
синтезируются рибосомами ацинарных
клеток и сохраняются в них в виде гранул.
В период пищеварения они выделяется в
ацинарные протоки и разбавляются в них
водой, содержащий электролиты. В протоках
анионы хлора обмениваются на гидрокарбонат
анионы. Поэтому гидрокарбонат натрия
накапливается в соке. Этот процесс в
клетках протоков происходит с участием
карбоангидразы и активного транспорта.
Регуляция
панкреатической секреции осуществляется
рефлекторными и гуморальными механизмами.
Но главными являются гуморальные.
Выделяют три фазы поджелудочной секреции.
1.Сложнорефлекторная
фаза. Она запускает секрецию сока.
Включает условно-рефлекторный и
безусловно-рефлекторный периоды.
сокоотделение начинается через 2-3 минуты
после начала приема пищи. Это связано
с воздействием условно-рефлекторных
факторов на рецепторы зрительной,
слуховой и обонятельной сенсорных
систем. При воздействии пищевых масс
на механо-, термо- и вкусовые рецепторы
полости рта и глотки включаются
безусловно-рефлекторные механизмы.
Нервные импульсы от рецепторов поступают
в секреторный центр продолговатого
мозга. От него по эфферентным волокнам
вагуса они идут к ацинарным клеткам.
Симпатические нервы тормозят секрецию.
2.Желудочная
фаза. Начинается с момента поступления
пищевого комка в желудок. Он также
раздражает механо- и хеморецепторы
желудка, импульсы от которых идут в
центр секреции. Затем по вагусу к
поджелудочной железе. Наиболее сильными
рефлекторными стимуляторами секреции
панкреатического сока в эту фазу являются
соляная кислота, продукты гидролиза
жиров и углеводов. Возбуждает секрецию
и вырабатывающийся в желудке гастрин.
3.Кишечная
фаза. Развивается после поступления
химуса в двенадцатиперстную кишку.
Рефлекторные механизмы в этой фазе
играют незначительную роль. Соляная
кислота, содержащаяся в химусе, вызывает
выделение S-клетками слизистой
двенадцатиперстной кишки гормона
секретина (Долинский и Попельский, 1898
г. Бейлисс и Старлинг, 1902 г.). Секретин
значительно усиливает поступление из
эпителиальных клеток в протоки
гидрокарбонат анионов. В результате
выделяется большое количество сока
богатого гидрокарбонатом натрия.
Одновременно соляная кислота стимулирует
образование I-клетками кишки гормона
холецистокинина-панкреозимина (ХЦК-ПЗ).
Он вызывает высвобождение проферментов
из гранул ацинарных клеток, а поэтому
их выделение в сок. Кроме того
панкреатическую секрецию в этой фазе
усиливают вазоактивный интестинальный
пептид (ВИП), серотонин, инсулин. Тормозящее
влияние на выделение поджелудочного
сока оказывают глюкагон, желудочный
ингибирующий пептид (GIP) и соматостатин.
В
лаборатории И.П. Павлова было установлено,
что наибольший объем сока выделяется
на углеводы, т.е. белый хлеб, а меньше
всего на жиры. Т.е. жиры тормозят секрецию.
122. Функции печени. Методы изучения ее функций.
Из
всех органов печень играет ведущую роль
в обмене белков, жиров, углеводов,
витаминов, гормонов и других веществ.
Ее основные функции:
1.Антитоксическая.
В ней обезвреживаются токсические
продукты, образующиеся в толстом
кишечнике в результате бактериального
гниения белков — индол, скатол и фенол.
Они, а также экзогенные токсические
вещества (алкоголь), подвергаются
биотрансформации. (Экк-Павловское
соустье).
2.Печень
участвует в углеводном обмене. В ней
синтезируется и накапливается гликоген,
а также активно протекают процессы
гликогенолиза и неоглюкогенеза. Часть
глюкозы используется для образования
жирных кислот и гликопротеинов.
3.В
печени происходит дезаминирование
аминокислот, нуклеотидов и других
азотсодержащих соединений. Образующийся
при этом аммиак нейтрализуется путем
синтеза мочевины.
4.Печень
участвует в жировом обмене. Она преобразует
короткоцепочечные жирные кислоты в
высшие. Образующийся в ней холестерин
используется для синтеза ряда гормонов.
5.Она
синтезирует ежесуточно около 15 г
альбуминов, 1-
и 2-глобулины,
2-глобулины
плазмы.
6.Печень
обеспечивает нормальное свертывание
крови. 2-глобулинами
являются протормбин, Ас-глобулин,
конвертин, антитромбины. Кроме того ею
синтезируется фибриноген и гепарин.
7.В
ней инактивируются такие гормоны, как
адреналин, норадреналин, серотонин,
андрогены и эстрогены.
8.Она
является депо витаминов А, В, D, E, K.
9.В
ней депонируется кровь, а также происходит
разрушение эритроцитов с образованием
из гемоглобина билирубина.
10.Экскреторная.
Ею выделяются в желудочно-кишечный
тракт холестерин, билирубин, мочевина,
соединения тяжелых металлов.
11.В
печени образуется важнейший пищеварительный
сок — желчь.
В эксперименте желчеобразование и
желчевыведение исследуются в хронических
опытах путем наложения фистулы общего
желчного протока или пузыря. В клинике
для исследования желчевыделения
используют дуоденальное зондирование,
рентгенографию с введением в кровь
рентгеноконтрастного вещества билитраста,
ультразвуковые методы. Белковообразовательную
функцию печени, ее вклад в жировой,
углеводный, пигментный обмены изучают
путем исследования различных показателей
крови. Например определяют содержание
общего белка, протромбина, антитромбина,
билирубина, ферментов.
Наиболее
тяжелыми заболеваниями являются гепатиты
и цирроз печени. Чаще всего гепатиты
являются следствием инфекции (инфекционные
гепатиты А, В, С) и воздействия токсических
продуктов (алкоголь). При гепатитах
поражаются гепатоциты и нарушаются все
функции печени. Цирроз это исход
гепатитов. Самым частым нарушением
желчевыделения является желчно-каменная
болезнь. Основная масса желчных камней
образована холестерином, так как желчь
таких больных перенасыщена Ими.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник

