Трясет от поджелудочной железы
Расскажем о проявлениях заболеваний поджелудочной железы, позволяющих заподозрить болезнь и вовремя обратиться к врачу. Нужно знать, что внешние симптомы и жалобы при разных формах поражения органа могут быть очень похожими. Только врач способен установить верный диагноз после осмотра, получения данных лабораторных анализов и инструментальных исследований.
Болезни, поражающие поджелудочную железу, делятся на несколько групп:
- пороки развития;
- травмы и повреждения;
- воспалительные процессы;
- паразитарные болезни;
- камни;
- кисты;
- свищи;
- нарушения кровообращения;
- профессиональные заболевания;
- опухоли.
Острый панкреатит
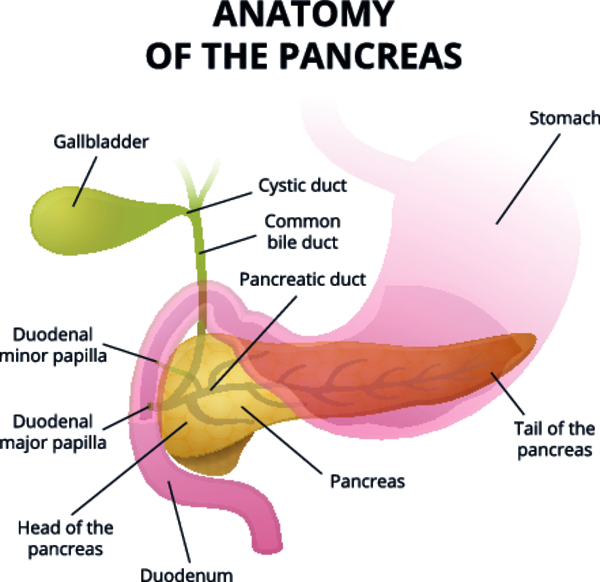
Поражение поджелудочной железы, возникающее остро, сопровождающееся воспалением и некрозом ее тканей, называется острым панкреатитом. Болезнь начинается внезапно и быстро прогрессирует, приводя к тяжелому состоянию больного.
Появляются признаки «острого живота»:
- интенсивные жгучие, давящие боли в области пупка, в левом подреберье, часто опоясывающие, облегчающиеся в коленно-локтевом положении;
- повторяющаяся неукротимая, мучительная рвота, не вызывающая облегчения у больного;
- запор и вздутие живота;
- лихорадка, слабость, отсутствие аппетита, головная боль.
При осмотре можно увидеть сухой, обложенный налетом язык. Пальпация (прощупывание) живота очень болезненна. Мышцы брюшной стенки в начале процесса мягкие, но затем они становятся напряженными и препятствуют глубокой пальпации. Кал в результате нарушения переваривания жиров становится грязно-серого цвета, приобретает жирный блеск, неприятный запах, жидкую консистенцию.
При тяжелом течении болезни, когда ферменты разрушенной железы поступают в кровеносное русло, появляются синюшные пятна и кровоизлияния на коже брюшной стенки, возле пупка, на ягодицах. Возможно резкое снижение артериального давления, нарушение сознания (коллапс).
Иногда развивается психоз: больной возбужден, суетлив, у него дрожат руки, появляются эпизоды затемненного сознания и галлюцинации, а затем он впадает в стопор, почти не реагируя на внешние раздражители.
При обширном некрозе поджелудочной железы смерть больного может произойти даже в первый день болезни. Поэтому если после приема жирной или острой пищи в сочетании с алкоголем (особенно сладкими напитками наподобие ликеров) у человека появляются боли в животе, нужно немедленно обращаться к врачу.
Хронический панкреатит
Тяжелый острый панкреатит может перейти в хроническую форму. Это заболевание также часто сопровождает желчнокаменную болезнь, холецистит, язвенную болезнь желудка. Для него характерны обострения длительностью до 3 дней.
Боль располагается в верхней трети живота и под левым ребром. Часто она опоясывающая, то есть распространяется через левый бок в спину (это характерный признак болезней поджелудочной железы). Когда боли ощущаются вокруг пупка, то они могут иррадиировать («отдавать») в бедро или пах.
Неприятные ощущения могут быть сильнее в положении пациента на спине. Если больной сидит, наклонившись вперед, боль может отступать. Такое вынужденное положение довольно характерно для обострения панкреатита. Болезненность уменьшается и в коленно-локтевой позе. Болевой синдром постоянный, усиливается после приема горячей или холодной, жирной, кислой и острой пищи, алкоголя. Иногда любая еда вызывает усиление неприятных ощущений.
Пациент жалуется на диспептические расстройства. Они включают подташнивание, урчание и ощущение переливания в кишечнике, его вздутие. Больной испытывает отвращение к жирной пище. В тяжелых случаях, когда выработка ферментов сильно нарушена, появляются поносы. Испражнения при этом обильные, с жирным блеском, неестественным запахом. После смывания на поверхности унитаза остаются жирные следы.
Появляется многократная рвота. Снижается масса тела. Характерно отсутствие аппетита, что крайне неприятно для пациента. Диспепсия вначале наблюдается лишь периодически, при обострениях, а затем становится постоянной.
Дальнейшее развитие болезни сопровождается усиливающейся слабостью, снижением работоспособности. Иногда развиваются психические расстройства: возбуждение, агрессивность.
При сдавлении поджелудочной железой желчного протока возникает желтушная окраска кожи и склер, зуд, обесцвечивание каловых масс и мочи.
При обширном поражении возникают признаки сахарного диабета: жажда, частое мочеиспускание, потливость.
Если хронический панкреатит не лечить, впоследствии разовьются его осложнения: кисты и абсцессы (гнойники) железы, вторичный сахарный диабет.
Рак поджелудочной железы
Злокачественная опухоль – одно из самых тяжелых поражений поджелудочной железы. Поэтому важно знать о симптомах болезни, чтобы вовремя обратиться за помощью.
Вначале рак ничем себя не проявляет. Постепенно появляются неспецифичные симптомы, напоминающие признаки гастрита, панкреатита, холецистита, например, болезненность в верхней трети живота и правом подреберье. Они иррадиируют в спину, усиливаются в положении лежа на спине.
Затем появляются выраженные болевые ощущения в верхних отделах живота. Одновременно появляются признаки сдавления окружающих органов: желтуха, кожный зуд, тошнота и рвота. Если опухоль прорастает панкреатический проток, возникают запоры, поносы, выделение жира с калом, быстрое снижение массы тела.
Больной жалуется на слабость, отсутствие аппетита, плохое самочувствие, депрессию. Обычные лекарства «от панкреатита» не приносят ему облегчение.
Опухоль тела и хвоста железы сопровождается сильной болью в пояснице или эпигастрии, резким снижением массы тела, развитием сахарного диабета. Довольно специфично появление мигрирующего тромбофлебита – воспаления вен. При этом на нижних конечностях появляются участки покраснения и отека кожи, болезненных извитых вен.
Диагноз на ранних этапах представляет трудности, однако при использовании современной техники (например, магнитно-резонансной томографии) шанс выявить опухоль возрастает. Чем раньше врачи выполнят операцию, тем выше вероятность благоприятного исхода болезни.
К какому врачу обратиться
Лучше всего осведомлен о болезнях поджелудочной железы врач-гастроэнтеролог. Однако сначала можно посетить терапевта или семейного врача для предварительной диагностики. По их направлению пациенту проведут УЗИ панкреато-билиарной зоны, возьмут общий и биохимический анализы крови.
Загрузка…
Посмотрите популярные статьи
Источник
Симптомы подергивания и пульсации в области желудка многими докторами рассматриваются признаком заболевания. Такая симптоматика может проявляться в любом возрасте, даже у здоровых людей. Пульсация не представляет угрозы для жизни, когда она вызвана физическими нагрузками или при сидении в одной позе на протяжении длительного периода времени. В других случаях подергивание свидетельствует, что в организме происходит патологический процесс.
Особенности проявления пульсации
Поджелудочная железа является одним из главных органов пищеварительной системы. От нее зависит правильность работы желудка и кишечника. Поэтому стоит уделять большое внимание ее состоянию. В зависимости от пульсации можно определить причину, которая спровоцировала у пациента расстройство. При наличии проблем с поджелудочной железой дерганье ощущается с правой стороны, при этом может смещаться ближе к центральной части живота. Пульсация желудка происходит в левой части от средней линии. Когда у больного происходит пульсация по центру, это говорит о проблемах с кишечно-пищеварительным трактом. Но это также является признаком увеличения внутренних сосудов, то есть, спровоцирован синдром аневризма. Такая патология является весьма серьезной, и приступы дергания не прекращаются. В таком случае не обойтись без медицинской помощи. Когда пульсация происходит после сильного физического напряжения, то можно не обращаться к врачу. Это вполне нормальный симптом в такой ситуации. Достаточно сделать легкий массаж и пульсация сама пройдет.

Причины пульсации в поджелудочной железе
Факторы развития патологии могут быть самыми разнообразными, чаще всего они спровоцированы расстройствами желудочно-кишечного тракта. Дискомфортное ощущение возникает при длительном голодании. Спазмы появляются в диафрагме и передаются в поджелудочную железу. Чтобы нормализовать состояние достаточно полноценно покушать и боль пройдет. Пульсация и дергание в поджелудочном органе возникает у женщин, которые находятся в стадии беременности. Признак часто наблюдается в первом триместре, это связано с перестройкой внутренних органов и поджелудочная железа не является исключением. Таким способом организм производит подготовку к родовому процессу. У некоторых беременных симптом проходит, а у других сохраняется до момента родов. Физические нагрузки и нахождение туловища в одной позе вызывает дергание, но не воспринимается серьезной патологией. И устраняется полноценным отдыхом, за время которого мышечная система принимает привычную форму. Как нестранно, но приступ икоты влияет на появление дергания. Это происходит за счет спазмов в диафрагме, и они постепенно смещаются в сторону эпигастрии.
Симптомы расстройства в поджелудочной железе могут возникнуть у людей, которые имеют высокий рост, а телосложение худощавое. Обусловлено это тем, что аорта расположена близко к органу. В такой ситуации приступ пульсации считается в пределах нормы. Когда неприятное ощущение спровоцировано неправильным рационом питания, стоит обратиться к врачу. Некоторые люди не задумывается над тем, что потребляют неправильную еду, тем самым нарушая обменные процессы в желудке и кишечнике. Переедание является фактором недуга, так как пищеварение не способно быстро усваивать большой объем продуктов питания. Также это оказывает негативное влияние на поджелудочную железу, которой приходится в активной форме расщеплять ферменты.
Когда пульсация возникает в области поджелудочной железы, то это может быть симптомом патологического состояния. Дискомфорт возникает при следующих болезнях:
- уменьшение или твердость брюшной аорты;
- аневризм — развивается за брюшной стенкой поджелудочной. Сопровождается другой симптоматикой – это вздутие, тошнота, отрыжка и постоянные болевые ощущения в области живота;
- изменения в стенках мягких тканей сосудов. При их сужении, повышается артериальное давление и человек чувствует, как у него пульсирует в области поджелудочной;
- нарушение функционирования ЦНС любого характера;
- различные болезни печеночной системы — это цирроз, гепатит, холестаз;
- злокачественные раковые опухоли. Неприятные ощущения возникают в верхней части брюшного органа;
- гастрит – характер заболевания не имеет значения, пульсация проявляется при острой и хронической форме;
- панкреатит – пульсирует в верней зоне брюшной полости. У больных расстройство сопровождается болями в животе, также на этом фоне возникает тяжесть и нарушаются процессы дефекации.

Что делать, когда пульсирует в области поджелудочной железы
Если неприятное ощущение появилось впервые, то лучше не принимать никаких мер. Это может быть единичный случай, который спровоцирован эмоциональным стрессом, или любым перенапряжением. Ведь организм человека устроен таким образом, что все системы в нем взаимосвязаны. Стрессовая ситуация, депрессия, хроническая усталость эти психические расстройства проявляются в виде пульсации или дергания в поджелудочной железе. При эмоциональном перенапряжении для снятия симптоматики назначаются седативные медикаментозные средства. Они помогают расслабиться и успокоиться, тем самым уходит дискомфорт.
Если пульсация повторяется или не прекращается, то требуется обратиться к врачу. Не рекомендуется применять самолечение, в первую очередь нужно установить причину возникновения симптома. Для этого проводится полное обследования организма. Только поле всех исследований врач делает вывод и ставит диагноз. И на основе всех данных составляет курс лечения.
Важно. Терапия назначается в зависимости от патологии или фактора, который спровоцировал развитие пульсации в области поджелудочной железы.
Диагностика симптома пульсации
Когда дергается в поджелудочной железе, и симптом не исчезает при домашнем лечении, то необходимо пройти комплекс диагностических мер. Для выявления причин пульсации могут использоваться следующие методы обследования:
- сдача анализов крови, мочи, кала на лабораторное исследование;
- МРТ – безопасная диагностика, при которой больной не получает рентгеновского облучения. А врач имеет полные сведения клинической картины;
- компьютерная томография;
- рентгенография – не может назначаться часто, из-за неблагоприятного воздействия на организм;
- ультразвуковое исследование органов пищеварительного тракта – самый эффективный способ установить причину расстройства поджелудочной железы.

После того, как врач получает всю информацию о состоянии здоровья пациента, то назначается терапия. Она может состоять из рекомендаций по режиму питания, а также назначения различных медикаментозных средств. В том случае, если эти исследования не помогли установить истинную причину дискомфорта, то доктор дает направление к другим специалистам, например, кардиолог, невропатолог, терапевт. Так как признаки пульсации не связаны с гастроэнтерологическим расстройством.
Профилактические мероприятия по предотвращению пульсации
Профилактика дискомфортного состояния в поджелудочной железе напрямую зависит от синдрома. Если пульсация возникла на фоне расстройства пищеварительного тракта, а именно болезнь панкреатит, то врачи назначают прием лекарственных средств. Для нормализации состояния подходит Мезим или Креон. При возникновении симптома пульсации на фоне эмоционального стресса или хронической усталости, то требуется устранить раздражающий фактор. Принять лекарственные средства на растительной основе. Они помогут расслабиться и полноценно отдохнуть. И симптом пройдет самостоятельно.
Если дерганье возникает на фоне вздутия живота, то можно принять медикамент Эспумизан. Он эффективно устраняет причины недомогания в пищеварительной системе. Чаще всего улучшение наблюдается после одного дня приема препарата. При болезни гастрит, которое сопровождается пульсацией и дерганьем, больному рекомендуется принять медикаментозное средство, которое позволить снизить показатель соляной кислоты в поджелудочной железе.
Важно. Довольно действенным препаратом является Гастал, который помогает справиться с повышенной кислотностью в организме.
Предотвратить любой патологический процесс можно, если следить со своим здоровье и вести правильный образ жизни. Многие нарушения в поджелудочной железе связаны с неправильным рационном питания. По этой причине человеку требуется держать правильный рацион питания. Желательно перестать курить и употреблять спиртное, это разрушает стенки органа. При первых признаках недуга следует пройти обследование. При соблюдении всех рекомендаций доктора, возможно быстро и эффективно устранить недомогание.
Источник
Обычное переедание, злоупотребление алкоголем и множество других факторов могут вызвать панкреатит. Такая дисфункция поджелудочной железы – одна из самых распространенных причин обращения к гастроэнтерологу. Что собой представляет панкреатит, и какие причины его возникновения? Нужна ли диета в такой ситуации, и какой она должна быть? Ответы на вышеуказанные вопросы и другую полезную информацию по теме можно найти в этой статье.
Панкреатит является воспалительно-дистрофическим заболеванием поджелудочной железы, которое протекает в острой либо хронической форме.
Коды, согласно МКБ-10:
К86.0 – при алкогольной форме патологии;
К86.1 – инфекционный, рецидивирующий, неясной этиологии.
Панкреатит: основные причины и возможные осложнения
Помимо гастрономической несдержанности, о которой уже упоминалось выше, факторами, провоцирующими первичную форму заболевания, могут быть:
- дисфункция обмена кальция в организме и ЖКБ;
- злоупотребление алкоголем (в 70% случаев чревато хроническим воспалением ПЖ);
- курение;
- прием антибиотиков и некоторых других лекарственных средств;
- травмы брюшной полости.
Болезнь нередко передается «по наследству».
Несвоевременное обращение к доктору и отсутствие своевременной терапии чревато:
- нарушением обмена веществ;
- образованием кисты;
- развитием сахарного диабета;
- онкопатологией.
Симптомы панкреатита
Клиническая картина заболевания отличается разнообразными проявлениями. Специалисты отмечают даже гипердиагностику недуга. В 70 случаях из 100 обращений предварительные выводы врачи делают на основе лишь жалоб больного и клинического обследования. Но, как правило, «страхуются», назначая: КТ или УЗИ органов брюшной полости, лабораторные исследования (определение глюкозы и амилазы крови, копроскопия, фекальная эластаза).
По отношению к панкреатиту вместо понятия «симптомы» более уместно использовать термин синдром, подразумевающий проявления болезни с единым патогенезом.
В наиболее общем виде, можно выделить 7 синдромов, сопровождающих это заболевание.
- Боль – является признаком панкреатита в 100% случаев. Подавляющая часть пациентов отмечает неприятные ощущения, появляющиеся через 15-25 минут после приема пищи, обычно в эпигастрии и/или левом подреберье. Изредка жалуются на боли вокруг пупка или «высокие» (в грудной клетке).
- Аллергический синдром — крапивница, риносинусопатия, экзема.
- Диспепсический синдром — тошнота и/или многократная рвота, проблемы с аппетитом, изжога, частая отрыжка.
- Вздутие живота, частый стул, гиповитаминоз, ломоту и боли в костях, снижение веса объединяет синдром внешнесекреторной недостаточности.
- Синдром эндокринных нарушений сопровождает постоянное ощущение недоедания, слабость, потливость, дрожь (тремор) во всему теле.
- Тромбогеморрагический синдром.
- В отдельных случаях возникает сдавливание органов, соседствующих с ПЖ, в результате чего могут образовываться: кишечная непроходимость, желтуха (механическая), икота.
Какая диета при панкреатите, рассказывает врач
Основа питания – лечебный стол №5. Энергетическая ценность рациона – 2000-2500 ккал.
Суточное распределение нутриентов:
От алкоголя и сигарет необходимо полностью отказаться.
Пациентам рекомендуют до полного выздоровления не употреблять в пищу: бульоны (мясные, грибные), а также блюда жирные и жареные, копчености. В ограниченном количестве можно есть овощи, фрукты, молоко и производные продукты. Основа рациона – каши-размазни, супы (на воде), мясо отварное и запеченное (телятина, курица). Температура блюд — 15-60ºС.
В продолжение темы:
Диагностика хронического панкреатита.
Панкреатит: лечение травами.
Боли при панкреатите: причины, характеристики, лечение.
Полезно по теме:
Источник