Ультразвуковые исследования селезенки и поджелудочной железы
УЗИ селезенки относится к ряду диагностических процедур. Оно направлено на выявление патологий, проявляющихся измененными размерами, наличием диффузных и локальных изменений, присутствием различных новообразований, которые представляются кистами, опухолями. Этот метод рекомендуется пройти всем больным, страдающим патологиями печени, при травмировании селезенки, нарушении кроветворной, лимфатической системы.
Показания
УЗИ селезенки проводится при некоторой дисфункции органов, которые проявляются в его увеличении. Нормальное его расположение – это под левой области подреберья. Увеличенная селезенка выходит за край ребер. Если имеются какие-либо патологии кровеносной системы, то она серьезно увеличивается в своем размере, объеме. Диагностирование ультразвуком обязательно назначается при исследовании человека, больного циррозом. Так как в этом случае происходит поражение селезенки, поджелудочной железы, сердца, страдают почки.
К тому же показанием для исследования относится наличие:
- аномального развития органа. Это может быть его недоразвитие, удвоение, блуждающая селезенка;
- лейкоза;
- инфекционных заболеваний, такие как сифилис, сепсис;
- портальной гипертензии;
- подозрений на злокачественные новообразования, такие как лимфома, саркома;
- поражений селезенки метастазированием.
УЗИ селезенки обязательно назначают при наличии травм области брюшной полости, например, при ушибах, ударах. В результате этого возникает разрыв органа. У селезенки имеется густая сосудистая сетка, которая при любых повреждениях может лопнуть. Особенно опасным состоянием является травмирование с сохраненной капсулой. В результате сильного истечения крови производится растягивание капсулы с последующим ее разрывом. Из-за чего происходит интенсивная кровопотеря.
В этом случае ультразвуковое исследование позволяет обнаружить не видное, опасное для жизни повреждение.

Возможно наличие аномалии в виде добавочного органа
Подготовка
Если УЗИ селезенки не проводится в экстренных случаях, то к исследованию необходимо подготовиться. Подготовка к процедуре имеет цель снижение газообразования в кишечнике. Это условие поможет получить максимально точные результаты. Если не производится подготовка к процедуре, то кишечные петли приводят к затруднению визуализации. Подготовительные мероприятия обычно начинают за 3 дня до процедуры. Прежде всего они направляются на корректирование питания.
В подготовительный период необходимо отказаться от рациона, повышающего газообразование в кишечнике:
- бобовых;
- свежей выпечки;
- сладостей;
- свежих овощей, фруктов;
- газированных напитков;
- крепкого чая;
- алкоголя;
- кофе.
Кроме рациона, необходимо обратить внимание на дробный прием пищи. Кушать следует маленькими порциями не менее 6 раз в день. Это условие поможет полному перевариванию еды. Причем последний раз пищу разрешается принять за 9 часов до процедуры. Накануне обследования для того, чтобы поглотить из кишечника излишние газы нужно принять активированный уголь, Эспумизан, Фильтрум. Если процедуру подлежит провести пациенту, страдающему от сахарного диабета, то утром ему разрешен стакан чая с сухариком.
Когда исследуемый страдает от хронических запоров, то ему накануне следует употребить мягкое слабительное средство, приготовленное на основе растительных препаратов. Можно сделать очистительную клизму. Запрещается сосать конфеты, жевать резинку. Так как это может изменить результат. Необходимо не курить перед диагностикой в течение 2 часов, поскольку никотин негативно повлияет на диагностирование.
Проведение процедуры
Процедуру делают в положении лежа. Пациенту на брюшную полость наносится ультразвуковой гель, который уменьшает воздухообмен между датчиком и кожным покровом, тем самым облегчая его скольжение. Если имеются затруднения визуализации, то обследуемого просят сменить расположение тела, повернуться на правый бок. Во время сканирования больному необходимо провести глубокий вдох. Если же по каким-либо причинам нет возможности смены расположения тела, то исследование проводят посредством межреберного пространства. Обычно длительность процедуры не превышает 15 минут.
Расшифровка
Во время исследования ультразвуком врачом обращается внимание на форму, размер селезенки, ее месторасположение, оценивается плотность ткани, каково состояние кровеносных сосудов, снабжающих орган. Часто в ходе диагностики происходит просматривание лимфоузлов, расположенных в селезеночных воротах.
Нормальные размеры взрослых представлены следующими параметрами:
- площадь среза в максимальных значениях не должна быть более 40 кв. см;
- длина – от 11 до 12 см;
- ширина – от 6 до 8 см;
- высота – от 4 до 5 см;
- здоровая форма – полумесяц, расположенный в верхней брюшной области слева, чуть ниже диафрагмы;
- ткань должна иметь среднюю эхогенность;
- однородная структура с наличием мелкозернистости;
- диаметр не более 0,5 см;
- допустимо наличие сетки сосудов в воротной зоне.
Замечено, что параметры органа женщин меньше, чем у мужчин. Расшифровка результата исследования детей отличается от результатов взрослого человека. Определение нормы органа производится не с учетом возраста ребенка, а с учетом его роста. Так, годовалый ребенок имеет показатели длины, варьирующиеся от 5 до 5,5 см, ширины – от 1,5 до 2,5 см. Длина селезенки подростков – от 9 до 12 см, ширина – 3–5 см.

Патологии, определяемые по УЗИ
Опираясь на полученный в ходе исследования результат, врач определяет вид патологии. Обычно диагностика показывает:
- разрывы органа, на что указывает наличие жидкости, скопившейся в брюшной полости, нечеткость контуров;
- лейкозная инфильтрация, выявляемая по увеличенной в размерах селезенке, выпуклым контурам, остроконечным краям, опухшим лимфоузлам, уплотненной паринхеме;
- абсцессы, просматриваемые гипоэхогенной структурой;
- кисты, проявляемые овальными образованиями, которые имеют неровные края;
- инфаркт определяется как уплотненная зона ткани;
- гематомы, определяемые смешанной эхоструктурой и деформированными очертаниями.
Бывают случаи, когда затрудненно установление некоторых патологий. В этом случае, врачом производится вычисление площади максимального среза. Для этого наибольший показатель умножается на минимальный параметр органа.
Ультразвуковое диагностирование позволяет визуализировать форму, размеры селезенки. Кроме того, с его помощью можно определить наличие новообразований, их структуру. Если имеется необходимость, то в ходе процедуры врач может провести одновременное исследование других органов, например, желчного пузыря. Поскольку их аномальное строение сразу же бросается в глаза.
Источник
Ультразвуковое исследование (УЗИ) селезенки — диагностический метод, позволяющий получить информацию о размерах, расположении и изменениях в органе без инструментального вмешательства в брюшную полость пациента. Способ незаменим при обследовании в педиатрии — в детском возрасте заметить изменения методом пальпации — невозможно.

Топографическая анатомия селезенки
Когда применяется УЗИ селезенки?
Ультразвуковая диагностика универсальна и не имеет противопоказаний по количеству проведенных манипуляций — ее можно использовать даже ежедневно для контроля лечения или динамики развития патологии.
Методика эффективна:
- при подозрении на травму органа;
- для диагностики новообразований злокачественной и доброкачественной этиологии;
- для выявления очага воспаления;
- для выявления аномалий развития;
- при патологиях системы кроветворения;
- при наличии хронических заболеваний лимфатической системы и печени.
Показания к УЗИ селезенки:
- травмы в области органа (на УЗИ можно обнаружить абсцессы, некрозы, гематомы, разрывы, кисты);
- неопластические заболевания;
- аномалии в развитии и структуре органа (“блуждающая селезенка”, отсутствие органа с рождения, добавочная доля, наличие нескольких селезенок);
- подозрение на образование злокачественного характера; метастазы (для определения их количества, локации);
- спленомегалия (увеличение органа обнаруженное при пальпации).
Большинство показаний к УЗИ селезенки — патологии или травмы, которые при отсутствии своевременного лечения могут стать причиной летального исхода. Поэтому вовремя проведенная диагностика с последующим лечением необходима.
Подготовка к исследованию
Как и большинство диагностических методик, УЗИ требует незначительного внимания на этапе подготовки к манипуляции. Ультразвуковое исследование — процедура, не требующая проникновения в тело человека — то есть осуществляется специальным датчиком чрескожно. Для достоверности полученных результатов необходимо начать подготовку за 3 дня до назначенной диагностики.
Подготовка к УЗИ селезенки:
- Исключить из пищевого рациона продукты, повышающие газообразование — капусту, бобовые, кондитерские изделия, выпечка, молоко, свежие овощи — вздутие мешает определить в точности локацию органа.
- Пациентам с нарушением работы органов ЖКТ манипуляции проводят утром до приема пищи.
- Последний прием еды рекомендован не менее, чем за 9 часов до УЗИ.
- За 10-12 часов до диагностики рекомендуют принять сорбенты — активированный уголь, Энтеросгель, белый уголь.
Существуют ситуации, когда на подготовку к процедуре не выделяют такое количество времени. При подозрении на разрыв в результате травмы (пациент после падения, побоев, аварии) УЗИ проводится в кратчайшие сроки без подготовительных мер.
Особенности проведения УЗИ селезенки
Исследование безболезненно и не приносит дискомфорта пациенту. Обследуемый ложиться на спину на кушетку, на область левого подреберья наносят специальный гель, который способствует лучшему проведению ультразвуковых волн (состав гипоаллергенен и подходит для детей и аллергиков). С помощью движений датчика над областью органа происходит передача изображения на монитор, специалист может увидеть и оценить состояние, форму, изменения в селезенке, а также сделать необходимые замеры, снимок или же дать письменное описание увиденного.
Длительность процедуры — до 20 минут. Неоспоримый плюс УЗИ — результат диагностического способа виден сразу и не требует дополнительной расшифровки специалистами узкого профиля.

Методика проведения сканирования
Расшифровка результатов УЗИ
Размеры органа зависят от возраста, пола (у женщин селезенка меньше) и конституции тела человека, поэтому параметры варьируются на несколько миллиметров — пределы нормы не строгие.
Размеры селезенки по УЗИ для взрослых:
- толщина — 4-5 см;
- ширина — 6-8 см;
- длина — 11-13 см;
- диаметр селезеночной вены — 5-8 мм;
- диаметр селезеночной артерии — 1-2 мм;
- средняя эхогенность;
- площадь максимального косого среза — от 15,5 см до 23,5 см;
- форма полумесяца;
- масса колеблется от 150 г до 250 г.
Нормальные размеры селезенки свидетельствуют о ее правильном развитии и функционировании. Увеличение органа — спленомегалия, обнаруженная при пальпации и подтвержденная УЗИ может свидетельствовать о таких проблемах со здоровьем:
- заболевания печени (цирроз, гепатит);
- развитие злокачественных клеток;
- инфекционные патологии (токсоплазмоз, скарлатина, малярия, эндокардит, мононуклеоз);
- воспалительный процесс в организме (ревматоидный артрит);
- аутоиммунные патологии;
- травмы;
- заболевания накопления (амилоидоз, болезнь Гоше);
- патологии кроветворения: миелолейкоз, хроническая гемолитическая анемия.
- гематома, инфаркт, киста, абсцесс.
Рассмотрим подробнее последний пункт — образования и измененные участки в структуре селезенки, влияющие на ее размеры.
Абсцесс — при ультразвуковой диагностике виден, как очаг с пониженной эхогенностью; может состоять из газовых пузырьков — тогда будут видны участки с высокой эхогенностью. Визуально определяется, как образование округлой или овальной формы, с неровными границами и смешанной структурой. Абсцесс в селезенке (одиночный или множественный) может развиться в результате таких влияний:
- паразитоз (эхинококковая инвазия);
- травма;
- сепсис;
- инфекционные заболевания.
Киста определяется УЗИ-аппаратом, как анэхогенная область с четким и округлым контуром. Кистоз возникает по таким причинам:
- травма живота;
- паразитарные заболевания (альвеококкоз, эхинококкоз);
- после проведения операции;
- врожденный.

Не все образования опасны, но кисты, вызванные паразитарной инвазией несут угрозу жизни человека и требуют немедленного оперативного вмешательства.
Инфаркт на УЗИ выглядит, как гипоэхогенный треугольный и четко очерченный участок. Кровоизлияние в ткани происходит в результате эмболии, тромбоза сосудов, которые возникли из-за инфекции, патологий крови или сердечно-сосудистой системы.
Гематому ультразвуковое исследование определит, как участок смешанной или анэхогенной структуры с неровными границами. В случае разрыва гематомы в брюшину, УЗИ позволяет увидеть там наличие жидкости. Разрыв селезенки возникает в результате удара или падения, аварии. УЗИ покажет нечеткие границы органа и жидкость в брюшной полости. Такой диагноз редко позволяет спасти селезенку — в 99% ее удаляют.
Расположение также определяется с помощью аппарата УЗИ и важно для постановки правильного диагноза. Селезенка имеет форму полумесяца, наружная сторона которого выпуклая, а внутренняя — вогнутая. Орган размещен в брюшине — между диафрагмой и желудком, примерно в районе 9-11 ребер.
УЗИ селезенки: нормальные показатели для детей
Размеры органа зависят от возраста человека, поэтому в педиатрии нормы физических показателей отличаются. Размеры селезенки в норме у детей разного возраста (длина/ширина):
- В 1-3 года: 68/50мм;
- В 3-7 лет: 80/60мм;
- В 8-12 лет: 90/60мм;
- В 12-15 лет: 100/60мм

УЗИ селезенки ребенку
Подростки, старше 16 лет, имеют размеры селезенки, как у взрослых. Показатели, которые не вписываются в норму для определенного возраста могут свидетельствовать о таких патологиях у детей:
- анемия, лейкемия;
- брюшной тиф;
- порок сердца;
- туберкулез.
При обнаруженных изменениях в структуре, положении или размерах селезенки, необходимо обратить внимание на печень — эти органы тесно связаны между собой. Ультразвуковое обследование в педиатрии — незаменимый способ определения травм органа и патологических изменений в нем, потому что этот метод безопасен, безболезнен, не требует анестезии и не наносит урона ребенку даже при частом применении.
УЗИ селезенки, как профилактический метод, необходим тем, кто ранее перенес операцию на органе.
Диагностический способ незаменим в случае травмы живота. Сильный удар может спровоцировать кровотечение, что угрожает жизни человека, а быстрое выявление разрыва органа или сосудов, его питающих, позволит принять меры в короткие сроки и сохранить жизнь и здоровье пациента.
Источник
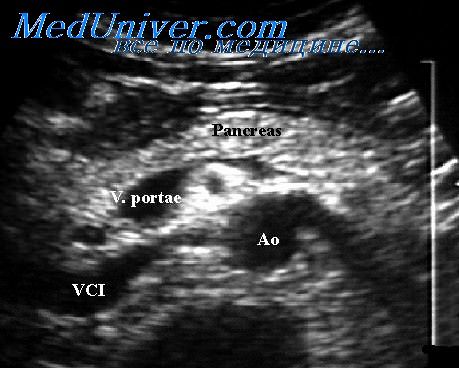
Ультразвуковое исследование селезенки. Ультразвуковое исследование поджелудочной железы детейМетодика исследования селезенки по сути дела совпадает с таковой при исследовании печени. Сначала выполняют сканирование по поперечной линии. Для этого датчик устанавливают под мечевидным отростком и перемещают влево, осуществляя таким образом серию поперечных ультразвуковых «срезов» с интервалом в 1 см по направлению к нижней границе органа. Затем производят сканирование по линии, идущей косо параллельно левой реберной дуге, при этом угол наклона датчика меняют от 0 до 40°. И последним этапом исследования является сканирование по продольной линии, которое осуществляют вдоль задней подмышечной линии при повороте датчика на 70, 80 и 90°. Указанный метод исследования более целесообразен при увеличенной селезенке. Если же спленомегалии нет, то лучше осматривать этот орган в положении больного на правом боку, проводя при этом сканирование по линиям, идущим параллельно и перпендикулярно ребрам. Селезенка очень хорошо пропускает ультразвуковые колебания, поэтому на эхограмме определяется эхо-сигнал линейной формы от границ органа и полностью соответствующий его контуру. От паренхимы селезенки регистрируются мелкие рассеянные, но с большим сосредоточением в области ворот это-сигналы, происходящие от крупных сосудов. При проведении сканирования по косой линии селезенка имеет, как правило, форму эллипса с отходящими приблизительно из центра медиальной стороны двумя линейными параллельными эхо-сигналами, разделенными «беззвучным» участком,— это ворота селезенки с выходящей из нее селезеночной веной. Ультразвуковое исследование поджелудочной железы выполняют в положении больного лежа на спине. Сначала проводят сканирование в продольном направлении по срединной линии, т. е. датчик устанавливают под мечевидным отростком и передвигают по направлению к пупку. При этом в плоскость сечения попадают левая доля печени и приблизительно на половине ее толщины поджелудочная железа. Возможно проведение и других продольных срезов, но только с правой стороны, так как слева будет мешать желудок. Обычно на расстоянии 4—5 см от срединной линии вправо локализуется головка поджелудочной железы, которая и попадает в плоскость исследования.
При этом ее проекцию желательно изобразить на коже больного. Далее выполняют сканирование по поперечной линии, которое начинают от отметки на срединной линии тела больного. В этом случае датчик устанавливают на уровне левой срединно-ключичной линии и передвигают его вправо. Таким образом совершают сканирование с интервалом в 5 мм до нижней границы поджелудочной железы. При этом виде сканирования сверху поджелудочной железы будет определяться левая доля печени. Одним из самых важных ориентиров для обнаружения поджелудочной железы является селезеночная вена, лежащая кзади от верхней части тела железы. На эхограмме она видна как «беззвучный» участок с довольно четкими границами до 10—15 мм длиной. Вторым ориентиром служит верхняя брыжеечная артерия, которая находится кпереди от аорты, кзади от тела поджелудочной железы и селезеночной вены. Эта артерия представляет собой на эхограмме меленькое округлое свободное от эхо-сигналов пятно, как бы врезанное в железу. Третьим ориентиром можно считать аорту и нижнюю полую вену, которые расположены ниже поджелудочной железы в виде округлых свободных от это-сигналов зон, причём аорта регистрируется несколько правее срединной линии, а нижняя полая вена — левее. Так как топографически поджелудочная железа лежит не горизонтально, а косо, т. е. головка ее расположена ниже хвоста (длинная ось железы расположена вдоль линии, соединяющей ворота правой почки и надпочечник левой), то наилучший вариант сканирования по линии, идущей косо. Датчик устанавливают слева на указанной выше линии и перемещают вдоль нее вправо. Если в этом срезе железа будет видна недостаточно четко, то нужно повторить сканирование, отступая либо вверх, либо вниз на 5 мм. При этом виде сканирования все ориентиры для определения органа будут теми же, что и при сканировании в поперечном направлении. Хвост поджелудочной железы, как правило, не выявляется при исследовании со стороны живота, так как прикрыт поглощающим ультразвук желудком, поэтому следует его осматривать со спины, через левую почку. В этом случае хвост обнаруживается в виде округлого образования, внутри которого определяются мелкие эхо-сигналы от лежащего кпереди верхнего полюса левой почки. В норме на эхограмме при сканировании поджелудочная железа в поперечном и косом направлениях представляет собой тяж шириной обычно от 9 до 16 мм (в зависимости от возраста больного), несколько расширяющийся в правой части, т. е. в области головки. От паренхимы железы регистрируются множественные несильные эхо-сигналы, равномерно рассеянные по всему ультразвуковому «срезу» органа. Иногда, в основном у детей старшего возраста, вдоль всей длины железы видны два параллельных близко расположенных друг к другу линейных эхо-сигнала — отражение колебаний от протока поджелудочной железы. При линии сканирования, проходящей в продольном направлении, на эхограмме железа выглядит как овальное образование шириной 25—30 мм, заполненное мелкими, слабыми, рассеянными эхо-сигналами. Всегда можно обнаружить два плотных отраженных импульса, расположенных в центре среза, также происходящих от протока. Капсула железы в норме не видна, так как по плотности почти не отличается от паренхимы. Учебное видео УЗИ поджелудочной железы в норме
— Также рекомендуем «Определение свободной жидкости в брюшной полости. Техника УЗИ брюшной полости на свободную жидкость» Оглавление темы «Закрытые травмы органов детей»: |
Источник