В поджелудочной железе расщепляются
Расщепленная поджелудочная железа – порок развития, при котором на начальных этапах эмбриогенеза нарушается слияние протоковой системы органа, в результате чего основную функцию по дренированию железы берет на себя добавочный панкреатический проток. Заболевание часто не имеет клинических проявлений. При гипертензии добавочного потока может развиваться панкреатит, сопровождающийся интенсивной болью в верхних отделах живота, тошнотой, рвотой, диареей. Для установления точного диагноза проводят ЭРХПГ и МРХПГ. Бессимптомное течение болезни не требует лечения. При узком выводном отверстии панкреатического протока проводят его эндоскопическое или открытое расширение. Развитие панкреатита требует назначение диеты, спазмолитиков, ферментативных средств.
Общие сведения
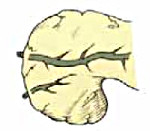
Расщепленная (раздвоенная) поджелудочная железа относится к аномалиям протоковой системы, при которой доминирует добавочный (дорсальный) проток. Основной сброс секрета происходит через малый дуоденальный сосочек, а через большой сосок выводится оставшаяся часть секрета и желчь. В этом случае нарушается нормальное дренирование железы, возникает внутрипротоковая гипертензия, которая может привести к воспалению органа. Впервые заболевание подробно описано в середине ХIХ века в трудах австрийского анатома Й. Хиртля. Болезнь диагностируется у 4-11 % жителей планеты, чаще у людей европеоидной расы. Патология в равной степени встречается у лиц обоих полов. В большинстве случаев аномалия не влияет на экзокринную и эндокринную функции поджелудочной железы и не ухудшает качество жизни пациентов.
Расщепленная поджелудочная железа
Причины
Причины болезни до конца не изучены. Данная аномалия развития поджелудочной железы формируется в период закладки органа, примерно на 30-й день эмбрионального развития. На этом этапе происходит нарушение дифференцировки панкреас на хвост, тело и головку. Существует предположение о наследственной природе болезни, однако достоверных исследований по данному вопросу нет. В процессе эмбриогенеза расщепленная поджелудочная железа может возникать под влиянием следующих факторов:
- Неблагоприятные экзогенные воздействия. Тератогенным эффектом обладают различные неблагоприятные факторы внешней среды, с которыми сталкивается женщина на протяжении беременности (радиоактивное облучение, химическое загрязнение воздуха и др.). Различные патологии внутриутробного развития может вызывать курение, употребление алкоголя и наркотических веществ, постоянное нервно-психическое напряжение будущей матери.
- Инфекционные заболевания. Перенесенные беременной инфекции (краснуха, герпес, сифилис, токсоплазмоз, листериоз и др.) оказывают влияние на дифференцировку и закладку органов плода.
- Прием некоторых медикаментов. Использование женщиной лекарственных средств, противопоказанных к приему в период беременности, могут вызывать аномалии развития органов ЖКТ плода.
Патогенез
Поджелудочная железа начинает формироваться с 4-5 недели гестации из дорсального и вентрального выпячиваний дуоденальной закладки. Основные этапы дифференцировки морфологических структур органа (головки, тела, хвоста, протоковой системы) приходятся на 6-12 недели внутриутробного развития. Окончательное формирование железы заканчивается к концу беременности. В антенатальном периоде панкреатический сок преимущественно выводится по дорсальному (добавочному) протоку в малый дуоденальный сосочек, тогда как вентральный (основной) выводной канал отводит небольшую часть секрета совместно с желчью в большой дуоденальный сосок.
После рождения процесс оттока сока поджелудочной железы меняется прямо противоположно. Протоковая система взрослого человека состоит из главного (Вирсунгова) выводного канала, который собирает около 70% панкреатического секрета из дольковых протоков, проходит в толще органа от хвоста до головки, где в него впадает добавочный (Санториниев) проток. Затем основной проток сливается с общим желчным, образуя печеночно-поджелудочную ампулу, и открывается в тонкий кишечник через большой (Фатеров) дуоденальный сосок. При аномалии сращения зародышевых листков, когда объединение протоков не происходит, доминирующим каналом остается добавочный, и сброс секрета продолжается через малый дуоденальный сосочек.
Классификация
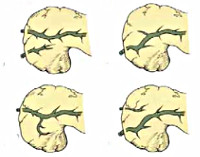
Исходя из анатомической локализации и характера расщепления, в гастроэнтерологии выделяют несколько вариантов аномалии поджелудочной железы. Существует 4 вида расщепления органа:
- Полное. Является наиболее распространённой формой болезни и встречается в 70% случаев. Основная часть секрета дренируется в малый сосочек, а оставшийся панкреатический сок вместе с желчью выходит в 12-перстную кишку через Фатеров сосок. Крайней степенью аномалии является атрофия вентрального протока, при которой в малое дуоденальное отверстие выводится весь сок поджелудочной железы, а в большое — желчь. Данная форма встречается в 20-25 % случаев и наиболее часто вызывает панкреатит ввиду длительной внутрипротоковой гипертензии.
- Неполное. Расщепленный орган разделен на две части, протоки которых на определенном участке сообщаются друг с другом, но открываются в кишку посредствам двух изолированных отверстий. Распространённость данной аномалии — 5-6 %.
- Изолированное. Происходит формирование отдельно расположенного дорсального сегмента, который выводит желчь от передней части панкреас через малый дуоденальный сосочек. Основная часть желчи дренируется по Вирсунгову протоку в большое дуоденальное отверстие.
Симптомы расщепленной поджелудочной железы
У большинства пациентов заболевание протекает бессимптомно. Несоответствие диаметра малого сосочка и количества поступающего в него панкреатического сока приводит к нарушению оттока секрета и развитию обструктивного панкреатита. Спровоцировать острое воспаление органа может прием алкоголя, чрезмерное употребление жирной, острой, копченой пищи. Возникает опоясывающая боль в верхнем отделе живота, которая иррадиирует в позвоночник и усиливается через полчаса после приема пищи. Болезненные ощущения носят острый, режущий характер и не купируются спазмолитиками. Появляются диспепсические явления: сухость во рту, отрыжка, тошнота и рвота, диарея. Воспаление может сопровождаться повышением температуры тела, отсутствием аппетита, бледностью и синюшностью кожных покровов. Возможен переход острой формы болезни в хроническую.
Осложнения
Осложнения расщепленной поджелудочной железы встречаются редко. При длительном течении хронического обструктивного панкреатита с частыми приступами обострения может возникать обтурационная желтуха вследствие холестаза, реактивный реактивный гепатит, воспалительные заболевания желчных протоков и желчного пузыря (холангиты, холециститы). Затруднение оттока панкреатического сока способствует образованию панкреатических панкреатических кист и псеводокист. При неблагоприятном течении болезни может возникать панкреосклероз или панкреонекроз. Поражение островков Лангерганса ведет к развитию сахарного диабета.
Диагностика
Ввиду частого отсутствия признаков болезни выявление врожденной аномалии затруднено. Чаще всего обнаружение расщепленной поджелудочной железы является случайной находкой при плановом обследовании или при диагностике других заболеваний. Консультация гастроэнтеролога с проведением физикального осмотра и изучением анамнеза жизни информативна только при возникновении симптомов панкреатита. Для подтверждения диагноза необходимо провести следующие инструментальные исследования:
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Данный метод помогает визуализировать протоковую систему расщепленной железы (размер, количество, строение выводных каналов). Чаще всего при введении контраста в большой сосочек определяется короткий канал, а в малый – контрастируется вся сеть протоков железы.
- Магнитно-резонансная холангиопанкреатография (МРХПГ). Наиболее современный и малоинвазивный метод, который основывается на введении контрастного вещества в панкреатические протоки и холедох при проведении МР-исследования. Позволяет определить не только количество и размеры каналов, но оценить их работу.
При развитии панкреатита выполняют УЗИ поджелудочной железы, лабораторные исследования (ОАК, биохимический анализ крови, анализ кала). Проведение дифференциальной диагностики целесообразно при появлении симптомов воспаления органа. В этом случае патологию дифференцируют с острым острым панкреатитом другой этиологии, острым острым холециститом, пищевой токсикоинфекцией, перфорацией язвы желудка или двенадцатиперстной кишки и другими заболеваниями, имеющими схожую симптоматику.
Лечение расщепленной поджелудочной железы
При отсутствии клинических проявлений данная аномалия не нуждается в лечении. Нарушение оттока панкреатического секрета ввиду узости одного из сосочков требует хирургического вмешательства. В настоящее время хирурги отдают предпочтение эндоскопическому расширению устья выводящего канала. Для улучшения оттока секрета внутрь дорсального протока устанавливают пластиковый стент. При отсутствии эффекта от эндоскопической сфинктеротомии выполняют открытую операцию, в ходе которой рассекают ткани, расположенные вокруг малого сосочка.
Развитие острого панкреатита требует назначения спазмолитических, обезболивающих, ферментативных препаратов. Особую роль играет диетическое питание, которое предполагает отказ от жирной, жареной, острой пищи. Предпочтение следует отдавать вареным и запечённым постным блюдам. Лицам с данной аномалией панкреас следует отказаться от употребления алкогольных напитков.
Прогноз и профилактика
Прогноз при заболевании, как правило, благоприятный. В редких случаях развитие осложнений (панкреонекроз, холестаз) может повлечь за собой серьезные жизнеугрожающие последствия. Профилактика заключается в ведении здорового образа жизни, отказе от вредных привычек и соблюдении основ правильно питания. Важную роль играет предотвращение возникновения воспалительных изменений органа. Пациентам с расщеплением железы следует 1-2 раза в год проходить УЗИ брюшной полости.
Источник
Симптомы расщепленная поджелудочная железа
Чаще всего расщепленная поджелудочная железа протекает бессимптомно и является случайной находкой во время исследований по поводу других заболеваний.
При развитии панкреатита возникают типичные проявления заболевания:
- абдоминальный болевой синдром — боли в верхнем отделе живота опоясывающего характера (распространяются на спину и живот), усиливающиеся через 30 минут после приема пищи (особенно жирной), не купирующиеся (не прекращающиеся) после приема спазмолитических препаратов (веществ, снимающих спазм (мышечное напряжение) мускулатуры органов желудочно-кишечного тракта). Могут носить кинжальный характер;
- диарея (частый жидкий стул);
- чувство тяжести в верхних отделах живота;
- тошнота и рвота.
Наличие расщепленной поджелудочной железы может приводить:
- к рецидивирующему (периодически обостряющемуся) без видимой причины панкреатиту;
- к возникновению приступа панкреатита после приема незначительного количества алкоголя;
- к появлению болей в животе сразу после инъекции небольшого количества контрастного вещества (видимого на рентгеновских снимках) при проведении ретроградной холангиопанкреатографии (ЭРХПГ) – введения контрастного вещества в протоки поджелудочной железы и общий желчный проток и выполнения серии рентгеновских снимков.
Формы
Выделяют 4 формы расщепленной поджелудочной железы.
- Полное расщепление поджелудочной железы — имеются две изолированные половины поджелудочной железы, каждая из которых имеет свой проток, открывающийся в 12-перстную кишки собственным сосочком (отверстием). Проток передней половины расщепленной поджелудочной железы (расположенной спереди от 12-перстной кишки) называется Вирсунговым протоком и сообщается с кишкой через Фатеров (большой дуоденальный (12-перстный) сосочек). Проток задней половины поджелудочной железы имеет название Санториниевого и открывается малым дуоденальным сосочком в просвет кишки.
- Обратное полное расщепление поджелудочной железы отличается лишь тем, что Вирсунгов проток сообщается с 12-перстной кишкой через малый сосочек, а проток Санторини – через большой.
- Неполное расщепление поджелудочной железы – имеется две половины поджелудочной железы, протоки которых на каком-то участке имеют общую стенку, то есть сообщаются друг с другом.
- Изолированный (отдельно расположенный) дорзальный сегмент — задний участок поджелудочной железы расположен отдельно от основной части органа и не имеет собственного протока.
Причины
Причины развития расщепленной поджелудочной железы неизвестны.
Возможно, развитию добавочной поджелудочной железы способствуют следующие факторы.
- Генетические заболевания (нарушения генетического аппарата клетки — поломки на уровне генов).
- Вредные факторы, воздействующие на плод во время беременности. Чаще всего это:
- курение, употребление алкоголя и наркотиков матерью;
- физические факторы (повышенные температуры, облучение);
- стресс (повышенное нервно-психическое напряжение).
- Инфекционные заболевания, перенесенные матерью во время беременности:
- краснуха;
- сифилис;
- герпесвирусная инфекция;
- листериоз и другие.
Использование матерью различных лекарственных средств, противопоказанных к приему во время беременности, без учета риска для плода.
LookMedBook напоминает: чем раньше Вы обратитесь за помощью к специалисту, тем больше шансов сохранить здоровье и снизить риск развития осложнений:
Диагностика
- Анализ жалоб (когда (как давно) появились боли в животе, чувство тяжести, тошнота и рвота, с чем больной связывает возникновение этих симптомов).
- Анализ анамнеза жизни (болезни, перенесенные в детско-юношеском периоде, наличие хронических заболеваний желудочно-кишечного тракта, хронических заболеваний у ближайших родственников).
- Осмотр больного малоинформативен: при пальпации (ощупывании) живота врач может выявить только болезненность в его верхних отделах, но не поставить диагноз расщепленной поджелудочной железы.
- Лабораторные методы исследования.
- Общий анализ крови — определение количества эритроцитов (красных кровяных телец), лейкоцитов (белых кровяных телец, клеток иммунной системы), скорости оседания эритроцитов (СОЭ, времени, за которое эритроциты оседают на дно пробирки). Позволяет оценить наличие воспалительного процесса и состояние иммунной системы организма.
- Биохимический анализ крови (определение в крови уровней различных веществ, отражающих работу печени, поджелудочной железы, почек, активность белкового и жирового обменов).
- Общий анализ мочи (исследование мочи с определением наличия в ней белка, крови, слизи и бактерий, а также лейкоцитов).
- Общий анализ кала (исследование кала на предмет наличия в нем крови, стеатореи, волокон и т.д.).
- Инструментальные методы исследования.
- Ультразвуковое исследование (УЗИ) органов живота – оценка размеров, расположения печени и поджелудочной железы, желчного пузыря, их строения, наличия камней, обызвестленных (содержащих кальций) участков и кист (образования в виде пузырей, содержащих жидкость) в органах живота.
- Эзофагогастродуоденоскопия (ЭГДС) – исследование слизистой оболочки пищевода, желудка и 12-перстной кишки с помощью специального оптического прибора (фиброгастродуоденоскопа) для осмотра сосочков выводных протоков расщепленной поджелудочной железы.
- Ретроградная холангиопанкреатография — введение контрастного вещества (видного на рентгеновском снимке) в протоки поджелудочной железы и общий желчный проток и выполнение серии рентгеновских снимков. Исследование позволяет определить количество, размер протоков, их строение.
- Эндоскопическая ультрасонография (ЭУС) — выполнение ультразвукового исследования из просвета кишки во время эзофагогастродуоденоскопии для определения размеров, строения поджелудочной железы, обнаружения ее добавочных протоков.
- Компьютерная томография (КТ) — метод основан на послойном выполнении рентгеновских снимков и компьютерной обработке полученной информации. Позволяет оценить размеры, строение поджелудочной железы, обнаружить ее дополнительные протоки.
- Магнитно-резонансная томография (МРТ) — метод исследования внутренних органов, основанный на действии электромагнитных волн в постоянном магнитном поле высокой напряженности. Позволяет оценить размеры, строение поджелудочной железы, обнаружить ее добавочные участки.
- Магнитно-резонансная холангиопанкреатография (МРХПГ) — введение контрастного вещества (видного на рентгеновском снимке) в протоки поджелудочной железы и общий желчный проток и выполнение магнитно-резонансного исследования для определения количества, размера протоков, их строения, наличия добавочных протоков.
- Возможна также консультация терапевта.
Лечение расщепленная поджелудочная железа
Как правило, расщепленная поджелудочная железа не требует какого-либо лечения.
При развитии панкреатита применяется несколько принципов. Выделяют консервативное (безоперационное) и хирургическое лечение, а также общие рекомендации.
Общие рекомендации: диетотерапия (исключение из рациона жирной пищи, жареных, острых и пряных блюд).
Консервативная терапия.
- Спазмолитики (препараты, расслабляющие мускулатуру внутренних органов и сосудов) применяются для лечения боли, возникающей при сужении протоков поджелудочной железы.
- Заместительная терапия пищеварительными ферментами (особыми белками, способствующими перевариванию пищи) в виде минимикросфер (маленьких шариков) в капсулах — введение в организм с целью замещения отсутствующих или недостающих собственных пищеварительных ферментов.
- Препараты урсодезоксихолевой кислоты — применяются для улучшения оттока желчи и восстановления клеток печени.
- Ингибиторы протонной помпы (ИПП) — препараты, уменьшающие выработку соляной кислоты желудком. Применяются для восстановления слизистой оболочки желудка при наличии ее повреждений.
При развитии осложнений может применяться хирургическое лечение. Оно заключается в операции сфинктеротомии – рассечении тканей, расположенных около сосочка одного из протоков расщепленной поджелудочной железы (место открытия протока в 12-перстную кишку).
Профилактика расщепленная поджелудочная железа
Взрослые люди могут предотвратить возникновение осложнений уже имеющейся расщепленной поджелудочной железы. Для этого необходимо соблюдать несколько принципов.
- Диетотерапия (стол №5п (№5 панкреатический) по Певзнеру):
- повышенное содержание легкоусвояемого белка (куриное мясо, телятина, мясо кролика, нежирная рыба);
- повышенное содержание клетчатки (свежие и обработанные овощи, фрукты, цельнозерновой хлеб, каши);
- ограничение жиров (особенно животного происхождения – жирное мясо, сливочное масло, сливки);
- ограничение продуктов, усиливающих выделение пищеварительных соков (жареные, копченые, острые, пряные блюда).
- Исключение употребления алкоголя.
Дополнительно
Поджелудочная железа – орган пищеварительной системы. Она продуцирует (выделяет) пищеварительный сок (специальную жидкость, богатую пищеварительными ферментами — особыми белками, способствующими перевариванию пищи). Кроме того, поджелудочная железа синтезирует (производит) гормоны (инсулин и глюкагон, регулирующие уровень глюкозы (сахара) в крови). Расщепленная поджелудочная железа выполняет те же функции, что и нормальная железа.
Источник

