В воротах селезенки хвост поджелудочной железы
Понятие о взаимоотношениях хвоста поджелудочной железы с воротами селезенки имеет важное значение для хирурга. В левой половине поджелудочной железы часто локализуются кисты, свищи. Кроме того, иногда приходится производить спленэктомию по разным причинам: болезни крови, портальная гипертензия, кисты селезенки, спленомегалический синдром. Знание этого анатомического соотношения иногда позволяет произвести операцию на хвосте поджелудочной железы без спленэктомии. Близкое расположение главных протоков поджелудочной железы и кровеносных сосудов, особенно при панкреонекрозе, является причиной массивных кровотечений (кровотечения в кисты, полые органы или брюшную полость, вирсунгов проток). Вирсунголититаз нами рассматривается как ретенционная киста поджелудочной железы (см. ниже).
Все основные образования пересекают поджелудочную железу, проходя по задней поверхности. Знание кровоснабжения поджелудочной железы в критических ситуациях позволяет рукой, пальцами кисти временно остановить кровотечение, прошить и лигировать кровоточащие кровеносные сосуды. Так, при расположении аневризмы в головке поджелудочной железы, кровотечение можно приостановить, сдавливая первым и указательным пальцами по верхнему и нижнему краям головки. При расположении аневризмы в теле железы такой прием может быть использован, но только пальцы должны быть сдвинуты в левую сторону. Этот прием применяется и в случае, когда раскрывается вирсунгов проток для минимальной кровопотери (рис. 15).

Рис. 15. Сдавление головки (а) или тела (б) поджелудочной железы пальцами кисти хирурга при раскрытии просвета вирсунгова протока
Взаимоотношения связочного аппарата и кровоснабжения во многих случаях патологического процесса в поджелудочной железе (при деструктивном панкреатите, образовании кист и их осложнений, аневризм) влияют или обусловливают определенные симтомокомплексы: механическую желтуху, функциональный стеноз пилородуоденальной зоны.
В связи с этим возникают гастроэзофагеальный рефлюкс, дуоденостаз, острая высокая кишечная (дуоденальная) непроходимость, гастродуоденальное кровотечение, портальная гипертензия с типичным кровотечением из варикозно расширенных вен пищеводно-гастрального перехода, спленомегалия со спленомегалическим синдромом и, наконец, перфорация кисты. Особенно в этом отношении интересен патогенез развития дуоденостаза.
По характеру васкуляризации, как это рассматривает В.И. Онуприев с соавт. (2006), двенадцатиперстную кишку можно подразделить на два отдела: луковица и остальные ее части. Кровоснабжение в первом отделе напоминает желудок, т.е. артерии идут, как и вены, со стороны краев поджелудочной железы, а во втором — кровоснабжение в кишечнике, т.е. сосуды входят только с одной стороны. В связи с этим целесообразно рассматривать кровоснабжение с точки зрения единого панкреатодуоденального комплекса.
Это имеет определенное значение в выявлении компрессионного синдрома на нижнюю горизонтальную ветвь двенадцатиперстной кишки, аорту, позвоночник, илеоцекальную зону, верхнюю брыжеечную артерию. Различают три основных вида компрессии на двенадцатиперстную кишку. Определяются эти варианты по расположению илеоцекального угла (рис. 16). При первом варианте зона компрессии ограничивается собственно аортомезентереальным углом, т.е. компрессия только брыжейкой артерии (угол 45-60°). Второй вариант — радиально-артериальный — зона компрессии доходит до бифуркации аорты). Третий вариант компрессии — радиально-артерио-мезентериальный.

Рис. 16. Три варианта компрессии нижней горизонтальной ветви двенадцатиперстной кишки верхней брыжеечной артерией (красным кругом очерчены зоны компрессии):
а — артериальный (зона компрессии горизонтальной петли ограничивается собственно аортомезентериальным углом); 6 — радиально-артериальный (зона компрессии расширена и расположена от аортомезентериального угла до бифуркации аорты); в — радиально-артерио-мезентериальный (зона компрессии расположена от аортомезентериального угла до мыса)
Имеются и переходные варианты. Таким образом, основными видами компрессии являются продольная по всей поверхности нижней горизонтальной части или локальная в области трейтцевой связки (рис. 17). Эти варианты кровоснабжения следует учитывать при расположении кист в теле или головке поджелудочной железы. Понятным является и то, что организовавшаяся киста усиливает процесс давлением на заднюю стенку двенадцатиперстной кишки.

Рис. 17. Два варианта зоны компрессии нижней горизонтальной ветви брыжеечными артериями (а, б)
Однако сдавление ее просвета может быть высоким (первый вариант) или дистальным (второй вариант). В.И. Онуприев с соавторами разработали варианты компрессии на двенадцатиперстную кишку с другой целью — путем перемещения кишки ликвидировать это патологическое состояние и дуоденостаз. Мы эти вопросы решаем дуоденоеюнопластикой отключенной петлей тонкой кишки по Ру. Однако понимание механизма сдавления особенно нижней горизонтальной части двенадцатиперстной кишки кистой поджелудочной железы является важным элементом в постановке диагноза и выработке рациональной хирургической тактики лечения (см. ниже).
Поджелудочная железа имеет внешнюю и внутреннюю секрецию.
Выделяемый секрет поджелудочной железы играет важную роль в пищеварении. Секрет по вирсунгову протоку поступает в двенадцатиперстную кишку, где продолжает участвовать в расщеплении пищевых комков до основных частиц. Затем эти частицы через слизистую кишечника всасываются в кровь. Эта функция железы рассматривается как экболическая и осуществляется ферментами.
Следующая функция внешней секреции — гидрокинетическая. Ее суть заключается в выработке воды, гидрокарбонатов и других электролитов. Этот вид секреции направлен на нейтрализацию кислотного содержимого, поступающего из желудка в двенадцатиперстную кишку. Пищевой комок превращается в целлюлозную кашицу. В связи с чем создаются оптимальные условия для действия на нее щелочных ферментов, рН сока — около 8,0.
Итак, панкреатический сок представляет собой смесь компонентов экболической и гидрокинетической функции поджелудочной железы. У человека в сутки вырабатываются от 1000 до 4000 мл панкреатического сока. Двигательной силой продвижения сока в протоках является сокращение протоков и поднятие в них давления 3 0-35 см вод. ст. При возникновении препятствия оттоку сока, жидкое содержимое и его ферменты частично начинают всасываться в кровь.
Это и есть уклонение ферментов. Следует думать, что основным патогенетическим звеном в образовании кист поджелудочной железы является гидрокинетический фактор функции поджелудочной железы. При блокаде одного выводного протока под давлением свыше 35 см вод. ст. проксимальный его конец начинает расширяться до образования кисты. Размер последней зависит от диаметра блокированного протока. Давление передается на ацинусы, которые также расширяются, образуя кистозное расширение.
По такой схеме формируются истинные кисты. В первом случае — это ретенционные кисты (рис. 18), во втором — истинные ацинозные кисты (рис. 19). При этом можно предположить, что гидрокинетический фактор на всех этапах образования кисты не ослабевает. Усиливающаяся при этом всасывающая активность эндотелия приводит к концентрации электролитов в экссудате кисты. Последнее и является пусковым моментом в образовании конкрементов, особенно в протоках. Следовательно, образование кист и выпадение конкрементов является единым процессом.

Рис. 18. Два типа образования ретевционных кист поджелудочной железы:
а — соединительнотканная окклюзия; б — окклюзия конкрементом

Рис. 19. Схема образования истинных кист поджелудочной железы: 1 — эпителий ацинусов; 2 — вирсунгов проток; 3 — двенадцатиперстная кишка
Не исключено, что кальциноз (локальный и тотальный) поджелудочной железы является результатом первоначального связывания электролитов с экссудатом и атрофией эндотелия слизистой ацинусов как ответ на невозможность бесконечного противостояния перерастяжению полости кисты. Полость запустевает, в ткани остаются только конкременты, но это явление чрезвычайно редкое. Ферменты, являющиеся секреторными белками, способствуют склеиванию кристаллов конкрементов. Ферменты делятся на несколько групп.
• Амилатические ферменты (альфа-амилаза) выделяются в активном виде и расщепляют полисахариды (крахмал, гликоген).
• Липолитические ферменты: липаза — расщепляет триглицериды, фосфолипаза — фосфолипиды, лецитин, карбоксилэстераза — гидролизирует эфиры жирных кислот.
• Протеолитические ферменты состоят из эндо- и экзопептидазы. К эндопептидазам относится трипсин, химотрипсин, эластаза, коллагеназа. Под действием трипсина калликреин способствует образованию каллидина. Именно он всасывается в кровь, вызывая гипотензивный эффект. Блокатор калликреина — трасилол и другие ингибиторы. Трипсин, возможно, блокирует неферментный белок, который останавливает самопереваривание клеток протока.
• Нуклеидные ферменты — это рибонуклеаза и дезоксирибонуклеаза. Они расщепляют РНК и ДНК.
Регуляция внешней секреции поджелудочной железы связана с фазами желудочной секреции.
Поджелудочная железа в течении суток выделяет от 500 до 2000 мл сока. Он бесцветен, прозрачен, с рН ж 7,8-8,4, с относительной плотностью 1010-1030. В его состав входят трипсин, амилаза, мальтаза, липаза, инвертаза, лактаза, перелиаза, эрипсин, ренин. Все ферменты проявляют свое действие только в щелочной среде. В слизистой двенадцатиперстной кишки содержится секретин, который выбрасывается в кровь и стимулирует выделение панкреатического сока. Выделяемый в кровь калликреин (предуктин) расширяет периферические кровеносные сосуды.
Этот эффект используется в различных препаратах для лечения некоторых облитерирующих заболеваний. Введение их способствует развитию коллатерального кровообращения.
Среди панкреатической паренхимы имеются клеточные скопления, которые называются панкреатическими островками или островками Лангерганса. Они имеются по всей железе, но больше сконцентрированы в области хвоста.
При нервно-рефлекторной фазе желудочной секреции качественный состав сока поджелудочной железы довольно определенный: трипсин, химотрипсин, липаза, амилаза при сравнительно малом количестве гидрокарбонатов.
При гуморальной фазе желудочной секреции активизируется функция поджелудочной железы, но панкреатический сок беден гидрокарбонатами и электролитами.
При кишечном типе регуляции раздражение слизистой приводит к увеличению выделения желчи в просвет двенадцатиперстной кишки под воздействием секретина. Также усиливается секреция воды, электролитов и гидрокарбонатов.
Гипертонические растворы глюкозы, хлорида натрия, жиры блокируют секрецию поджелудочной железы.
В островках Лангерганса имеются три вида клеток: альфа, бета и дельта. Каждая из них выполняет секреторную функцию.
Альфа-клетки выделяют глюкагон. Этот гормон расщепляет глюкоген в печени, что приводит к повышению глюкозы в крови. Это является пусковым механизмом в выделении р-клетками инсулина.
Основные в-клетки выделяют инсулин и воздействуют на глюкогенез и липогенез, понижая уровень глюкозы в крови.
Снижение уровня инсулина в крови приводит к повышению уровня глюкозы в крови (гипергликемии). Чрезмерное увеличение уровня инсулина в крови (это может быть связано с аденомой р-клеточных образований) приводит к гипогликемии. Это признак инсуломы, что может быть диагностическим критерием характера образования кист поджелудочной железы. Снижение инсулина в крови при наличии кисты, особенно в области хвоста, довольно логично указывает на перенесенный панкреонекроз и наличие цирроза ткани поджелудочной железы.
Дельта-клетки выделяют самостатин под стимулирующим действием глюкозы крови. Этот гормон тормозит выделение инсулина и глюкагона. В некоторых случаях это является причиной сахарного диабета (рис. 20).

Рис. 20. Схема саморегуляции внутренней секреции поджелудочной железы (островки Лангерганса)
Знание особенностей функций поджелудочной железы позволяет иногда точно локализовать диагноз и предвидеть характер и объем операции при кистах поджелудочной железы.
И.Н. Гришин, В.Н. Гриц, С.Н. Лагодич
Источник
КАК ДИАГНОСТИРОВАТЬ РАК ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Поджелудочная железа — очень важный орган, вырабатывающий нужный для пищеварения панкреатический сок, а также принимающий участие в выработке гормонов, в том числе инсулина. Опухолевые заболевания железы встречаются часто. К их особенностям следует отнести то, что ранние симптомы рака поджелудочной железы как таковые отсутствуют. На ранней стадии новообразования панкреато-дуоденальной зоны не проявляются какой-либо симптоматикой, из-за чего поздно диагностируются. Так, пациент длительное время может не подозревать об онкологическом заболевании. Симптомы появляются только при прорастании опухоли в соседние органы, при увеличении ее размеров (например, когда она сдавливает Фатеров сосочек, в который открываются желчные протоки). При таком варианте течения болезни появляется механическая желтуха. Это заставляет пациента идти на диагностическое исследование (КТ, МРТ, УЗИ), при котором и выявляется онкологический процесс. В остальных случаях новообразование может быть случайной находкой при исследованиях, выполненных по каким-то другим причинам. Чаще опухоль обнаруживается случайно при выполнении профилактического УЗИ.
КАК ПРОВЕРИТЬ ПОДЖЕЛУДОЧНУЮ ЖЕЛЕЗУ НА РАК
Сегодня существует несколько методов точной диагностики этой онкологии, как рентгеновских, так и не рентгеновских. В этой статье мы подробно рассмотрим, как выглядит рак поджелудочной на различных снимках, как его найти с помощью каждого из этих методов. Также мы приведем диагностические признаки рака поджелудочной железы, а также рассмотрим клинические примеры, иллюстрирующие это опасное заболевание.
Сегодня учеными доказано, что наиболее информативный способ проверить поджелудочную железу на рак, как можно раньше выявить онкопатологию – это магнитно-резонансная томография (МРТ). Это исследование позволяет хорошо визуализировать опухоль, определить ее структуру и строение, разграничить мягкотканый и кистозный компонент, выявить прорастание в парапанкреатическую клетчатку (то есть клетчатку, окружающую железу, от латинского слова «pancreas»), в соседние органы (в селезенку, в почечные фасции, в двенадцатиперстную кишку, в другие отделы кишечника, в сальник). При этом необходимо учитывать тот факт, что МРТ обязательно нужно выполнять на высокопольном аппарате (с напряженностью поля не <1,5 тесла), ведь только такой аппарат обеспечивает нужное качество диагностических изображений. При необходимости исследование дополняется введением контрастного вещества. Кроме того, следует иметь в виду, что анализ снимков должен проводиться опытным рентгенологом, имеющим хороший опыт в диагностике патологии панкреатодуоденальной зоны. Чтобы избежать диагностической ошибки, можно выполнить повторный анализ снимков МРТ и получить Второе мнение опытного специалиста (об этом внизу статьи).
Также образование в поджелудочной железе можно выявить посредством УЗИ. Это простой и доступный метод, при котором оценивается изменение структуры органа, изменение размеров (утолщение), наличие кистозного (жидкостного) компонента, степень расширения панкреатического протока, признаки прорастания (инвазии) рака в соседние ткани. Недотстатком УЗИ является низкое тканевое разрешение, и в сомнительных случаях назначаются томографические методы — компьютерная томография и МРТ.
Заподозрить объемное образование pancreas можно и при ФГДС (фиброгастродуоденоскопии) – исследовании органов системы пищеварения при помощи гибкого оптоволоконного зонда. При этом врач-эндоскопист может отметить деформацию (стойкую, непреходящую) двенадцатиперстной кишки и заподозрить какой-либо объемный процесс в панкреатодуоденальной зоне. При наличии такого подозрения обязательно назначается компьютерная или магнитно-резонансная томография.
КТ ДИАГНОСТИКА РАКА ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Наибольшее распространение из рентгеновских методов визуализации панкреатических объемных процессов получила компьютерная томография. Исследование может быть как нативным (без контраста), так и с контрастом. Контрастирование при КТ помогает лучше дифференцировать нормальную и опухолевую ткань, а также четко выявить патологию сосудов, окружающих железу. Кроме того, делать контрастное усиление при КТ обязательно, если врач хочет исключить распространение процесса на печень (метастазы в печени) или окружающие лимфатические узлы.
ПРИЗНАКИ НОВООБРАЗОВАНИЯ (РАКА) ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ, ВЫЯВЛЯЕМЫЕ ПРИ КТ
1) Локальное утолщение (хвост, тело и головка утолщены равномерно). Утолщение также может быть диффузным (затрагивать все отделы) – в этом случае принято говорить о «псевдотуморозном панкреатите», а не о раке. Иногда различить эти два состояния по КТ или МРТ бывает сложно, и нужна консультация опытного лучевого диагноста. При локальном утолщении размер пораженного участка измеряется обычно на аксиальных срезах и оценивается по системе TNM (T – лат., «tumor» — опухоль, N – «nodus» — лимфатический узел, M – «мetastasis» — наличие метастазов в отдаленные органы, чаще всего печень).
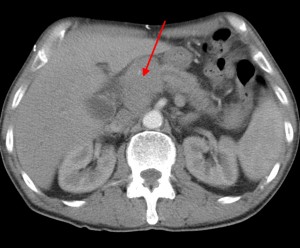
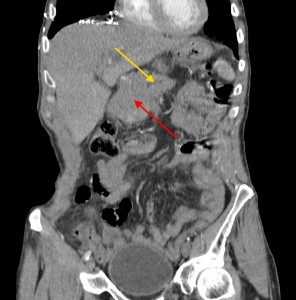
На изображениях: локальное утолщение головки pancreas за счет мягкотканого (солидного) новообразования, практически не накапливающего контраст (красная стрелка). Желтой стрелкой выделен расширенный Вирсунгов проток.
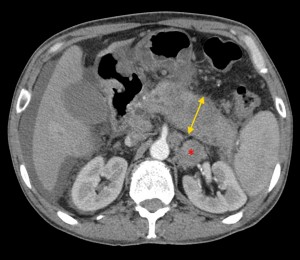
Хвост pancreas резко утолщен (желтая стрелка), структура его нарушена: видны множественные плохо контрастируемые участки (некроза и распада). Кроме того, имеет место асцит (жидкость в полости живота). Красной звездочкой выделен метастаз в паранефральную клетчатку (забрюшинно).
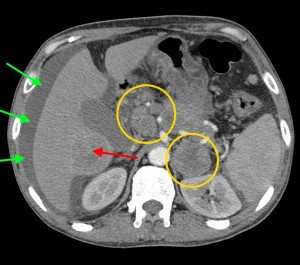
Тот же пациент. При анализе остальных сканов становится ясно, что объемный процесс не ограничивается только хвостом, а распространяется также на тело и головку. Прогноз здесь неблагоприятный, продолжительность жизни при такой распространенности онкопроцесса обычно невелика. На фото в верхнем ряду видно мягкотканое образование с очагом распада в центре, на изображениях в нижнем ряду (слева) – патологически измененные регионарные лимфатические узлы – в воротах печени, а также в клетчатке вблизи аорты и забрюшинно, в клетчатке вблизи ворот левой почки. Красной стрелкой выделен также большой солидно-кистозный участок в печени (метастатической природы). Зелеными стрелками – жидкость в брюшной полости.
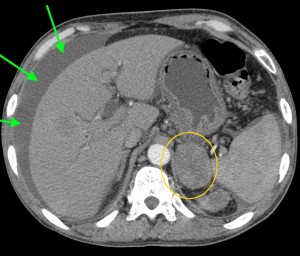
2) Наличие образования, имеющего неоднородную структуру, с неровными краями (бугристыми). При компьютерной томографии можно оценить его структуру, определить преобладающий компонент (солидный, мягкотканый; либо жидкостной, кистозный), наличие участков некроза, гнойного расплавления, кальцинатов, кровоизлияний и т. д.
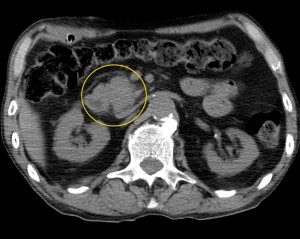
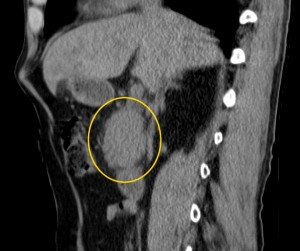
Как выглядит рак поджелудочной железы. Фото (КТ). В желтом круге выявлена патологическая ткань в области головки (с неровными краями, расположенного вблизи стенки двенадцатиперстной кишки).
3) Повышение плотности парапанкреатической клетчатки. «Мутность» клетчатки может свидетельствовать о ее опухолевой инфильтрации или (и) о присоединившейся инфекции, или об аутолизисе (самопереваривании) высвобожденными ферментами (в результате разрушения панкреатической ткани) и развитии панкреатита.
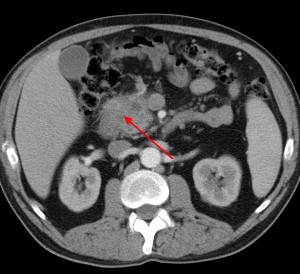
Обратите внимание: вблизи панкреатической головки клетчатка теряет свою обычную структуру, плотность ее выше, края головки смазанные, нечеткие. Все это признаки инфильтрации клетчатки раковыми клетками (контактное метастазирование) либо признаки панкреатита (вторичного).
4) Расширение панкреатического (Вирсунгова) протока выше места поражения. Рак головки вызывает расширение панкреатического протока в области тела и хвоста (в норме он имеет ширину 1-2 мм, при опухолевых поражениях может расширяться до 0,5 см и более).
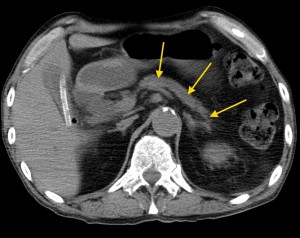
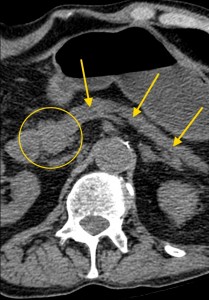
На изображениях: опухоль головки железы (в желтом круге), желтыми стрелками отмечен расширенный панкреатический (Вирсунгов) проток в результате нарушения оттока секрета. Нативная (без контраста) компьютерная томография.
5) Неравномерное накопление контрастированной крови опухолью (оно имеет меньшую плотность в сравнении с неизмененной тканью). Солидный (мягкотканный) компонент накапливает контраст, участки некроза и кистовидной перестройки его не накапливают, т. к. не имеют в своей структуре кровеносных сосудов, и остаются гиподенсными (низкой плотности).
6) Прорастание новообразования в ближайшие органы (в селезенку, в двенадцатиперстную кишку, в верхнюю полую вену, в воротную вену, в селезеночную вену, в hepar, в сальник, в фасцию Героты, отделяющую забрюшинное пространство от брюшной полости) являются крайне неблагоприятными признаками – маркерами неоперабельности новообразования (T4 по TNM).
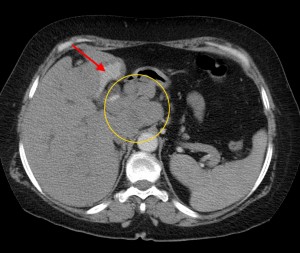
В данном случае при опухоли головки поджелудочной железы операция не показана, т. к. имеет место прорастание кровеносного сосуда и возникновение кровоизлияния в печеночную паренхиму (гематома выделена красной стрелкой), объемное образование – желтым кружком. По классификации TNM рак поджелудочной железы соответствует T4 (опухоль любого размера с прорастанием в окружающие ткани, в т. ч. в сосуды).
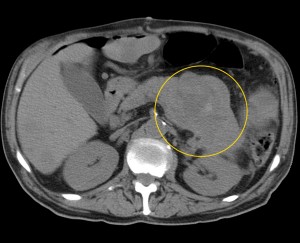
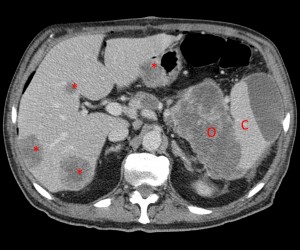
Объемное образование хвоста железы, прорастающее в селезенку (неоперабельное, TNM T4), слева – до контрастирования, справа – после введения контраста. Выявлен крупный кистозный очаг (О) в области хвоста (и также частично в области тела), с преобладающим жидкостным компонентом, с множественными зонами некроза, вплотную прилежащий к селезенке (С), прилежащий также к передней почечной фасции слева. Красными звездочками маркированы метастазы (отдаленные).
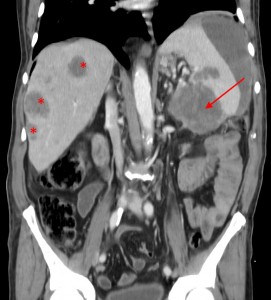
Тот же пациент. КТ-изображения, реформатированные во фронтальной плоскости, позволяют оценить распространенность поражения. Хорошо виден объемный процесс с прорастанием в селезенку, видна также жидкость по краю селезенки. Гиподенсные вторичные очаги в ткани печени.
7) Наличие измененных и увеличенных лимфатических узлов в парапанкератической клетчатке, в парааортальной клетчатке, в воротах печени и (или) селезенки говорит о лимфогенном метастазировании новообразования, позволяет выставить N1 по системе TNM (N – лат. «nodus», лимфатический узел). TNM N1 означает поражение регионарных (расположенных вблизи органа) лимфоузлов и является неблагоприятным признаком, однако не исключает оперативное вмешательство.
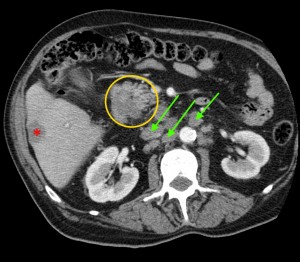
Опухоль головки (в желтом круге) с метастазами в лимфатические узлы вблизи ворот печени, а также в парааортальные лимфоузлы (зеленые стрелки). Показаны изображения КТ с контрастированием (артериально-паренхиматозная фаза контрастирования). По классификации TNM новообразование относится к стадии N1M1 – наличие увеличенных регионарных узлов с патологически измененной структурой и отдаленных вторичных очагов.
8) Наличие метастазов в печень. Новообразование может метастазировать не только лимфогенным путем, но и гематогенным. Орган, который поражается первым – печень, при этом отсев опухолевых клеток происходит по системе воротной вены. Обнаружение метастазов в отдаленные органы при раке поджелудочной железы является неблагоприятным симптомом (по системе TNM выставляется M1 – «выявлены отдаленные метастазы»). Если при опухоли поджелудочной железы нашли отдаленные метастазы, операция не показана. Существуют, однако, современные способы лечения метастазов печени (химиоэмболизация, ультразвуковая аблация и т.п.), проводимые в передовых онкологических стационарах.
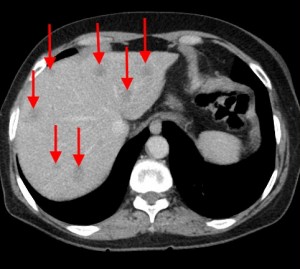
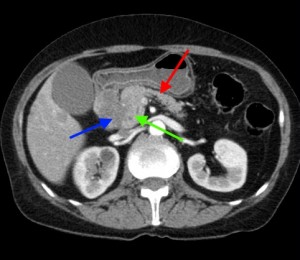
Компьютерная томография с контрастом. Стадия процесса M1 по классификации TNM (с наличием симптомов желтухи — за счет сдавления холедоха — и отдаленных метастазов). Слева красными стрелками выделены множественные гиподенсные (низкой плотности), слабо накапливающие контрастное вещество участки (1-3 см в диаметре), округлой формы, диффузно распределенные по всей площади среза. Справа под синей стрелкой – часть объемного процесса, не накапливающая контраст (которая содержит малое количество артериальных сосудов), под зеленой стрелкой мягкотканая часть образования, а под красной стрелкой – неизмененная часть органа (тело и хвост).
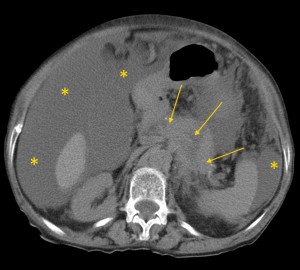
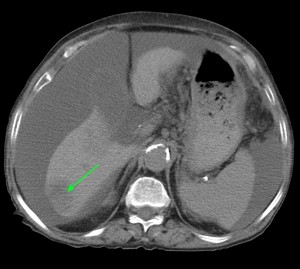
Рак хвоста поджелудочной железы. Симптомы КТ. Желтыми стрелками указано образование, имеющее неоднородную структуру, с множественными гиподенсными участками некроза и распада. Имеет место осложнение — массивный асцит, т.е. скопление жидкости в брюшной полости (жидкость помечена желтыми звездочками). Зеленой стрелкой выделен отдаленный метастаз.
ВТОРОЕ МНЕНИЕ ПРИ РАКЕ
Без сомнения, опухоль поджелудочной железы — опасный диагноз, который в ряде случаев имеет неблагоприятный прогноз. Выживаемость пациента, прогнозы по сроку жизни, успешность того или иного метода лечения, выбор хирургической тактики строго зависят от стадии опухолевого процесса. Поэтому важнейшим условием успешного лечения является не только своевременное выявление онкопатологии, но и точное ее стадирование по шкале TNM. В частности, онкологам очень важно знать, есть ли прорастание образования в окружающие органы и клетчатку, поражение сосудов, метастазирование в лимфатические узлы и печень. Поэтому необходимо не просто пройти современное диагностическое обследование, такое как КТ или МРТ, но и правильно проанализировать снимки, с целью выявления или исключения всех вышеперечисленных признаков.
Чтобы быть уверенным в достоверности диагностики, сегодня можно заказать пересмотр результатов КТ и МРТ у специалистов по лучевой диагностике онкологических заболеваний. Такой экспертный анализ проводится в учреждениях, которые специализируются на онкологической и хирургической патологии. Это позволяет повысить точность диагностики и описать заболевание по современным стандартам. Полученное в результате экспертное заключение является точным ориентиром для лечащих врачей — хирургов-онкологов.
Получить Второе мнение по КТ поджелудочной железы можно в системе Национальной телерадиологической сети (НТРС). В эту службу стекаются сложные и спорные диагностические случаи из всех росиийских регионов. Специалисты московского Института хирургии им. Вишневского и других профильных центров проведут удаленный пересмотр вашего КТ или МРТ. Достаточно загрузить снимки КТ или МРТ с диска на сайте НТРС, и получить в течение суток квалифицированное заключение с подписью врача.
Василий Вишняков, врач-радиолог
Читать подробнее о Втором мнении
Читать подробнее о телемедицине

Кандидат медицинских наук, член Европейского общества радиологов
Источник


