Вена поджелудочной железы гипертензия
Ещё одна опасная болезнь, связанная с давлением — билиарная или желчная гипертензия является опасным заболеванием, связанным с возникновением отклонений от нормального артериального давления.
В статье освещены вопросы происхождения патологии, что это такое и как она лечится.
Общая характеристика заболевания

Билиарная гипертензия — сложно диагностируемое заболевание печени и желчного пузыря.
Её природа заключается в повышении давления желчи на стенки желчевыводящих протоков и желчного пузыря, то есть на гепатобилиарную систему.
Высокое БД говорит о затруднённом протоке желчи из печени в двенадцатиперстную кишку.
Обязательное следствие патологии – нарушение пищеварения и боли в правом подрёберье.
Заболевание развивается по нескольким причинам:
- Опухоли. Злокачественные или доброкачественные образования сдавливают внутрипеченочные протоки или желчевыводящие пути. Они могут вырастать на печени или близлежащих органах, например, поджелудочной железе. Аналогично влияют опухолеподобные образования (киста поджелудочной железы и другие). В настоящий момент, онкология является причиной половины случаев.
- Желчнокаменный холецистит. Если камни попадают в устье желчного пузыря, то развивается этот синдром.
- Гельминтоз. Некоторые виды гельминтов способны выживать в желчной среде, например, описторхи и эхинококки.
- Полипы. Рост полипов в желчевыводящей системе блокирует обменные процессы аналогично желчным камням.
- Врождённая патология. Изменение диаметра протоков гепатобилиарной системы. Диагностируется в раннем возрасте.
Вследствие функцио
нальных изменений поражённых органов нарушается циркуляция крови в поражённом и прилежащем органе, появляется местная гипертония.
Характер изменения кровяного давления в венах и артериях говорит о местоположении злокачественного новообразования.
МКБ предусматривает такие типы билиарной гипертензии:
- внутрипеченочная — появляется вследствие блокировки портальной вены печени;
- предпеченочная — результат осложнения кровотока в сосудах, снабжающих печень;
- постпеченочная — при нарушении оттока крови в полую вену;
- смешанная — комбинация нескольких описанных видов.
Существует несколько стадий БГ:
- Начальная — железа работает исправно, но с малозаметным замедлением.
- Умеренная — застой желчи в протоках, при котором возможно компенсировать неисправность.
- Выраженная — характеризуется скоплением жидкости и увеличением брюшной полости.
- Осложнённая — чревата возможностью внутренних кровотечений и нарушением работы почек.
К сожалению, начальная стадия БГ слабо выражена, её легко спутать с другими болезнями. В большинстве случаев болезнь обнаруживается на умеренной, чаще выраженной фазе.
Симптоматика недуга на ранних стадиях

Вычислить билиарную гипертензию по симптомам не первой стадии невозможно.
Болезнь прячется под другие расстройства пищеварения, и пациент всегда обманывается, покупая ненужные препараты.
Особенно часто недуг путают с отравлением. В то же время, патология продолжает прогрессировать и давать больше однозначных признаков. Только на этом этапе происходит обращение к специалистам, медицинское обследование – единственный способ выявить БГ наверняка.
Признаки билиарной гипертензии на ранней стадии:
- хроническая усталость и расстройства сна;
- метеоризм;
- вздутие живота;
- колики в животе;
- неустойчивый стул;
- отрыжка, рвота и тошнота.
На поздних этапах БГ к перечисленным симптомам добавляются:
- неприятный привкус во рту;
- анемия;
- резкое похудение;
- желтуха.
Обратиться к врачу заставляет отёчно-асцитический синдром, он может развиться за несколько недель или месяцев и дать в результате увеличение живота, одышку и метеоризм. Он является последствием накопления асцитической жидкости в брюшной полости.
Также могут опухать ноги в части голеностопа. На поздних стадиях болезни, распухают вены на ногах.
Желчная гипертензия может быть выявлена по увеличенной селезёнке. Изменения в форме обусловлены ухудшением состава крови, застоем в ней некоторых элементов. Это явление способствует развитию анемии и некоторых других заболеваний.
Симптомы запущенной формы

Самый четко выраженный симптом БГ – это механическая желтуха. Она также появляется на поздних этапах развития болезни и явно указывает на проблемы с желчным пузырем. С одной стороны, она придает коже и слизистой желчный цвет, с другой – вызывает периодический зуд. Последний вызван раздражением периферических нервов желчной кислотой, которая попадает в кровь и распространяется по всему телу.
Если усердно игнорировать симптомы болезни, она проявляет себя гораздо жестче.
Однозначный признак запущенной стадии БГ:
- внутренние кровотечения;
- желудочные спазмы;
- кровавая рвота;
- кровяные вкрапления в кале.
Важно то, что внутреннее кровотечение всегда появляется неожиданно и безболезненно. Выбросы крови не ограничены, их тяжело остановить. Таким образом, болезнь является смертельной.
Как было сказано, рассматриваемая патология тяжела в обнаружении на ранних стадиях. Более того, даже врач не может подтвердить диагноз, пока не узнает результаты анализов. Для выявления БГ необходимо проведения обследования различными методами.
Выбор методики диагностики зависит от сложности течения недуга и имеющихся технических возможностей медицинского учреждения.
Диагностика патологического расстройства
В данном случае могут быть назначены различные клинические исследования, в зависимости от сложности протекания болезни.
Их можно разделить на две группы:
- Инвазивные – методы, основанные на вводе специальных веществ в организм или его полости (рентгеноконтрастные исследования, биопсия, лапароскопия).
- Неинвазивные методы менее точны, но проводятся проще и быстрее (УЗИ, томография).
УЗИ – неинвазивное исследование организма человека с помощью ультразвуковых волн. Благодаря простоте и безопасности, оно является самым популярным. Регулярное обследование даёт возможность выявить болезнь на ранней бессимптомной стадии.
Компьютерная томография – метод послойного исследования тканей с помощью рентгеновского излучения. Позволяет более полно рассмотреть структуру и параметры новообразований, чем предыдущий способ. Её частный случай – МРТ.
Рентгеноконтрастное исследование основано на вводе в полости организма жидких контрастирующих веществ. Они повторяют по форме естественные пути и выявляют на снимке участки, невидимые обычному рентгену. Кроме того, они отображают проходимость рассматриваемых протоков.
Биопсия отличается от предыдущих способов тем, что проводится после установления диагноза. Нужна она для того, чтобы понять природу злокачественного образования. Производится по следующему принципу: через кожу в орган вводится игла, которая извлекает порцию ткани. Наблюдение за процессом проводится с помощью УЗИ. Полученный материал анализируется в лаборатории. Это наиболее точный метод для установки окончательного диагноза и возможности удаления новообразования.
Крайний случай – лапароскопия. Это ни что иное, как оперативное вмешательство. Она используется для визуализации болезненных участков и забора материалов для анализов. Вместе с этим могут быть произведены лечебные манипуляции в зависимости от характера заболевания.
Методика проведения лечения болезни

Характер лечения билиарной гипертензии зависит от двух условий — причины патологии и стадии развития болезни.
Большинство случаев, требует оперативного вмешательства, но иногда этого можно избежать. Если дело в онкологических образованиях или полипах, необходима оперативная и/или химическая терапия. Желчекаменную болезнь требуется лечить медикаментозными препаратами, если характер конкрементов это позволяет. Опять же, в первую очередь это зависит от их «возраста». Для гельминтоза любой стадии применяется только консервативная терапия.
Хирургический способ лечения обязательно имеет место на поздних стадиях заболевания, когда преобладают симптомы — асцит и внутренние кровотечения. В случае БГ он всегда представляет собой лапароскопию. В настоящее время существует достаточно технических средств для проведения аккуратных и щадящих операций. Они абсолютно безопасны, требуют мало времени для восстановления и всегда эффективнее попыток самолечения.
Специалист в видео в этой статье расскажет, как бороться с повышенным артериальным давлением.
Источник
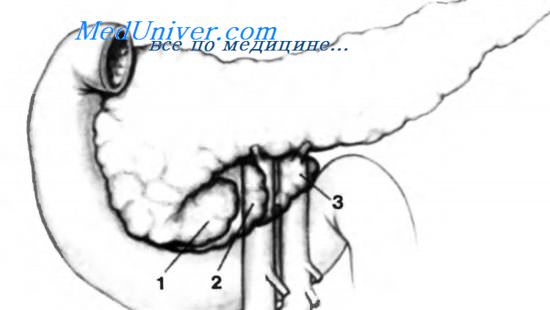
Крючковидный отросток поджелудочной железы. Аномалии печеночной артерии. Вены поджелудочной железы.Крючковидный отросток является частью головки поджелудочной железы и расположен позади верхних брыжеечных сосудов. Из-за его локализации и взаимоотношения с верхнебрыжеечными сосудами, а также из-за обильного кровоснабжения, он образует часть головки поджелудочной железы, которую наиболее трудно исследовать и мобилизовать при панкреатодуоденальной резекции. Степень развития крючковидного отростка может быть различной. У некоторых пациентов он развит незначительно и даже может отсутствовать, что значительно облегчает резекцию головки поджелудочной железы. Крючковидный отросток может распространяться до задней стенки верхней брыжеечной вены, но может простираться за верхнюю брыжеечную артерию и даже еще дальше и срастаться с ее адвентициальнои оболочкой. Здесь имеется слой, образованный фиброзной тканью, лимфатическими сосудами и нервными волокнами, который распространяется от крючковидного отростка и делится на две ретропанкреатические части. Одна часть соединяется с полулунным ганглием и называется крючковидно-полулунным слоем, другая соединяется с адвентициальнои оболочкой верхней брыжеечной артерии и называется крючковидно-брыжеечным слоем. Когда эти слои хорошо развиты, освобождение крючковидного отростка во время резекции головки поджелудочной железы наиболее затруднено. У некоторых пациентов связку, распространяющуюся от адвентиции верхней брыжеечной артерии, необходимо выделить или пересечь. Несколько очень хрупких мелких вен идут от крючковидного отростка к верхней брыжеечной вене. Во время освобождения крючковидного отростка эти вены нужно раздельно осторожно перевязать и рассечь. Крючковидный отросток получает несколько артериальных сосудов, которые также должны быть раздельно перевязаны и пересечены во время его освобождения. Все хирурги признают, что произвести резекцию сегмента поджелудочной железы справа от аорты намного труднее, чем слева от нее. По этой причине Couinaud, с хирургической точки зрения, считает полезным разделить поджелудочную железу на два сегмента
— right pancreas и left pancreas, считая сегмент, соединяющий их, воротами поджелудочной железы. На рисунке изображены различные степени развития крючковидного отростка: 1 — слабо развитый крючковидный отросток, 2
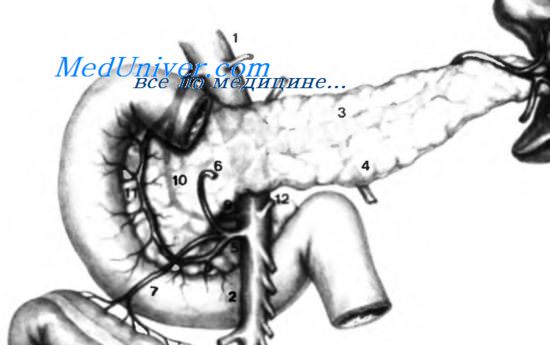
Поджелудочная железа имеет очень хорошее кровоснабжение. На рисунке видны главные артерии поджелудочной железы и некоторые артерии вэтом регионе, имеющие связь с ней. 1 — коронарная желудочная артерия, или левая желудочная артерия. 2 — общая печеночная артерия. 2′ — печеночная артерия. 3 — желудочно-двенадцатиперстная артерия. 4 — верхняя и задняя поджелудочно-двенадцатиперстные артерии — первая ветвь, возникающая из желудочно-двенадцатиперстной артерии. 5 — правая желудочно-сальниковая артерия. 6 — верхняя и передняя поджелудочно-двенадцатиперстные артерии; правая желудочно-сальниковая, а также верхняя и передняя поджелудочно-двенадцатиперстные артерии являются терминальными ветвями желудочно-двенадцатиперстной артерии, которая отходит от общей печеночной артерии. 7 —общий ствол нижних поджелудочно-двенадцатиперстных артерий, возникающий из верхней брыжеечной артерии; от этого общего ствола отходят нижняя задняя и нижняя передняя поджелудочно-двенадцатиперстные артерии; две эти артерии могут отходить раздельно от верхней брыжеечной артерии; в некоторых случаях общий ствол нижней поджелудочно-двенадцатиперстной и нижней передней поджелудочно-двенадцатиперстной артерий может проходить впереди верхней брыжеечной вены. 8—верхняя брыжеечная артерия. 9 — селезеночная артерия. 10—задняя, или верхняя поджелудочная, артерия. 11 —поперечная поджелудочная артерия. 12 —большая поджелудочная артерия. 13— каудальная поджелудочная артерия.
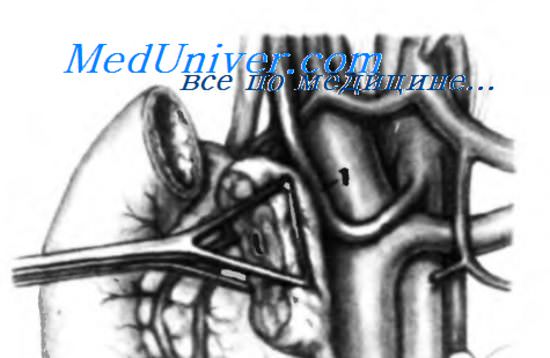
Печеночная артерия может иметь многочисленные аномалии развития, касающиеся места ее возникновения и дальнейшего следования. Во время хирургического вмешательства хирург должен помнить о возможности таких отклонений. Наиболее часто встречающаяся аномалия печеночной артерии — это ее отхождение от верхней брыжеечной артерии. Немногим более чем у 20% пациентов общая печеночная и правая печеночная артерии возникают из верхней брыжеечной артерии. Левая печеночная артерия намного реже отходит от верхней брыжеечной артерии (от ее правого края). Наличие такой аномалии имеет значение лишь при операциях на поджелудочной железе и встречается достаточно редко. Обычно общая печеночная или правая печеночная артерии, когда они отходят от верхней брыжеечной артерии, идут позади поджелудочной железы. В некоторых же случаях они могут идти через головку поджелудочной железы или крючковидный отросток, что может явиться противопоказанием для панкреатодуоденальной резекции. Для выявления аномальной печеночной артерии полезно выполнить интраоперационную абдоминальную ангиографию, но при этом можно установить лишь место ее отхождения и путь, но нельзя установить, проходит ли она через паренхиму поджелудочной железы или нет. Опытный хирург даже без ангиографии может определить наличие этой аномалии и проявить необходимую осторожность. На рисунке показана общая печеночная артерия, отходящая от верхней брыжеечной артерии и проходящая позади головки поджелудочной железы.
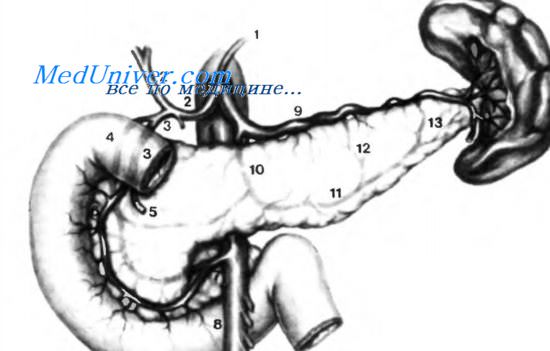
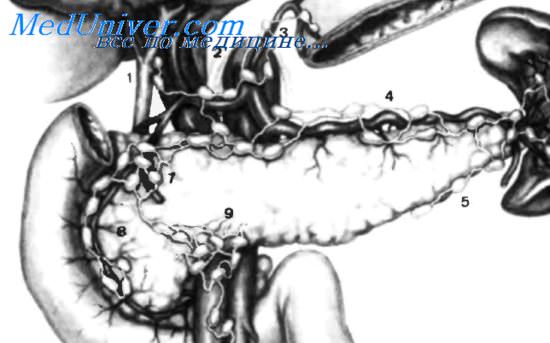
На этом рисунке изображены главные эфферентные вены поджелудочной железы, которые обычно идут параллельно артериям: 1 —воротная вена. 2—верхняя брыжеечная вена; верхняя брыжеечная и воротная вены формируют так называемую «брыжеечно-воротную ось». 3 — селезеночная вена. 4— нижняя брыжеечная вена; эта вена может впадать в селезеночную вену или в угол, сформированный селезеночной и воротной венами; реже нижняя брыжеечная вена впадает в воротную вену, 5 — желудочно-ободочный ствол, или венозный ствол Henle; в 60% случаев ствол Henle образован соединением правой желудочно-сальниковой вены, правой верхней ободочной вены, нижней и передней поджелудочно-двенадцатиперстных вен. 6 — правая желудочно-сальниковая вена. 7 — правая верхняя ободочная вена. 8 — нижняя и передняя поджелудочно-двенадцатиперстные вены. 9 — нижняя и задняя поджелудочно-двенадцатиперстные вены. 10 — верхняя и задняя поджелудочно-двенадцатиперстные вены. 11 — верхняя и передняя поджелудочно-двенадцатиперстные вены. 12 —срединная ободочная вена.
Основные лимфатические группы поджелудочной железы: 1 — печеночные узлы, 2 — чревные узлы, 3 — коронарные узлы, 4 — верхние панкреатические узлы, 5 — нижние панкреатические узлы, 6 — селезеночные узлы, 7 — субпилорические узлы, 8—передние панкреатодуоденальные узлы, 9 — брыжеечные узлы. — Также рекомендуем «Псевдокисты поджелудочной железы. Хирургическое лечение псевдокист поджелудочной железы.» Оглавление темы «Операции при портальной гипертензии. Хирургическая анатомия панкреаз.»: |
Источник
Панкреатит – воспалительное заболевание поджелудочной железы, органа, который отвечает за секрецию ферментов пищеварения и инсулина. Мало кто знает, что острая форма болезни может протекать не только с симптомами нарушения работы органа и всего желудочно-кишечного тракта, но и с проявлениями артериальной гипертензии. Давление от поджелудочной железы может изменяться зависимо от запущенности процесса и компенсаторных возможностей организма, возраста пациента, состояния вегетативной нервной системы, сопутствующей патологии.
Что такое панкреатическая гипертензия и почему она возникает?
 В медицине панкреатической гипертензией именуют повышенное давление в главном протоке поджелудочной железы (ПЖ) из-за утрудненного оттока ее соков или дополнительного заброса желчи по биллиарному пути. Это состояние является осложнением хронического течения болезни и чаще всего вызывает сильные боли во время приступа. Но в народе так называют патологию, при которой повышается давление на фоне обострения панкреатита.
В медицине панкреатической гипертензией именуют повышенное давление в главном протоке поджелудочной железы (ПЖ) из-за утрудненного оттока ее соков или дополнительного заброса желчи по биллиарному пути. Это состояние является осложнением хронического течения болезни и чаще всего вызывает сильные боли во время приступа. Но в народе так называют патологию, при которой повышается давление на фоне обострения панкреатита.
Изменение артериального давления вполне может быть признаком воспаления ПЖ На начальных этапах болезни иногда диагностируется гипертензия, даже в виде кризов. Позже, когда организм истощается на фоне интоксикации ферментами, наступает стойкая гипотония, с которой трудно бороться.
Считается, что причиной возникновения гипертензии является развитие болевого шока, в ответ на который организм реагирует повышением давления. Особенно склонны к такому варианту болезни пожилые люди, имеющие проблемы с сердечно-сосудистой системой.
Симптомы патологии
Основными симптомами сочетания гипертонии и панкреатита являются:
- приступ головокружения;
- головные боли;
- снижение остроты зрения, помутнение перед глазами;
- онемение пальцев, чувство «ползания мурашек»;
- бессонница;
- повышенная раздражительность;
- шум или звон в ушах;
- носовые кровотечения;
- появление отеков на лице и конечностях;
- усиленное потоотделение;
- боли в области сердца.
Какой механизм связи между поджелудочной железой и артериальным давлением?
На первый взгляд может показаться, что поджелудочная железа и давление никак не могут быть связаны между собою, так как за них отвечают совершенно разные системы организма. Но в человеческом теле все взаимосвязано, и частой причиной гипертонии бывают болезни желудочно-кишечного тракта, в том числе, поджелудочной.
Существует несколько механизмов отношения высокого давления к панкреатиту. Гипертония при остром воспалении железы характерна для начальной стадии. На фоне сильнейшего болевого приступа происходит выброс гормонов стресса, активизация вегетативной нервной системы. Как следствие, возникает спазм сосудов и нарушение адекватного кровообращения во всех внутренних органах. Возможно даже развитие гипертонического криза со всеми вытекающими осложнениями. В острой стадии повышение давления не долгосрочное и сменяется стойкой гипотонией.
 При хроническом течении панкреатита давление имеет скачкообразный характер, но чаще пациенты страдают от гипертонии. Поскольку пораженная поджелудочная в полной мере не может справляться со своими функциями, наступает дефицит питательных веществ, не усваиваются микро- и макроэлементы, необходимые для укрепления стенок сосудов, сердца, питания нервной системы. При периодических обострениях увеличивается интоксикация организма продуктами распада.
При хроническом течении панкреатита давление имеет скачкообразный характер, но чаще пациенты страдают от гипертонии. Поскольку пораженная поджелудочная в полной мере не может справляться со своими функциями, наступает дефицит питательных веществ, не усваиваются микро- и макроэлементы, необходимые для укрепления стенок сосудов, сердца, питания нервной системы. При периодических обострениях увеличивается интоксикация организма продуктами распада.
Кроме этого, воспаленная железа отекает, сдавливая близлежащие лимфоузлы, кровеносные сосуды, нервные окончания и сплетения. Активизируется вегетативная иннервация и происходит увеличение артериального давления.
Также в поджелудочной железе находятся клетки, которые вырабатывают инсулин, гормон, отвечающий за утилизацию глюкозы. Если орган мучается от хронического воспаления, со временем может начать развиваться панкреатогенный сахарный диабет. В случае этой болезни страдает выработка инсулина, что приводит к стойкой гипергликемии (высокому уровню сахара в крови). Вследствие патологии нарушается работа почек (диабетическая нефропатия), натрий не выводиться из организма и удерживает воду, что приводит к увеличению объема циркулирующей кровы и росту артериального давления.
Как лечить панкреатическую гипертонию?
 Лечение повышенного артериального давления и панкреатита должно происходить одновременно. Особенности терапии зависят от механизма гипертонии и формы воспаления поджелудочной железы.
Лечение повышенного артериального давления и панкреатита должно происходить одновременно. Особенности терапии зависят от механизма гипертонии и формы воспаления поджелудочной железы.
При подъеме артериального давления на фоне острого приступа панкреатита нужно влиять не только на основное заболевание, но и быстро снять болевой синдром, не допустив развитие шока. В этой фазе активно применяются спазмолитики и анальгетики. При сильных болях, что не купируются обычными препаратами, иногда прибегают к наркотическим анальгетикам. Проводиться дезинтоксикационная терапия, коррекция водно-электролитного, белкового, кислотно-основного баланса с использованием солевых и коллоидных растворов. Под действием препаратов устраняется спазм сосудов, отек поджелудочной и окружающих ее тканей, уменьшается влияние вегетативной нервной системы. В отдельном приеме антигипертензивных таблеток нет нужды, так как в острой фазе высокое давление быстро может измениться на гипотонию или даже коллапс.
При хроническом течении панкреатита, сопровождающегося высоким артериальным давлением, пациент нуждается в постоянной поддерживающей антигипертензивной терапии (используются ингибиторы АПФ, сартаны, бета-блокаторы, мочегонные, блокаторы кальциевых каналов). Кроме этого, в период обострения нужно помнить о поджелудочной: прием заместительной ферментной терапии (панкреатин, фестал и т.д), подавление секреторной функции (контрикал), соблюдение строгой диеты.
Если у пациента высокое артериальное давление при панкреатите сочетается с сахарным диабетом, то в лечение, кроме антигипертензивной терапии, еще включается сахаропонижающие, инсулиностимулирующие, гормонозаместительные препараты, а также статины, которые профилактируют появление атеросклеротических бляшек и еще больший рост давления.
Какой прогноз пациента с гипертензией на фоне панкреатита?
Прогноз пациента с сочетанием панкреатита и гипертонии неблагоприятный. При тяжелом остром течении болезни в первые дни возможен летальный исход из-за развития шока.
Хроническое воспаление поджелудочной железы с периодическими обострениями приводит к истощению организма, отклонениям в водно-солевом, электролитном балансе. Возможны появление анемии, гипопротеинемии, нарушения соотношения белковых фракций, ускоренного СОЭ. Эти факторы отрицательно влияют на работу сердечно-сосудистой системы и, на фоне гипертонии, могут вызывать массу осложнений, в том числе инсульты и инфаркты. Появление панкреатогенного диабета еще больше усугубляет течение болезни и ухудшает дальнейший прогноз.
 Профилактикой осложнений панкреатической гипертонии являются:
Профилактикой осложнений панкреатической гипертонии являются:
- соблюдение диеты (исключение жирной, жареной, острой пищи, употреблять растительные продукты);
- отказ от употребления алкоголя и курения;
- нормализация массы тела;
- выполнение умеренных физических нагрузок;
- избегание стрессовых ситуаций;
- соблюдение рекомендаций доктора.
Выводы
Артериальная гипертензия и воспаление поджелудочной железы серьезные заболевания и зачастую, связанные между собою, усугубляя течение друг друга. Несвоевременное обращение за медицинской помощью при обострении может привести даже к летальному исходу. Эти патологии требуют длительного лечения и постоянных поддерживающих мероприятий для избежания осложнений.
Источник