Видео анатомия поджелудочная железа
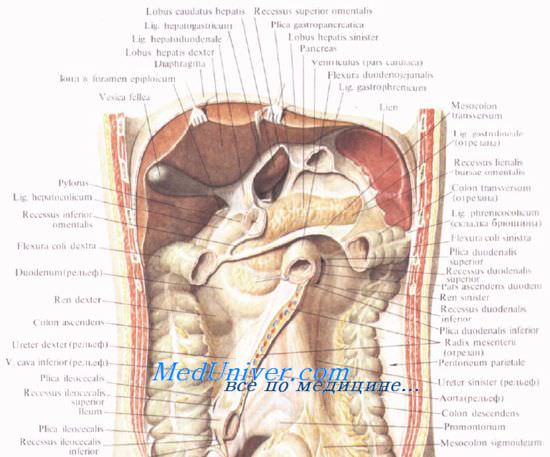
ПЖ — непарный железистый орган, расположенный в забрюшинном пространстве на уровне 1—11 поясничных позвонков. Длина железы в среднем составляет 18—22 см, средняя масса — 80-100 г. В ней различают 3 анатомических отдела: головку, тело и хвост. Головка ПЖ прилежит к ДПК, а хвост расположен в воротах селезёнки. Толщина железы в различных отделах составляет 1,5—3см. Передняя и нижняя поверхности тела ПЖ покрыты брюшиной. ПЖ имеет тонкую соединительнотканную капсулу и слабо выраженные соединительнотканные перегородки. Кпереди от ПЖ располагаются желудок и начальный отдел ДП К. Головка ПЖ лежит в подковообразном изгибе ДПК.
Позади головки ПЖ проходят нижняя полая и воротная вены, правые почечные артерия и вена, общий жёлчный проток. К задней поверхности тела прилежит аорта и селезеночная вена, а позади хвоста находятся левая почка со своими артерией и веной и левый надпочечник (см. рис. 1-2).

Рис. 1-2. Топографическая анатомия поджелудочной железы. На рисунке схематически представлено изображение поперечного среза верхних отделов брюшной полости
Главный (вирсунгов) проток ПЖ образуется путём слияния дольковых протоков и проходит в толще органа от хвоста до головки, ближе к задней поверхности. Диаметр ГПП у взрослого человека составляет 1—2 мм в области хвоста и тела и 3—4 мм в области головки, где ГПП в 60% случаев сливается с добавочным (санториниевым) протоком (см. рис. 1-3).

Рис. 1-3. Строение поджелудочной железы. Показана анатомическая взаимосвязь общего жёлчного протока и протоков поджелудочной железы
Проток ПЖ сливается с общим жёлчным протоком, образуя печён очно-поджелудочную ампулу, и открывается в ДПК на вершине её большою (фатерова) сосочка. В 20—25% случаев протоки впадают в ДПК раздельно, что зависит от различных вариантов развития протоковой системы (см. рис. 1-4). Так, в 10% случаев происходит атрофия терминального отдела вирсунгова протока и ПЖ дренируется через санториниев проток — такой вариант развития называют расщеплённой ПЖ (pancreas division) и относят к аномалиям развития органа. Длина ГПП составляет 18—20 см.

Рис. 1-4. Анатомическая конфигурация внутрипанкреатической протоковой системы. Показано примерное процентное соотношение каждого из возможных вариантов развития
Интрамуральные отделы обшего жёлчного протока и протока ПЖ, а также печёночно-поджелудочная ампула окружены гладкомышечными волокнами, формирующими сфинктер Одди, регулирующий порционное поступление жёлчи и сока ПЖ в ДПК. Местоположение фатерова соска вариабельно, но чаще всего он расположен в 12—14 см от привратника. Сфинктер Одди имеет довольно сложное строение и формально не является общим для обоих протоков (см. рис. 1-5).

Рис. 1-5. Строение сфинктера Одди
Описаны следующие мышечные образования, формирующие сфинктер Одди.
• Сложная мышца сосочка ДПК, состоящая из мышц:
— сфинктера основания сосочка;
— дилататора сосочка;
— сфинктера отверстия сосочка.
• Собственный сфинктер общего жёлчного протока (сфинктер Вестфаля), расположенный на границе со сфинктером основания сосочка.
• Собственный сфинктер протока ПЖ.
Что касается особенностей структуры самих гладкомышечные образований сфинктера Одди, то в целом они идентичны другим гладкомышечным клеткам во всех внутренних органах.
Как видно из рисунка, сфинктер функционирует так, что не только отделяет общий жёлчный проток и ГПП от просвета ДПК, но и на большом протяжении разделяет вышеуказанные протоки друг от друга.
Сфинктерный аппарат системы жёлчеотделения и протоков ПЖ выполняет комплексные функции, с одной стороны, обеспечивая рациональное расходование жёлчи и панкреатического сока путём ограничения потока жёлчи и панкреатических соков в ДПК между приёмами пищи, и, с другой стороны, предотвращая обратный ток жёлчи и кишечного содержимого в жёлчные протоки и ГПП и облегчая (способствуя) наполнение жёлчного пузыря. Эти функции обусловлены и способностью сфинктера создавать высокий градиент давления между системой протоков и ДПК. Сфинктер Одди способствует подъёму давления в общем жёлчном протоке, благодаря чему эта величина различается на разных уровнях жёлчного протока — от 4 до 10 мм рт.ст.
Данные функции, в первую очередь, выполняют расположенный в общем жёлчном протоке, перед ампулой, сфинктер Вестфаля (т. sphincter ductus choledochi) и сфинктер печёночно-поджелудочной ампулы, работающие во взаимосвязи со сфинктером панкреатического протока. Кроме того, сфинктерный аппарат большого сосочка ДПК отвечает за регуляцию давления в полости ДПК.
Вместе с тем мышечные образования сфинктера Одди работают и как мощный насос, обеспечивая интенсивное поступление жёлчи и секрета ПЖ в полость ДПК в процессе пищеварения.
Моторная активность сфинктерного аппарата фатерова соска находится под контролем сложных нейро-гуморальных механизмов. К медиаторам, регулирующим деятельность сфинктера, относят энкефалины и эндорфины, субстанцию Р, оксид азота, вазоактивный интестиналъный полипептид (ВИП), нейропептид Y, холецистокинин (ХК) и кальцитонин-связанный пептид.
Таким образом, отдельные части сфинктера Одди предотвращают рефлюкс содержимого ДПК в вирсунгов проток и жёлчные протоки, жёлчи в ГПП, панкреатического секрета — в систему жёлчных протоков. Измерение давления с помощью микроканюляции протоков свидетельствует о более высоком давлении в протоке ПЖ по сравнению с давлением в общем жёлчном протоке. Имеет ли эта разница давлений какое-либо физиологическое значение, доподлинно до сих пор не известно.
Головка ПЖ получает кровоснабжение через печёночную артерию (a. hepatica), переднюю и заднюю поджелудочно-двенадцатиперстные артерии. Перешеек и тело ПЖ снабжаются вариантно отходящими ветвями общей печёночной и желудочно-двенадцатиперстной артерий, а также правой желудочно-сальниковой артерией. В области перешейка иногда лежит вариантно отходящая от общей печёночной, верхней брыжеечной, чревной, селезёночной или желудочно-двенадцатиперстной артерии так называемая тыльная поджелудочная артерия. Располагаясь на границе тела и головки ПЖ, она служит анастомотическим пограничным ориентиром. Тело ПЖ получает кровь из селезёночной артерии через крупную ветвь — большую поджелудочную артерию Гаплера. Она может отходить одним или двумя-гремя стволами, широко анастомозирующими друг с другом и с другими артериями.
В результате соединения поджелудочной артерии в области тела и хвоста ПЖ образуется два внутриорганных анастомоза, расположенных вдоль нижнего и верхнего краёв органа. Вместе с артериальными дугами головки эти анастомозирующие ветви образуют замкнутый пери-панкреатический артериальный круг, отдающий по передней и задней поверхности ПЖ на всём своём протяжении ветви, анастомозируюшие между собой. Таким образом, артериальная система паренхимы ПЖ представляет собой трёхмерную внутриорганную сеть широко анастомозируюших между собой сосудов.
Венозный отток осуществляют одноимённые венозные сосуды, идущие параллельно артериям. Вся кровь, оттекающая от ПЖ, поступает в воротную вену и далее в печень. Лимфатический отток от ПЖ происходит через лимфатические узлы, расположенные по ходу кровеносных сосудов (парапилорические, панкреатодуоденальные лимфатические узлы и лимфатические узлы ворот селезёнки).
ПЖ относится к «чемпионам» по объёму кровотока на 100 г ткани: натощак кровоток составляет 50—180 мл/мин на 100 г ткани, а при стимулированной секреции — до 400 мл/мин на 100 г ткани. Немаяоважной особенностью кровоснабжения ПЖ считают высокую диффузионную проницаемость кровеносных сосудов: в покое она составляет 0,1—0,3 мл/ мин на 100 г ткани ПЖ; при функциональной гиперемии она возрастает до 1,5—20 мл/мин на 100 г. Приведённые данные свидетельствуют о высоких потребностях железы в кровоснабжении и, следовательно, в пластических материалах, энергии и кислороде, а также в элиминации метаболитов.
Поджелудочная железа имеет симпатическую и парасимпатическую иннервацию — из чревного сплетения и блуждающих нервов. Вегетативная иннервация включает эфферентные (двигательные) и афферентные (чувствительные) нервные волокна. Центр симпатической иннервации находится в сегментах спинного мозга Тh5—Th9, затем в составе симпатических нервов аксоны нейронов направляются к чревному сплетению и ПЖ. Эти нервы иннервируют интрапанкреатические кровеносные сосуды и нервные узлы, а также несут волокна болевой чувствительности.
Парасимпатическую иннервацию осуществляет блуждающий нерв. ПЖ также получает иннервацию от нейронов метасимпатической нервной системы. Наконец, ПЖ содержит ряд нервных волокон, контролирующих кровеносные сосуды, ацинарные и островковые клетки — эти нервные волокна оплетают ацинусы железы, располагаются вокруг сосудистой сети и вокруг островков Лангерганса. Главными нейромедиаторами, ответственными за экзокринную функцию ПЖ, служат ацетилхолин, ВИП, гастрин-рилизинг пептид и др. Объединение нервной и гуморальной регуляции составляет систему контроля над деятельностью ПЖ. Таким образом, нейроны в ПЖ вовлечены в процесс контроля за эндокринными и экзокринными функциями органа.
Иннервация жёлчевыводящей системы, ПЖ и ДПК имеет общее происхождение, что предопределяет тесную взаимосвязь их функционирования. Жёлчевыводящая система также получает иннервацию от нервных симпатических и парасимпатических структур. Волокна симпатических нервов, направляясь от симпатического ствола, через внутренностные нервы входят в звёздчатый узел, где встречаются с волокнами блуждающего нерва. Кроме того, жёлчные пути иннервирует и правый диафрагмальный нерв.
Нервные волокна симпатического и парасимпатического происхождения обнаруживаются также непосредственно в области сфинктерного аппарата жёлчного пузыря и протоковой системы жёлчевыводящих путей. В жёлчном пузыре, пузырном протоке и общем жёлчном протоке имеются нервные сплегения и ганглии, подобные таковым в ДПК.
Многочисленные нервные волокна залегают в мышечном слое, вокруг кровеносных сосудов и в слизистой оболочке системы жёлчеотделения. Сплетения жёлчевыводящей системы и ПЖ тесно связаны с автономной нервной системой ДПК, ее сплетениями, что имеет существенное значение в координации деятельности этих органов и остальной части желудочно-кишечного тракта (ЖКТ).
Маев И.В., Кучерявый Ю.А.
Источник
Оглавление темы «Топография поджелудочной железы.»:
1. Поджелудочная железа. Топография поджелудочной железы. Проекция поджелудочной железы.
2. Размеры поджелудочной железы. Форма поджелудочной железы. Протоки поджелудочной железы.
3. Синтопия поджелудочной железы. Расположение поджелудочной железы. Топографическая анатомия поджелудочной железы.
4. Болезни поджелудочной железы — методы диагностики
5. Оперативная хирургия поджелудочной железы
Синтопия поджелудочной железы. Расположение поджелудочной железы. Топографическая анатомия поджелудочной железы.
Головку поджелудочной железы охватывает сверху, снаружи и снизу двенадцатиперстная кишка, прочно фиксируя ее вместе с общим желчным и поджелудочными протоками.
Позади головки поджелудочной железы наиболее кнаружи располагается нижняя полая вена. Кнутри от нее, прилегая к головке или в ее толще, проходит ductus choledochus. Рядом с ним располагается v. mesenterica superior, затем одноименная артерия. Эти сосуды лежат в incisura pancreatis.
Выйдя из-под нижнего края поджелудочной железы, верхние брыжеечные сосуды ложатся на переднюю поверхность горизонтальной или восходящей части двенадцатиперстной кишки. Верхние брыжеечные сосуды и нижнюю полую вену разделяет расположенный на нижнем крае головки крючковидныи отросток, processus uncinatus [Winslow].
Позади головки поджелудочной железы происходит слияние верхней брыжеечной и селезеночной вен, в результате чего образуется воротная вена, v. portae.
Опухоли головки поджелудочной железы могут сдавить воротную вену, в результате чего возникает портальная гипертензия, сопровождающаяся определенным симптомокомплексом: резким увеличением селезенки (спленомегалией), скоплением жидкости в брюшинной полости (асцитом) и кровотечением из расширенных вен в области портокавальных анастомозов. К уже известным анастомозам на передней брюшной стенке и в области пищеводно-кардиального соединения следует добавить и портокаваль-ные анастомозы в области прямой кишки (о них речь пойдет ниже). Опухоль может сдавить и расположенный рядом ductus choledochus, что проявляется развитием механической желтухи.
Иногда головка поджелудочной железы располагается ниже брыжейки, тогда она может прилегать к брюшине в области sinus mesentericus dexter. В этом случае спереди от нее лежат петли тонкой кишки и правая часть поперечной ободочной кишки.
Тело поджелудочной железы представляет среднюю, наибольшую часть органа. На передней поверхности тела расположен выступающий вперед сальниковый бугор, tuber omentale. Передняя поверхность тела поджелудочной железы прилегает к заднему листку париетальной брюшины, являющейся задней стенкой сальниковой сумки, а через нее — к задней стенке желудка. Сальниковый бугор часто располагается вблизи нижней поверхности правой доли печени.
У верхнего края тела поджелудочной железы располагается truncus coeliacus. По верхнему краю тела в правой его части идет a. hepatica communis, а влево позади верхнего края железы или вдоль него, иногда заходя на переднюю поверхность, располагается селезеночная артерия, a. splenica (lienalis), направляющаяся к селезенке.
Позади тела поджелудочной железы, ниже артерии, располагается v. splenica (lienalis), образующая углубление в ткани железы. Несколько глубже позади тела и хвоста железы располагаются почечные и нижние надпочечные сосуды, левая почка и надпочечник.
Нижний край поджелудочной железы прилегает к брыжейке поперечной ободочной кишки. Снизу к телу прилегает flexura duodenojejunalis.
Слева, к хвосту поджелудочной железы, прилегает flexura coli sinistra.
Видео анатомии поджелудочной железы
Анатомия поджелудочной железы на препарате трупа разбирается Здесь
— Вернуться в оглавление раздела «Топографическая анатомия и оперативная хирургия.»
Источник
Поджелудочная железа в норме — анатомия, методы обследования
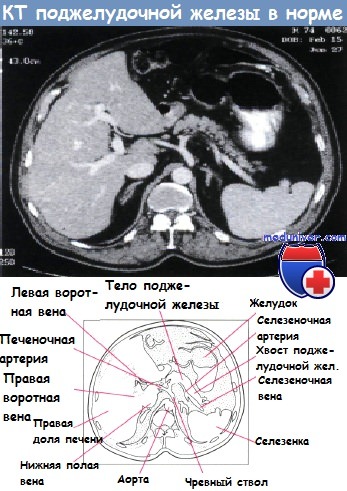
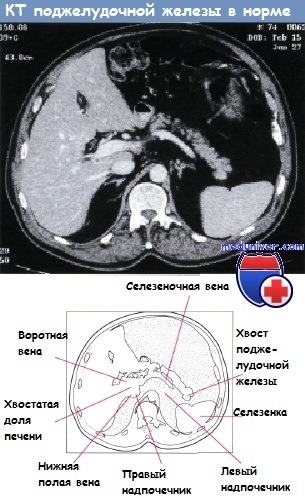
Поджелудочная железа — дольчатая железа, расположенная ретроперитонеально и поперек позвоночника в заднем отделе верхнего этажа брюшной полости. Ее длина составляет 12—15 см. Головка и «крючковидный отросток» железы лежат в изгибе двенадцатиперстной кишки, а суживающееся тело и хвост простираются до медиального края селезенки.
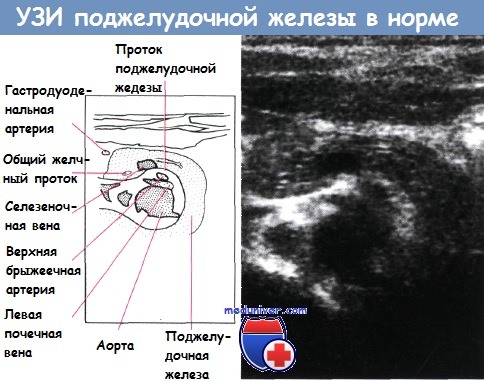
Селезеночная вена проходит сзади поджелудочной железы, а селезеночная артерия — спереди и сверху, тогда как верхние брыжеечные артерия и вена расположены в углу, образованном головкой и телом поджелудочной железы. В этом месте верхняя брыжеечная и селезеночная вены соединяются, образуя воротную вену.
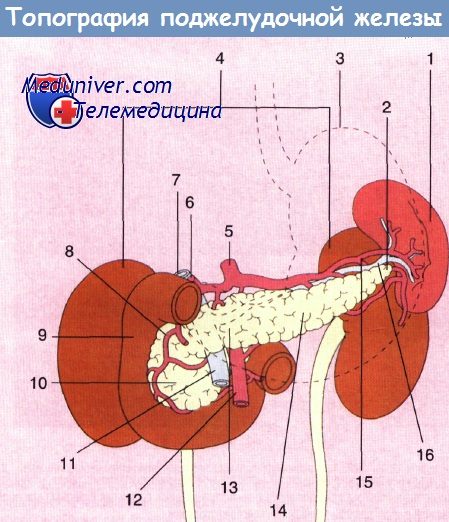
Анатомические отношения поджелудочной железы с важными сосудистыми структурами:
1 — селезенка; 2 — хвост поджелудочной железы; 3 — желудок; 4 — почки;
5 — чревный ствол; 6 — печеночная артерия; 7 — воротная вена; 8 — гастродуоденальная артерия;
9 — двенадцатиперстная кишка; 10 — головка поджелудочной железы; 11 — верхняя брыжеечная вена; 12 — верхняя брыжеечная артерия;
13 — поджелудочная железа; 14 — тело поджелудочной железы; 15 — селезеночная артерия; 16 — селезеночная вена.
Гистологически экзокринная часть представлена множеством ацинусов, состоящих из пирамидальных эпителиальных клеток, сходящихся в центральный просвет. Несколько ацинусов образуют дольку, и просвет каждого ацинуса соединяется с малым протоком, который через внутридольковые протоки впадает в более крупные междольковые протоки.
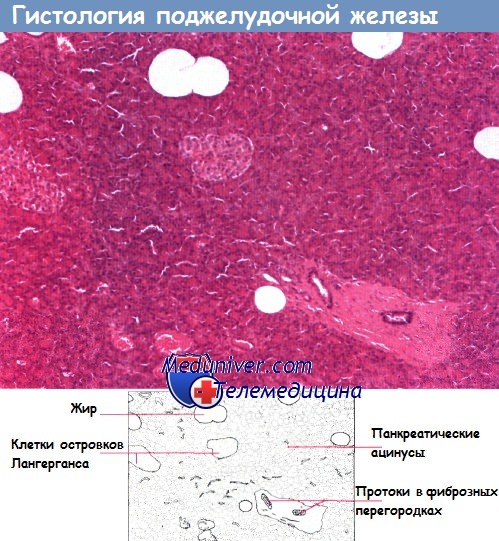
Последние впадают в главный проток поджелудочной железы, открывающийся вместе с общим желчным протоком в двенадцатиперстную кишку ампулой фатерова соска. Ацинусы вырабатывают трипсиноген, химотрипсиноген, амилазу и липазу, способствующие внутрипросветному пищеварению, а также бикарбонат, ощелачивающий содержимое кишечника.
Внутри ацинарной ткани находятся небольшие скопления эндокринных клеток — островки Лангерганса. Они образованы различными типами клеток: альфа-клетками, продуцирующими глюкагон; бета-клетками, продуцирующими инсулин; дельта-клетками, продуцирующими соматостатин, а также клетками, продуцирующими гастроинтестинальные гормоны.
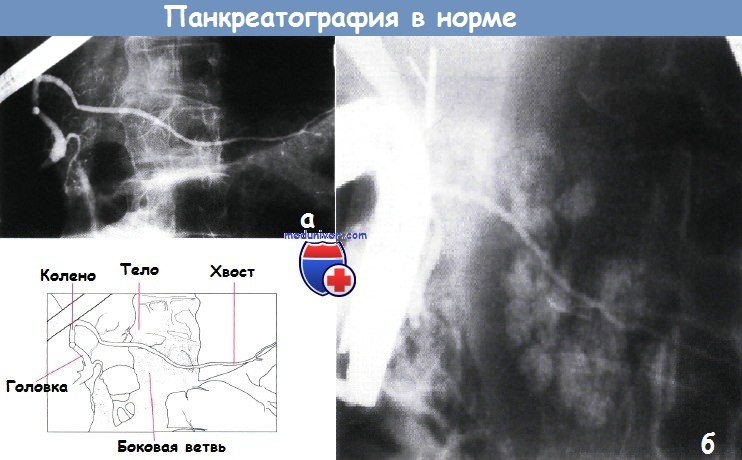
а — Нормальная панкреатограмма при эндоскопической ретроградной холецистопан-креатографии.
Обычно боковые ветви лежат перпендикулярно к главному панкреатическому протоку.
б — Панкреатические дольки на нормальной панкреатограмме: такая «ацинаризация» поджелудочной железы предполагает повышенный риск развития панкреатита после эндоскопической ретроградной холецистопанкреатографии.
Видео анатомии поджелудочной железы
Анатомия поджелудочной железы на препарате трупа разбирается Здесь
— Также рекомендуем «Эмбриональное развитие поджелудочной железы»
Оглавление темы «Заболевания желудочно-кишечного тракта»:
- Сифилис заднего прохода — диагностика
- Гонорея прямой кишки — диагностика
- Предраковые состояния анальной области — диагностика
- Злокачественные опухоли анального канала — диагностика
- Врожденные аноректальные аномалии — диагностика
- Поджелудочная железа в норме — анатомия, методы обследования
- Эмбриональное развитие поджелудочной железы
- Острый панкреатит — диагностика
- Хронический панкреатит — диагностика
- Наследственный панкреатит — диагностика
Источник
Поджелудочная железа является важнейшим органом, без которого функционирование организма сложно себе представить.
Физиология и анатомия поджелудочной железы достаточно сложны для понимания обычного человека, поэтому мы расскажем об этом вопросе более подробно.
Физиологические особенности
Основная функция поджелудочной железы — это производство панкреатического сока, который обеспечивает процессы пищеварения. Физиология железы достаточно специфична, что объясняется активностью секреции, от которой она зависит.
Принцип действия данного органа достаточно прост. Как только человек начинает прием пищи, начинается постепенная выработка панкреатического сока. Происходит это благодаря тому, что в ротовой полости каждого человека находятся специальные рецепторы, которые передают сигнал поджелудочной железе, после чего и начинается ее работа.
Таким образом, можно выделить две основные функции этого органа:
- Полноценное участие в пищеварении.
- Регулировка уровня сахара в крови.
Функционирование поджелудочной
За выработку панкреатического сока, позволяющего переваривать поступающую в организм пищу, ответственны ацинусы. Кроме того, они транспортируют сок в вирсунгов проток, являющийся основным каналом этого органа.
Сам желудочный сок состоит из двух составляющих:
- Ферменты. Каждый отдельный фермент перерабатывает содержимое поступающей пищи, т.е. расщепляет углеводы, белки и жиры на составляющие, которые организм может усвоить.
- Бикарбонаты. Данные вещества блокируют кислоты, которые передаются из желудка в двенадцатиперстную кишку.
Если поджелудочная железа начинает функционировать неправильным образом, ее протоки становятся плохо проходимыми, и пищеварительные ферменты начинают концентрироваться внутри самого органа. Естественно, функция ферментов остается прежней, т.е. они начинают расщеплять не белки и углеводы, а клетки поджелудочной железы, что ведет к образованию токсичных веществ и некрозу.
В частности, острый панкреатит развивается похожим образом. Для этого состояния характерна сильная боль в области поджелудочной, которая требует начала немедленных терапевтических действий.
Помимо экзокринной части, существует и эндокринный участок органа. Если ацинусы занимают порядка 98% железы, то эндокринная функция реализуется лишь 2% клеток, называющихся островками Лангерганса. Эти клетки вырабатывают специальные гормоны, которые осуществляют обмен жиров и углеводов.
Вырабатываются следующие типы гормонов:
- Инсулин — это гормон, который управляет всеми веществами, которые поступают в клетки.
- Глюкагон ответственен за контроль содержания глюкозы в крови человека. Кроме того, если наблюдается нехватка глюкозы, то глюкагон продуцирует ее из запасов жировых тканей.
- Полипептин. Он обладает схожей функцией с соматостатином, т.е. он способен остановить действие всех гормонов, если их функционирование временно не требуется.
В данном случае, особую роль играет инсулин. Если его недостаточно в организме, то развивается сахарный диабет — заболевание, которое считается неизлечимым.
В течение всей жизни, человек должен следить за показателями сахара в своей крови, уменьшая или увеличивая количество инсулина.
Анатомические особенности
Анатомия поджелудочной железы чрезвычайно важна в понимании работы данного органа, а также ее роли во всем организме. Поджелудочная железа представляет собой немного вытянутый орган, обладающей плотной структурой. Если оценивать его размеры, то по этому параметру она уступает только печени.
Если сделать УЗИ, то эхогенность поджелудочной железы будет вполне сопоставима с аналогичными исследованиями печени, т.е. она будет однородной структуры и мелкозернистая. Интересно, что существует определенная связь между комплекцией человека и эхогенностью данного органа. Так, у худых людей наблюдается повышеннаяэхогенность, а у полных — пониженная.
В период беременности, примерно на 5 неделе, происходит начальное развитие данного органа. Процесс становления поджелудочной железы продолжается вплоть до того момента, когда ребенку исполняется шесть лет. Естественно размер органа постепенно увеличивается, в зависимости от возраста ребенка:
- Новорожденный ребенок — размер около 5,5 см.
- Ребенку 1 год — размер порядка 7 см.
- У десятилетнего ребенка размер железы достигает уже 15 см.
Размеры поджелудочной железы, ее строение
Если говорить о размерах органа у взрослого человека, то они могут быть различными. В среднем, длина железы находится в диапазоне от 16 до 23 см, при толщине не более 5 см. Вес органа также отличается, в зависимости от возраста человека. К примеру, у мужчины или женщины средних лет этот орган может весить от 60 до 80 грамм, а у пожилых людей — не более 60 грамм.
Параметры органа могут не соответствовать вышеуказанным нормам. Увеличение органа может происходить при панкреатите, для которого характерен воспалительный процесс и отечность тканей. Таким образом, увеличенный орган давит на другие внутренние органы, расположенные рядом, что имеет свое негативное последствие на организм.
С другой стороны, атрофия паренхимы характеризуется уменьшением размеров поджелудочной железы. Именно поэтому, если у вас есть хотя бы один характерный симптом, вроде острой боли в желудке, нужно незамедлительно обратиться за помощью.
Схема строения органа выглядит следующим образом:
- Головка. Она является наиболее толстой частью железы, а располагается она в петле 12-перстной кишки, немного правее позвоночника.
- Тело. Оно располагается в глубине брюшной полости, проходя влево от желудка.
- Хвост, где располагаются клетки, вырабатывающие гормоны. Располагается он вблизи селезенки.
Вообще, основной частью данного органа является паренхима, которая покрыта сверху плотной капсулой. Доля паренхимы от всего строения органа составляет 98 процентов от общей массы.
Расположение органа
Расположение поджелудочной железы также важно в понимании работы органа. Как мы уже сказали, положение органа следующее:
- Основная часть железы, за исключением головки, располагается за желудком. И тело, и хвост органа находятся в левой части брюшной полости чуть выше пупка — примерно на 7 см.
- Что касается, то она охвачена подковообразной петлей двенадцатиперстной кишки.
Местоположение поджелудочной железы таково, что она полностью защищена со всех сторон. Сзади железы находится позвоночный столб, а спереди — желудок. По бокам также все защищено:
- Справа — это двенадцатиперстная кишка.
- Слева — селезенка.
Связь с другими органами
Работа поджелудочной железы тесно связана с функционированием органов, расположенных в непосредственной близости. Вокруг железы находятся почки, ЖКТ, печень, множество кровеносных сосудов и т.д. Естественно, если один из органов поражен какой-нибудь патологией, то это может сказаться на состоянии и других органов, расположенных рядом. Этим объясняется и схожесть симптоматики различных недугов.
Активность функционирования железы тесно связана с нормальной работой двенадцатиперстной кишки. К примеру, если человек страдает от язвы кишки, то с большой долей вероятности у него будет диагностирован и панкреатит. Признак этой болезни — это воспалительный процесс в железе, вызванный сужением протоков.
Если вовремя не начать соответствующее лечение, то поджелудочная железа может попросту перестать функционировать. Т.е. орган не будет вырабатывать ферментный состав и гормоны, а ткани органа будут повержены некрозу и постепенному замещению рубцовой и соединительной тканью.
Кроме того, существует риск возникновения гнойных инфекций, что уже является реальной угрозой для жизни пациента, ведь на их фоне развивается перитонит.
Заболевания поджелудочной железы
Согласно МКБ-10, поджелудочная железа может страдать от нескольких заболеваний.
Наиболее частым недугом, от которого страдают люди разного возраста, является панкреатит в острой форме.
В большинстве случаев, данное заболевание возникает по вине самого человека, злоупотребляющего спиртными напитками.
Помимо этого, острый панкреатит возникает по следующим причинам:
- Обильное употребление вредных продуктов, включая жирную и копченую пищу.
- Наследственные факторы.
- Камни в желчном пузыре.
- Травматический фактор, а также осложнения после хирургического вмешательства.
- Инфекционные заболевания.
- Прием некоторых групп медикаментов.
Понятно, что при данном недуге назначается достаточно строгая диета, полностью исключающая соленую, жареную и острую пищу.
Помимо этого, достаточно часто диагностируется киста на данном органе. Она представляет собой пузырек, наполненный жидкостью, расположенный в области паренхимы. Причина появления кистозного образования может заключаться не только в неправильном образе жизни человека, но и в наличии сторонних заболеваний.
В частности, на появление кисты может влиять панкреатит разных форм, инфекция, а также злокачественные и доброкачественные новообразования.
Если у человека нарушен процесс производства инсулина в организме, то у него развивается сахарный диабет. Наиболее часто он появляется на фоне генетической предрасположенности человека к этому недугу, но могут быть и другие причины:
- Избыточная масса тела.
- Прочие заболевания данного органа.
- Постоянное нахождение в стрессовых ситуациях.
- Грипп и другие инфекции вирусного типа.
- Преклонный возраст.
Вот список других заболеваний, при которых страдает поджелудочная железа.
Панкреонекроз. Для этого недуга характерно деструктивное изменение паренхимы органа, которое может возникнуть на фоне панкреатита острой формы. Есть и другие причины развития данной патологии, но почти в 10% случаев не удается выяснить все обстоятельства, спровоцировавшие данный недуг.
Рак. Это заболевание считается достаточно редким, но оно также встречается. Среди провоцирующих факторов можно отметить злоупотребление вредными привычками, избыточную массу тела и генетический фактор.
Как мы видим, многие из проблем с поджелудочной железой можно было бы избежать, если человек более строго относился к своему образу жизни. Алкоголь, сигареты, жирная и соленая пища — все это, так или иначе, влияет на состояние данного органа. Конечно, заболевания поджелудочной железы возникают не только на фоне злоупотребления вредными привычками, но они являются одной из основных причин вышеуказанных патологий.
Помогать в борьбе с ними могут различные медикаментозные средства, но важно понять, что без изменения своего образа жизни и рациона питания, достичь результатов в лечении вряд ли удастся.
Заключение
Поджелудочная железа выполняет множество важнейших функций, без которых работа организма была бы невозможна. Именно поэтому, важно следить за ее состоянием, лишний раз не перегружая вредными продуктами и алкоголем. Это сказывается не только на состоянии самого органа, но и провоцирует появления опухолевых образований.
О строении и функциях поджелудочной железы рассказано в видео в этой статье.
Смотрите видео: Поджелудочная железа анатомия и влияние на нее алкоголя
Источник

