Заболевание головки поджелудочной железы симптомы
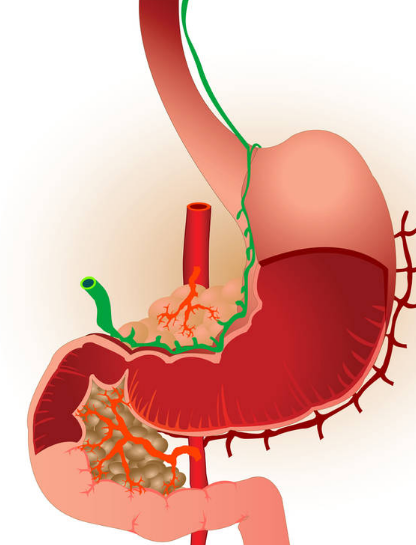
К одному из опасных злокачественных течений опухоли относят рак головки поджелудочной железы. Сложность болезни в том что на этапе развития, в основном, она проходит без симптомов, а обнаруживается только на позднем сроке, когда радикальное хирургическое вмешательство уже бессмысленно. Железа поджелудочная располагается за брюшной полостью, потому длительный промежуток времени недоброкачественный процесс прогрессирует незамеченный. Так, новообразование распространяет метастазы, поражая каналы, как поджелудочному органу, так и печени. Прорастая в желудок, кишечник, селезенку, защемляя сосуды, лимфатические узлы, нервные окончания.
Рак головки поджелудочного органа наделен определенным механизмом формирования, для болезни характерны разные проявления, которые не стоит пускать на самотек. Лучший вариант, чтобы не столкнуться с неприятными последствиями, нужно систематически обследоваться, только таким образом предотвратить смертельное заболевание.
строение поджелудочной железы
Нормальные размеры по УЗИ
Чтобы точно диагностировать заболевание поджелудочного органа, ее головки, нужно иметь представление об установленных нормах ее величины. Поскольку орган расположен в забрюшинном пространстве, то при совершении объективного осмотра, выявить размер, плотность и насыщенность нереально. Для этого используют ультразвуковое исследование.
Благодаря УЗИ методу видно поджелудочную в трехмерной величине, ее составляющие части, патологические нарушения, включения и новообразования. Кроме этого просматривается:
- очертание;
- отчетливость линий;
- эхогенность паренхимы;
- строение;
- расширение общего канала.
За счет сонографии определяются незначительные расхождения от нормальных показателей поджелудочной и ее головки. Это нужно, чтобы верно поставить диагноз, и в большинстве ситуаций – это решающий фактор, чтобы окончательно уточнить неясную болезнь.
Увеличение всего поджелудочного органа наблюдается до 18-летнего возраста, поскольку орган растет с человеком. К этим годам головка с сосудами и каналами, хвост, тело должны быть полностью сформированы.
Медленное нарушение размера до 18 лет – является физиологическим фактором. Также нормальным считается увеличение головки, когда женщина вынашивает ребенка.
выполнение УЗИ
Когда изменяется естественная величина головки в любую из сторон у взрослого, это считается заболеванием. Размер головки поджелудочной железы в норме составляет от 11 до 30 мм в объеме. При воспалении головки поджелудочной наблюдаются значительные отклонения в величине (псевдокисты, диаметр которых составляет 40 см).
Величина головки у младенцев примерно 10 мм, а в возрасте 1 месяц размер головки поджелудочной у ребенка будет 14 мм. Затем объем постепенно растет, все будет зависеть от массы тела и возраста пациента. К 10-ти годам головка будет иметь размер 16 мм, а к 18-летию все части поджелудочной будут иметь максимальные величины.
Причины локального роста головки ПЖ
Выяснить непосредственный фактор, который ведет к раку головки поджелудочного органа, не удалось, при этом болезнь до сих пор изучают.
Зачастую с болезнью сталкивается мужской пол. Помимо этого имеется ряд негативных причин, которые воздействует на увеличение головки поджелудочной железы.
- Нерациональное питание. Чрезмерное употребление жирной пищи ведет к производительности большого объема холецистокинина. В случае излишнего количества данного гормона возможно возникновение гиперплазии клеток.
- Хронические заболевания, в том числе и панкреатит. Застоявшийся поражающий сок способен привести к перерождению опухолей доброкачественного течения в злокачественные новообразования.
- Болезни желчного пузыря провоцируют формирование опухоли. К небезопасным заболеваниям относят калькулезный холецистит хронической формы, психо холецистэктомический симптом, желчекаменная болезнь.
- Курение, чрезмерный прием спиртного.
злоупотребление алкоголем
Не последнее значение в развитии злокачественных образований за наследственной предрасположенностью. Поэтому, если у родственников эта болезнь, то риск появления увеличиваются. Помимо этого, в зоне риска находятся люди, работающие в неблагоприятных условиях, когда наблюдается панкреатит у беременных.
При этом образование на головке поджелудочной железе, также бывает:
- из-за операций, которые ранее проводились на поджелудочном органе;
- долгого употребления медикаментов;
- абсцессов;
- кист с жидкостью – выявляется на УЗИ в качестве анэхогенного образования;
- псевдокист – скопившийся сок поджелудочной и обрывки паренхимы, окруженные фиброзной тканью, что на сонографии просматривается в головке поджелудочной железы гипоэхогенное образование в виде тени;
- закупоривание вирсунгова канала кальцификатом.
Нарушения в функциональности внутренних органов почувствовать можно не всегда, отдельные патологии проходят без признаков.
В свою очередь, когда поражается головка железы поджелудочной, зачастую болезнь протекает без симптомов, а в остальных случаях, больной столкнется с рядом проявлений.
Исходя из возраста и физического самочувствия, признаком заболевания выступают:
- болевой дискомфорт с разной силой, отдающий в левую конечность, либо в спину;
- ощущение жжения в верней части брюшины, где расходятся ребра;
- увеличивается температура, не поддающаяся жаропонижающим препаратам;
- часто появляется приступ тошноты, которая ведет к рвоте;
- кишечник опорожняется нестабильно – понос сменивается запором.
болит поджелудочная железа
Дополнительным симптомом рака головки поджелудочной будут:
- стремительно снизится масса, до состояния анорексии;
- отсутствие желания кушать;
- отрыжка;
- сухость в ротовой полости;
- чувство тяжести в зоне брюшины;
- жажда.
Затем клиника изменяется. Увеличивается образование головки поджелудочного органа, наблюдается прорастание метастазов в других органах и тканях. Пациент сталкивается с признаками пожелтения кожи и слизистых, обесцвечивания фекалий, нестерпимым зудом и темной мочи. Бывает, с носа идет кровь, болит голова и учащается биение сердца.
Дополнительно патология развивается скапливанием жидкости в животе, возникают тромбы в венах ног, кровотечение в кишечнике, нарушится функциональность сердечной мышцы, и инфаркт селезенки.
При воспалении желчного пузыря у пациента развивается изжога, колит.
Диагностика и лечение патологий
Когда врач первично осматривает больного, выявить истинный фактор воспаления головки нереально. Доктором изучается анамнез, пациента осматривают с применением пальпации, а потом, опираясь на жалобы, определяется дальнейший план обследования. Точный диагноз поставиться, если будут пройдены лабораторные и инструментальные исследования.
К диагностике заболеваний относят:
- общее анализирование крови – для изучения коэффициента лейкоцитов, лимфоцитов, тромбоцитов, СОЭ, гемоглобина;
- кровь на сахар – наличие рака покажет высокую концентрацию глюкозы;
- биохимическое исследование на билирубин, диастазу, трансаминаз, холестерин и белок. Если эти значения повышены, то фиксируется рак головки поджелудочной;
- кровь на онкомаркеры;
- исследование урины – необходимо для обнаружения пигментов желчи и уробилина;
- кал исследуют на однородность, наличие непереваренной пищи, капель жировых вкраплений, жирного блеска, специфического запаха. При наличии таковых укажет на рак головки.
Чтобы получить более детальную информацию для проведения диагностики используют инструментальные методы, не исключая болезни гастроэнтерологии и подтвердить диагноз панкреатит.
- Диагностика ультразвуком.
- В гастроэнтерологии магнитно-резонансная и компьютерная томография.
- Ультрасонография поджелудочной.
- Магнитно-резонансная панкреатография.
Просмотр головки поджелудочной, с использованием данных методов позволяет получить точные сведения о величине, расположении опухоли, положении протоков поджелудочной, желчного пузыря, печени, рак пищевода и иных органов, рак тканей.
рак головки поджелудочной железы
Если какие-то вопросы небыли выяснены, пользуются инвазивными способами.
- ЭРХПГ – вводится катетер с каналом, сквозь него подают контрастное вещество, что позволяет получить снимки и взять на биопсию образец тканей. Это метод эндоскопическая ретроградная холангиопанкреатография.
- Лапароскопия – проходит с выполнением небольшого надреза на передней стенке живота, вводят лапароскоп, заполняют брюшину углекислым газом и проводят оперативное вмешательство.
Когда будут получены все результаты анализов, прописывают наиболее действенную схему терапии.
Лечение поджелудочной будет зависеть от обнаруженного заболевания, самочувствия больного. Если наблюдается объемное образование головки и имеются яркие признаки болезни, требуется госпитализация. Терапия опухолей проходит только хирургическим путем.
Рак головки поджелудочной на этапе развития лечат панкреатодуоденальной резекцией. Врач проводит удаление головки поджелудочной железы и 12-перстной кишки, следом реконструирует желчные протоки и ЖКТ. Поскольку есть риск рецидива, назначается химиотерапия. Прогноз выживаемости при раке имеет относительно низкие показатели. Большая продолжительность жизни отмечается только у лиц, кому диагностировали болезнь на первоначальных этапах 5 лет – 5-14% пациентов, на поздней стадии — 1-3%.
панкреатодуоденальная резекция
После операции прописывают комплексное лечение, чтобы восстановить работу органа. Для терапии потребуются такие препараты:
- устраняющие спазмы;
- средства, избавляющие от боли;
- чтобы уменьшить секрецию сока в желудке, соляной кислоты и стимуляции секреции употребляют ингибиторы протонной помпы;
- заместительное лечение ферментами.
Кроме того, прописывают симптоматическую терапию в индивидуальном порядке противорвотными, антигистаминными и жаропонижающими средствами.
Диета и профилактика
Чтобы от лечения железы поджелудочной был благоприятный прогноз, необходима и профилактика, которая подразумевает:
- следование здорового образа жизни;
- отказ от алкогольных напитков, курения;
- соблюдение диетического стола.
Нужно вовремя обращаться к врачу, выполнять его рекомендации.
обращение к врачу
Если заболевание поджелудочной имеет тяжелое течение, когда работа железы поджелудочной резко понижается, необходимо рационализовать питание, поэтому назначают стол №5 по Певзнеру. Такой рацион уменьшит нагрузку на орган, только исключаются жирные, соленые, острые блюда, спиртное. В основе питания будут крупы, мясо нежирных сортов. Больному кушать часто и дробно.
Если выполнять все правила, повысится качество жизни и сохранится здоровье на годы.
Источник
Поджелудочная железа – это часть пищеварительной системы, которая работает с двойной нагрузкой.
Во-первых, она производит ферменты, способные расщеплять жиры, белки, углеводы (диастаза, эластаза, мальтаза, лактаза, липаза, амилаза, химотрипсин, трипсин), которые участвуют в процессе пищеварения и регулируют его.
Во-вторых, она синтезирует глюкагон и инсулин (бета-клетками островков Лангерганса). Эта железа обеспечивает гомеостаз внутренней среды организма, поскольку регулирует жировой, белковый и углеводный обмен.
Совершенно очевидно, что наличие патологических изменений в поджелудочной железе может сказываться на многих функциях организма. Признаки наличия заболеваний поджелудочной у мужчин и женщин идентичны.
Чаще всего поджелудочная железа подвергается воспалениям и деструктивным процессам. Поэтому типичными симптомами наличия патологии поджелудочной железы являются признаки острого панкреатита.
Острый панкреатит – это воспаление ткани железы неинфекционного характера с признаками отмирания железистой ткани (за счет самопереваривания трипсином и липазами), ее распада и отека, нарушением функционирования и анатомического строения железы, образованием соединительнотканных рубцов. Существуют случаи, когда к первичному воспалению может присоединиться воспаление брюшины, кровотечение, образование кист, бактериальное нагноение.
Пусковыми факторами острого панкреатита являются прием алкоголя, травмы поджелудочной железы, патологии двенадцатиперстной кишки и желчевыводящих путей, затруднение оттока секрета из органа, вследствие сужения протока рубцом или опухолью.
Интересным фактом является отсутствие прямой зависимости между длительностью алкоголизации. Довольно часто люди, страдающие от хронического алкоголизма, могут обходиться без воспалительных заболеваний железы на протяжении долгих лет, в то время, как непьющий человек погибает от деструкции органа на фоне однократного приема небольшой дозы алкоголя.
Существует несколько заболеваний железы, которые имеют схожие симптомы. Дифференцировать такие патологии может только опытный врач путем инструментальных исследований и лабораторных исследований.

Симптомы острого панкреатита как основного заболеваний поджелудочной железы
Болевые ощущения
Главным проявлением острого панкреатита является боль, которая может иметь тупой и тянущий и до острого и режущего характер. Эта характеристика зависит от характера поражения (некроз, отек), объемов поражения, вовлеченности в процесс листков брюшины (при перитоните). Последний случай отличается присутствием симптомов раздражения брюшины, поэтому при пальпации железы боль будет усиливаться не при прижатии органа, а при ослаблении давления.
При отеке болевые ощущения обусловлены растяжением железистой капсулы, что приводит к переполнению протоков органа секретом собственной секреции и сдавлением нервных окончаний.
Длительное время присутствует несоответствие между значительной интенсивностью боли и отсутствием защитной реакции в виде напряженности мышц передней брюшной стенки (при пальпации живот остается мягким).
Локализируется боль в средней, правой или левой части надчревья, что обусловлено размещением очага патологии в теле, головке или хвосте органа.
Иррадиация боли в спину характеризуется тем, что орган располагается в забрюшинном пространстве на уровне от 4 поясничного до 12 грудного позвонка, а также особенностями иннервации железы (ветками блуждающего нерва и чревного сплетения).
Боль обычно не связана с приемом пищи и имеет постоянный продолжительный характер, с усилением по мере развития патологических изменений в органе. Редко, но случается, что боли отдают в загрудинное пространство, а именно – в сердце с иррадиацией в ключицу. В таком случае очень важно дифференцировать боли от сердечных (инфаркта миокарда, стенокардии).
Наивысшей степени боль достигает при панкреонекрозе и может стать причиной болевого шока, от которого пациент рискует скончаться.
Диспепсические явления
Диспепсия, которая сопровождает панкреатит, отличается неустойчивостью стула, рвотой, нарушением аппетита, тошнотой. В большинстве случаев диспепсия проявляется на начальной стадии заболевания, вследствие погрешностей в диете (употребление алкоголя, меда, помидоров, грибов, копченой, жирной пищи). Классикой жанра является водка, закушенная помидором и холодной котлетой. Также случается, что прием лекарственных препаратов может стать пусковым механизмом патологии органа (цитостатики, сульфасалазиты, азатиоприн, вальпроевая кислота, сульфаниламиды, антибиотики, нитрофураны).
Рвота и тошнота
Тошнота появляется перед рвотой и является следствием перераздражения блуждающего нерва, который иннервирует поджелудочную железу. В более чем 80% случаев развивается рвота, которая не приносит больному облегчения.
Это происходит вследствие интоксикации организма. Изначально рвота имеет желудочный характер (рвота употребленной пищей), после чего в рвотных массах появляются примеси желчи, что свидетельствует о вовлечении двенадцатиперстной кишки.
Частота рвоты и ее объемы могут быть значительными, вследствие чего развивается обезвоживание организма с потерей электролитов. Преимущественно теряются соли, что ведет к гипоосмотической дегидратации.
Обезвоживание
Выделяют несколько степеней обезвоживания, при этом каждая из них отличается собственной клинической картиной.
Первая степень характеризуется потерей до 3% массы тела, влажностью слизистых, пациент испытывает слабую жажду. Выраженная жажда не характерна для потери электролитов, поэтому она заменяется учащенным дыханием.
При второй степени происходит потеря до 9% массы тела. Развивается сухость слизистых оболочек и выраженная жажда. Наблюдается снижение упругости кожи (отличительная черта – снижение скорости расправления забранной в щипок кожной складки). Происходят нарушения в системе кровообращения – присутствует учащение сердцебиения и пульса. Уменьшается объем выделяемой мочи и соответственно сокращается количество мочеиспусканий. Урина приобретает темный оттенок.

На третьей степени обезвоживания наблюдаются выраженные нарушения электролитического баланса и потеря веса до 10%. Общее состояние пациента отличается сонливостью и заторможенностью. Артериальное давление падает, может присутствовать спутанность сознания и речи, обеднение мимики, сухость кожи и слизистых, расстройства сердечного ритма. В крови наблюдается развитие ацидоза и гиповолемический шок с полиорганной недостаточностью и потерей сознания.
- Неустойчивость стула
Проявляется в виде смены запоров поносами. На ранних этапах заболевания у пациента присутствует ярко выраженное вздутие живота и запор. Такие особенности объясняются тем, что желчные кислоты и панкреатические ферменты, которые отличаются слабительным эффектом, не попадают в кишечник в необходимых количествах. Однако через несколько дней запор может смениться жидким стулом.
Кожные изменения
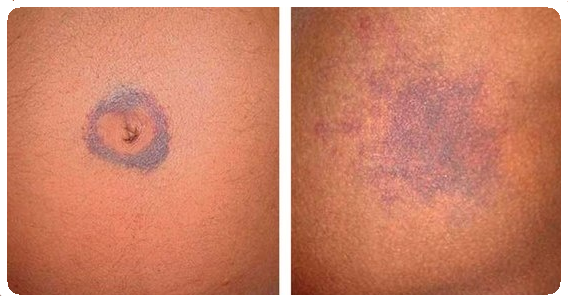
Проявления панкреатита на коже сводятся к желтушности и бледности вследствие сдавления желчных протоков отеком поджелудочной железы. Кроме того, может присутствовать синюшность пальцев и носогубного треугольника, вследствие дыхательных расстройств (симптом Лагерлефа) и интоксикации. Подобная синюшность в виде пятен может наблюдаться на коже живота, чаще всего правее от пупка. Это проявление известно в медицине как симптом Холстеда. Посинение живота (боковых отделов) является результатом расстройства кровообращения в брюшной полости (другое название – симптом Грея-Тернера). Симптом Кююлена – это синюшно-желтоватый цвет пупка, а синяки, которые окружают пупок – это уже симптом Грюнвальда.
Специальные симптомы
Специальные симптомы могут определиться только врачом путем пальпации живота пациента.
Симптом Щеткина-Блюмберга – усиление болевых ощущений при отдергивании руки во время пальпации живота. Этот симптом наиболее характерен для перитонита. При появлении патологического выпота, который связан с раздражением брюшины ферментами и распадом поджелудочной железы, в брюшной полости появляются симптомы раздражения стенки брюшины, что свидетельствует о начале перитонита.
Симптом Чухриенко – болевые ощущения при выполнении толчкообразных движений в надчревье ребром руки.
Симптом Дудкевича – это болезненность при пальпации в случае, когда рука врача ощупывает живот ниже пупка на 2 сантиметра и движется косо вверх и внутрь.
Симптом Мэйо-Робсона – болезненность при пальпации реберно-позвоночного угла слева.
Лабораторные признаки
Наиболее характерным и частым признаком при деструкции и воспалении поджелудочной железы является наличие изменений в биохимическом и клиническом анализе крови, а также изменения в анализе мочи.
Клинический анализ крови
На наличие патологии в поджелудочной железе кровь реагирует увеличением скорости оседания эритроцитов (свыше 10 мм/час у мужчин и свыше 20 мм/час у женщин) и относительным лейкоцитозом (повышение уровня лейкоцитов до 9 Г/л и выше). Это свидетельствует о наличии воспаления. При присоединении гнойной инфекции и выраженной деструкции присутствует эффект «сдвига лейкоцитарной формулы влево», или же повышение числа палочкоядерных и сегментоядерных лейкоцитов.
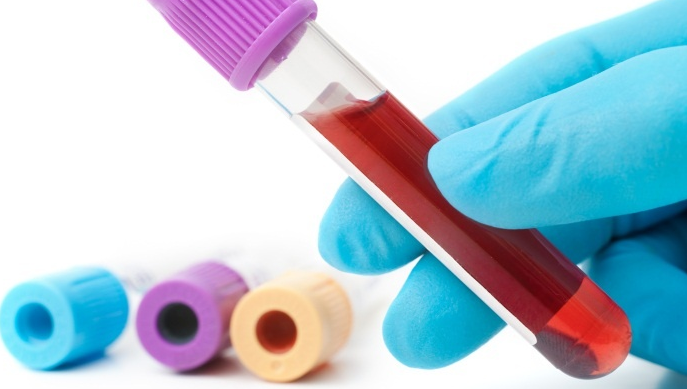
При этом соотношение числа эритроцитов к объему плазмы (гематокрит) увеличивается за счет обезвоживания организма (у женщин – выше 47%, у мужчин – 54%). Также появляется относительное увеличение количества эритроцитов. При наличии геморрагического панкреатита на поздних стадиях может развиваться анемия (падение уровня гемоглобина и эритроцитов). Уровень глюкозы в таких случаях начинает возрастать и превышает 5,5 ммоль/л.
Биохимический анализ крови
Отличается повышением уровня амилазы выше 125 Ед/л на первых этапах (12 часов) заболевания. После некроза железы уровень амилазы существенно падает. Более показательными характеристиками является повышение уровня ингибиторов ферментов, трипсина, липазы. Сегодня наиболее информативным и специфическим является повышение уровня эластазы крови в первые двое суток.
Но этот фермент можно определить не во всех лабораториях. Повышается показатель ЛДГ, АСаТ, АЛаТ, что свидетельствует о начале распада клеток. Желтуха способствует повышению уровня общего и непрямого билирубина. Ацидоз приводит к падению показателей уровня хлоридов, магния, кальция.
Изменения в анализе мочи
Увеличивается относительная плотность урины. В ней появляются эритроциты, лейкоциты и цилиндры (белок), что характерно при токсических поражениях почек или обезвоживании. Диастаза мочи превышает 100 Ед, при том, что норма этого показателя составляет 64 Ед. Кроме того, в моче появляются кетоновые тела и сахар, что говорит о нарушении белкового и углеродного обменов.
Симптоматика прочих патологий поджелудочной железы
Кроме острого панкреатита, существует ряд патологий, которые поражают поджелудочную железу. Симптомы таких заболеваний, их диагностика и терапия зависит от локализации процесса и его стадии.
Наиболее характерные симптомы для таких патологий представлены в таблице ниже.
Боль | |
Хронический панкреатит | Болевой синдром не беспокоит вне периода обострения. В период обострения присутствует тупая тянущая или острая боль в эпигастральной области, которая часто иррадиирует в поясницу. Также могут присутствовать опоясывающие боли, которые имеют различную степень интенсивности. |
Рак поджелудочной железы | Характер боли зависит от локализации опухоли. Поэтому могут присутствовать как ноющие эпизодические боли, так и болевой синдром, характерный для острого панкреатита. |
Сахарный диабет первого типа | Боли отсутствуют. |
Муковисцидоз | Боли по ходу кишечника схваткообразного характера. |
Панкреонекроз | Острая резкая боль в области за грудиной и надчревья, которая отдает в ключицу или спину. В пиковом положении может развиваться состояние шока и потеря сознания. |
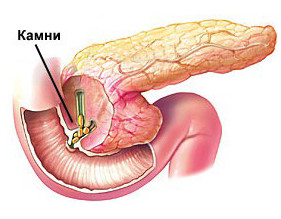
Киста поджелудочной железы | Мало выраженная, непостоянная тупая боль при небольшом размере кисты. При значительных размерах образования появляется ярко выраженный болевой синдром, вследствие сдавления нервных стволов и протоков или натяжения капсулы органа. При развитии процесса в головке боль присутствует в надчревье справа, при поражении хвостовой части – слева. При локализации кисты в теле органа боль присутствует в области эпигастрия. |
Диспепсические проявления | |
Хронический панкреатит | Неустойчивость стула (чередование поносов и запоров). При нарушении диеты (употребление кабачков, помидор, меда, жареного, копченого, жирного) – тошнота, учащенный стул, эпизодическая рвота желчью и пищей. |
Рак поджелудочной железы | Снижение аппетита, неустойчивость стула и тошнота при диетических погрешностях. Характерна потеря веса и вздутие живота. На поздних стадиях заболевания присутствует частая рвота и профузный понос. |
Сахарный диабет первого типа | Резкое чувство слабости и голода при гипогликемических состояниях. При кетоацидозе – рвота, тошнота. Сильное снижение веса. |
Муковисцидоз | Частый жирный жидкий стул, объемы которого превышают нормальный показатель в несколько раз. Метеоризм, снижение аппетита. |
Панкреонекроз | Задержка стула, вздутие живота. |
Киста поджелудочной железы | При кисте головки поджелудочной железы – учащение стула, похудение, вздутие живота. При поражении хвоста тела – эпизоды тошноты, запоры, обесцвеченный стул. |
Специфические признаки | |
Хронический панкреатит | Обострение симптомов вследствие употребления сладкого, маринадов, копченой, жареной, жирной пищи, алкоголя. |
Рак поджелудочной железы | Раковая кахексия на поздних стадиях патологии. Выраженная бледность или желтуха. |
Сахарный диабет первого типа | Жажда, зуд слизистых и кожи, увеличение объема выделяемой мочи. Склонность к кетоацидозу (кома, потеря сознания, запах ацетона изо рта, рвота, тошнота, слабость), гипогликемии (обморок, учащенное сердцебиение, голод, потливость). |
Муковисцидоз | Мышечная слабость, сухость во рту, отложение солей на коже. |
Панкреонекроз | Токсический или болевой шок, признаки острого живота. |
Киста поджелудочной железы | Прощупывание крупных образований через переднюю брюшную стенку. Боль в животе и высокая температура при нагноении кисты. |
Лабораторные исследования и инструментальная диагностика | |
Хронический панкреатит | Повышение эластазы 1 крови в периоды обострения. Эластаза кала снижена. Лабораторные признаки характерные острому панкреатиту. |
Рак поджелудочной железы | Ускорение СОЭ (более 30 мм/час). Признаки анемии и лейкоцитоза. Определение округлого образования на УЗИ. Верификация диагноза на основании данных биопсии. |
Сахарный диабет первого типа | Уровень гликированного гемоглобина выше 6,5%. Сахар в крови выше 6,1 ммоль/л. |
Муковисцидоз | Снижение эластазы кала, потовый тест положительный на повышение хлоридов. |
Панкреонекроз | Данные лабораторных исследований соответствуют острому панкреатиту. УЗИ – признаки развития деструкции органа. |
Киста поджелудочной железы | Незначительное повышение уровня ферментов в моче и крови. На УЗИ – признаки жидкостного образования. Верификация диагноза на основании результатов биопсии. |
Источник


