Заболевание поджелудочной железы доклад
.
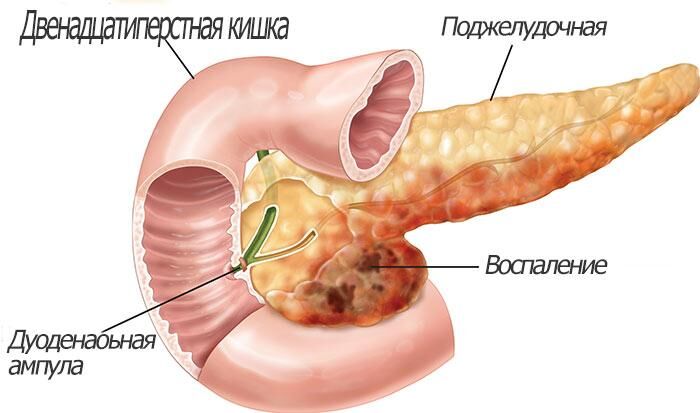
БОЛЕЗНИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ.
Внешнесекреторная
функция поджелудочной железы состоит
в выработке панкреатического сока,
играющего большую роль в переваривании
пищи. Панкреатический сок имеет щелочную
реакцию (рН 8,3 – 8,6). В состав панкреатического
сока входят амилаза, липаза и протеиназы.
Протеиназы выделяются в кишечник в виде
проферментов, где активизируются. Так,
выделяемый поджелудочной железой
трипсиноген переходит в активный фермент
– трипсин – под влиянием кишечной
энтерокиназы. Клетки поджелудочной
железы вырабатывают также и ингибитор
трипсина, предохраняющий их от
самопереваривания, частично он выделяется
и в составе панкреатического сока.
Выделение ферментов поджелудочной
железы в просвет кишки происходит
постоянно, но может увеличиваться под
влиянием ряда факторов. Секреторная
функция регулируется как нервным, так
и гуморальным механизмами. Наибольшее
значение имеют парасимпатическая
нервная система и выделение секретина
энтероцитами. Панкреатическую секрецию
стимулирует также поступление кислых
продуктов, смешанных с желудочным соком,
из желудка в двенадцатиперстную кишку.
Несмотря на сравнительно небольшими
размеры поджелудочной железы, в сутки
выделяется до 1,5 л панкреатического
секрета.
Физическое исследование
поджелудочной железы имеет в клинике
сравнительно небольшое значение. Лишь
иногда при некоторых заболеваниях
удается пальпировать плотный тяж в
месте расположения органа. В ряде случаев
при пальпации железы определяется
болезненность несколько выше пупка,
около средней линии или в левом подреберье.
Острый панкреатит.
Этиология.Наиболее
частыми причинами острого панкреатита
являются злоупотребление алкоголем,
переедание, рефлюкс желчи в панкреатические
протоки при желчнокаменной болезни.
Реже панкреатит возникает вследствие
повреждения протоков поджелудочной
железы при ретроградной панкреатографии,
нарушения микроциркуляции в железе при
шоке, синдрома диссеминированного
внутрисосудистого свертывания крови.
В 10 – 15 % случаев
этиологию выяснить не удается.
Главное значение в
патогенезе придают активации протеиназ
и липаз в самой поджелудочной железе,
которая приводит к отеку ткани железы,
геморрагическим и жировым некрозам.
По-видимому, в риде случаев имеется и
дефицит ингибитора протеиназ. В последние
годы изучается роль других ферментов
(эластазы, фосфолипазы) и кининов,
активизирующихся под воздействием
трипсина (схема 11.2) в развитии панкреатита.
Клиническая
картина.Ведущим
симптомом острого панкреатита является
интенсивная болезненность в левом
подреберье. При развитии кол-лапса
отмечается бледность кожных покровов.
Может наблюдаться кровотечение из
пищеварительного тракта в результате
повреждения кровеносных сосудов
эластазой, уровень которой повышается
в крови при панкреонекрозе. Характерным
считается появление зоны гиперестезии
в виде пояса, однако этот симптом
наблюдается не всегда, Может развиться
выпот в плевральной, брюшной полости
или даже полости перикарда, по-видимому,
обусловленный действием липазы,
повреждающей серозные оболчки. Уровень
ее высокий в плевральном выпоте, который
может быть даже геморрагическим, В
результате рвоты происходит обезвоживание
организма и нередко определяется
увеличение гематокритного числа. В
крови имоче
повышен уровень амилазы. Особенно
неблагоприятное прогностическое
значение имеет длительное повышение
или непрерывно возрастающая активность
амилазы. В ряде случаев при остром
панкреатите повреждаются клетки
островкового аппарата поджелудочной
железы, что приводит к гипергликемии,
а иногда и глюкозурии.
Лечение.В первые дни
болезни назначают голодную диету. Для
снижения желудочной секреции применяют
холинолитические прапараты, в частности
атропин по 0,5 мл 0,1 %
раствора 2 –
3 раза в сутки подкожно. Желудочное
содержимое удаляют с помощью зонда для
предупреждения стимуляции выработки
секретина.
Для подавления
ферментативной активности поджелудочной
железы назначают трасилол, контрикал.
Трасилол вводят внутривенно капельно
по 20 000 – 40 000 ЕД в 500 млизотонического
раствора хлорида натрия. В тяжелых
случаях дозу препарата увеличивают.
Для купирования
болевого синдрома вводят промедол по
1 – 2 мл 1 %
раствора в
сочетании с атропином. В последнее время
при остром панкреатите применяют
даларгин по 6 – 12 мл внутривенно капельно
в 3 – 4 приема, а также проводят
экстракорпоральное очищение крови.
Поскольку при остром панкреатите нередко
присоединяется вторичная инфекция, в
ряде случаев назначают стрептомицин
по 1 г в сутки или тетрациклин.
При проведении
лечения необходимо следить за уровнем
злектролитов в крови. При возникновении
гипокальциемии вводят препараты кальция,
при гипергликемии – инсулин. В ряде
случаев целесообразно применение
блокаторов Н2-гистаминовых
рецепторов (циметидина).
Хронический
панкреатит.
Этиология и
патогенез.Многие
этиологические факторы острого
панкреатита могут вызвать и развитие
хронического панкреатита. Среди них
особое значение имеет хронические
отравления. Частой причиной хронического
панкреатита является переедание с
развитием гипергликемии. В ряде случаев
хронический панкреатит развивается на
фоне других обменных нарушений. Выделяют
также вторичный хронический панкреатит,
наблюдающийся при хроническом холецистите,
холелитиазе, стенозе желчного протока,
поражение большого дуоденального соска
(папиллите), а также заболеваниях
желудочно-кишечного тракта, сопровождающихся
дуоденостазом. В последнем случае может
нарушаться пассаж панкреатического
секрета, возможно также проникновение
в протоки поджелудочной железы кишечного
содержимого, которое активизирует
липолитические и протеолитические
ферменты панкреатического сока, вызывает
отек железы и ее повреждение.
К лекарственным
средствам, которые могут вызвать иливо всяком
случае способствовать развитию
хронического панкреатита, следует
отнести глюкокортикоидные гормоны,
тиазидовые диуретики, индометацин,
некоторые наркотические препараты и
эстрогены.
Панкреатит может
развиться в период беременности, особенно
в конце ее, вследствие повышения давления
в полости живота.
Патогенез во многом
сходен с патогенезом острого панкреатита,
некоторые его особенности зависят от
характера этиологических факторов.
Показано, что алкоголь вызывает увеличение
содержания в поджелудочной железе
особого белка – элактоферина, который
может преципитироваться (в мелких
протоках с последующей их закупоркой,
разрывом эпителия и повреждением ткани
железы). При ожирении с гиперлипидемией,
по-видимому, в патогенезе панкреатита
имеет значение повреждающее действие
свободных жирных кислот, образующихся
из триглицеридов под воздействием
липаз.
В ряде случаев
этиологию хронического, как и острого,
панкреатита установить не удается.
Клиническая
картина.При
тяжелом течении заболевания имеется
характерная триада: стеаторея (а иногда
и развернутый синдром нарушенного
пищеварения), сахарный диабет и
значительное уплотнение и кальциноз
ткани поджелудочной железы. Эти симптомы
появляются поздно, в то время как
начальные проявления хронического
панкреатита обычно нерезко выражены,
поэтому больные могут долгое время не
обращатьсл к врачу.
При тяжелом обострении
клиническая картина аналогична таковой
острого панкреатита. Приступы возникают
с интервалами от нескольких дней до
нескольких лет. Лишь в редких случаях
хронический панкреатит проявляется
относительно постоянными длительными
болями, которые, возможно, обусловлены
повреждением нервных стволов и сплетений,
находящихся вокруг поджелудочной
железы.
В конечной стадии
длительного течения болезни может
развиться клиническая картина
недостаточности внутри- и внешнесекреторной
функции поджелудочной железы, а болевой
синдром может полностью исчезнуть.
Выделяют три степени тяжести течения
хронического панкреатита. Болевой
синдром более длительный, отмечается
значительное повышение активности
амилазы в крови. В период обострения
нарушается как внешнесекреторная, так
и внутрисекреторная функция поджелудочной
железы.
Диагноз и
дифференциальный диагноз.При легком и
среднетяжелом течении хронического
панкреатита, в период ремиссии какие-либо
изменения при лабораторном и
инструментальном обследовании могут
отсутствовать. В период обострения
панкреатита отмечают лейкоцитоз со
сдвигом лейкоцитарной формулы влево,
увеличение СОЭ. Наиболее характерно
повышение активности амилазы крови,
которое наблюдается уже через 1 – 2 ч от
начала обострения и сокращается даже
при быстром исчезновении болей в течение
2 – 3 дней. Чуть позже активность амилазы
повышается в моче. Диагностическое
значение имеет повышение уровня ферментов
в 2 – 3 раза. Небольшое повышение уровня
амилазы в моче или крови наблюдается
при заболеваниях других органов и
применении некоторых лекарственных
веществ (опиатов, кодеина, метилхолина).
В ряде случаев при обострении выявляют
и повышение уровня липазы в плазме
крови, а также преходящую гипер- или
гипогликемию. Для диагностики хронического
панкреатита в период его ремиссии
особенно в начальных стадиях имеет
значение определение соотношения
активности трипсина и ингибитора
трипсина, которое внорме превышает
100, а при хроническом панкреатите
снижается. Определяют также изменение
этого показателя, содержания амилазы
и липазы в плазме крови в ответ на
введение стимулятора секретина –
панкреозимина. При наличии хронического
панкреатита соотношение активности
трипсина и ингибитора трипсина снижается,
а уровень липазы и амилазы повышается,
в то время как у здоровых людей эти
показатели не меняются.
Лечение и прогноз.Целесообразно
введение препаратов опиоидных пептидов,
например деларгина по 10 – 15 мкг на 1 кг
массы тела, т. е. около 1 мг на 1 инъекцию
внутривенно, который не только уменьшает
болевой синдром, но, видимо, также
обладает защитным действием на ткань
железы. При выраженном обострении и
неэффективности лечения показано
введение антиферментных препаратов –
контрикала (20 000 – 100 000 ЕД), гордокса,
трасилола (50 000 – 100 000 ЕД). Следует иметь
в виду возможность развития тяжелых
аллергических реакций при применении
этих средств. Антиферментное действие
препаратов может быть усилено при
сочетании их с метилурацилом (внутрь
по 0,5 г 4 раза в сутки). Большое значение
в лечении обострения хронического
панкреатита имеет строгое соблюдение
диеты. При тяжелом обострении в первые
1 – 2 дня целесообразно голодание. Больным
разрешается только пить щелочную
минеральную воду типа боржоми, но без
газа. Рекомендуется отвар шиповника,
некрепкий чай, всего за сутки вводят не
менее 1,5 л жидкости в 5 – 6 приемов. В
последувщие дни назначают строгую
щадящую диету, малокалорийную, но
содержащую физиологическую норму белка,
в том числе не менее 1/3 полноценного
белка животного происхождения. В этот
период существенно ограничивают жир,
углеводы, пища должна быть механически
и химически щадящая. Белков должно
содержаться около 80 г, жиров – 40 – 60 г,
углеводов – около 200 г. При затухающем
обострении через 5 – 7 дней от начала
приступа диету расширяют. Целесообразно
увеличение содержания белка до 110 – 120
г, прием углеводов следует ограничить
до 100 – 350 г, а содержание жира можно
увеличить до 80 г, в основном за счет
растительного масла (оливкового,
кукурузного, подсолнечного), которое
хорошо эмульгируется. В стадии ремиссии
хронического панкреатита, так же как и
при легком обострении, лекарственная
терапия не обязательна, улучшения можно
достигнуть за счет соблюдения диеты,
полного прекращения употребления
алкоголя.
При недостаточности
внешнесекреторной функции поджелудочной
железы следует рекомендовать и в период
ремиссии панкреатита значительное
ограничение в пище жира (до 50 г в сутки).
Жиры должны, как и впериод
обострения, в основном применяться в
виде растительных масел, Поскольку
переваривание белков благодаря действию
протеолитических ферментов тонкого
кишечника в какой-то мере сохраняется
и при нарушении внешнесекреторной
функции поджелудочной железы, ограничение
белка не должно быть значительным (около
1 г на 1 кг массы тела). При развитии
синдрома нарушенного пищеварения
показано применение панкреатина по 2 –
4 г на прием во время еды, в дальнейшем
возможно уменьшение дозы до 3 г в день.
Для предупреждения инактивации
панкреатина соляной кислотой желудочного
сока одновременно назначают антациды.
В качестве заместительных средств
используют панзинорм, фестал, дигестал,
катазим-форте и другие препараты. При
развитии дисбактериоза кишечника
проводится соответствующее лечение,
например назначают бификол по 5 доз 2
раза в сутки и циклами в течение месяца.
В очень тяжелых случаях при наличии
гипопротеинемии необходимо переливание
плазмы, введение белковых гидролизатов,
жирорастворимых витаминов. При развитии
вторичного сахарного диабета назначают
инсулин, обычно в небольших дозах (8 –
10 ЕД в сутки).
Источник
Этот
файл взят из коллекции Medinfo
https://www.doktor.ru/medinfo
https://medinfo.home.ml.org
E-mail:
medinfo@mail.admiral.ru
or
medreferats@usa.net
or
pazufu@altern.org
FidoNet
2:5030/434 Andrey Novicov
Пишем
рефераты на заказ – e-mail:
medinfo@mail.admiral.ru
В
Medinfo для вас самая большая русская
коллекция медицинских
рефератов,
историй болезни, литературы, обучающих
программ, тестов.
Заходите
на https://www.doktor.ru — Русский медицинский
сервер для всех!
Санкт-Петербургская
государственная медицинская академия
имени И.И. Мечникова.
Кафедра
факультетской хирургии имени В.А. Оппеля.
Реферат на
тему: Болезни поджелудочной железы
БОЛЕЗНИ
ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ.
Внешнесекреторная
функция поджелудочной железы состоит
в выработке панкреатического сока,
играющего большую роль в переваривании
продуктов питания. Панкреатический сок
имеет щелочную реакцию (рН 8,3 – 8,6). В
состав панкреатического сока входят
амилаза, липаза и протеиназы. Протеиназы
выделяются в кишечник в виде проферментов,
где активизируются. Так, выделяемый
поджелудочной железой трипсиноген
переходит в активный фермент – трипсин
– под влиянием кишечной энтерокиназы.
Клетки поджелудочной железы вырабатывают
также и ингибитор трипсина, предохраняющий
их от самопереваривания, частично он
выделяется и в составе панкреатического
сока. Выделение ферментов поджелудочной
железы в просвет кишки происходит
постоянно, но может увеличиваться под
влиянием ряда факторов. Секреторная
функция регулируется как нервным, так
и гуморальным механизмами. Наибольшее
значение имеют парасимпатическая
нервная система и выделение секретина
энтероцитами. Панкреатическую секрецию
стимулирует также поступление кислых
продуктов, смешанных с желудочным соком,
из желудка в двенадцатиперстную кишку.
Несмотря на сравнительно небольшими
размеры поджелудочной железы, в сутки
выделяется до 1,5 л панкреатического
секрета.
Физическое
исследование поджелудочной железы
имеет в клинике сравнительно небольшое
значение. Лишь иногда при некоторых
заболеваниях удается пальпировать
плотный тяж в месте расположения органа.
В ряде случаев при пальпации железы
определяется болезненность несколько
выше пупка, около средней линии или в
левом подреберье.
В последние
годы существеннув помощь в распознавании
заболеваний поджелудочной железы
оказывают ультразвуковое исследование
и компьютерная томография. При панкреатите
обычно увеличиваются размеры железы,
меняется ее эхоструктура и контуры,
Рентгенологически при остром панкреатите
и обострении хронического панкреатита
нередко обнаруживают высокое расположение
левого купола диафрагмы с ограничением
его подвижности, иногда небольшое
количество жидкости в левой плевральной
полости. В ряде случаев нарушается
двигательная функция желудка, появляется
деформация контуров этих органов. Для
исключения рака подиелудочной железы
прибегают к ретроградной
панкреатохолангиографии. Для
дифференциальной диагностики панкреатита
и опухоли поджелудочной железы иногда
используют ангиографию.
Острый
панкреатит.
Этиология.Наиболее
частыми причинами острого панкреатита
являются злоупотребление алкоголем,
переедание, рефлюкс желчи в панкреатические
протоки при желчнокаменной болезни.
Реже панкреатит возникает вследствие
повреждения протоков поджелудочной
железы при ретроградной панкреатографии,
нарушения микроциркуляции в железе при
шоке, синдрома диссеминированного
внутрисосудистого свертывания крови.
В 10 – 15 %
случаев
этиологию выяснить не удается.
Главное
значение в патогенезе придают активации
протеиназ и липаз в самой поджелудочной
железе, которая приводит к отеку ткани
железы, геморрагическим и жировым
некрозам. По-видимому, в риде случаев
имеется и дефицит ингибитора протеиназ.
В последние годы изучается роль других
ферментов (эластазы, фосфолипазы) и
кининов, активизирующихся под воздействием
трипсина (схема 11.2) в развитии панкреатита.
Клиническая
картина.Острый
панкреатит является причиной 1 %
случаев
синдрома острого живота. Ведущим
симптомом острого панкреатита является
интенсивная боль в левом подреберье,
иррадиирующая в бок, спину, плечо, а
иногда и область сердца. Боль обычно
постоянная, она может несколько
уменьшиться в положении больного с
прижатыми коленями к животу. Второй
важный симптом острого панкреатита –
рвота, как правило, не приносящая больному
облегчения. В начальном периоде
заболевания отмечается некоторое
несоответствие между выраженностью
болевого синдрома и сравнительно малой
болезненностьв при пальпации даже
области поджелудочной железы. При
осмотре больного в ряде случаев обращает
на себя внимание покраснение лица,
возникающее вследствие увеличения в
плазме крови содержания вазоактивных
веществ. При развитии кол-лапса отмечается
бледность кожных покровов. Может
наблюдаться кровотечение из пищеварительного
тракта в результате повреждения
кровеносных сосудов эластазой, уровень
которой повышается в крови при
панкреонекрозе. Характерным считается
появление зоны гиперестезии в виде
пояса, однако этот симптом наблюдается
не всегда, Может развиться выпот в
плевральной, брюшной полости или даже
полости перикарда, по-видимому,
обусловленный действием липазы,
повреждающей серозные оболчки. Уровень
ее высокий в плевральном выпоте, который
может быть даже геморрагическим, В
результате рвоты происходит обезвоживание
организма и нередко определяется
увеличение гематокритного числа. В
крови имоче
повышен уровень амилазы. Особенно
неблагоприятное прогностическое
значение имеет длительное повышение
или непрерывно возрастающая активность
амилазы. В ряде случаев при остром
панкреатите повреждаются клетки
островкового аппарата поджелудочной
железы, что приводит к гипергликемии,
а иногда и глюкозурии.
Лечение.В
первые дни болезни назначают голод. Для
снижения желудочной секреции применяют
холинолитические прапараты, в частности
атропин по 0,5 мл 0,1 %
раствора
2 – 3 раза в сутки подкожно. Желудочное
содержимое удаляют с помощью зонда для
предупреждения стимуляции выработки
секретина.
Для подавления
ферментативной активности поджелудочной
железы назначают трасилол, контрикал.
Трасилол вводят внутривенно капельно
по 20 000 – 40 000 ЕД в 500 млизотонического
раствора хлорида натрия. В тяжелых
случаях дозу препарата увеличивают.
Для купирования
болевого синдрома вводят промедол по
1 – 2 мл 1 %
раствора
в сочетании с атропином. Рекомендуется
избегать препаратов морфина, поскольку
он может вызвать спазм сфинктера Одди.
В последнее время при остром панкреатите
применяют деларгин по 6 – 12 мл внутривенно
капельно в 3 – 4 приема, а также проводят
экстракорпоральное очищение крови.
Особенно эффективен плазмаферез с
использованием колонок, заполненных
веществом (имматином), нейтрализующим
протеиназы поджелудочной железы. При
значительном снижении АД вводят
гидрокортизон внутримышечно или
внутривенно в дозе 100 – 125 мг. Поскольку
при остром панкреатите нередко
присоединяется вторичная инфекция, в
ряде случаев назначают стрептомицин
по 1 г в сутки или тетрациклин.
При проведении
лечения необходимо следить за уровнем
злектролитов в крови. При возникновении
гипокальциемии вводят препараты кальция,
при гипергликемии – инсулин. В ряде
случаев целесообразно применение
блокаторов Н2-гистаминовых
рецепторов (циметидина). Своевременно
начатое полноценное лечение позволяет
около 90 %
болных
вылечить в течение 1 – 2 нед. В тяжелых
случаях при неэффективности терапии
прибегают к оперативному вмешательству
– вскрывают капсулу поджелудочной
железы в случае ее выраженного отека,
проводят новокаиновую блокаду вокруг
поджелудочной железы, а иногда осуществляют
дренаж деструктивных очагов или протоков
железы.
Источник