Защитная функция поджелудочной железы
Функции поджелудочной железы являются важным фактором в системе пищеварения, так как полная работа органа обеспечивает защиту организма от развития всевозможных заболеваний и налаживает естественный процесс переваривания пищи. Если же наблюдается течение патологического процесса, то негативные последствия отображаются на общем состоянии человека.
Предназначение, физиология и функции поджелудочной железы
Поджелудочная железа расположена в брюшной области с левой стороны и плотно прилегает к задней стенке желудка. Она находится на уровне поясничного позвонка в области чуть выше пупка (около 10 см).
Поджелудочная железа выполняет две важные функции в организме:
- Внешнесекреторная (экзокринная деятельность);
- Внутрисекреторная (инкреторная или эндокринная деятельность).
Орган имеет простое анатомическое строение и состоит из маленьких железок, протоков по которым выработанный панкреатический сок успешно поступает в двенадцатиперстную кишку. Вес железы составляет всего 70–80 грамм, но за сутки она способна синтезировать до 2,5 литров пищеварительного сока.
Панкреатический сок имеет выраженную щелочную среду, которая нейтрализует соляную кислоту и предотвращает разъедание слизистой оболочки двенадцатиперстной кишки во время расщепления пищевого комка.
Секреторная функция поджелудочной железы обеспечивает выработку необходимых гормонов для нормализации уровня сахара в крови и регуляции важных обменных процессов. Жизнедеятельность органа не должна давать сбои из-за сильной перегрузки, так как в данном случае происходят систематические нарушения, а впоследствии образуется выраженный воспалительный процесс.
Роль органа в общей системе пищеварения
Основной функцией поджелудочной железы является нормализация системы пищеварения при выработке необходимых ферментов, которые поступают в двенадцатиперстную кишку, расщепляя белки, жиры и углеводы.
Панкреатический сок соединяется с желчью и начинает активный процесс расщепления. При нарушении налаженного процесса ткани органа подвергаются разъеданию, что приводит к образованию различных патологий.
Поджелудочная железа вырабатывает следующие виды ферментов:
- Липаза (измельчение крупных конгломератов жира);
- Амилаза, мальтаза, инвертаза, лактаза способствуют расщеплению углеводов;
- Трипсин отвечает за расщепление белков.
Вышеописанные ферменты начинают вырабатываться сразу же после того как пища попала в желудок. Процесс расщепления длится около 7–8 часов.
Выработка ферментов зависит от того какая пища поступила в желудок. Если в пищевом комке преобладает белок, то активно начинает производиться трипсин. При жирной пище выделяется большое количество липазы, а при поглощении углеводов соответствующие виды ферментов.
Экзокринная функция органа основывается на том, чтобы количество ферментов совпадало с объемом пищи в желудке. Соблюдение данного равновесия позволяет обеспечить защитные функции и устранить саморазрушение поджелудочной железы.
Участие в гормональном обмене
Выполнение внутрисекреторной функции поджелудочной железы подразумевает выработку гормонов, которые необходимы для регуляции процессов обмена в организме.
- Инсулин. Данный гормон обеспечивает процесс расщепления сахара в крови и предотвращает развитие сахарного диабета. Моносахарид расщепляется до гликогена, который обладает способностью накапливания и содержит необходимую энергию для организма.
- Глюкагон. Гормон оказывает противоположный эффект инсулину (превращение гликогена в глюкозу). При возникновении стрессовых ситуаций в крови отмечается повышение значений. Два гормона в сочетании обеспечивают регуляцию углеводного обмена в организме.
- Соматостатин. Гормон, нейтрализующий выработку соматотропина, который вырабатывается гипоталамусом. Его используют для предотвращения роста различных новообразований.
К примеру, сахарный диабет первого типа может развиваться на фоне нехватки гормона из-за повышенной иммунной активности организма при выработке тел и саморазрушении органа.
Диабет второго типа возникает при избытке инсулина из-за потери чувствительности клеток по отношению к гормону. Островки Лангерганса начинают вырабатывать чрезмерные количества вещества, что приводит к повышению сахара в крови. Данное состояние требует лечения при приеме препаратов снижающих уровень сахара.
Особенности расположения органа
Название поджелудочной железы исходит от ее расположения, так как в лежачем положении она располагается под желудком. Условно орган подразделяют на три части, а хвост располагается у самых границ селезенки.
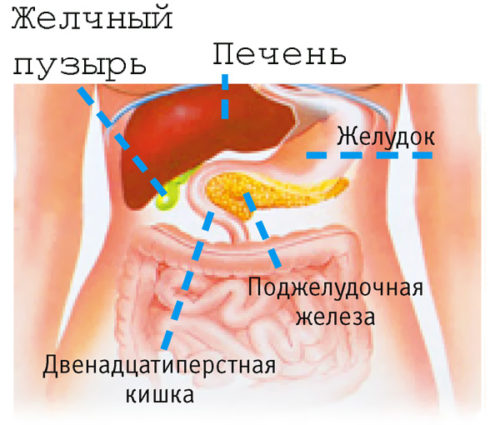
Тело железы расположено в центральной части эпигастрия в левой стороне по направлению к селезенке. Задняя часть органа граничит с нижней полой веной и аортой (крупные артерии).
Как восстановить функциональность поджелудочной железы
Дисфункция поджелудочной железы заключается в недостатке или же переизбытке ферментов, которые приводят к образованию воспалительного процесса в виде панкреатита. Данный процесс может образовываться на фоне развития таких заболеваний:
- Язва желудка, кишечника, двенадцатиперстной кишки;
- Холецистит в хронической форме;
- Образование холедохопанкреатического рефлюкса (заброс желчи в протоки железы);
- Камни в желчном пузыре;
- Дискинезия желчевыводящих путей.
Для того чтобы восстановить функции органа следует соблюдать следующие рекомендации:
- Исключение вредных привычек (алкогольные напитки, сигареты);
- Умеренные физические нагрузки;
- Запрет на длительное пребывание в сауне или бане;
- Выполнение упражнений по дыхательной гимнастике;
- Проведение массажных процедур;
- Периодическое прохождение УЗИ желчного пузыря для выявления камней.
Важным аспектом является правильное питание, так как чрезмерное потребление вредных продуктов вызывает излишнюю нагрузку на железу и препятствует ее восстановлению. При приеме пищи важно соблюдать некоторые правила:
- Обеспечение дробного питания до 5–7 раз в сутки через каждые 2–3 часа;
- Сбалансированный рацион с умеренным потреблением белков, жиров и углеводов;
- Максимальное потребление витамин, полезных микроэлементов;
- Обязательное соблюдение лечебной диеты в период обострений.
Из повседневного рациона необходимо исключить:
- Крепкий чай, кофе;
- Кондитерские изделия;
- Жирная и калорийная пища;
- Колбасы, копчености.
Блюда лучше всего готовить на пару или же запекать в духовке. В рационе должен преобладать белок без смешивания с углеводами.
Строение органа
Строение поджелудочной железы можно условно разделить на макроскопическое (особенности морфологии) и микроскопическое (изучение ткани железы и специфических клеток).
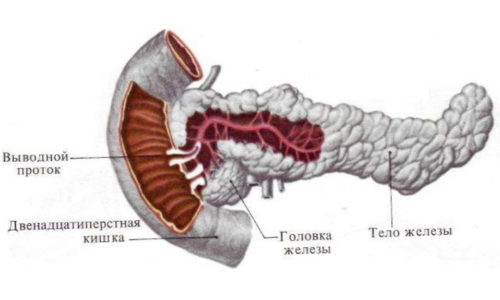
Макроскопические элементы органа:
- Головка является крупной частью органа и граничит с двенадцатиперстной кишкой. Разделение происходит по специальной борозде, в которой расположена воротная вена. В данной части органа находится проток, который соединяется с главным и попадает в дуоденум через специальный дуоденальный сосочек. Если же соприкосновения не происходит, то он поступает в полость кишки при прохождении через малый сосок;
- Тело имеет трехгранную вытянутую форму с обозначением передней, задней и нижней поверхности;
- Хвост представлен в виде конусовидной формы с направлением вверх и влево протянутый до селезенки. В данной части расположен вирсунгов проток больших размеров, по которому течет панкреатический сок с содержащимися ферментами.
Железа имеет прочную оболочку из соединительной ткани, которая выполняет защитную функцию и предотвращает попадание ферментов в брюшную полость.
Железистая ткань состоит из специальных долек, разделенных небольшими тяжами соединительной ткани с содержанием сосудов, которые питают клетки, нервы.
Типы протоков, по которым передвигается панкреатический сок:
- Междольковые;
- Вставочные;
- Внутридольковые;
- Общие протоки.
Общие протоки объединяют все вышеописанные и транспортируют панкреатический сок, в двенадцатиперстную кишку вырабатывающийся в ацинусах (округлые образования, состоящие из железистых клеток).
Среди ацинусов расположены островки Лангерганса не имеющие протоков и состоящие из специализированных клеток (инсулоцитов) оказывающих влияние на гормональный обмен в организме.
Выделяют три типа таких клеток:
- Альфа клетки, вырабатывающие гликоген;
- Бета клетки производят инсулин, который является незаменимым гормоном для организма;
- Дельта, ПП клетки регулирующие чувство голода, выработку панкреатического полипептида в организме.
Восстановление железы при развитии диабета первого типа
Сахарный диабет первого типа развивается при активной выработке антител предотвращающих нормальную выработку инсулина и нарушающих работу поджелудочной железы. Восстановление основывается на проведении тщательного исследования и назначении специального лечения лечащим врачом.
Важным аспектом является выявление точной причины такой реакции организма, так как успех назначенного лечения зависит от точной диагностики. Дополнительно рекомендована лечебная диета, исключение сахара из общего рациона и прием назначенных медикаментов.
Симптомы, указывающие на воспаление поджелудочной железы
Основной причиной воспаления поджелудочной железы является неправильное питание, эндокринные нарушения, злоупотребление алкоголем и никотином. При остром процессе выявляются острые симптомы следующего характера:

- Постоянные боли в левом подреберье иррадиирущие в область спины;
- Боли в области желудка, которые могут сопровождаться тошнотой, рвотой (рвотные массы имеют горьковатый или кислый привкус);
- Снижение болевых ощущений при сокращении мышц живота;
- Расстройство стула (запор или диарея);
- Отсутствие реакций при приеме обезболивающих препаратов.
Точная диагностика основывается на осмотре квалифицированного врача и назначении лабораторных (анализ крови, мочи, кала) и инструментальных (УЗИ, МРТ, КТ) методов исследований.
Патологии поджелудочной железы
Основными патологиями поджелудочной железы считают панкреатит (воспаление слизистой органа) и диабет (нарушение нормальной выработки инсулина). Заболевания вызывают в организме сбои обменных процессов, что приводит к неправильному процессу переваривания пищи.
Чаще всего воспаление возникает на фоне злоупотребления алкоголем, калорийной и жирной пищей, при частых интоксикациях и нервных расстройствах в организме. Провоцирующие факторы стимулируют повышенную выработку панкреатического сока, приводящую к патологическим изменениям в тканях органа. Такая симптоматика может образовываться при текущих заболеваниях печени.
Люди, болеющие сахарным диабетом в большинстве случаев имеет здоровую железу, но при этом выработка бета-клеток не работает на полную мощность. Панкреатит и диабет не имеют взаимосвязи между собой, так как у них разная этиология происхождения.
Панкреатит является серьезным заболеванием, при котором требуется длительное и комплексное лечение (соблюдение диеты, прием медикаментозных препаратов, физиотерапия). При условии соблюдения всех предписаний можно достичь длительного периода ремиссии.
При сахарном диабете необходим постоянный контроль уровня инсулина в крови при приеме таблеток или же осуществлении специальных инъекций. Более редкими заболеваниями поджелудочной железы являются злокачественные, доброкачественные образования, кисты, свищи, муковисцидоз.
Гормоны, вырабатываемые поджелудочной железой
Кроме вышеописанных гормонов поджелудочная железа также продуцирует дополнительные средства подробно рассмотренные ниже.
Панкреатический полипептид
Панкреатический полипептид является гормоном, который открыли совсем недавно и ещё полностью не изучили. Синтез соединения происходит во время принятия пищи с содержанием жиров, белков и углеводов.
Функции гормона:
- Снижение количества веществ, которые вырабатываются пищеварительными ферментами;
- Уменьшение мышечного тонуса желчного пузыря;
- Предупреждение излишнего выброса трипсина и желчи.
При недостатке панкреатического полипептида в организме обменные процессы нарушаются, что приводит к образованию различных заболеваний.
Вазоинтенсивный пептид
Особенностью этого гормона является возможность дополнительного синтеза клетками спинного и головного мозга, тонкого кишечника и других органов. Основные функции:
- Нормализация таких процессов, как синтез глюкагона, соматостатина, пепсиногена;
- Замедление процесса всасывания жидкостями и стенками кишечника;
- Активизация желчевыводящего процесса;
- Выработка панкреатических энзимов;
- Улучшение работы поджелудочной железы за счёт синтезируемых бикарбонатов.
Вазоинтенсивный пептид обуславливает нормализацию кровообращения на стенках различных внутренних органов.
Амилин
Основная функция Амилина заключается в повышении уровня моносахаридов, что приводит к нормализации уровня сахара в крови. Гормон обеспечивает биосинтез глюкагона, способствует выработке соматостатина, нормализации работы жизненно важных систем и является незаменимым для жизнедеятельности организма.
Центропнеин
Гормон, вырабатываемый поджелудочной железой и отвечающий за увеличение просветов в бронхах и активацию дыхательного центра. Соединение способствует улучшению корреляции кислорода в сочетании с гемоглобином.
Гастрин
Гормон, который синтезируется желудком и поджелудочной железой. Гастрин обеспечивает нормализацию пищеварительного процесса, активизирует синтез протеолитического фермента, повышает кислотность желудка.
Гастрин обеспечивает образование так называемой кишечной фазы в процессе пищеварения. Данное состояние получают за счёт увеличения синтеза секретина, соматостатина и других гормонов пептидного происхождения.
Ваготонин
Функции Ваготонина основываются на нормализации уровня сахара в крови и ускорении процесса кровообращения. Гормон оказывает замедляющее действие на гидролиз гликогена в тканях мышц и печени.
Калликреин
Данное вещество успешно вырабатывается поджелудочной железой, но активизируется только после попадания в двенадцатиперстную кишку при проявлении необходимых биологических свойств (нормализация уровня глюкозы).
Липокаин
Функции гормона предотвращают развитие жировой дистрофии печени за счёт активации обмена фосфолипидов и жирных кислот. Соединение усиливает эффект воздействия других веществ липотропного типа (метионин, холин).
К какому врачу обратиться
При воспалении поджелудочной железы необходимо обратиться к гастроэнтерологу, эндокринологу в зависимости от причины поражения органа. Лучше всего пройти комплексное обследование на предмет выявления того или иного заболевания.
В качестве профилактики обострений необходимо вести здоровый образ жизни, устранить вредные привычки, наладить правильное питание, вылечить другие хронические заболевания в организме.
Отзывы
Дорогие читатели, нам очень важно ваше мнение — поэтому мы будем рады отзыву о функциях поджелудочной железы в комментариях, это также будет полезно другим пользователям сайта.

Сергей, г. Краснодар
У меня панкреатит в хронической форме, поэтому я сразу распознаю возможное обострение. В таком случае нужно сразу же переходить на лечебное питание и исключить всевозможные провоцирующие факторы. При правильном подходе ремиссия наступает уже через 2–3 дня.
Наталья, г. Сочи
Долгое время беспокоили боли в левом подреберье, но несильно. Потом все резко обострилось и пришлось обратиться в больницу. Поставили диагноз острый панкреатит и назначили капельницы. Пролежала в больнице около двух недель и еще до сих пор соблюдаю диету.
Видео
Источник

Поджелудочная железа является крупнейшей железой в организме человека и одним из важнейших органов желудочно-кишечного тракта. Она отвечает за внешнюю и внутреннюю секрецию, синтезируя не только ферментные вещества, помогающие правильному усвоению пищи, но и гормоны. Именно поджелудочной принадлежит ключевая роль в обмене веществ.
Анатомическое строение
Поджелудочная железа у человека расположена позади желудка и вплотную примыкает к двенадцатиперстной кишке. Она имеет головку, шейку, тело и хвост. Головка и часть тела охвачены петлей двенадцатиперстной кишки, а хвост уходит вглубь и поднимается вверх и влево, к селезенке.
Шейка железы, расположенная между головкой и телом, – это самое узкое место. Здесь берет свое начало санториниев проток, который чаще всего соединяется с основным протоком, а несколько реже заходит непосредственно в двенадцатиперстную кишку через санториниев сосочек.
Длина всего органа составляет в среднем 20 см, толщина варьируется от 2-х до 3-х см, а общий вес обычно не превышает 80 г. Таким образом, поджелудочная железа в организме человека защищена со всех сторон: сзади находится позвоночник, спереди – желудок, слева – селезенка, а справа – двенадцатиперстная кишка.
В теле железы выделяют переднюю, заднюю и нижнюю поверхности. Передняя примыкает к желудку и имеет сальниковый бугор. Область задней поверхности находится рядом с позвоночником, аортой брюшины, чревным сплетением, нижней полой веной и левой почечной веной. Здесь же, в предназначенных для этого бороздах, располагаются сосуды селезенки. Нижняя часть железы уходит вниз, за корень брыжейки. Основным протоком поджелудочной железы является вирсунгов проток, проходящий по всей ее длине и впадающий в двенадцатиперстную кишку.

Производство панкреатического сока происходит преимущественно в теле железы, островки Лангеранса, синтезирующие гормоны, находятся в хвостовой части
Функции поджелудочной железы имеют тесную взаимосвязь со строением и подразделяются на эндокринную и экзокринную. Эндокринная зона представлена островками Лангеранса – скоплением клеток, синтезирующих гормоны:
- инсулин;
- глюкагон;
- соматостатин;
- полипептиды;
- вазоактивные интестинальные пептиды.
В малых количествах клетки островков Лангеранса продуцируют также гастрин, тиролиберин, соматолиберин.
В экзокринной части расположена система выводных протоков и панкреатические ацинусы, которые являются структурными единицами органа. Именно в ацинусах начинаются все протоки.
Эндокринная функция поджелудочной железы реализуется посредством инсулоцитов – клеток островков Лангеранса, отвечающих за синтез гомонов и гуморальную регуляцию.
Экзокринная функция
Каждый день поджелудочная железа вырабатывает в среднем около литра панкреатического сока, который состоит из ферментных веществ, соли и воды. Ферменты носят название «проферментов» и изначально являются неактивными. Попадание пищевого кома в двенадцатиперстную кишку сопровождается выбросом гормонов, запускающих, в свою очередь, цепь химических превращений. В результате происходит активация проферментов.

Наиболее сильным катализатором секреции поджелудочной железы выступает соляная кислота желудка. При попадании в тонкий кишечник она вызывает усиленный синтез секретина и панкреозимина, выделяемых слизистой оболочкой кишки и стимулирующих выработку ферментов:
- амилазы;
- липазы;
- трипсина (трипсиногена);
- химотрипсина;
- нуклеазы;
- профосфолипазы.
Именно в этом и заключается внешнесекреторная функция поджелудочной железы.
Трипсин (трипсиноген) производится только в поджелудочной железе и необходим для расщепления пептидов и белков. Изначально неактивный, данный фермент активизируется энтеропептидазой, или энтерокиназой. Именно по показателю трипсина в его активной форме определяется наличие панкреатита.
Амилаза – это фермент, помогающий перерабатывать углеводы и синтезируемый не только в поджелудочной, но и в слюнных железах. При избыточном либо недостаточном выделении в кровь амилазы можно предположить развитие патологического процесса в поджелудочной железе. Уровень амилазы в крови и моче является очень весомым диагностическим признаком. Например, резкое снижение содержания ампилазы в анализах может указывать на серьезные патологии печени и муковисцидоз, а также на проведенную панкреатэктомию.
Роль липазы состоит в том, чтобы нейтрализовывать триглицериды, уже подверженные воздействию желчи из желчного пузыря. Данный фермент помогает расщеплять жиры на глицерин и высшие кислоты, а также принимает участие в энергетическом обмене. Липаза обеспечивает транспорт полиненасыщенных жирных кислот к тканям и способствует усвоению ряда жирорастворимых витаминов.
За выработку липазы отвечают поджелудочная железа, печень, легкие и кишечник. Вследствие гипофункции железы уменьшается активность липазы, что сопровождается изменением цвета стула на серо-желтый.
Фермент нуклеаза принимает участие в моделировании цепочек ДНК и РНК поступившей в организм пищи. С его помощью высвобождаются молекулы нуклеиновых кислот, необходимых для выстраивания информационных генетических структур человека.
Профосфолипаза работает подобно трипсину и активно действует на сложные жиры, называемые фосфолипидами.
Следует отметить, что проферменты поджелудочной железы выделяются только в процессе приема пищи, начиная уже со 2-3 минуты после начала трапезы. После этого они продолжают выделяться еще как минимум 12 часов.
Полноценная работа ферментов невозможна без достаточного объема желчи, которую вырабатывает печень. Именно желчь делает ферменты активными и дробит липиды на меньшие фрагменты, подготавливая их таким образом к расщеплению. Панкреатический сок содержит не только ферменты, но и кислые соли для обеспечения щелочной реакции. Благодаря этому кислое содержимое желудка нейтрализуется и создаются благоприятные условия для усвоения углеводов.
Эндокринная функция
Какова функция поджелудочной железы в эндокринной системе? Этот орган секретирует в кровь гормоны, влияющие на все без исключения обменные процессы в организме. Несмотря на малые размеры эндокринной зоны, составляющей около 2% от всей площади железы, значимость ее работы трудно переоценить.

Сахарный диабет 1-го типа характеризуется абсолютной недостаточностью гормона инсулина, которую вызывает деструкция бета-клеток
Внутрисекреторная функция железы состоит в выделении инсулина и глюкагона. Альфа-клетки островков Лангеранса вырабатывают глюкагон, который является природным антагонистом инсулина. Кроме того, они участвуют в синтезе липокаина, тормозящего развитие жировой инфильтрации печени. Бета-клетки производят инсулин, доставляющий глюкозу к тканям организма посредством белковых рецепторов.
Внутренняя секреторная функция поджелудочной железы дополняется выработкой гормона грелина, который отвечает за нормальный аппетит, и панкреатического полипептида, тормозящего секрецию железы и стимулирующего выработку желудочного сока.
При нехватке и разрушении бета-клеток синтез инсулина снижается, что может приводить к развитию сахарного диабета. Недостаточность этого гормона проявляется в усилении мочевыделительной функции, зуде кожных покровов и ощущении постоянной жажды.
Соматостатин – это гормон, который вырабатывается не только в поджелудочной железе, но и в гипоталамусе. Он необходим для подавления секреции серотонина, соматотропина, тиреотропного гормона, инсулина и глюкагона.

ВИП — вазоактивный интестинальный пептид стимулирует перистальтику в кишечнике, повышает приток крови к органам пищеварения, тормозит синтез соляной кислоты и увеличивает производство пепсиногена в желудке.
Панкреатический полипептид участвует в регуляции внешней секреторной функции поджелудочной железы и стимулирует работу желудка.
Функциональное нарушение
Наиболее часто функции поджелудочной железы в организме человека нарушаются вследствие воспаления – хронического либо острого панкреатита, при котором меняется клеточная структура, и развивается функциональная недостаточность. Жертвами панкреатита часто становятся люди, злоупотребляющие жирной пищей, алкогольными напитками, а также те, кто практикует голодание.
Нарушение правильной работы поджелудочной железы могут вызывать следующие причины:
- заболевания желчевыводящих путей и печени;
- травмы и механические повреждения органов ЖКТ;
- длительный прием антибиотиков, диуретиков, гормональных средств;
- интоксикации ядовитыми веществами в быту или на производстве;
- хирургические операции;
- вирусные и инфекционные патологии – паротит, микоплазмоз, гепатит;
- лишний вес;
- врожденные аномалии (сужение протоков) и развитие новообразований;
- эндокринные (гиперпаратиреоз) и сердечно-сосудистые болезни;
- глистные инвазии;
- гормональные сбои;
- наследственность.
В ряде случаев железа не выполняет свои функции по причинам, установить которые не удается.
Дефицит ферментов существенно сказывается на самочувствии пациента и проявляется следующими симптомами:
- болью в верхней левой трети живота, возникающей сразу после еды или независимо от нее;
- уменьшением аппетита вплоть до его полного отсутствия;
- ощущением тошноты, рвотой;
- урчанием в желудке;
- изменением цвета и консистенции каловых масс.

Интерстициальный панкреатит сопровождается отечностью межклеточного пространства и имеет преимущественно благоприятный прогноз; острый геморрагический панкреатит представляет собой очень тяжелую форму заболевания, которая в 50% случаев заканчивается смертью пациента
В зависимости от того, какую функцию поджелудочная железа выполняет не в полном объеме, наблюдаются изменения в отправлениях организма. При нехватке липазы стул приобретает желтый либо оранжевый цвета и маслянистую консистенцию.
Недостаток амилазы сопровождается плохой переносимостью углеводов и появлением водянистого стула вследствие избыточного содержания крахмала. Из-за снижения усвоения питательных веществ в тонкой кишке возникает диарея, авитаминоз, уменьшается масса тела.
Нехватка профермента трипсина выражается в повышении экскректорной функции поджелудочной железы и проявляется увеличением содержания азота и непереваренных белков (мышечных волокон) в кале. Стул становится кашеобразным и приобретает резкий, неприятный запах.
При дефиците того или иного фермента полноценное усвоение пищи нарушается, поэтому даже усиленное питание может вызывать выраженный авитаминоз. Его симптомами являются снижение веса, ломкость ногтевых пластин и волос, сухость кожных покровов.
Вследствие недостаточного переваривания пищи в тонком кишечнике повышается газообразование и учащаются позывы на дефекацию.

Панкреатин является базовым препаратом, назначаемым при дисфункции поджелудочной железы
При нарушении оттока секреции происходит активация «лишних» ферментов, работающих неправильно. Вместо того, чтобы переваривать пищу, они начинают переваривать слизистую оболочку поджелудочной железы, что приводит к ее воспалению – панкреатиту.
В случае повреждения островков Лангеранса снижается синтез инсулина, и развивается диабет 1-го типа. Чем больше бета-клеток окажутся в зоне поражения, тем тяжелее он будет протекать.
Лечение дисфункции
Восстановить работу поджелудочной железы можно с помощью медикаментов и соответствующей диеты. Чтобы наладить работу пищеварительного тракта, назначаются ферментные препараты – Креон, Панкреатин, Фестал.
Если панкреатит сопровождается частой рвотой, то применяются средства для нормализации водно-солевого баланса, например, раствор Хлорида Натрия. Неотъемлемой частью лечения является витаминотерапия. При тяжелых расстройствах пищеварения назначается парентеральное, или внутривенное питание.
Лечение острого панкреатита проводится только в условиях стационара, поэтому в случае появления характерных признаков необходимо вызвать бригаду «Скорой помощи». До приезда врачей нельзя принимать пищу, рекомендуется пить воду каждые 30-60 минут по 1/4 стакана. Облегчить состояние можно в положении сидя с прижатыми к животу коленями. Уменьшить боль поможет холодный компресс, который прикладывается к спине в проекции поджелудочной железы.

Аделина Павлова
Медсестра общего профиля. Более 40 лет рабочего стажа. Копирайтер на пенсии. Подробнее об авторе
Последнее обновление: Апрель 18, 2018
Источник
