Жизнь после трансплантации поджелудочной железы
Поджелудочная железа – важнейшая часть пищеварительной системы, неправильное ее функционирование может иметь тяжелые последствия, выражающиеся в потере трудоспособности и гибели пациента. Пересадка поджелудочной железы проводится при заболеваниях, способствующих отмиранию тканей и прекращению выработки ферментов. Хирургическое вмешательство сложно в исполнении и опасно развитием тяжелых осложнений, однако в некотором случае оно становится единственным способом спасения жизни пациента.
Пересадка поджелудочной железы проводится при заболеваниях, способствующих отмиранию тканей и прекращению выработки ферментов.
Показания и противопоказания к операции
Чаще всего пересадка поджелудочной назначается при сахарном диабете 1 или 2 типа, сопровождающегося развитием таких патологических состояний, как:
- декоменсированный диабет;
- ретинопатия, приводящая к потере зрения;
- терминальная стадия почечной недостаточности;
- поражение ЦНС;
- тяжелые эндокринные нарушения;
- поражение стенок крупных сосудов.
Трансплантация может назначаться и при вторичном диабете, развивающемся при следующих заболеваниях:
- тяжелое течение панкреатита, сопровождающееся некрозом тканей органа;
- рак поджелудочной;
- резистентность организма к инсулину, вызванная болезнью Кушинга, гестационным диабетом или акромегалией;
- гемохроматоз.
В редких случаях пересадку назначают людям, имеющим заболевания, приводящие к изменениям в структуре поджелудочной. К ним относятся:
- множественное поражение железы доброкачественными новообразованиями;
- обширный панкреонекроз;
- нагноение, способствующее нарушению функций поджелудочной и не поддающееся стандартной терапии.
Трансплантацию в этих случаях проводят крайне редко, что объясняется финансовыми и техническими сложностями, связанными с поиском донора-трупа и ведением послеоперационного периода.
Пересадка поджелудочной не выполняется:
- при терминальной стадии ишемической болезни сердца;
- при выраженном атеросклерозе крупных артерий;
- при кардиомиопатии, способствующей нарушению кровообращения;
- при необратимых изменениях в тканях внутренних органов, развившихся на фоне сахарного диабета;
- при психических расстройствах;
- при ВИЧ-инфекции;
- при алкоголизме;
- при наркомании;
- при онкологических заболеваниях.
Виды трансплантаций
Тип оперативного вмешательства подбирается после оценки данных, полученных во время обследования пациента. Выбор зависит от степени поражения железистых тканей и общего состояния организма реципиента. Длительность операции определяется ее сложностью, чаще всего выполняются следующие вмешательства:
- пересадка всего органа;
- трансплантация хвоста или тела поджелудочной;
- пересадка железы и двенадцатиперстной кишки;
- внутривенное введение клеток островков.
Сколько стоит пересадка поджелудчочной железы
Средняя цена операции – 30-50 тыс. долларов, в стоимость не входят расходы на поиск и транспортировку донорского органа.
Возможно ли вылечить поджелудочную железу от камней без операции?
Предоперационная подготовка
Этот этап направлен на составление плана лечения и предотвращение непредвиденных сложностей во время хирургического вмешательства и в раннем восстановительном периоде. На данной стадии определяют показания и противопоказания, пересматривают терапевтическую схему, проводят обследование и ищут донорский орган.

Предоперационная подготовка направлена на составление плана лечения и предотвращение непредвиденных сложностей во время хирургического вмешательства и в раннем восстановительном периоде.
Последнее является наиболее сложной частью подготовки, поиск донора может занять несколько лет. При необходимости комбинированной пересадки этот период длится год. После того как орган будет найден, реципиент проходит следующие диагностические процедуры:
- УЗИ органов брюшной полости. Используется для оценки состояния почек, печени, двенадцатиперстной кишки.
- Консультации узких специалистов. Необходимы для выявления противопоказаний к операции, связанных с нарушением функций внутренних органов.
- Консультация анестезиолога. Позволяет определить, не имеется у пациента негативных реакций на наркоз.
- ПЭТ КТ брюшной полости. Помогает обнаружить вторичные опухолевые очаги при онкологических заболеваниях поджелудочной.
- Компьютерная энтероколонография. Сопровождается консультацией гастроэнтеролога.
- Исследование сердца. Тщательное обследование помогает понять, готов ли пациент к пересадке органа. Рекомендуется пройти радиоизотопное сканирование и ангиографию крупных сосудов сердца.
Сдача анализов
План обследования пациента перед пересадкой включает:
- клинические анализы крови и мочи;
- исследования крови на скрытые инфекции;
- биохимические анализы крови и мочи;
- тесты на тканевую совместимость;
- анализ на онкомаркеры.

План обследования пациента перед пересадкой поджелудочной железы включает сдачу всех необходимых анализов.
Как происходит пересадка поджелудочной железы
Пересадка поджелудочной проходит в несколько этапов:
- Получение донорского материала.
- Беседа с пациентом. Человек должен быть уведомлен о возможности возникновения опасных осложнений после хирургического вмешательства. Отказать в операции могут при обострении тяжелых сопутствующих заболеваний.
- Постановка наркоза. Операция проводится под общей анестезией, длится она около 5 часов.
- Производство разреза в центральной части передней брюшной стенки.
- Помещение донорского материала в брюшную полость. Пересаживаемую железу располагают справа от мочевого пузыря.
- Сшивание сосудов. Сложность данного этапа объясняется высокой чувствительностью железы. Удаление собственного органа производится не всегда, несмотря на разрушение тканей он продолжает участвовать в метаболических процессах.
- Послойное сшивание тканей.
- Установка дренажа. При наложении швов врачи оставляют отверстие, в которое вставляют трубку для отведения экссудата.
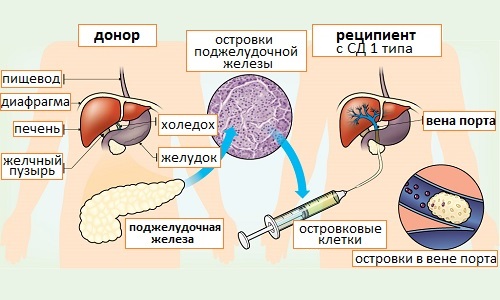
Схема проведения операции по пересадке поджелудочной железы.
Особенности
При проведении операции хирург сталкивается с некоторыми техническими особенностями. Чаще всего это касается случаев, когда пациент нуждается в экстренном вмешательстве. Трансплантат железы получают от людей молодого возраста с мозговой смертью. На момент прекращения функций мозга человек должен быть полностью здоров. У донора не должно быть:
- атеросклероза подвздошных артерий;
- инфекций органов брюшной полости;
- повреждений или воспаления поджелудочной;
- диабета.
Во время получения материала вынимают печень и двенадцатиперстную кишку. Для консервации тканей используют специальный раствор. Органы остаются пригодными к пересадке в течение 30 часов. Эффективность операции повышается при одновременной пересадке поджелудочной и почки. Однако это увеличивает затраты времени и средств.
Пересадка должна иметь плановый характер, в противном случае прохождение всех этапов подготовки становится невозможным.
Постоперационный период
После пересадки поджелудочной в течение суток пациент находится в палате интенсивной терапии. Употребление пищи и жидкости в этот период запрещено. Пить чистую воду разрешается через 24 часа после операции. Через 3 дня допускается введение в рацион диетических продуктов. Орган начинает функционировать почти сразу. Для полного восстановления требуется не менее 2 месяцев.
Питание после операции на поджелудочной железе: что можно, а что категорически запрещено врачами.
Вспомогательная терапия
Иммуносупрессивная терапия препятствуют отторжению тканей трансплантата, повышает шансы на нормальное их приживление. Схема лечения включает:
- Азатиоприн. Препарат подавляет функции Т-лимфоцитов.
- Циклофосфамид. Снижает иммунореактивность организма, особенно эффективен в отношении быстро делящихся клеток.
- Преднизолон. Гормональное средство обладает иммуносупрессивным и противовоспалительным действием. Для профилактики отторжения в первые дни после операции вводится в максимальных дозах, в дальнейшем – в поддерживающих.
- Рапамицин. Препарат снижает реактивность иммунной системы, подавляет синтез цитокинов.
- Антилимфоцитарная сыворотка. Вводится при появлении первых признаков отторжения. Применяется в комплексе с другими иммуносупрессантами.
- Моноклональные антитела против Т-лимфоцитов.
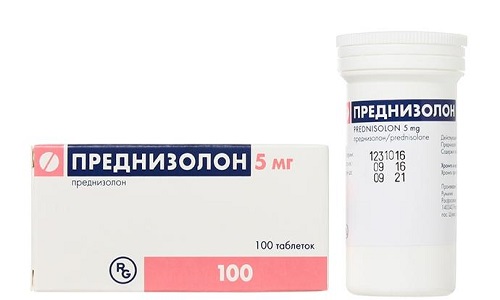
Преднизолон после операции по пересадке поджелудочной железы необходим для профилактики отторжения органа.
Осложнения
Как и любое подобное хирургическое вмешательство, пересадка поджелудочной имеет риск развития таких осложнений, как:
- Инфицирование тканей брюшной полости.
- Накопление воспалительного экссудата вблизи пересаженного органа.
- Массивные послеоперационные кровотечения.
- Панкреонекроз.
- Нагноение раны.
- Отторжение пересаженной железы. Главная причина высокой смертности пациентов после пересадки органов. О развитии подобного осложнения свидетельствует появление амилазы в моче. Выявить признаки отторжения можно путем биопсии. Пересаженный орган начинает увеличиваться, что замечают при проведении УЗИ.
Прогноз жизни после пересадки поджелудочной железы
Согласно статистике, трансплантация поджелудочной от мертвого донора оказывается эффективной не всегда. Более 2 лет после операции проживают около 50% больных. На исход хирургического вмешательства влияют:
- функциональное состояние донорского материала;
- возраст и состояние здоровья донора на момент смерти мозга;
- совместимость тканей донора и реципиента;
- гемодинамические показатели пациента: артериальное давление, ЧСС, диурез, уровень сывороточного ферритина.
Операцию по пересадке поджелудочной железы впервые провели в Нижнем Новгороде
ОПЕРАЦИИ НА ПОДЖЕЛУДОЧНОЙ
Пересадка частей железы от живых доноров проводится крайне редко, однако операции имеют более благоприятный прогноз. Средняя 2-летняя выживаемость составляет 70%, более 10 лет после вмешательства проживают 40% пациентов.
Отзывы
Ирина, 20 лет, Москва: “С детства мечтала излечиться от диабета, бесконечные инъекции инсулина мешали вести нормальную жизнь. Несколько раз слышала о возможности пересадки поджелудочной, однако средств на операцию накопить не удавалось, кроме того, знала о сложностях при поиске донора. Врачи посоветовали сделать пересадку клеток поджелудочной от моей матери. Через несколько часов после операции сахар в крови пришел в норму, уже 4 месяца живу без уколов”.
Сергей, 70 лет, Москва, хирург: “Операции по пересадке поджелудочной назначают тем, кому традиционные методы лечения не помогают. Каждому пациенту объясняют, что инсулиновые инъекции безопаснее трансплантации органов. Человек должен знать, что после операции наступает сложный период приживления донорских тканей, из-за чего приходится применять иммуносупрессанты, препятствующие отторжению органов. Принимать препараты, негативно влияющие на весь организм, приходится пожизненно”.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 10 января 2019;
проверки требует 1 правка.
Трансплантация поджелудочной железы — это хирургическая операция, которая предусматривает имплантацию здоровой поджелудочной железы (которая может производить инсулин) у человека, который обычно имеет сахарный диабет . Поскольку поджелудочная железа является жизненно важным органом, который выполняет функции, необходимые в процессе пищеварения, родная поджелудочная железа реципиента остается на месте, а донорская поджелудочная железа прикрепляется в другом месте. Получают здоровую поджелудочную железу у донора, который только что умер, или это может быть часть поджелудочной железы от живого донора.[1] В настоящее время трансплантации поджелудочной железы обычно проводят у лиц с инсулинозависимым диабетом, у которых могут развиться тяжелые осложнения. Пациенты с наиболее распространенной и опасной формой рака поджелудочной железы, как правило, не имеют права на трансплантацию, так как состояние, как правило, имеет очень высокий уровень смертности. Рак поджелудочной железы имеет склонность к рецидивам.[2] Трансплантация поджелудочной железы остаётся важной альтернативой в лечении больных диабетом до тех пор, пока не будут разработаны другие стратегии, которые могут обеспечить равный гликемический контроль с меньшим иммуносупрессией .
История[править | править код]
Первая попытка вылечить диабет 1 типа путем трансплантации поджелудочной железы была сделана в Миннесотском университете, в Миннеаполисе, 17 декабря 1966 года[3].
24 ноября 1971 первая трансплантация поджелудочной железы с использованием мочевого дренажа была проведена Марвином Глэдман в больнице Монтефиоре в Нью-Йорке .
С середины 1980-х до середины 1990-х годов дренаж мочевого пузыря стал наиболее распространенным методом во всем мире, поскольку снижение активности амилазы мочи может использоваться как чувствительный, если неспецифический маркер отторжения.
Сегментарная трансплантация в основном применялась в живых доноров. Трансплантация поджелудочной железы началась в университете Миннесоты, а лапароскопическая дистальная панкреатэктомия была введена в 2001 году в том же центре.[4]
Начиная с 1986 года, терапия на основе такролимуса использовалась примерно в 20 % случаев, её заменила новая микроэмульсия циклоспорина, которая используется в современной посттрансплантационном иммуносупрессии.
В период с 1994 по 1997 годы показатели потери иммунологического трансплантата снизились до 2 %.
В течение 1997 года во всем мире было проведено более 10 000 трансплантаций поджелудочной железы, при этом 88 % из них — это одновременно трансплантации почек и поджелудочной железы.[5]
По состоянию на 31 декабря 2004 года, в мире было выполнено более 23000 операции по пересадке поджелудочной железы, о которых было сообщено в Международный реестр патентов и товарных знаков. Более 17000 трансплантаций проведено в США и почти 6000 в других странах.[6]
Осложнения[править | править код]
Осложнения сразу после операции включают тромбоз, панкреатит, инфекции, кровотечения и отторжения.[7] Отторжение может произойти немедленно или в любое время после операции. Это происходит потому, что пересаженная поджелудочная железа поступает из другого организма, а иммунная система реципиента рассматривает её как агрессию и пытается бороться с ней. Для того, чтобы не допустить этого, пациенты должны принимать иммуносупрессивные препараты. Препараты принимаются в комбинации, обычно это: циклоспорин , азатиоприн и кортикостероиды . Но поскольку эпизоды отторжения могут повторяться в течение всей жизни пациента, точный выбор и дозировка иммунодепрессантов могут быть изменены с течением времени.[5] Иногда такролимус дается вместо циклоспорина[8] и микофенолата мофетила вместо азатиоприна[9] .
Прогноз[править | править код]
Прогноз после трансплантации поджелудочной железы очень хороший. За последние годы долгосрочный успех улучшился, а риски снизились. Через год после трансплантации более 95 % всех пациентов все ещё живы и 85 % всех поджелудочной желез все ещё функциональны.[10] После трансплантации пациенты нуждаются в пожизненной иммуносупрессии . Иммуносупрессия увеличивает риск развития целого ряда различных видов инфекции.[11] До конца не понятна роль стероидов, которые часто используются в качестве иммунодепрессанта.[12]
Примечания[править | править код]
- ↑ diabetes FAQ: treatment (part 3 of 5)Section — Type 1 cures — pancreas transplants (англ.). www.faqs.org. Дата обращения 24 июля 2018.
- ↑ Fischer. Early Recurrence of Pancreatic Cancer after Resection and During Adjuvant Chemotherapy, Saudi Journal of Gastroenterology : Official Journal of the Saudi Gastroenterology Association (2012), С. 118–121. Дата обращения 24 июля 2018.
- ↑ Squifflet. The history of pancreas transplantation: past, present and future, Acta Chirurgica Belgica (2008-5), С. 367–378. Дата обращения 25 июля 2018.
- ↑ Han. Pancreas Transplantation, Gut and Liver (декабрь 2010), С. 450–465. Дата обращения 25 июля 2018.
- ↑ 1 2 Stratta. Immunosuppression in pancreas transplantation: progress, problems and perspective, Transplant Immunology (1998-6), С. 69–77. Дата обращения 25 июля 2018.
- ↑ Gruessner. Pancreas transplant outcomes for United States (US) and non-US cases as reported to the United Network for Organ Sharing (UNOS) and the International Pancreas Transplant Registry (IPTR) as of June 2004, Clinical Transplantation (2005-8), С. 433–455. Дата обращения 25 июля 2018.
- ↑ Yadav. Significant arterial complications after pancreas transplantation-A single-center experience and review of literature (англ.), Clinical Transplantation (19 September 2017), С. e13070. Дата обращения 24 июля 2018.
- ↑ Dieterle. Glucose metabolism after pancreas transplantation: cyclosporine versus tacrolimus, Transplantation (27 мая 2004), С. 1561–1565. Дата обращения 25 июля 2018.
- ↑ Rigotti. Mycophenolate mofetil (MMF) versus azathioprine (AZA) in pancreas transplantation: a single-center experience, Clinical Nephrology (2000-4), С. suppl 52–54. Дата обращения 25 июля 2018.
- ↑ Пересадка поджелудочной железы (рус.) (неопр.) ?. transplantaciya.com. Дата обращения 24 июля 2018.
- ↑ Fishman. Infection in Organ-Transplant Recipients (англ.), New England Journal of Medicine (11 June 1998), С. 1741–1751. Дата обращения 24 июля 2018.
- ↑ Montero. Steroid avoidance or withdrawal for pancreas and pancreas with kidney transplant recipients, The Cochrane Database of Systematic Reviews (15 сентября 2014), С. CD007669. Дата обращения 24 июля 2018.
Источник
Поджелудочная железа – важный орган пищеварительной системы, нарушение функционирования которого вызывает тяжелейшие последствия для человеческого организма. Пересадка поджелудочной железы осуществляется, когда имеет место некроз тканей, прекращается ферментный синтез. Хирургическая процедура тяжелая, велик риск послеоперационных осложнений. Но нередко операция является единственным вариантом лечения, позволяющим сохранить жизнь пациента.
Показания к хирургическому вмешательству
Пересадка поджелудочной железы – крайне сложная операция, назначаемая в редких случаях. Наиболее частым показанием к хирургической процедуре является диабет, неконтролируемый медикаментами и физиотерапевтическими мероприятиями.
На операционный стол пациент ложится, когда при диабете появляются выраженные осложнения:
- ретинопатия;
- нарушения функционирования сосудистой системы;
- нарушения работы почек;
- разрушение суставов.
Показаниями к трансплантации могут быть патологии, вызывающие функциональное угнетение железы:
- онкологические заболевания;
- гемохроматоз;
- тяжело протекающий панкреатит;
- панкреонекроз;
- гестационный диабет;
- синдром гиперкортицизма;
- нарушение секреторной работы гипофиза.
В отдельных случаях пересадка осуществляется при патологиях, вызывающих структурные повреждения органа:
- доброкачественных и злокачественных новообразованиях;
- некрозе тканей;
- воспалительном процессе в брюшной полости, сопровождающемся накоплением гноя.
Противопоказания к операции
Из-за высокой сложности и большого риска осложнений трансплантация проводится далеко не всем пациентам. Операция противопоказана при:
- неоперабельной ишемии;
- атеросклерозе, захватившем крупные сосуды;
- неисправимых осложнениях диабета;
- кардиомиопатии;
- тяжелых расстройствах психики;
- алкоголизме и употреблении наркотиков (в этом случае терапия будет неэффективной);
- пониженном иммунитете (высока вероятность послеоперационного сепсиса).
Не проводится операция, если физическое состояние пациента неудовлетворительное, поскольку в этом случае велик риск смертельного исхода.
Виды трансплантации
Вид хирургического вмешательства выбирается, исходя из состояния пациента и результатов предоперационного обследования. Чем сложнее процедура, тем дольше она длится.
Выполняются следующие виды операции:
- полная трансплантация;
- пересадка сегментов эндокринного органа;
- пересадка комплекса из железы и двенадцатиперстной кишки;
- введение островков Лангерганса (эндокринных клеток) внутривенным способом.
Подготовка к операции
Предоперационная подготовка проводится обязательно, она позволяет предотвратить осложнения после хирургического вмешательства, ускорить восстановление организма. Перед операцией выясняются показания и противопоказания, пациент проходит обследование, медицинские специалисты подбирают схему терапии, занимаются поиском донорского органа.
Самый сложный этап – поиск донора, он может длиться не один год. Когда орган найден, пациента отправляют на следующие предоперационные исследования:
- УЗИ брюшных органов (печени, почек, кишечника);
- позитронно-эмиссионную томографию брюшных органов (для выявления вторичных очагов злокачественных новообразований);
- компьютерную энтероколонографию (для гастроэнтерологического анализа);
- ангиографическое исследование сердца и прилегающих сосудов (для проверки, выдержит ли организм хирургическое вмешательство);
- консультацию к анестезиологу (для исключения непереносимости наркоза);
- консультацию к медицинским специалистам узкого профиля (для исключения патологий внутренних органов).
Также пациент должен сдать:
- кровь и мочу на клинический и биохимический анализ;
- тест на онкомаркеры в крови;
- анализ крови на инфекцию;
- тест на совместимость тканей.
Ход операции
 Трансплантация поджелудочной железы происходит поэтапно:
Трансплантация поджелудочной железы происходит поэтапно:
- В клинику доставляется донорский орган.
- Врач проводит беседу с пациентом, касающуюся опасности хирургического вмешательства, вероятности осложнений. Пациент принимает риски, дает согласие на операцию.
- Оперируемый человек погружается в наркоз. Длительность операции занимает около 5 часов.
- Хирург разрезает по центру брюшную стенку.
- Донорский орган опускается в брюшную полость.
- Родной орган пациента может быть удален. Но иногда железу не удаляют, так как она, несмотря на патологическое состояние, продолжает участвовать в метаболизме.
- Сосуды донорского органа пришиваются к родным сосудам пациента. Это самый сложный этап операции, поскольку сосудистая сетка поджелудочной железы крайне чувствительна.
- Разрезанные ткани брюшной стенки послойно зашиваются.
- В отверстие шва вставляется дренажная трубка для оттока экссудата.
Трудности при трансплантации
Пересадка поджелудочной железы имеет технические нюансы, которые могут стать для хирурга затруднительными. Чаще всего проблемы возникают, когда операция проводится не планово, а экстренно. Донором железы может быть только человек молодого или среднего возраста с подтвержденной смертью мозга, при жизни не имевший патологий внутренних органов, непереносимости глюкозы, алкоголизма.
В 1% случаев осуществляется трансплантация от живого донора. Забирают определенную часть железы. Но такая операция несет огромный риск для донора. У человека, согласившегося отдать часть органа, возможно развитие панкреатита, инфаркта селезенки, псевдокисты поджелудочной железы, симптоматического диабета. Допускается к операции донор, не имеющий:
- атеросклероза крупных сосудов;
- инфекционных заболеваний брюшных органов;
- воспаления или травмы поджелудочной железы;
- сахарного диабета.
Полученный от донора материал консервируется в специальной жидкости. Орган сохраняет пригодность для пересадки более суток. Операция более эффективна, если одновременно пересаживаются почки и поджелудочная железа. Однако такое хирургическое вмешательство требует больше временных и денежных затрат.
Все технические нюансы можно соблюсти лишь при плановой операции. В экстренном случае это сделать невозможно.
Реабилитационный период
 Срок послеоперационной реабилитации индивидуален для каждого пациента. Как долго организм восстанавливается, зависит от запущенности патологии, сложности хирургического вмешательства, возрастных и физиологических особенностей пациента. Если операция проводилась при панкреонекрозе или онкологическом заболевании поджелудочной железы, то восстановление занимает несколько месяцев, иногда даже год. Но и после реабилитационного периода придется длительное время соблюдать строгую диету, принимать назначенные медикаменты.
Срок послеоперационной реабилитации индивидуален для каждого пациента. Как долго организм восстанавливается, зависит от запущенности патологии, сложности хирургического вмешательства, возрастных и физиологических особенностей пациента. Если операция проводилась при панкреонекрозе или онкологическом заболевании поджелудочной железы, то восстановление занимает несколько месяцев, иногда даже год. Но и после реабилитационного периода придется длительное время соблюдать строгую диету, принимать назначенные медикаменты.
Первые 2 недели после операции пациент должен соблюдать постельный режим, не перегружаться эмоционально и физически, придерживаться диетического рациона, принимать выписанные врачом лекарства. Спустя 2 недели уже можно выходить на прогулки. Прогуливаться нужно неторопливо, с каждым днем увеличивая количество пройденных шагов. Прогулки улучшают самочувствие, укрепляют сердце и сосуды.
В лучшем случае возвращение на работу возможно спустя 3 месяца после операции. Но обычно восстанавливаться приходится дольше. Многие пациенты получают на год группу инвалидности. В течение этого года необходимо соблюдать диету и режим дня, проходить медикаментозное лечение и физиотерапевтические мероприятия.
Спустя год пациент проходит медико-социальную экспертизу для снятия инвалидности. Но даже после снятия статуса инвалида многие пациенты продолжают всю оставшуюся жизнь принимать лекарства, придерживаться диетического рациона.
Послеоперационная медикаментозная терапия
Поскольку трансплантация поджелудочной железы – операция тяжелая, имеющая высокий риск смертельного исхода, то обязательно назначается послеоперационная медикаментозная терапия. Она выбирается врачом, исходя из состояния пациента. Медикаменты не только поддерживают жизнедеятельность организма, но и предупреждают рецидив заболевания.
При реабилитации в стационаре пациенту назначаются ферментные препараты и инсулин. Во многих случаях такая замещающая терапия становится пожизненной. Также, согласно клиническим рекомендациям, в реабилитационный период пациенту следует принимать:
- спазмолитики (если есть болевые ощущения);
- гепатопротекторы (если нарушено функционирование печени);
- седативные препараты;
- блокаторы протонной помпы;
- препараты для нормализации стула и устранения избыточного газообразования;
- витаминно-минеральные комплексы.
Назначает и корректирует дозировку медицинский специалист. Во время медикаментозной терапии пациенту нельзя курить и принимать алкогольные напитки.
Лечебная диета
Послеоперационная диета крайне важна для восстановления организма. Из-за неправильного рациона заболевание может рецидивировать и усилиться. Пациент должен убрать из жизни сигареты, алкоголь и вредные продукты.
В реабилитационный период соблюдается диета №5 по Певзнеру. После основного курса реабилитации пациенту разрешается перейти на диету №1, содержащую более широкий перечень продуктов. Диетического рациона необходимо придерживаться до полугода. Основные правила питания следующие:
- небольшие порции до 8 раз в день;
- теплая пища;
- измельченные ингредиенты;
- приготовление на пару, посредством варки или тушения.
В реабилитационный период и далее в течение всей жизни перенесший операцию человек должен забыть о существовании копченостей, специй и соусов, жирных и жареных блюд.
Послеоперационные осложнения
После трансплантации поджелудочной железы осложнения отмечаются очень часто. Пациент может столкнуться с:
- инфекционным поражением брюшных тканей;
- обильным внутренним кровотечением;
- некрозом тканей железы;
- нагноением послеоперационных швов;
- воспалительным процессом и скоплением экссудата возле новой железы;
- отторжением пересаженного органа.
Отторжение новой железы – наиболее частая причина смертельного исхода после операции. О том, что орган начал отторгаться, врач узнает по наличию фермента амилазы в моче пациента, по увеличению железы на УЗИ. Подтверждается диагноз посредством биопсии.
Прогноз
Согласно медицинской статистике, 2-летняя выживаемость после операции составляет почти 90%. Благоприятность прогноза зависит от физического состояния пациента, возрастных и физиологических особенностей донора, тканевой совместимости, функциональности пересаживаемого органа и многих других факторов. Выживаемость за 5-летний период составляет не больше 50%.
Когда пересажена часть органа от живого донора, то прогноз положительный. Годичная выживаемость достигает почти 90%. У 40% пациентов организм полностью восстанавливается, и появляется возможность вернуться к полноценному образу жизни.
Прогноз крайне неблагоприятный, если началось отторжение органа. Остановить омертвение тканей очень сложно. Почти все пациенты погибают спустя несколько суток после начала процесса отторжения.
Отзывы
 Многие пациенты, вернувшись домой после операции, жалуются на слабость, вялость, бессилие. Самочувствие бывает настолько плохим, что становится невозможным выполнение простых и примитивных домашних дел. Но такое состояние является нормальным после сложного хирургического вмешательства.
Многие пациенты, вернувшись домой после операции, жалуются на слабость, вялость, бессилие. Самочувствие бывает настолько плохим, что становится невозможным выполнение простых и примитивных домашних дел. Но такое состояние является нормальным после сложного хирургического вмешательства.
Отзывы многих пациентов подтверждают, что при диабете I типа физическое состояние после операции значительно улучшается. Особенно хороший эффект дает комплексная трансплантация почек и поджелудочной железы при диабетической нефропатии. Такой вариант хирургического вмешательства медицинские специалисты считают наилучшим.
Стоимость операции
В стоимость трансплантации входит не только сама хирургическая процедура, но и затраты на подготовку пациента, на реабилитационный период, на поиск пересаживаемого органа. Цена получается немаленькой.
Сама операция в России стоит около 50 тысяч долларов. Но с учетом поиска донора, дооперационных и послеоперационных мероприятий цена возрастает до 280 – 290 тысяч долларов.
Источник

