Злокачественная опухоль поджелудочной железы размеры
Симптомы злокачественные опухоли поджелудочной железы
Иногда заболевание может быть похоже на сахарный диабет (хроническое заболевание, сопровождающееся постоянным повышением уровня глюкозы (сахара) в крови), так как происходят эндокринологические (функционирование желез и выработка ими гормонов) изменения.
Злокачественные опухоли поджелудочной железы проявляются рядом симптомов и феноменов.
- Диспепсические жалобы (их можно отнести к ранним симптомам): тошнота, рвота, расстройство аппетита, эпигастральное (верхняя часть живота под грудиной) вздутие, запоры.
- Феномен компрессии. Проявляется болью из-за прорастания или сдавления опухолью нервных стволов самой поджелудочной железы, а также нервных стволов солнечного сплетения (располагается между концом грудины и началом брюшной полости) и близкорасположенных органов. Боли интенсивные, постоянные, мучительные, локализуются (располагаются) в эпигастральной области, усиливаются после еды и по ночам, а также в положении лежа на спине. Некоторое облегчение наблюдается при наклоне тела вперед, в положении лежа на животе или на боку. Относится к поздним симптомам.
- Феномен обтурации. Растущая опухоль обтурирует (перекрывает) общий желчный и панкреатический протоки, 12-перстную кишку, сдавливает селезеночную вену. Это приводит к механической желтухе (механической обтурации (перекрытию) желчного протока опухолью), которая проявляется пожелтением кожных покровов, зудом, обесцвечиванием кала и темной окраской мочи.
- Эндокринные нарушения — быстро прогрессирующий сахарный диабет, особенно при раке (злокачественной опухоли (тип клеток отличается от типа клеток органа, из которого она произошла)) тела и хвоста поджелудочной железы.
- При сдавлении вен брюшной полости развивается асцит со всеми его осложнениями (возникновением кровотечения из расширенных вен пищевода и т.д.).
- Феномен интоксикации (опухолевая интоксикация — отравление). Выявляется на поздних стадиях. Для него характерны следующие симптомы:
- общая слабость, быстрая утомляемость и потеря интереса к привычной работе, депрессия, психическая заторможенность (замедленность реакций), головные боли и головокружения, нарушение сна (сонливость днем, бессонница ночью);
- снижение аппетита вплоть до анорексии (сильного похудания), кахексии (крайней степени истощения);
- цианоз (посинение) и бледность кожных покровов, возможно их пожелтение;
- сухость слизистых оболочках рта, носа, глаз;
- повышение температуры тела (от субфебрильной (37° С) до гектической (39° С и выше));
- повышенная потливость (гипергидроз), особенно по ночам;
- различные типы анемии (малокровия);
- снижение иммунитета и, как результат, сопротивляемости организма инфекциям;
- тошнота и рвота.
Формы
Выделяют 4 вида злокачественных опухолей поджелудочной железы.
- Плоскоклеточный рак (рак поджелудочной железы, железисто-плоскоклеточный рак). Злокачественная (тип клеток опухоли отличается от типа клеток органа, из которого она произошла) опухоль поджелудочной железы.
- Муцинозная аденокарцинома. Злокачественная опухоль, состоящая из железистых эпителиальных (осуществляющих выработку секретов (специфических продуктов)) клеток.
- Муцинозная цистаденокарцинома. Злокачественная опухоль, состоящая из железистых эпителиальных клеток и имеющая капсулу.
- Ацинарный рак. Злокачественная опухоль, развивающаяся из эпителия протоков или паренхиматозных (внутренних) клеток поджелудочной железы.
- Редкие виды (например, соматостатинома (редкая опухоль, вырабатывающая в избыточных количествах соматостатин (гормон, тормозящий процесс секреции (производства) гормонов и ферментов (белков, ускоряющих химические реакции в организме) химических реакций) поджелудочной железы) и другие).
Также выделяют 4 стадии заболевания.
- I стадия — небольшая, четко отграниченная (отделена от других тканей) опухоль размером до 2 см, расположенная в поджелудочной железы. Регионарных метастазов (новых очагов злокачественных клеток, переместившихся из органа, где опухоль возникла первоначально, в другие органы) нет.
- II стадия — опухоль поджелудочной железы размером более 2 см. В ближайших регионарных лимфатических узлах метастазов нет.
- III стадия — опухоль любого размера, с одиночными метастазами в регионарные лимфатические узлы.
- IV стадия — опухоль любых размеров при наличии отдаленных метастазов.
Тяжесть опухолевого процесса оценивается по нескольким критериям (размер и распространенность опухоли, метастазы (распространение) в лимфатических узлах и отдаленных органах). Для этого используется классификация TNM (Tumor (опухоль) Nodulus (узел) Metastasis (метастазы (распространение) в другие органы)).
- T — размер и распространенность опухоли поджелудочной железы.
- T1 — опухоль размером до 2 см, ограничена тканью поджелудочной железы.
- T2 — опухоль размером более 2 см, ограничена тканью железы.
- T3 — опухоль распространилась на любую из следующих структур:
- 12-перстная кишка;
- желчный проток;
- ткани вокруг поджелудочной железы (включая жировую ткань брыжейки (дупликатуры (образования, состоящего из двух слоев) брюшины, прикрепляющей полые органы (желудок, кишечник) брюшной полости к задней стенке живота));
- брыжейка толстой кишки;
- большой и малый сальники (дупликатура брюшины, идущая от одного органа брюшной полости к другому);
- брюшина (оболочка, покрывающая внутренние стенки брюшной полости и поверхность внутренних органов).
- T4 – опухоль распространилась на желудок, селезенку, ободочную кишку, прилежащие крупные сосуды.
- N — наличие раковых клеток в лимфатических узлах.
- N0 — раковые клетки в лимфатических узлах отсутствуют.
- N1a – поражен один регионарный лимфатический узел.
- N1b – множественное поражение регионарных лимфатических узлов.
- M — распространение рака на другие, отдаленные поджелудочной железы органы.
- M0 — рак не распространился на другие органы.
- M1 — рак распространился на отдаленные от поджелудочной железы органы.
Причины
Причины изучены недостаточно.
Среди факторов риска выделяют несколько.
- Хронический панкреатит (воспаление поджелудочной железы) любой этиологии (причины возникновения).
- Мутации (нарушения) определенных генов – K-ras, P16, DPC4, P53.
- Курение.
- Возраст старше 60 лет.
- Мужской пол (мужчины заболевают чаще, чем женщины).
- Раса (у афроамериканцев заболеваемость выше, чем у белокожих).
- Наследственность (риск развития злокачественных (тип клеток отличается от типа клеток органа, из которого они произошли) опухолей поджелудочной железы выше, если в анамнезе у близких родственников были злокачественные опухоли).
- Особенности питания (употребление большого количества жирной пищи (чаще животного происхождения), недостаток в пище продуктов, содержащих клетчатку (цельнозернового хлеба, отрубей, бобов, гречневой и кукурузной круп, овощей, фруктов)). Имеются некоторые исследования, которые показывают, что в регионах, где употребляют большое количество рыбы, заболеваемость раком ниже.
- Длительное течение сахарного диабета (хронического заболевания, сопровождающегося постоянным повышением уровня глюкозы (сахара) в крови).
- Перенесенные ранее гастрэктомия (удаление целиком) или резекция (удаление части) желудка по поводу язв или доброкачественных опухолей желудка (заболеваемость раком выше в 3-5 раз).
Также выделяют предраковые заболевания (заболевания, которые могут способствовать перерождению клеток из доброкачественных (тип клеток такой же, как тип клеток органа, из которого они произошли) в злокачественные (тип клеток отличается от типа клеток органа, из которого они произошли)).
- Дисплазия (нарушение) протокового эпителия (слоя, покрывающего протоки поджелудочной железы).
- Гиперплазия (увеличение) протокового эпителия.
- Плоскоклеточная метаплазия (замещение одного типа клеток другим) протокового эпителия.
LookMedBook напоминает: чем раньше Вы обратитесь за помощью к специалисту, тем больше шансов сохранить здоровье и снизить риск развития осложнений:
Диагностика
- Анализ анамнеза заболевания и жалоб (когда (как давно) появились боли в животе, усиливаются ли они после еды и ночью в положении лежа на спине, пожелтение кожных покровов, зуд, обесцвечивание кала и темная окраска мочи, с чем больной связывает возникновение этих симптомов).
- Анализ анамнеза жизни больного (наличие у пациента заболеваний кишечника (в особенности врача интересует панкреатит (воспаление поджелудочной железы)), другие перенесенные заболевания, вредные привычки (курение, алкоголь), характер питания.
- Анализ семейного анамнеза (наличие у родственников онкологических заболеваний).
- Данные объективного осмотра. Врач обращает внимание, есть ли у пациента:
- кахексия (крайняя степень истощения);
- бледность кожных покровов, пожелтение кожных покровов, кожный зуд;
- обесцвечивание кала, потемнение мочи;
- желтуха (пожелтение кожных покровов), асцит (скопление свободной жидкости в брюшной полости).
- Инструментально-лабораторные данные.
- Общий анализ крови. Может быть обнаружен лейкоцитоз (повышение уровня лейкоцитов (белых кровяных телец)), увеличение СОЭ (скорость оседания эритроцитов – красных кровяных телец), умеренный тромбоцитоз (увеличение клеток, влияющих на свертываемость крови ).
- Биохимический анализ крови (увеличение альфа и гамма-глобулинов (белков), повышение щелочной фосфатазы (фермента (белка, ускоряющего химические реакции в организме), присутствующего во всех частях организма человека) может быть связано с метастазами (распространением раковых (злокачественных клеток, тип которых отличается от типа клеток органа, из которого они произошли) клеток в другие органы) рака в печень или кости. Увеличение аланинаминотрансфераза (АлАт) или аспартатаминотрансфераза (АсАТ) — ферментов — свидетельствует о поражении печени, в том числе в связи с метастазами, увеличением холестерина (жироподобного вещества) и желчных кислот (органических кислот, входящих в состав желчи и представляющих собой конечные продукты обмена холестерина; они играют важную роль в процессах переваривания и всасывания жиров) в крови.
- Выявление онкомаркеров (особых белков, выделяющихся при определенных опухолях (рак молочной железы, поджелудочной железы и т.д.)) в крови. Такие маркеры, как СЕА, СА19-9, СА 242, СА 50, чаще используются для дифференциальной (отличительной) диагностики доброкачественной и злокачественной опухоли поджелудочной железы. При увеличении СА 19-9 более 1000 Ед/мл опухоль имеет размеры больше 5 см, при этом этот маркер может повышаться и при других заболеваниях, в том числе при доброкачественных.
- Соотношение сывороточного тестостерона (основного мужского полового гормона, также имеющегося в небольших количествах и в женском организме) к дегидростерону (биологически активной форме тестостерона, образующейся из него в клетках органов под воздействием ферментов (белков, ускоряющих химические реакции)) является специфическим тестом. При коэффициенте больше 5 врач может заподозрить рак поджелудочной железы.
- Анализ кала (отмечается отсутствие стеркобилина (коричневого пигмента (окрашивающего вещества) кала) в кале при помощи микроскопа).
- Общий анализ мочи. При злокачественных опухолях поджелудочной железы уробилиноген (вещество, образованное из билирубина (одного из желчных пигментов (окрашивающих веществ), а затем превращающееся в уробилин (пигмент, окрашивающий мочу в желтый цвет)) снижается, а затем полностью перестает определяться в моче.
- Ультразвуковое исследование (УЗИ) органов брюшной полости (определяется опухоль в поджелудочной железе, а также возможно обнаружение регионарных метастазов (распространеня раковых (злокачественных клеток, тип которых отличается от типа клеток органа, из которых они произошли) клеток в другие органы).
- Компьютерная томография (КТ) для выявления опухоли поджелудочной железы.
- Магнитно-резонансная томография (МРТ). Проводится для выявления опухоли поджелудочной железы.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) — рентгенологический метод исследования желчных протоков и главного выводного протока поджелудочной железы.
- Магнитно-резонансная панкреатохолангиография (МРПХГ) – метод компьютерного сканирования панкреатического, внепеченочного и внутрипеченочного желчных протоков.
- Чрескожная биопсия опухоли. Взятие кусочка ткани опухоли на гистологическое (тканевое) исследование.
- Возможна также консультация гастроэнтеролога.
Лечение злокачественные опухоли поджелудочной железы
- Хирургическое. Хирургическое удаление рака желудка остается до настоящего времени единственным достаточно эффективным методом лечения. Объем и характер оперативного вмешательства зависят от многих причин: стадии развития рака, объема поражения поджелудочной железы, наличия метастазов (распространения в другие органы раковых (тип клеток отличается от типа клеток органа, из которых они произошли) клеток), общего состояния больного, его способности без большого риска перенести оперативную травму (травму во время операции) и возможных осложнений. Различают радикальные и паллиативные операции.
- Радикальные (их цель — полностью устранить причину патологического (ненормального) процесса) операции. Удаление опухоли путем частичной панкреатэктомии (удаление опухоли вместе с частью поджелудочной железы) или панкреатикодуоденэктомии (удаление опухоли с частью поджелудочной железы и 12-перстной кишки).
- Паллиативные (их цель — частично устранить причину патологического процесса, тем самым облегчив течение заболевания) операции. Направлены на устранение тяжелых симптомов (кахексии (крайней степени истощения), сильных болей в животе) заболевания, а также обеспечение питания пациента, нарушенного из-за разрастания опухоли (удаление только части или всей опухоли, нарушающей проходимость желудочного-кишечного тракта).
На ранних стадиях заболевания применяют радикальные операции, на более поздних выполняют паллиативные.
- Химиотерапия. Лечение лекарственными средствами, действие которых направлено на уничтожение опухолевых клеток. При химиотерапии останавливается или замедляется развитие раковых клеток, которые быстро делятся и растут. Но при этом страдают и здоровые клетки.
- Лучевая терапия. Использование радиационного излучения для лечения опухоли. В основном, используется совместно с химиотерапией или хирургическим лечением.
Осложнения и последствия
Прогноз тем благоприятней, чем раньше выявлено злокачественное новообразование и быстрее произведено лечение. При наличии метастазов (новых очагов злокачественных (тип клеток отличается от типа клеток органа, из которого они произошли) клеток, переместившихся из органа, где опухоль возникла первоначально, в другие отдаленные органы) прогноз ухудшается и риск летального исхода (смерти) увеличивается.
Осложнения.
- Метастазы.
- Печеночно-почечная недостаточность (нарушение функций печени и почек).
- Тромбофлебит (воспаление стенки вены с образованием тромба (сгустка крови)).
- Механическая желтуха (состояние, при котором происходит обтурация (перекрытие) желчного протока и нарушение тока желчи. Характеризуется пожелтением кожных покровов, зудом, обесцвечиванием кала и потемнением мочи).
- Нарушение переваривания пищи из-за снижения поступления желчи и ферментов (белков, ускоряющих химические реакции) в просвет кишечника.
- Асцит (скопление свободной жидкости в брюшной полости).
- Значительная потеря веса вплоть до кахексии (крайней степени истощения).
- Кишечная непроходимость (частичное или полное нарушение продвижения пищевого комка по кишечнику) – может возникнуть вследствие перекрытия крупной опухолью большей части просвета 12-перстного кишечника.
Профилактика злокачественные опухоли поджелудочной железы
Специфической профилактики злокачественных новообразований поджелудочной железы нет. Рекомендуется:
- соблюдать принципы рационального питания (ограничить прием жареной, жирной, острой и копченой пищи, фаст-фуда, газированных напитков, кофе);
- употреблять продукты с высоким содержанием клетчатки (овощи, цельнозерновой хлеб, гречневую и кукурузную крупы), растительные масла, кисломолочные продукты, продукты, содержащие пищевые волокна (целлюлозу, имеющуюся в фруктах, овощах, бобовых), большое количество жидкости (не менее 2 л в сутки), потреблять больше рыбы;
- исключить вредные привычки (курение, алкоголь);
- своевременно и полноценно лечить панкреатит (воспаление поджелудочной железы) любой этиологии (причины), сахарный диабет (хроническое заболевание, сопровождающееся постоянным повышением уровня глюкозы (сахара) в крови).
Источник
Поджелудочная железа имеет длину примерно 15 см и анатомически состоит из трех частей: головки, тела и хвоста. Головка находится в правой верхней части живота, на уровне первых двух поясничных позвонков. Ее охватывает двенадцатиперстная кишка.
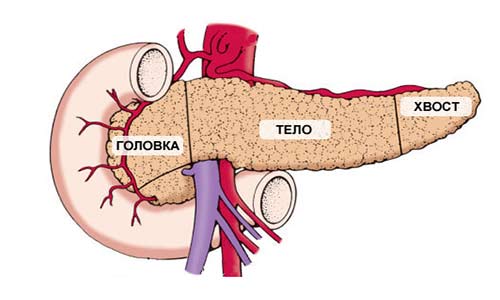
Основная функция поджелудочной железы — выработка пищеварительных ферментов. Проток железы выходит из ее головки, затем соединяется с холедохом — главным желчным протоком — и вместе они впадают в двенадцатиперстную кишку.
Кроме того, в поджелудочной железе есть эндокринные клетки, которые вырабатывают гормоны. Самый известный из них — инсулин.
Какие виды рака могут возникать в головке поджелудочной железы?
В 60–70% случаев рак поджелудочной железы возникает в ее головке. Более 80% опухолей представляют собой аденокарциномы. Они развиваются из клеток, которые выстилают протоки железы.
Реже встречаются кистозные опухоли. В большинстве случаев кисты поджелудочной железы носят доброкачественный характер, но в некоторых случаях в них обнаруживаются раковые клетки. Установить точный диагноз помогает биопсия.
Если опухоль происходит из клеток, продуцирующих фермент, ее называют ацинарно-клеточным раком. Обычно он диагностируется в более молодом возрасте, медленно растет и имеет более благоприятный прогноз.
Редко встречаются опухоли из эндокринных клеток: инсулиномы, глюкагономы, гастриномы, соматостатиномы.
Стадии рака головки поджелудочной железы
На стадии I опухоль имеет размеры не более 4 см и находится в пределах органа, не распространяется в соседние структуры и лимфоузлы. Выделяют подстадии IA (опухоль менее 2 см) и IB (опухоль 2–4 см).
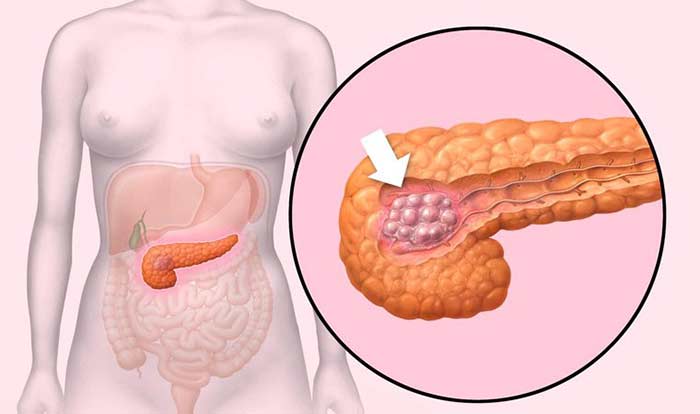
На стадии II опухоль более 4 см в диаметре (подстадия IIA), либо она имеет любой размер, но при этом распространяется в соседние органы (желчный проток, двенадцатиперстную кишку), лимфоузлы (подстадия IIB). При этом процесс не затрагивает крупные кровеносные сосуды.
Если опухоль поражает большее количество лимфатических узлов, прорастает в соседние органы и крупные кровеносные сосуды, но при этом отсутствуют отдаленные метастазы, диагностируют III стадию рака головки поджелудочной железы.
При IV стадии имеются отдаленные метастазы.
Факторы риска
Нормальная клетка становится раковой, когда в ней происходят определенные мутации. Зачастую невозможно точно сказать, что именно привело к изменениям в ДНК, таким образом, причины рака головки поджелудочной железы неизвестны. Ученые знают лишь о факторах риска — различных внешних воздействиях и состояниях организма, при которых повышается вероятность заболевания:
- Вредные привычки: курение (повышает риск примерно на 20%), алкоголь.
- Низкая физическая активность и избыточная масса тела.
- Рацион питания с преобладанием красного и обработанного мяса, с низким содержанием фруктов и овощей.
- Семейная история (близкие родственники, у которых был диагностирован рак головки поджелудочной железы), некоторые генетические дефекты и наследственные синдромы.
- Хронический панкреатит.
- Заболевания желудка: инфекция Helicobacter pylori, язвенная болезнь.
- Вирусный гепатит.
- Есть данные в пользу того, что риски повышают заболевания зубов и десен.
Симптомы рака головки поджелудочной железы
На ранних стадиях опухоль, как правило, не проявляет себя. Затем возникают некоторые симптомы, но они неспецифичны, чаще всего они указывают на какое-либо иное заболевание.
Наиболее характерным проявлением рака головки поджелудочной железы является желтуха. Именно она зачастую становится первым симптомом, с которым пациент обращается к врачу. Рядом с головкой железы находится желчный проток. По мере роста опухоль сдавливает его, нарушая отток желчи. В итоге токсичный продукт распада гемоглобина — билирубин — не выводится в кишечник, а поступает в кровь. Это приводит к тому, что кожа и белки глаз приобретают желтоватый цвет, беспокоит зуд.
Так как билирубин в составе желчи не выводится в кишечник, стул становится светлым. Моча, напротив, темнеет.
Другие возможные симптомы: боль в животе, тошнота и рвота, снижение веса, нарушение пищеварения, тромбоз глубоких вен ноги, повышение температуры тела. В редких случаях из-за опухоли разрушаются эндокринные клетки, которые производят инсулин. Повышается уровень сахара в крови, развивается сахарный диабет.
Методы диагностики. Скрининг
Обычно, если появились симптомы, это говорит о том, что опухоль уже проросла за пределы поджелудочной железы. Зачастую именно на этом этапе пациенту устанавливают диагноз. В настоящее время нет рекомендованных скрининговых исследований, которые помогали бы диагностировать заболевание на ранних бессимптомных стадиях.
Обычно в первую очередь врач назначает пациенту УЗИ органов брюшной полости, как самый быстрый, доступный, безопасный и неинвазивный метод диагностики. Более информативные исследования — КТ и МРТ, они помогают выявить опухоль поджелудочной железы, узнать, распространился ли рак в соседние органы и регионарные лимфоузлы.
Для оценки состояния желчных протоков применяют холангиопанкреатографию. Для этого в протоки вводят рентгеноконтрастное вещество эндоскопически, через двенадцатиперстную кишку, либо с помощью иглы через кожу, после чего выполняют рентгенограммы.
Обнаружить метастазы помогает ПЭТ-сканирование. Во время процедуры в организм вводят безопасное радиоактивное вещество, которое накапливается в раковых клетках и делает их видимыми на специальных снимках.
Наиболее точный метод диагностики рака головки поджелудочной железы — биопсия. Опухолевую ткань для цитологического и гистологического исследования можно получить разными способами:
- С помощью иглы через кожу, под контролем КТ или ультразвука.
- Во время лапароскопии.
- Во время эндоскопического УЗИ: исследования, при котором ультразвуковой датчик находится на конце эндоскопа, введенного в двенадцатиперстную кишку.
- Во время холангиопанкреатографии.
Лечение рака головки поджелудочной железы
Основной метод лечения рака головки поджелудочной железы — хирургический. В некоторых случаях хирург может удалить только головку поджелудочной железы вместе с частью тонкой кишки и/или желудка, желчным пузырем и общим желчным протоком. Затем тело и хвост железы подшивают к тонкой кишке, после чего они могут и дальше выполнять свои функции.
В некоторых случаях приходится удалять всю железу. После такой операции придется всю жизнь принимать ферменты и вводить инсулин.
Рак поджелудочной железы отвечает на химиотерапию и лучевую терапию. Их назначают в качестве адъювантного (для предотвращения рецидива после операции) или неоадъювантного (для сокращения размеров опухоли перед хирургическим вмешательством, перевода неоперабельного рака в операбельный) лечения. Если опухоль неоперабельна, лучевая терапия и химиотерапия становятся основными видами лечения.
У некоторых пациентов возможно применение таргетного препарата эрлотиниба (Тарцева). Он блокирует EGFR — белок-рецептор, который заставляет раковые клетки размножаться.
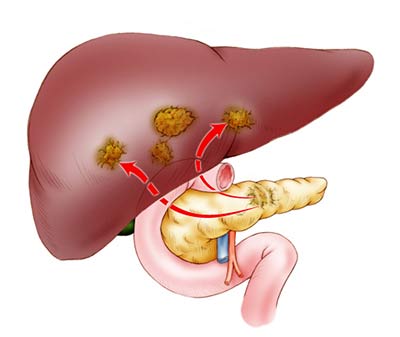
При неоперабельном раке головки поджелудочной железы облегчить симптомы и улучшить состояние пациента помогает паллиативная хирургия:
- При нарушении оттока желчи проводят стентирование желчного протока или отсекают его выше места блока и соединяют с двенадцатиперстной кишкой (такая операция называется холедохоеюностомией).
- При нарушении проходимости двенадцатиперстной кишки также можно установить стент. Если это невозможно, выполняют еюностомию — тощую кишку подшивают к коже и выводят наружу отверстие (еюностому). Через него пациент получает питание с помощью катетера.
Прогноз и выживаемость
Если рассматривать все стадии рака поджелудочной железы, то показатели выживаемости, согласно европейской статистике, будут выглядеть следующим образом:
- В течение года после того, как был установлен диагноз, в живых остаются 20% пациентов.
- В течение пяти лет — 5%.
- В течение десяти лет — 1%.
Прогноз наиболее благоприятен, если рак не успел распространиться за пределы органа. В таких случаях пятилетняя выживаемость составляет 7–25%.
Основная причина низкой выживаемости — поздняя диагностика опухолей поджелудочной железы.
Запись
на консультацию
круглосуточно
Источник
