Абдоминизация поджелудочной железы производимая при

Абдоминизация при панкреатите — это процедура выведения поджелудочной железы (ПЖ) из забрюшинного пространства в брюшную полость при помощи оперативного вмешательства. Необходимо изолировать первичный воспалительный очаг, возникший в поджелудочной железе, а также для предотвращения осложнений – солнечное сплетение и нервные волокна окружающей клетчатки. Благодаря этому прекращается всасывание образующихся токсических веществ и агрессивных ферментов из клетчатки, имеющей разветвленную сеть сосудов.
Когда требуется оперативное вмешательство?
Проведение абдоминизации при остром панкреатите, панкреонекрозе и перитоните — это основные показания к процедуре.
В результате операции:
- возникший в ПЖ воспалительный или некротический очаг отграничивается от собственных неповрежденных тканей и здоровых соседних органов;
- забрюшинная клетчатка защищается от воздействия ядов и ферментов панкреатического сока;
- одновременно блокируется всасывание из клетчатки и брыжейки кишечника, имеющих много лимфатических и кровеносных сосудов, в общее кровяное русло токсинов и агрессивных ферментов.

Важно, что сам орган притом не погибает, а сохраняется и восстанавливает частично утраченные функции.
Целью абдоминизации является:
- устранение боли;
- сохранение функций ПЖ;
- освобождение организма от токсинов;
- профилактика осложнений панкреатита — свищей, псевдокист, гнойных процессов (абсцесса, флегмоны).
Что такое абдоминация поджелудочной железы?
Абдоминизация — это хирургическая манипуляция, которая заключается в рассечении брюшины и выделении железы из плотно прилегающей клетчатки с подведением к ее задней поверхности сальника.
Разработанный метод препятствует выделению выпота, токсических веществ, активных ферментов и попаданию их в забрюшинное пространство, зону брыжейки кишечника. Это особенно опасно, когда внезапно развивается острый деструктивный панкреатит, быстропрогрессирующий и не поддающийся консервативному лечению. Если присоединяется инфекция, поражаются все органы, включая сердце, печень, почки.
Как проводится операция?
Операция проводится с соблюдением определенного алгоритма. Ход операции и техника ее проведения включают поочередное выполнение этапов:
- вводится общий наркоз;
- производится доступ в брюшную полость путем разреза;
- рассечение желудочно-ободочной связки (одновременно оценивается состояние железы и ее клетчатки);
- ниже ПЖ делается продольный разрез;
- мобилизация осуществляется так, чтобы зафиксировать головку и хвост;
- выводится железа;
- фиксируется трубка для дренажа;
- зашивается послойно передняя брюшная стенка.
 Абдоминизация ПЖ выполняется последовательно: в области хвоста и тела по их нижнему и верхнему краю производится рассечение брюшины. Тупым путем (рукой) отделяют железу из клетчатки, тем самым перемещая ее в полость живота.
Абдоминизация ПЖ выполняется последовательно: в области хвоста и тела по их нижнему и верхнему краю производится рассечение брюшины. Тупым путем (рукой) отделяют железу из клетчатки, тем самым перемещая ее в полость живота.
Таким образом, осуществляется:
- декомпрессия тканей окружающей клетчатки;
- эвакуация токсичного выпота.
Операция, проводимая на 2–3 неделе от начала заболевания, когда ткани уже четко разграничены и сформировались полости, нецелесообразна и неэффективна.
Даже после проведения этого хирургического воздействия дальнейший процесс в ацинусах не прекратится — лечение изначально направлено на прерывание агрессивного воздействия поджелудочного сока с ферментами и вывод из организма содержимого сальниковой сумки.
Технически, операция является сложной, но при имеющемся опыте у хирурга — выполнимой.
Операция небезопасная, могут возникнуть:
- Сосудистое кровотечение из клетчатки и селезеночной вены – их тампонируют или прошивают.
- Послеоперационный панкреатит – внезапное появление сильных болей в животе, резкое ухудшение состояния вплоть до развития шока, повышение амилазы и сахара в крови, лейкоцитоз, высокая температура. Основной причиной этого осложнения считают нарушение проходимости главного панкреатического протока. Это происходит в связи с отеком поджелудочной железы. Ее ткани очень чувствительны к любому воздействию, поэтому манипуляции при освобождении ее от клетчатки вручную могут вызвать отек и обострение воспалительного процесса.
- Как показали исследования, смертность при абдоминизации превышает количество летальных исходов при консервативном лечении. Но в случае благоприятного исхода наступает выздоровление, и в отдаленные сроки после оперативного вмешательства признаков панкреатита не обнаруживается.

Существуют противопоказания для проведения операции:
- низкое артериальное давление;
- высокий уровень гликемии;
- состояние шока.
Реабилитация после абдоминизации
После окончания хирургической процедуры, перед ушиванием брюшной полости, на железу укладывают баллон из латекса, оснащенный трубкой. Ее выводят через разрез на коже наружу слева под ребром. В течение 2–5 дней через нее производят охлаждение поджелудочной железы трижды в день. Баллон извлекается после улучшения состояния пациента. Холод приводит к стабилизации процесса в железе и угнетает высокую выработку ферментов. Весь период восстановления, пока пациент находится в стационаре, соблюдается основное правило достижения здоровья поджелудочной железы: холод, голод и покой. Голод необходим в первые 2 дня для обеспечения функционального покоя железы. Проводится парентеральное питание (вводятся специальные растворы внутривенно), затем назначается щадящая диета – стол № 5П.
В раннем послеоперационном периоде может возникнуть боль в ране. Для ее купирования назначаются обезболивающие препараты. В связи с возможностью развития тяжелых осложнений после абдоминизации, реабилитация важна так же, как и сама операция.
Помимо правильной диеты, которую нужно будет соблюдать определенное время, по назначению лечащего врача необходимо делать специальные физические упражнения. Они делаются дозировано, поскольку любая чрезмерная физическая нагрузка приводит к негативным последствиям.
В назначенные врачом сроки необходимо будет проходить регулярные обследования:
- контролировать анализы крови (клинический, уровень глюкозы, диастазу) мочи;
- делать контрольные функциональные обследования — УЗИ ОБП и ЗП.
Строгое выполнение рекомендаций предотвратит развитие осложнений и сократит сроки реабилитации.
Список литературы
- Козлов В.А. Абдоминизация поджелудочной железы, бурсооментоскопия и локальная гипотермия в лечении острого панкреатита. Монография. Свердловск: Издательство Уральского университета 1988 г.
- Гагушин В.А., Соловьев В.А. Ретроперитонеостомия в хирургии панкреонекроза. Хирургия № 6 1996 г. стр. 66–68.
- Сажин В.П., Авдовенко А.Л., Глушко В.А., Мусатова Л.Д. Хирургическое лечение острого деструктивного панкреатита. Хирургия № 3 1994 г.
- Боженков, Ю. Г. Практическая панкреатология. Руководство для врачей М. Мед. книга Н. Новгород Изд-во НГМА, 2003 г.
Источник
Поперечный
доступ в экстренной хирургии панкреатитов
не получил применения, так как, обеспечивая
оптимальные условия для манипуля ции
на поджелудочной железе и желчных путях,
он не
позволяет
дренировать
забрюшинную клетчатку.
8.4. Техника хирургических операций на поджелудочной железе в фазе токсемии
В
фазе токсемии выполняются следующие
хирургические вмешательства: дренирование
сальниковой сумки, оментопанкреатопексия,
абдоми-мизация поджелудочной железы,
резекция железы.
8.4.1. Дренирование сальниковой сумки (рис. 33)
Показания:
геморрагический
или жировой панкреонекроз с выпотом в
сальниковой сумке, обнаруженный при
диагностической лапаротомии. Доступ:
верхнесрединная
лапаротомия. После ревизии брюшной
по-пости широко вскрывают желудочно-ободочную
связку, осматривают поджелудочную
железу от головки до хвоста, оценивают
изменения на поверхности железы. Вводят
0,25% раствор новокаина с ингибиторами
или цитостатиками в окружающую клетчатку
поджелудочной железы. сальниковую сумку
осушают. Через отдельные разрезы в
желудочно-ободочной связке в области
головки и хвоста железы вводят один
толстый дренаж с дополнительными
отверстиями. Дренаж укладывают на тело
поджелудочной железы. Могут быть
использованы два «встречных» дренажа.
Листки рассеченной связки сшивают.
Дренажи выводят из брюшной полости
через отдельные разрезы в правом и левом
подреберьях. Брюшную стенку послойно
ушивают наглухо.
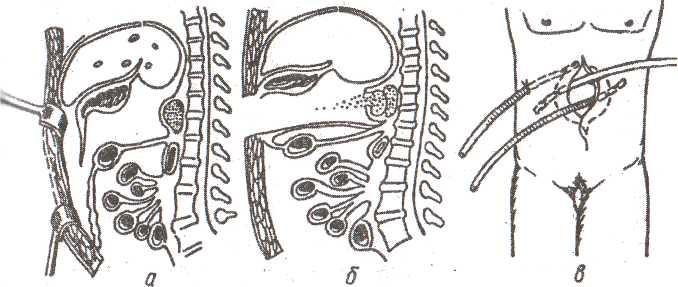
Рис.
33. Схема дренирования сальниковой сумки
(Шалимов С.А., 1990).
а
— рассечение желудочно-ободочной связки;
б — фиксация желудочно-ободочной связки
и большого сальника; в — законченный
вид операции
8.4.2. Оментопанкреатопексия (рис. 34)
Показания:
панкреонекроз,
обнаруженный при диагностической
лапа-ротомии.
Доступ:
верхнесрединная
лапаротомия.
По
вскрытии и ревизии брюшной полости
широко вскрывают желу-дочно-ободочную
связку, осматривают поджелудочную
железу. Производят новокаиновую
блокаду из трех точек: корня брыжейки
поперечной ободочной кишки, клетчатки
в области двенадцатиперстной кишки и
хвоста железы. Прядь большого сальника
проводят через отверстие в желудочно-ободочной
связке и фиксируют отдельными швами к
листку брюшины у верхнего и нижнего
краев поджелудочной железы. Окно в
связке ушивают отдельными швами.
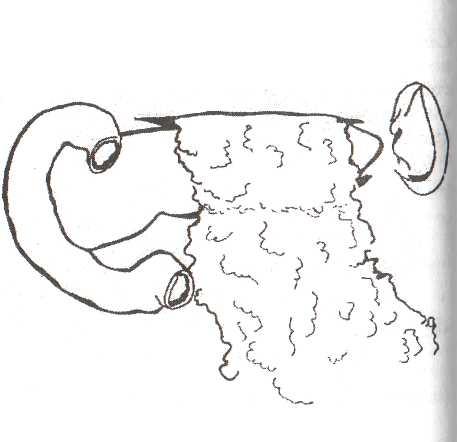
Рис.
34. Оментопанкреатопексия
Микроирригатор
вводят через отверстие в малом сальнике.
Дополнительно могут быть установлены
дренажи для проведения перитонеально-го
диализа.
Цель
вмешательства — отграничить поджелудочную
железу от зау
брюшинной
клетчатки.
Брюшная
стенка ушивается послойно.
8.4.3. Абдоминизация поджелудочной железы
Обоснование
и показания: операция
позволяет отграничить первичный
патологический очаг в поджелудочной
железе от прилегающих органов и тканей,
осуществить механическую и биологическую
защиту забрюшинной клетчатки от
воздействия панкреатического сока и
токсинов Изолируются солнечное сплетение
и нервные волокна забрюшинной клетчатки.
Предотвращается всасывание ферментов
и продуктов распада из клетчатки, обильно
снабженной лимфатическими и кровеносными
сосудами. Сохраняется поджелудочная
железа. Может быть выполнена как при
геморрагическом, так и при жировом
панкреонекрозе.
После
верхнесрединной лапаротомии широко
рассекают желудочно-ободочную связку,
ревизуют поджелудочную железу и
парапанкреа-тическую клетчатку.
Париетальную брюшину рассекают вдоль
нижнего края поджелудочной железы.
Под
железу подводят пальцы и выделяют ее
заднюю поверхность из шбрюшинной
клетчатки до перешейка. Затем приподнимают
брюшину у
верхнего
края железы и рассекают ее под контролем
зрения. После рассечения брюшины
производят мобилизацию поджелудочной
железы, которая остается фиксированной
только в области головки и хвоста.
Свободный
конец большого сальника вводят через
разрез вдоль нижнего края, проводят его
под железой, выводят вдоль верхнего
края и укладывают на переднюю
поверхность железы (рис. 35).
Рис.
35.
Подведение большого сальника за
поджелудочную железу (Козлов В.А.,1988)
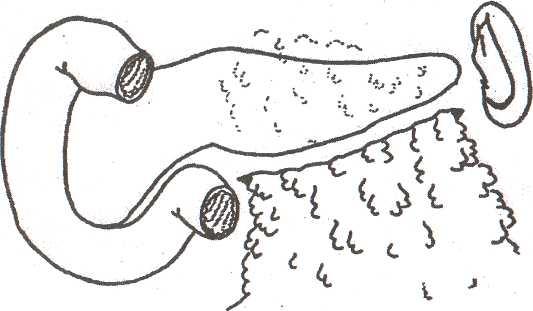
Вдоль
нижнего края поджелудочной железы между
сальником и нижней поверхностью
укладывают дренажную трубку с боковыми
отверстиями и выводят ее через
отдельный разрез в поясничной области
слева (рис. 36). Если сальник по каким-то
причинам невозможно использовать,
ограничиваются выделением железы,
введением дренажной трубки под железой
в забрюшинной клетчатке.
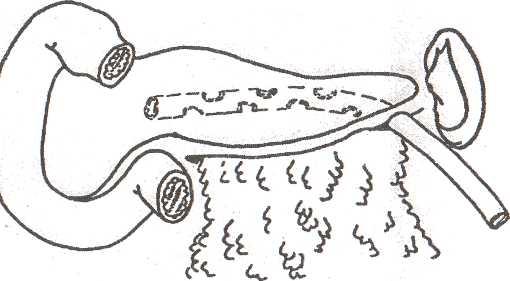
Рис.
36.
Подведение большого сальника за железу
в сочетании с дренированием
При
локализации некроза в области головки
железы двенадцатиперстную кишку
мобилизуют по Кохеру. Большой сальник
рассекают на две части: правую часть
подводят под головку железы, левую —
под хвост и тело. Подводят дренажную
трубку. При необходимости выполняется
дренирование брюшной полости,
декомпрессивная холецистостома. Брюшная
стенка послойно ушивается.
При
мобилизации задней поверхности железы
возможно кровотечение из сосудов
забрюшинной клетчатки, селезеночной
вены. Кровотечение останавливают
путем прошивания сосуда или тампонады.
По данным B.C.
Савельева и соавт. (1983), из 23 оперированных
подобным методом, выздоровели 19
больных. Из них у 15 в отдаленные сроки
не обнаружено признаков хронического
панкреатита. В.А. Козлов (1988) сообщил о
33,8% летальных исходов после операции
абдоминизации поджелудочной железы
(всего оперировано 68 больных). Таким
образом, летальность при абдоминизации
железы превышает таковую при консервативном
лечении.
Оментопанкреатопексия
и абдоминизация поджелудочной железы
не останавливают течение процесса в
ацинусах. Данные вмешательства расчитаны
на защиту забрюшинной клетчатки от
агрессивного воздействия панкреатического
сока и создание оттока содержимого
сальниковой сумки из организма.
Источник
- 1. с водянкой яичка
- 2. с паховым лимфаденитом
- 3. с варикозным расширением вен семенного канатика
- 4. с водянкой семенного канатика
- 5. со всеми перечисленными заболеваниями
- 1. с липомой
- 2. с холодным натечником
- 3. с ущемленной паховой грыжей
- 4. с острым тромбофлебитом варикозного узла в области наружного
отверстия бедренного канала - 5. со всем перечисленным
- 1. к трансиллюминации и пальпации
- 2. к пункции
- 3. к перкуссии
- 4. к аускультации
- 5. к пальцевому исследованию прямой кишки
- 1. у мужчин пожилого возраста
- 2. у многорожавших женщин
- 3. у женщин нерожавших
- 4. у юношей
- 5. у детей
- 1. впереди круглой связки
- 2. медиальнее бедренных сосудов
- 3. латеральнее бедренных сосудов
- 4. позади бедренных сосудов
- 5. медиальнее купферовской связки
- 1. Рихтерской
- 2. косой паховой
- 3. скользящей
- 4. прямой паховой
- 5. ни в одной из перечисленных
- 1. по Мейо
- 2. по Лекснеру
- 3. по Сапежко
- 4. по Кину
- 5. по Терье — Черни
- 1. по Бассини
- 2. по Мартынову
- 3. по Руджи
- 4. по Жирару — Спасокукоцкому
- 5. по Ру
- 1. затрудненного дыхания
- 2. рвоты
- 3. цианоза
- 4. анемии
- 5. заполненных газом петель кишечника в грудной клетке,
выявленных при рентгенологическом исследовании
- 1. дисфагические явления
- 2. нарушение ритма сердца
- 3. псевдостенокардиальные явления
- 4. ни одно из перечисленных явлений
- 5. все перечисленные
- 1. повреждения сосудов
- 2. ранение нервов брюшной стенки
- 3. пересечение семявыводящего протока
- 4. ранение кишки и мочевого пузыря
- 5. все перечисленные
- 1. наличия болей в надлобковой области
- 2. наличия грыжевого выпячивания в паховой области
- 3. учащенного мочеиспускания и прерывность его, резей в
мочеиспускательном канале - 4. позывов на мочеиспускание при пальпации грыжевого образования
- 5. наличия положительного симптома Мейо-Робсона
- 1. тонкой кишки и меккелева дивертикула
- 2. сигмовидной кишки и сальника
- 3. слепой кишки и червеобразного отростка
- 4. маточной трубы и яичника
- 5. желчного пузыря и желудка
- 1. со слизистого слоя
- 2. с подслизистого слоя
- 3. с мышечного слоя
- 4. с субсерозного слоя
- 5. с серозного слоя
- 1. бедренные
- 2. косые паховые
- 3. пупочные
- 4. грыжи белой линии живота
- 5. прямые паховые
- 1. внезапно возникшие резкие боли в области грыжевого
образования - 2. увеличение в размерах, резкое напряжение и болезненность грыжевого
выпячивания - 3. невправимость грыжи
- 4. отрицательный симптом кашлевого толчка
- 5. все перечисленное
- 1. с бедренной артерией
- 2. с бедренной веной
- 3. с куперовской связкой
- 4. с бедренным нервом
- 5. с пупартовой связкой
- 1. в приводящей петле
- 2. в отводящей петле
- 3. в приводящей и отводящей петле в равной степени
- 4. в сегменте брыжейки ущемленной кишки
- 5. во всех перечисленных отделах
- 1. выраженной лихорадки
- 2. быстрого появления желтухи
- 3. быстрого похудания
- 4. сильного кожного зуда
- 5. диспептических расстройств
- 1. обширную инфильтрацию стенки двенадцатиперстной кишки
- 2. деформацию двенадцатиперстной кишки
- 3. стеноз двенадцатиперстной кишки
- 4. стойкий парез кишечника
- 5. прорастание опухоли в головку поджелудочной железы
- 1. нарастания интоксикации
- 2. осложнения гнойным перитонитом
- 3. безуспешности консервативной терапии в течении 12-28 часов
- 4. сочетания с деструктивной формой холецистита
- 5. резкого вздутия живота
- 1. абсцесса поджелудочной железы
- 2. флегмоны забрюшинной клетчатки
- 3. ферментативного перитонита
- 4. острой сердечной недостаточности
- 5. обтурационнной кишечной непроходимости
- 1. отсасывание содержимого желудка
- 2. введение глюконата кальция
- 3. холецистостомия
- 4. спазмолитики
- 5. препараты опия
- 1. ограничения патологического процесса в брюшной полости
- 2. прекращения поступления ферментов и продуктов распада в
забрюшинное пространство - 3. прекращения поступления ферментов и продуктов распада в
брыжейку толстой и тонкой кишки - 4. улучшения кровоснабжения железы
- 5. уменьшения активности протеолитических ферментов
- 1. тормозят протеолитическую активность ферментов поджелудочной
железы - 2. блокируют аутокаталическое активирование трипсиногена в
поджелудочной железе - 3. тормозят процессы кининогенеза и фибринолиза в крови
- 4. купируют процессы кининообразования
- 5. все перечисленное
- 1. образования ложной кисты
- 2. развития хронического панкреатита
- 3. появления сахарного диабета
- 4. развития кистозного фиброза железы
- 5. возникновения инсуломы
- 1. стихания болей
- 2. исчезновения симптомов панкреатогенной токсемии
- 3. повышения активности калликреин-кининовой системы крови
- 4. снижения лейкоцитоза
- 5. уменьшения степени лимфоцитопении
- 1. беременность
- 2. хронический холецистит
- 3. алкоголизм
- 4. травма живота
- 5. применение кортикостероидов
- 1. 16 единиц
- 2. 32 единицы
- 3. 64 единицы
- 4. 128 единиц
- 5. 256 единиц
- 1. абсцесса поджелудочной железы или сальниковой сумки
- 2. абсцессов забрюшинных клетчаточных пространств и брюшной
полости - 3. флегмоны забрюшинной клетчатки, большого сальника и
средостения - 4. перитонита
- 5. септического эндокардита
- 1. купирования болевого синдрома
- 2. снятия спазмы сфинктера Одди
- 3. ускорения секвестрации ткани поджелудочной железы
- 4. уменьшения секреторной активности и отека поджелудочной
железы - 5. инактивизации протеаз в крови и детоксикацию
- 1. операционная травма
- 2. холелитиаз
- 3. пенетрирующая пептическая язва
- 4. алкоголь
- 5. все перечисленные факторы
- 1. травма живота
- 2. применение кортикостероидов
- 3. алкоголизм
- 4. хронический холецистит
- 5. цирроз печени
- 1. попадания в кровь и лимфу токсогенных полипептидов
- 2. попадания в кровь и лимфу токсогенных липидов
- 3. попадания в кровь и лимфу панкреатических ферментов и биогенных
аминов - 4. активирования калликреин-кининовой системы и системы
ферментативного фибринолиза крови - 5. наличия высокого лейкоцитоза и лимфоцитопении
- 1. эвентрация
- 2. образование кишечных свищей
- 3. тромбоэмболия легочной артерии
- 4. формирование гнойников брюшной полости
- 5. пневмония
- 1. хирургическое вмешательство
- 2. дезинтоксикационная терапия
- 3. рациональная антибиотикотерапия
- 4. борьба с парезом кишечника
- 5. устранение причин, приводящих к нарушению внешнего
дыхания
- 1. появления резкой боли
- 2. напряжения мышц передней брюшной стенки
- 3. брадикардии
- 4. Френикус-симптома
- 5. симптома Мейо — Робсона
- 1. массы тела больного
- 2. характера микрофлоры
- 3. степени выраженности интоксикации
- 4. гиповолемии
- 5. степени нарушения белкового, электролитного обмена и кислотно-
щелочного равновесия
- 1. стафилококка
- 2. протея
- 3. кишечной палочки
- 4. смешанной флоры
- 5. анаэробной флоры
- 1. врожденных аномалий и вариабельности топографии
протоков - 2. воспалительно-инфильтративных изменений в области
печеночно-двенадцатиперстной связки - 3. технических и тактических ошибок хирургов
- 4. исследования протоков зондами, бужами, ложками и другими
инструментами - 5. пальпаторного исследования протоков у больного с
ущемленным в области папиллы камнем
- 1. ограниченного или разлитого желчного перитонита
- 2. образования подпеченочных гнойников
- 3. развития наружного желчного свища
- 4. тромбоэмболии мелких ветвей легочной артерии
- 5. развития поддиафрагмального абсцесса
- 1. ушив место повреждения протока отдельными швами атравматической
иглой - 2. сшив проток на T-образном дренаже
- 3. сшив проток на Г-образном дренаже
- 4. наложив билиодигистивный анастомоз
- 5. любым из перечисленных
- 1. лихорадка, проявляющаяся нередко высокой температурой
гектического типа - 2. потрясающие ознобы
- 3. повышение потливости, жажда, сухость во рту
- 4. увеличение селезенки
- 5. все перечисленное
- 1. холангита
- 2. обтурационной желтухи
- 3. рубцовых изменений протока
- 4. пролежней стенки протока
- 5. рака желчного пузыря
- 1. сделать дуоденотомию, извлечь камень и ушить кишку
- 2. наложить холедоходуоденоанастомоз
- 3. после дуоденотомии и извлечения камня дренировать холедох через
культю пузырного протока - 4. вскрыть холедок и попытаться удалить камень; при неудаче
произвести дуоденотомию, удалить конкремент, наложить швы на рану
двенадцатиперстной кишки и дренировать общий желчный проток - 5. наложить холедохоэнтероанастомоз
- 1. диетическое
- 2. медикаментозное
- 3. хирургическое
- 4. санаторно-курортное
- 5. лечение минеральными водами
- 1. камнем пузырного протока
- 2. камнями в желчном пузыре с окклюзией пузырного протока
- 3. вклиненным камнем большого дуоденального соска
- 4. вентильным камнем холедоха
- 5. опухолью внепеченочных желчных протоков
- 1. опухоли гепатопанкреатидуоденальной области
- 2. стеноз большого дуоденального сосочка
- 3. холедохолитиаз, как осложнение желчно-каменной болезни и
холецистита - 4. дуоденальная гипертензия
- 5. глистная инвазия
- 1. с прободной язвой желудка
- 2. с пенетрирующей язвой двенадцатиперстной кишки
- 3. с правосторонней базальной пневмонией
- 4. с острым аппендицитом при атипичном расположении червеобразного
отростка - 5. со всем перечисленным
- 1. абсцесс печени
- 2. внутрипеченочный сосудистый блок
- 3. билиарный цирроз печени
- 4. непроходимость желчных путей при механической желтухе
- 5. хронический гепатит
Источник