Болезни желчного пузыря желчевыводящих путей и поджелудочной железы
Анатомическая близость нахождения желчного пузыря, желчевыводящих путей и поджелудочной железы обуславливают, как правило, одновременное вовлечение этих органов в патологический процесс. Возрастание частоты встречаемости заболеваний этих органов связано с погрешностями в питании, особенно в увлечении людей фаст-фудом. Самыми распространенными патологическими процессами являются:
- Холецистит
- Дискинезия желчевыводящих путей
- Панкреатит.
Холециститом называется воспалительное поражение стенки желчного пузыря, которое может быть вызвано различными микроорганизмами или быть безмикробным.
Дискинезией желчевыводящих путей называется такое состояние, при котором нарушается нормальная моторика желчных путей, а также нормальная сократительная активность их сфинктеров. Важным условием в этом случае является отсутствие органической патологии.
Панкреатит – это воспалительное поражение поджелудочной железы, которое в случае отсутствия своевременного лечения способно привести к развитию серьезных осложнений.
Симптомы болезни
Симптомы поражения желчного пузыря, желчевыводящих путей, а также поджелудочной железы практически одинаковы. Они связаны с тем, что страдает пищеварительная функция. Поэтому основными клиническими проявлениями будут следующие:
- Боли в животе, которые при поражении желчного пузыря и желчных путей будут локализоваться в правом подреберье, а при поражении поджелудочной железы они локализуются в области эпигастрия, принимая опоясывающий характер
- Тошнота и рвота, которые связаны с нарушением процесса переваривания пищи
- Изжога
- Урчание в животе
- Вздутие живота (метеоризм)
- Нарушение стула – может быть как понос, так и запор.
Поражение поджелудочной железы и желчного пузыря может протекать как в острой, так и в хронической форме. В последнем случае периоды обострения сменяются периодами ремиссии, когда отсутствуют какие-либо клинические проявления.
Причины болезни
Основной причинный фактор развития вышеуказанных заболеваний заключается в несоблюдении диеты и различных погрешностях в пище. Это могут быть:
- Переедание
- Употребление продуктов, содержащих большое количество консервантов
- Частое употребление жирного и жареного, а также копченого
- Питание в сети фаст-фуд
- Голодание и т.д.
Диагностика
Большое значение в диагностике поражения желчного пузыря, желчевыводящих путей, а также поджелудочной железы отводится дополнительным методам исследования. Они позволяют установить диагноз, который был предварительно выставлен при оценке жалоб и данных объективного обследования.
Основными диагностическими методами в этом случае являются следующие:
- Ультразвуковое исследование органов брюшной полости
- Рентгенологическое исследование, которое позволяет выявить камни в желчном пузыре, образующиеся на фоне его хронического воспаления
- Биохимические анализы крови
- Исследование кала (копрограмма), что позволяет обнаружить различные непереваренные остатки пищи.
Биохимическое исследование крови занимает одно из центральных мест в диагностике вышеуказанных патологических процессов. Оно подразумевает проведение следующих тестов:
- Определение уровня билирубина
- Определение уровня АЛТ, АСТ
- Определение уровня трипсина, химотрипсина, липазы и амилазы
- Определение уровня сахара в крови и т.д.
Осложнения
Отсутствие своевременного лечения патологии желчного пузыря, желчевыводящих путей и поджелудочной железы способно привести к следующим осложнениям:
- Желчекаменной болезни и обструктивной желтухе
- Панкреонекрозу
- Сахарному диабету
- Кишечной колике и т.д.
Лечение болезни
Лечение вышеуказанных заболеваний может быть консервативным и оперативным. Операция показана в следующих случаях:
- Наличие больших камней в желчном пузыре
- Закупорками камнями желчевыводящих протоков
- Панкреонекроз.
Большое значение в стадии нестойкой ремиссии отводится физиотерапетивческому лечению, которое позволяет предупредить обострение заболевания. Хорошо себя зарекомендовали щелочные минеральные воды, санаторно-курортное лечение и некоторые другие разновидности.
Источник

Поджелудочная и желчный пузырь — органы, тесно взаимосвязанные анатомически и функционально. Они расположены в непосредственной близости друг от друга и имеют общий проток, открывающийся через сфинктер Одди в просвет двенадцатиперстной кишки (ДПК). Без их синхронной работы процесс пищеварения нарушается. Это приводит к сбоям в переваривании пищи и воспалительным процессам в обоих органах. Влияние желчного пузыря при образовании в нем конкрементов или развитии воспалительного процесса на поджелудочную велико: нарушается отток желчи, может прекратиться отхождение панкреатического сока. Возможно попадание желчи в проток железы с выраженным воспалением в ней.
Где находится поджелудочная железа и желчный пузырь?
Поджелудочная железа (ПЖ) находится забрюшинно, поэтому пропальпировать при осмотре ее не удается. В проекции на переднюю стенку живота она отображается над пупком на 5−10 см, тело смещено влево от срединной линии, хвост уходит в левое подреберье. Железа располагается почти горизонтально, головка внизу охватывается петлей двенадцатиперстной кишки в виде подковы, сверху непосредственно граничит с желудком (отделена от него брюшиной), хвост направлен влево, изогнут вверх и соприкасается с селезенкой и углом поперечно-ободочной кишки.

Справа граничит с печенью, снизу — с тонкой и частью поперечно-ободочной толстой кишки, сзади — с левым надпочечником и частью левой почки. ПЖ тесно прилежит к задней брюшной стенке на уровне последних грудных и первых поясничных позвонков.
Только в положении на спине поджелудочная железа оказывается под желудком.
Желчный пузырь (ЖП) располагается в правом подреберье брюшной полости под печенью, в специальном углублении. Он связан с печенью тонкой соединительной тканью. Находится чуть правее ДПК. Имеет форму груши: его широкая часть (дно) выходит из-под печени, а узкая (шейка) плавно переходит в пузырный проток длиной 3−4 см, соединяющийся с печеночным, образуя холедох. Далее соединяется с вирсунговым протоком ПЖ, а в некоторых случаях самостоятельно открывается в просвет ДПК. ЖП имеет также выход в ободочную кишку.
Функции поджелудочной железы и желчного пузыря в организме
Функции, которые выполняют ПЖ и ЖП, направлены на максимальное переваривание поступающей пищи. Роль этих органов в процессе пищеварения различна, но их общая деятельность предполагает расщепление компонентов пищи и обеспечение организма необходимыми веществами и энергией.
Поджелудочная железа в силу своего строения предназначена для синтеза панкреатического сока, в состав которого входит 20 ферментов, объединенных в 3 группы:
- липаза — расщепляет жиры;
- протеаза — белки;
- амилаза — углеводы.
Эти энзимы продуцируются в неактивном виде. Их структура изменяется под воздействием энзима двенадцатиперстной кишки — энтерокиназы. Она выделяется при попадании пищевого комка из желудка и становится активной, в свою очередь, в присутствии желчи, превращая трипсиноген (протеаза) в трипсин. При его участии активируются и другие ферменты ПЖ, которые поступают в просвет кишки при попадании туда пищи.
Желчь является катализатором для ферментов ПЖ и ДПК. Качественный состав и количество выделяемых энзимов зависят от употребляемой пищи.

В сутки ПЖ вырабатывает 1,5−2 л поджелудочного сока. По мелким протокам ацинусов (островков, состоящих из железистых клеток, имеющих свои протоки и сосуды) секрет поступает в более крупные выводные каналы, по которым вливается в главный — вирсунгов — проток. Через него вливается в тонкую кишку небольшими порциями. Необходимое количество панкреатического секрета регулируется сфинктером Одди.
Основные функции ЖП:
- накопление желчи, вырабатываемой печенью;
- осуществление и контроль ее поступления в ДПК.
Желчь вырабатывается печенью постоянно. А также непрерывно она поступает в печеночный проток и ЖП. В пузыре может скапливаться до 50 мл желчи (это его объем), которая при необходимости, благодаря сокращению мышечных стенок, поступает через выводящий и общий желчный канал в ДПК. Функциональной особенностью желчного пузыря является способность концентрировать желчь таким образом, чтобы в его пространстве в 50 мл ее накапливалось в высококонцентрированном виде соответствующей объему в 1 л и более.
Желчь и желчные пигменты участвуют в расщеплении и усвоении липидов. Выход содержимого ЖП связан с процессом пищеварения и контролируется вегетативной нервной системой: орган получает сигнал о поступлении в ДПК пищевого комка (химуса) и сокращается, выбрасывая секрет в проток. Это происходит в ответ на жирную пищу. В противном случае при непрерывном поступлении в кишечник (при отсутствии пищи и кишечного содержимого), слизистая органа повреждалась бы под агрессивным воздействием кислот.
ЖП не является незаменимым органом: после его резекции функции накопления желчи выполняет ДПК.
Как связан желчный пузырь с поджелудочной железой?
Желчный пузырь связан с ПЖ анатомически и функционально.

Анатомически протоки ПЖ (вирсунгов и добавочный — санториниев, который располагается в головке ПЖ и может соединяться с главным либо быть самостоятельным) и холедох (проток желчного пузыря) впадают в просвет ДПК. Существует несколько вариантов их конечного расположения:
- 1 тип — 55%: вирсунгов и общий желчный объединяются в общую ампулу;
- 2 тип — 33%: протоки сливаются в один вблизи ДПК без образования ампулы;
- 3 тип — 4%: каналы не объединяются;
- 4 тип — 8%: сливаются на большом расстоянии от фатерова соска.
Особенно связь между органами выражена при первом типе строения протоков, когда они соединяются в один общий с образованием ампулы, куда поступают и поджелудочный сок, и желчь одновременно. Такое строение чаще приводит к патологии, поскольку общий проток может обтурироваться камнем, опухолью, перекрываться полипом, прекращая выход содержимого в кишечник.
Существует и тесная функциональная связь этих органов. Переваривание пищи происходит при непосредственном участии поджелудочного сока, содержащего ферменты. Именно они расщепляют углеводы, жиры и белки на более простые составляющие, которые всасываются в кровь и участвуют в дальнейших процессах жизнедеятельности человека. Стимулируют выделение панкреатического секрета желчные кислоты, входящие в состав желчи. В свою очередь, выход желчи в просвет кишечника регулируется гуморальным и нервным путем.
Энзимы поступают в канал ДПК в неактивном виде. Для их полноценной деятельности необходима энтерокиназа — фермент, вырабатываемый клетками стенки тонкой кишки. Активной она становится под воздействием желчных кислот, выбрасываемых ЖП в ответ на сигналы вегетативной нервной системы при поступлении химуса (пищевого комка) в просвет ДПК. Процесс переваривания пищи не может происходить без секрета ПЖ или желчи. Любое нарушение в их синтезе или поступлении в ДПК приводит к заболеваниям органов пищеварения и тяжелым осложнениям. Патология в одном из этих органов может влиять на развитие изменений в другом.
Заболевания желчного пузыря
К болезням ЖП относятся следующие патологии:
- воспалительный процесс – холецистит;
- образование конкрементов в просвете пузыря — желчнокаменная болезнь;
- нарушение моторики протоков — дискинезия;
- полипы;
- злокачественные новообразования;
- паразитарные болезни (лямблиоз, описторхоз, фасцилез).

Любой патологический процесс в ЖП сопровождается воспалением — холециститом.
Конкременты, которые образуются в просвете ЖП, состоят из холестерина и солей кальция, связанных между собой билирубином. Камень, полип или опухоль могут заблокировать пузырный проток, что приведет не только к развитию желчной колики, но и может вызвать острый панкреатит.
Патологии поджелудочной железы
Поджелудочная железа чаще всего подвержена воспалительным процессам, которые, в свою очередь, при гибели клеток органа могут вызвать нарушение выработки гормонов (в том числе — инсулина) и развитие сахарного диабета.
Помимо этого, диагностируются:
- кисты;
- полипы;
- абсцессы;
- злокачественные новообразования или поражение метастазами из соседних органов.
У каждого заболевания существуют определенные причины и провоцирующие факторы риска. Во многих случаях к патологии ПЖ приводят изменения в желчном пузыре. Иногда выраженное воспаление с тотальной гибелью клеток паренхимы ПЖ (панкреонекроз) вызывает отек железы, который может сдавливать общий с ЖП проток. К воспалению в стенках желчного пузыря в связи со сдавлением или деформацией общего протока, застоем желчи или нарушением кровообращения в тканях ПЖ могут привести:
- опухоль;
- киста;
- кальцификат.
Как диагностировать и различить патологии?
Патологии ПЖ и желчного пузыря по своим клиническим симптомам имеют много общего. При панкреатите, как и при воспалении в ЖП, может болеть в правом подреберье. Боли становятся интенсивными после нарушения диеты и употребления жирной, острой, жареной пищи, алкоголя, даже в небольших количествах.
Физические нагрузки и стрессы тоже могут вызвать дискомфорт и боли в подреберьях с иррадиацией в руку, плечо, поясницу, при панкреатите они становятся опоясывающими.

Появляются диспепсические проявления:
- тошнота;
- рвота;
- изжога;
- отрыжки;
- метеоризм.
Возникает симптоматика астенического синдрома:
- резкая слабость;
- утомляемость;
- плохой сон;
- отсутствие аппетита.
Дифференцировать обострение хронического воспалительного процесса в железе и ЖП иногда сложно из-за схожести клинической картины, которую можно при определенном анамнезе связывать с каждым из органов пищеварения. Особенностями при панкреатите являются:
- панкреатический понос — жирный сероватого цвета частый стул со зловонным запахом и остатками непереваренной пищи (одно из первых проявлений болезни);
- многократная рвота, не приносящая облегчения;
- боли различной локализации.
Патология ЖП, помимо перечисленных признаков, проявляется билиарной гипертензией, вызванной застоем желчи. Проявляется:
- желтушностью кожных покровов и слизистых;
- зудом кожи;
- увеличением селезенки, а в дальнейшем синдромом гиперспленизма (анемия, лейкопения, тромбоцитопения);
- асцитом в тяжелых случаях без лечения.

Клинических проявлений для уточнения пораженного органа недостаточно. Пациента нужно обследовать детально, проверить функции желчного пузыря и ПЖ. Для исключения объемных процессов требуется проверка состояния органа с помощью функциональных исследований:
- УЗИ;
- МРТ;
- КТ;
- спленопортография – рентгенография сосудов портальной системы с контрастом;
- допплерография сосудов печени.
Эти методы позволяют определить состояние паренхимы и границ ПЖ, стенок, наличие конкрементов, полипов, других образований в ЖП.
Лабораторные исследования включают целый ряд показателей, которые необходимо проверять для уточнения диагноза:
- общеклинический анализ крови;
- кровь на сахар;
- диастаза мочи и крови;
- билирубин (общий, прямой, непрямой);
- общий белок и его фракции;
- холестерин, щелочная фосфатаза;
- коагулограмма.
Врач индивидуально назначает конкретные обследования с учетом жалоб, анамнеза, объективного статуса и тяжести состояния, в котором обратился пациент. На основании полученных данных назначаются лекарственные средства или решается вопрос о других методах лечения.
Какое влияние оказывают органы друг на друга?
Поскольку органы пищеварительной системы тесно связаны между собой, патология любого из них не может протекать изолированно. Особенно это касается желчнокаменной болезни — холелитиаза, которая по своей распространенности в последние годы не уступает болезням сердца. При обтурации общего протока камнем происходит скопление большого количества панкреатического секрета и желчи не только в общих протоках, но и в мелких каналах ПЖ. Давление в них резко повышается, поскольку печень и ПЖ продолжают функционировать и производить поджелудочный сок и желчь. Мелкие и хрупкие протоки ПЖ разрываются, их содержимое поступает в паренхиму органа. Одновременно повреждаются клетки ткани и близлежащие сосуды. При травме (разрыве протоков) ферменты активируются, в паренхиме начинается процесс самопереваривания железы — развивается панкреатит, который может осложниться массивным панкреонекрозом. Одновременно воспаляются стенки ЖП, приводя к холециститу, застою желчи, гиперспленизму, асциту.

Поэтому при первых симптомах, даже невыраженных и, как кажется, незначительных нельзя заниматься самолечением и применять народные методы. Необходимо немедленно обращаться к специалисту.
Как будут работать органы в случае резекции одного из них?
Желчный пузырь – вспомогательный орган, поэтому при патологических образованиях или выраженном воспалительном процессе (флегмонозном или гангренозном холецистите), который сопровождается панкреатитом, показана холецистэктомия. В противном случае это вызовет развитие панкреонекроза – жизнеугрожающего состояния с неблагоприятным прогнозом. Чем раньше проведена операция, тем меньше риск развития панкреатита. Функции ЖП принимает двенадцатиперстная кишка: вырабатываемая печенью желчь, поступает в ее просвет. Это происходит постоянно, по мере выработки желчи, а не в момент приема пищи. Поэтому поражается слизистая ДПК, происходит расстройство микрофлоры в толстом кишечнике, что приводит к нарушениям стула (запору или поносу), может развиться панкреатит.
При удалении ПЖ или ее пораженной части назначается заместительная терапия: пациент принимает сахароснижающие препараты при имеющемся сахарном диабете или ферменты. Дозировка определяется эндокринологом или гастроэнтерологом индивидуально в каждом случае. Прием этих лекарств необходим на протяжении длительного времени (месяцы, годы, иногда — всю жизнь). Помимо медикаментозной терапии, человек должен соблюдать жесткую диету: стол № 9 — при сахарном диабете, стол № 5 — при панкреатите.
Во избежание тяжелых последствий и пожизненного приема препаратов со строгой диетой нужно беречь здоровье, отказаться от вредных привычек и вовремя обращаться к врачу.
Список литературы
- Максименков А.Н. Хирургическая анатомия живота. Л. Медицина 1972 г.
- Физиология человека: учебное пособие под редакцией В.М. Смирнова. М. Медицина 2001 г.
- Кузина С.И. Нормальная физиология: конспект лекций под редакцией С.С. Фирсова. М. Эксмо 2006 г.
- Лойт А.А., Звонарев Е.Г. Поджелудочная железа: связь анатомии, физиологии и патологии. Клиническая анатомия. №3 2013 г.
- Полтырев С.С., Курцин И.Т. Физиология пищеварения. М. Высшая школа. 1980 г.
Источник
Желчный пузырь – это полый орган пищеварительной системы, основная функция которого — собирать в себе желчь и направлять ее при необходимости в тонкий кишечник, а именно — в двенадцатиперстную кишку.
Заболевания желчного пузыря и желчевыводящих путей занимают лидирующие позиции в структуре патологии органов пищеварительного тракта. Причем патология желчного пузыря у женщин встречается чаще, чем у мужчин.
Учитывая распространенность данной проблемы, мы предлагаем рассмотреть в данной теме самые распространенные болезни желчного пузыря, симптомы и лечение отдельных видов патологии. Но для начала мы хотим вас ознакомить с анатомией и функциями желчного пузыря.
Желчный пузырь: анатомические особенности
Желчный пузырь представляет собой полый орган грушевидной формы с более широким основанием и узким дистальным концом, который переходит в пузырный желчный проток. В норме длина данного органа составляет 80-140 мм, а диаметр — 30-50 мм.
 В желчном пузыре принято выделять три части: шейку, тело и дно. Данный орган расположен на нижней поверхности печени в одноименной ямке.
В желчном пузыре принято выделять три части: шейку, тело и дно. Данный орган расположен на нижней поверхности печени в одноименной ямке.
Стенка желчного пузыря состоит из трех слоев – серозного, мышечного и слизистого. Слизистый слой имеет множество продольных складок.
Неизмененный желчный пузырь не прощупывается через брюшную стенку. Зона проекции данного органа находится в точке пересечения наружного края прямой мышцы живота и правой реберной дуги, которую называют точкой Кера. В случаях, когда желчный пузырь увеличен, его можно прощупать.
Желчный пузырь: функции
Желчный пузырь выполняет функцию резервуара, в котором хранится желчь. Клетки печени вырабатывают желчь, которая накапливается в желчном пузыре. При поступлении сигнала желчь поступает в пузырный проток, впадающий в общий желчный проток, а последний открывается в двенадцатиперстную кишку.
Кроме резервуарной функции, имеются у органа и другие предназначения. Так, в желчном пузыре вырабатывается слизь и ацетилхолецистокинин, а также происходит обратное всасывание питательных веществ.
За сутки у здоровых людей образовывается до одного литра желчи. Максимальна вместимость желчного пузыря — 50 мл.
Желчь состоит из воды, жёлчных кислот, аминокислот, фосфолипидов, холестерина, билирубина, белков, слизи, некоторых витаминов, минералов, а также метаболитов лекарственных средств, которые принимает пациент.
На желчь возложены следующие задачи:
- нейтрализация желудочного сока;
- активация ферментативной способности кишечного и поджелудочного сока;
- обезвреживание патогенных микроорганизмов в кишечнике;
- улучшение двигательной функции кишечной трубки;
- выведение токсинов и метаболитов лекарств из организма.
Болезни желчного пузыря: причины и механизм развития
Все причины заболеваний данного органа можно разделить на группы, а именно:
-
 инфекционные. Вирусы, бактерии, грибы и простейшие вызывают воспалительный процесс в слизистом слое пузыря, который принято называть некалькулезным холециститом. Чаще всего данное заболевание провоцируют кишечная палочка, стрептококки, стафилококки и протей;
инфекционные. Вирусы, бактерии, грибы и простейшие вызывают воспалительный процесс в слизистом слое пузыря, который принято называть некалькулезным холециститом. Чаще всего данное заболевание провоцируют кишечная палочка, стрептококки, стафилококки и протей; - изменения желчи, когда нарушается баланс ее компонентов. В таком случае в пузыре образуются камни, которые приводят к развитию желчекаменной болезни. В случаях, когда конкремент перекрывает пузырный желчный проток, возникает синдром холестаза, то есть застой желчи;
- патология поступления нервных импульсов к желчному пузырю, вследствие чего возникает нарушение двигательной функции пузырной стенки и затруднение оттока желчи в тонкий кишечник;
- врожденная генетическая патология. Чаще всего наблюдается врожденный перегиб данного органа;
- новообразования в желчном пузыре: полипы, злокачественные опухоли.
Желчный пузырь: краткая характеристика болезней
- Желчекаменная болезнь. Данной болезнью чаще болеют светловолосые рожавшие женщины старше 40 лет, которые имеют лишний вес или страдают ожирением. Камни бывают холестериновыми, билирубиновыми коричневыми и черными, которые могут формироваться во всех отделах желчевыводящей системы. Редко поражается только желчный пузырь. Желчекаменная болезнь – это длительно протекающее хроническое заболевание с периодами обострения и ремиссии. В остром периоде камни обтюрируют пузырный проток, вследствие чего у больных появляется острая боль с другими малоприятными симптомами. Такую комбинацию симптомов принято называть печеночной коликой.
- Хронический некалькулезный холецистит. В данном случае конкременты отсутствует, а воспаление слизистого слоя желчного пузыря вызывает инфекционный агент, рефлюкс кишечного сока, заболевания поджелудочной железы (панкреатит), печени (гепатиты) или холестаз.
- Дискинезия желчевыводящих путей. Данное заболевание характеризуется отсутствием органических изменений в желчном пузыре и протоках и возникает на фоне нарушения иннервации. Способствую развитию дискинезии хронический стресс, чрезмерная физическая и умственная нагрузки, неврастения. Выделяют два типа дискинезии – гиперкинетический, когда перистальтика кишечника слишком активная, но хаотическая, и гипокинетический, когда перистальтика пузыря ослаблена.
- Острый холангит, или воспаление желчных проток. Практически всегда к данному заболеванию приводят другие заболевания печени и желчного пузыря (холецистит, желчекаменная болезнь, гепатит, постхолецистэктомический синдром и прочие).
- Карцинома. Злокачественные опухоли в желчном пузыре развиваются на фоне хронического воспаления. Для данного вида опухоли свойственны высокая злокачественность и появление отсевов на ранних стадиях заболевания.
Желчный пузырь: симптомы заболевания
Какие симптомы заболевания желчного пузыря? Большинство болезней желчного пузыря имеют общие признаки.

У больных могут наблюдаться следующие симптомы:
- боль, которая локализуется в правом подреберье. Причем интенсивность болевого синдрома при разных заболеваниях разная. Например, полипы протекают совсем безболезненно, а калькулезный холецистит или желчекаменная болезнь вызывают острую сильную боль.
- диспепсические явления, такие как тошнота, рвота, вздутие кишечника, диарея или запор;
- горечь во рту. В данном случае необходимо проводить тщательную дифференциальную диагностику, поскольку этот симптом может сопровождать и заболевание печени;
- покраснение языка. Данный симптом принято называть «малиновым языком»;
- изменение цвета мочи. Вследствие холестаза в моче накапливается большое количество уробилиногена, которое и придает ей окрас темного пива;
- обесцвечивание кала. Вследствие застоя желчи в кал не поступает стеркобилин, который придает калу естественный коричневый цвет;
- желтуха. При холестазе желчь начинает обратно всасываться в кровь, вследствие чего желчные кислоты и билирубин откладываются в коже и слизистых оболочках. Первыми желтеют склеры и слизистая ротовой полости и только потом кожа.
Перечисленные симптомы и признаки являются основными при заболеваниях желчного пузыря. Но в зависимости от нозологической формы и течения заболевания могут присоединяться и другие симптомы, как, например, повышение температуры тела, общая слабость, недомогание, снижение аппетита и прочие.
Болит желчный пузырь: симптомы
-
 При желчекаменной болезни боль локализуется в правом подреберье и может отдавать в правую лопатку, плечо, ключицу или левую половину тела. Боль имеет острый приступовидный характер и провоцируется погрешностями в питании.
При желчекаменной болезни боль локализуется в правом подреберье и может отдавать в правую лопатку, плечо, ключицу или левую половину тела. Боль имеет острый приступовидный характер и провоцируется погрешностями в питании. - Хронический холецистит проявляется ноющей болью, интенсивность которой нарастает при нарушении диеты. Болезненные ощущения локализуются в подреберье справа, а иногда в эпигастрии и могут проецироваться в правую лопатку, ключицу или плечо.
- Дискинезия желчного пузыря. У больных гиперкинетическим типом дискинезии наблюдаются приступообразные боли. При гипокинетической дискинезии пациенты жалуются на чувство тяжести и распирания в правом подреберье или ноющую боль, которая отдает в правую половину тела, лопатку, плечо или ключицу.
- Острый холангит проявляется достаточно сильной болью, которая может даже вызвать болевой шок. Локализация и иррадиация боли, аналогичные вышеописанным заболеваниям.
- Карцинома желчного пузыря длительное время протекает бессимптомно. На поздних стадиях заболевания у больных появляются сильные боли, которые не снимают даже болеутоляющие препараты.
Желчный пузырь: методы диагностики заболеваний
Диагностикой и лечением заболеваний желчного пузыря занимается врач-терапевт, врач-гастроэнтеролог, врач-хирург или врач-гепатолог. В первую очередь, при появлении симптомов болезней данного органа нужно обратиться к врачу-терапевту, который при необходимости направит вас к смежным специалистам.

При объективном обследовании доктор обязательно проводит пальпацию печени и желчного пузыря, с помощью которой можно определить болевые точки, то есть пузырные симптомы, а именно:
- симптом Кера – боль при пальпации желчного пузыря на вдохе;
- симптом Георгиевского-Мюсси – появление болезненных ощущений при надавливании на точку, которая расположена между ножками правой грудинно-ключично-сосцевидной мышцы;
- симптом Ортнера-Грекова – боль провоцируется постукиванием ребром ладони по правой реберной дуге.
Но жалоб, анамнеза и объективных данных будет мало для постановки точного диагноза, поэтому больным назначаются следующие дополнительные исследования:
- общий анализ крови, который применяется с целью определения изменений крови, характерных ля воспалительного процесса в организме;
- общий и биохимический анализ мочи позволяет выявить повышенный уровень уробилиногена;
- копрограмма покажет нарушения пищеварительной функции;
- дуоденальное зондирование. Данный метод выполняется с помощью тоненького резинового зонда, который помещается через ротовую полость в двенадцатиперстную кишку для забора порций желчи.
- химический анализ желчи применяется для изучения ее состава.
- посев желчи позволяет предположить этиологию заболевания;
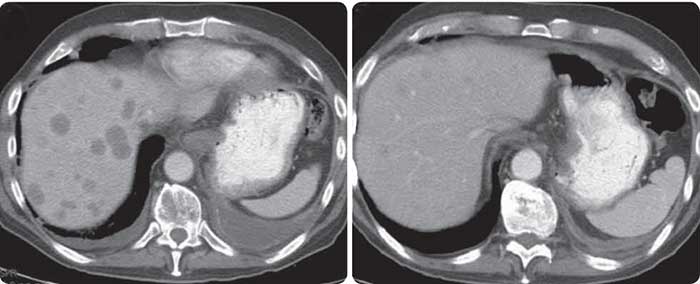
- ультразвуковое обследование органов брюшной полости. С помощью данного метода можно изучить анатомические особенности желчного пузыря и выявить органические изменения, воспаление и наличие конкрементов.
- биопсия, которая выполняется тонкой иглой под контролем УЗИ. Полученный материал исследуют под микроскопом на счет наличия онкоклеток.
- холангиография – это рентгенконтрастное исследование желчного пузыря и желчных проток;
- компьютерная томография применяется в основном при раке желчного пузыря для оценки распространенности отсевов.
Лечение заболеваний желчного пузыря
Всем пациентам обязательно назначается диета, о принципах которой мы расскажем далее.
Этиотропное лечение заключается в применении препаратов, которые направлены на устранение причины. При холециститах показана антибактериальная терапия, при камнях, карциноме или полипах желчного пузыря – оперативное вмешательство.
Патогенетическое лечение заключается в применении препаратов, которые нормализуют работу желчного пузыря. С этой целью могут применяться спазмолитические, дезинтоксикационные, противовоспалительные и ферментативные препараты.
Симптоматическое лечение предполагает назначение болеутоляющих, желчегонных, жаропонижающих и других препаратов. При болях могут применяться такие препараты, как Кетонал, Баралгин, Дротаверин, Спазмолгон и другие.
Настоятельно не рекомендуем заниматься самолечением, поскольку оно не всегда приносит ожидаемый эффект и может нанести вред здоровью.
Лечение народными средствами
Народные средства станут отличным дополнением традиционных лечебных мероприятий.
Даже специалисты часто традиционную терапию патологии желчного пузыря дополняют фитотерапией. К вашему вниманию рецепты самых эффективных средств и показания к их применению.
 Отвар плодов шиповника: в ступке измельчают 3 столовые ложки плодов шиповника, заливают 300 мл кипятка и кипятят на слабом огне 5 минут. После чего снимают с огня, дают остынуть и процеживают через мелкое сито. Готовый отвар принимают внутрь по 100 мл трижды в день за 10 минут до еды. Этот отвар обладает желчегонным, болеутоляющим и противовоспалительным эффектами и является аналогом препарата «Холосас». Применяют это лекарство при некалькулезном холецистите, холангите, гепатитах, дискинезии желчевыводящих путей и других заболеваниях при которых замедлен отток желчи.
Отвар плодов шиповника: в ступке измельчают 3 столовые ложки плодов шиповника, заливают 300 мл кипятка и кипятят на слабом огне 5 минут. После чего снимают с огня, дают остынуть и процеживают через мелкое сито. Готовый отвар принимают внутрь по 100 мл трижды в день за 10 минут до еды. Этот отвар обладает желчегонным, болеутоляющим и противовоспалительным эффектами и является аналогом препарата «Холосас». Применяют это лекарство при некалькулезном холецистите, холангите, гепатитах, дискинезии желчевыводящих путей и других заболеваниях при которых замедлен отток желчи.
Отвар свеклы: две средние свеклы помыть, очистить и нарезать на небольшие кусочки, после чего залить 10 стаканами воды, довести до кипения и варить на слабом огне около пяти часов. Когда свекла будет готова, ее натирают на терку, перекладывают в марлю и отжимают сок, который соединяют с отваром. Принимают это лекарство по 60 мл за полчаса до приема пищи трижды в день. При холецистите курс лечения составляет от 7 до 10 дней.
Травяной сбор: смешивают по 1 столовой ложке таких трав, как чистотел, пижма (цветки), мята (листья), календула (цветки), полынь горькая, семена фенхеля, одуванчик (корень), кукурузные рыльца, бессмертник (цветки). После этого 10 граммов полученного сбора заливают двумя стаканами кипятка, накрывают крышкой и настаивают 40 минут. Готовый настой процеживают через мелкое сито и принимают внутрь по 100 мл 3 раза в день перед едой. Это лекарство обладает болеутоляющим, желчегонным и противовоспалительным действиями, поэтому его назначают при холангите и холецистите.
Настой листьев брусники: 10 граммов измельченных листьев брусники заливают 200 мл кипятка, накрывают крышкой и настаивают 40 минут. Готовое лекарство хранят в холодильнике и принимают 30-40 мл 4-5 раз в день перед приемом пищи. Настой брусничных листьев растворяет камни в желчном пузыре и протоках. Таким же действием обладает и оливковое масло, которое нужно употреблять в дозе 15 мл перед каждым приемом пищи.
Диетическое питание при болезнях желчного пузыря
При болезнях желчного пузыря диета является обязательным компонентом лечения. Всем больным назначается стол № 5 по Певзнеру.
Диета при патологии желчного пузыря заключается в следующем:
- питаться дробно, то есть небольшими порциями 5-6 раз в сутки;
- нужно употреблять достаточное количество жидкости (не менее 1,5 литра);
- во время ремиссии рекомендуется уменьшить в рационе долю жареных, острых и копченых блюд;
- ограничить в рационе долю жиров, в том числе и растительного происхождения;
- отказаться от употребления спиртных напитков и курения;
- при обострении запрещается употреблять пищу и воду. По мере отступления симптомов питание возобновляют (50 мл овощного супа-пюре, 100 мл несладкого чая или фруктового сока), постепенно расширяя рацион;
- исключить из меню свежий хлеб и сдобную выпечку, а также мороженое, сладости, сладкую газировку и кофеинсодержащие напитки;
- меню необходимо составлять из супов-пюре с овощами, крупами, нежирными сортами мяса, каш, овощных пюре и рагу, фруктов, ягод, овощных салатов, нежирных кисломолочных продуктов.
В итоге можно сказать, что заболевания желчного пузыря имеют схожую симптоматику, поэтому поставить правильный диагноз и назначить эффективное лечение сможет только специалист.
Источник