Диета при панкреатите поджелудочной железы у беременных
Беременные женщины должны особенно тщательно следить за своим состоянием. При болях в животе, частой тошноте нужно немедленно обратиться в больницу. Ведь раннее диагностирование панкреатита поможет избежать побочных последствий подчас родов. Все женщины знают, что во время беременности нужно правильно питаться, чтобы нормально развивался плод. Однако как до беременности, так и во время женщины могут пренебрегать основными правилами питания, что может вызвать заболевания желудочно-кишечного тракта. Одним из наиболее опасных заболеваний пищеварительной системы является панкреатит. На начальных стадиях его можно легко избавиться с помощью лечебной диеты без побочных последствий. Если злоупотреблять вредной пищей после диагноза панкреатит можно значительно ухудшить своё состояние. Он может перерасти в хроническую форму или вызвать сахарный диабет. Поэтому особенно во время беременности нужно менять свой рацион, насыщать его полезными продуктами.
Питание при панкреатите у беременных
Панкреатит у беременных частое явление. Преимущественно причинами его возникновения является несоблюдение рациона и режима питания, заболевания желудочно-кишечного тракта. Также причиной панкреатита может быть сжатия маткой поджелудочной железы и злоупотребления витаминными препаратами. Поэтому врачи при боли в верхней части живота у беременных рекомендуют им немедленно обратиться в больницу. На ранних стадиях панкреатита можно легко вылечить его с помощью лечебной диеты. Врач поможет её составить.
Правильно складной рацион поможем сначала ликвидировать неприятные симптомы, а потом вылечить панкреатит.
При обнаружении панкреатита во время беременности нужно соблюдать основные правила питания:
- Беременные женщины при панкреатите должны соблюдать 5–6-разового питания.
- Для одного приёма пищи нужно брать еду богатую на питательные вещества, одна порция пищи должны быть небольшой.
- Пищу нужно хорошо пережёвывать, таким образом, для её переваривания не нужно будет много пищеварительных соков и в измельчённом виде она лучше усваивается.
- Беременные должны исключить из своего рациона жареную, острую, жирную пищу и консервацию.
- Беременные должны отказаться от наваристых бульонов, жирных супов, острых заправок и соусов.
- При панкреатите очень вреден шоколад, кофе, поэтому от них нужно отказаться.
- Потреблять блюда нужно тёплыми.
- При беременности нужно включать в меню отваренные блюда и приготовленные на пару. От жареной пищи нужно полностью отказаться.
- При панкреатите не следует включать в свой рацион сухофрукты, а также лук, чеснок, капусту, редьку, брюкву.
- В течение дня беременные должны выпивать достаточно жидкости. Они могут пить чистую воду, травяные чаи, настои, компоты. Вода способствует улучшению обмена веществ.
Беременные должны хорошо следить за тем, что они потребляют, ведь это влияет не только на их здоровье, но и на здоровье ребёнка. Они должны регулярно посещать врача, ведь выявить панкреатит у беременных очень трудно. Врачи часто не могут распознать болезни желудочно-кишечного тракта при беременности, поэтому нужно провести комплексное обследование.
Меню при панкреатите у беременных
Беременные для нормального развития ребёнка должны потреблять весь комплекс полезных веществ. Поэтому в состав их меню должны входить достаточно разнообразные продукты. Калорийность ежедневного рациона должна достигать 3000 килокалорий. Разрабатывать меню должен врач, он подберёт наиболее полезные продукты, способствующие восстановлению работы поджелудочной железы и которые благотворно влиять на развитие плода.
Рацион беременных при панкреатите должен содержать достаточно большое количество белковых продуктов и богатых витаминами и минералами. Белки играют важную роль в формировании плода и восстановлении повреждённых тканей. При панкреатите беременные должны обязательно включать в своё меню белковую пищу, чтобы восстановить поджелудочную железу. Полезные белковые продукты при панкреатите у беременных:
- нежирное мясо и рыба (говядина, курятина, крольчатина, треска, щука, окунь);
- молочные продукты (кефир, простокваша, нежирный сыр);
- яйца;
- фасоль и бобы.
При беременности нужно включать в своё меню больше сложных углеводов, а вот от простых придётся отказаться. Углеводы необходимы для обеспечения беременной энергии, к тому же они участвуют в синтезе некоторых соединений. Поэтому в рационе должны присутствовать следующие продукты:
- отрубной хлеб;
- крупы (гречневая, овсяная);
- макароны из твёрдых сортов пшеницы;
- овощи и фрукты.
При панкреатите из рациона беременных не нужно исключать жиры, они поддерживают эластичность сосудов. Однако злоупотреблять ими не нужно, к тому же не все жиры могут потреблять беременные при панкреатите. Среди продуктов, которые содержат жиры, беременные могут включать в свой рацион:
- сливочное масло;
- растительные масла (кукурузное, оливковое, подсолнечное).
В ежедневное меню при беременности должны обязательно входить витамины и минералы. Поэтому в свой рацион нужно включать животную и растительную продукцию.
Пример меню при беременности:
1. Завтрак. На завтрак беременные должны брать продукты богатые сложными углеводами и белками. Поэтому большинство специалистов рекомендуют на завтрак брать овсянку на молоке, нежирный творог с фруктами, гречневую кашу с кусочком отварного мяса. С напитков нужно отдавать предпочтение травяному или зелёному чаю с лимоном, они дадут заряд энергии и бодрости на весь день.
2. Второй завтрак. Первый перекус должен включать продукты богатые минеральными веществами и витаминами. Поэтому беременные должны потреблять фруктовые и овощные блюда.
3. Обед. На обед при панкреатите нужно отдавать предпочтение жидким блюдам. Лучше всего подойдут овощные и крупяные супы. Дополнять меню нужно картофельным пюре с тушёными овощами. Из напитков можно брать компот, кисель.
4. Полдник. Второй перекус должен бить лёгким. Поэтому беременные могут брать молочные продукты или фрукты.
5. Ужин. На ужин можно подавать разнообразные каши, картофельное или морковное пюре, отварные овощи. Из напитков нужно отдавать предпочтение чаю.
Источник
Основой терапии панкреатита является соблюдение правильного режима питания. При обострении заболевания больному назначается жесткая диета, и в этот период из-за сильного болевого синдрома у него отсутствует аппетит.
Диета при обострении панкреатита – это отказ от продуктов, повышающих кислотность в желудке и вызывающих активную работу ферментов. По рекомендации врачей диеты нужно придерживаться и после снятия симптомов обострения воспаления поджелудочной, не менее 8-12 месяцев.

Основой терапии панкреатита является соблюдение правильного режима питания.
В рацион пациентов должны входить блюда, приготовленные на пару или отваренные, протертые или измельченные. При обострении воспаления поджелудочной запрещено употреблять:
- обжаренные продукты;
- блюда, приготовленные на гриле;
- копчености;
- жиры после термической обработки.
Масло сливочное и растительное добавляется холодным в готовые блюда.
Что такое правильная диета при обострении панкреатита
Воспаление поджелудочной железы вызывается проблемами желчного пузыря, так как эти органы связаны общим желчным протоком. А заболевание желчного пузыря напрямую связано с нарушениями питания.
Соблюдение основных правил питания снимает боль при остром приступе и улучшает состояние больного органа при хроническом панкреатите.
Диета при лечении обострения воспаления поджелудочной железы у взрослых состоит в следующем:
- ограничение употребления жиров;
- дробное питание, не менее 5-6 раз в день;
- полный запрет газированной воды, напитков с кофеином;
- отказ от приема холодной и горячей пищи, и напитков;
- полный запрет на употребление алкоголя;
- прекращение употребления продуктов усиливающих секрецию.
Пациентам с воспалением поджелудочной железы рекомендуется употреблять не больше 2 л жидкости в день и недосаливать пищу. Максимальное количество соли, разрешенное больному в день, – 10 г, сахара – 30 г в день. Это связано с тем, что из-за проблем с оттоком желчи поджелудочная отекает и отечность нужно быстро снять.
В ранний период
Если возникли симптомы обострения воспаления поджелудочной – сильно выраженный болевой синдром и признаки интоксикации, – пациентов переводят на полное голодание. Оно может длиться 1-3 дня в зависимости от состояния больного. Тщательно соблюдается водный режим, можно пить теплую воду 8 раз в день по полстакана. Водопроводную воду заменяют минеральной без газа.
Голодание не должно быть длительным, так как может снижаться иммунитет и ухудшаться функционирование желудочно-кишечного тракта.
Первый этап
При уменьшении болей пациентам с воспалением поджелудочной назначается парентеральное питание. При этом питательные вещества вводятся внутривенно. На данной стадии желудочно-кишечный тракт не задействуется.
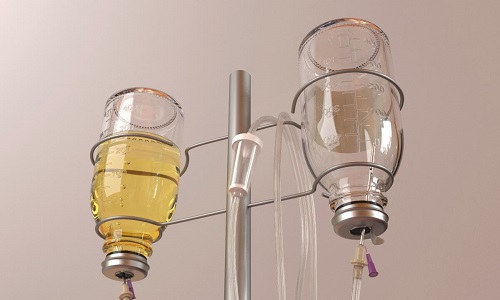
При уменьшении болей пациенту назначается парентеральное питание путем ввода веществ внутривенно.
Следующая часть первого этапа диеты при обострении панкреатита – энтеральное питание. Пациента кормят смесями через зонд. Этот этап начинается при стихании функциональных расстройств пищеварения.
Второй этап
На 5-6-й день в рацион больного добавляют белковую пищу. Количество жиров и углеводов, вводимых с пищей во время обострения воспаления поджелудочной, сводится к минимуму. По этому рациону пациенты с воспалением поджелудочной питаются в течение недели. Все блюда на втором этапе употребляют только жидкие или полужидкие для облегчения их переваривания в желудочно-кишечном тракте.
Меню
Следующий этап в предупреждении приступов панкреатита – диета № 5. Пациентам добавляют углеводную пищу, размер порции – около 100 г. Готовят каши на воде из овсянки, манки, гречки, риса. Перед употреблением их протирают в блендере. Из перечисленных круп варят также слизистые супы. Можно употреблять пюре из картофеля или моркови, фруктовый кисель, слабо заваренный чай с сахаром. В каши добавляют молоко. Из мяса и рыбы готовят паштеты и пюре.
Пища при воспалении поджелудочной готовится в пароварке или на водяной бане.
Врачи рекомендуют придерживаться рациона диеты № 5 всю жизнь.
Рецепты блюд
Разрешенные продукты при воспалении поджелудочной на 1 день (6 приемов пищи: завтрак, подкрепление, обед, полдник, ужин, за 2 часа до сна):
- Сухарики из пшеничного хлеба или галеты – 50 г.
- Крупяной протертый суп-пюре на легком овощном отваре.
- Мясное суфле или котлеты на пару из курицы или говядины, паштет из паровой рыбы. Эти блюда готовятся из смеси рыбного или мясного фарша, молока и яичного белка.
- Яйца всмятку или белковый омлет с минимумом масла для запекания.
- Паровые запеканки или пудинги из пресного творога. В них может добавляться отварная гречка или рис.
- Вязкие протертые каши на воде, можно с добавлением молока (1:1).
- Протертые овощи, сваренные на пару (морковь, кабачки, картофель, цветная капуста).
- Печеные протертые яблоки.
- Кисель, слабый чай, фруктовые, овощные соки и муссы. Для их приготовления ягоды и фрукты взбивают блендером и разбавляют водой.
- Отвар шиповника. Рецепт: 2 ст. л. сухих ягод залить с вечера в термосе 2,5 ст. кипятка, перед употреблением процедить.
При беременности
При появлении признаков обострения воспаления поджелудочной у беременных женщин их немедленно госпитализируют. У них возникает проблема с выработкой инсулина. Этот фермент поддерживает необходимый уровень сахара в крови, что требуется для правильного развития плода.
При воспалении поджелудочной у беременной женщины нарастает угроза прерывания беременности, поэтому больной следует немедленно начать питаться по диете № 5п. Кроме того, терапия воспаления поджелудочной включает прием лекарственных препаратов и ввод внутривенно специальных растворов для разбавления крови.
При панкреатите рацион питания беременных состоит в основном из белковой пищи.
Им следует употреблять:
- нежирные сорта рыбы;
- говядину, курятину, индюшатину;
- омлеты, приготовленные на пару;
- нежирный и некислый творог;
- кефир;
- сухари из вчерашнего пшеничного хлеба.
Что можно есть при панкреатите?
Диета стол 5. Что можно? Что нельзя?
Из рациона исключается жирная, острая, соленая, консервированная пища. Сокращается употребление сырых фруктов и овощей. Разрешаются сладкие сорта груш и яблок. Пища больных, страдающих приступами при воспалении поджелудочной, готовится на пару и подается в протертом виде. Разрешается добавлять в пищу лишь немного соли, чтобы снизить отечность организма. Питьевой режим включает щелочную воду и отвар шиповника.
Врачи в период беременности не рекомендуют лечить народными средствами приступы воспаления поджелудочной, поскольку это может привести к отклонениям в развитии плода в утробе матери.
Источник
Воспаление поджелудочной железы, которое называют панкреатитом, можно охарактеризовать как одно из самых грозных заболеваний ЖКТ. Лечение заболевания сложное и длительное. Оно заключается в приеме препаратов и строжайшей диете, иногда возникает потребность в хирургическом вмешательстве. Панкреатит может сильно осложнить течение беременности в первом триместре, а если у женщины будет диагностирована острая форма, то процесс вынашивания малыша может и вовсе прерваться. Чем грозит диагноз «панкреатит» женщине в особом положении, можно ли лечить панкреатит при беременности традиционными препаратами, какие могут быть осложнения?
Период беременности и панкреатит
Начнем с того, что же такое панкреатит. С медицинской точки зрения, под термином «панкреатит» подразумевается группа нарушений и симптомов, которые развиваются на фоне дисфункции поджелудочной железы воспалительной природы.
Механизм поражения органа заключается в следующем: поджелудочная железа все время синтезирует огромное количество пищеварительных ферментов, которые в норме направляются в двенадцатиперстную кишку и отвечают за переваривание пищи. Если в работе органа происходит сбой, ферменты вместо того, чтобы выполнять свои функции, остаются в железе и начинают ее разрушать (орган переваривает сам себя).
Однако кроме разрушения поджелудочной железы, происходит отравление всего организма токсинами, которые образуются в процессе неправильной деятельности ферментов. В итоге, полностью нарушается процесс пищеварения, происходит системное отравление мозга, печени, легких и почек. Поэтому очевидно, что панкреатит на ранних сроках гестации является крайне нежелательным и опасным процессом, который может привести к прерыванию беременности.
Также воспаление поджелудочной железы можно назвать развитие у женщины и малыша дефицита полезных веществ в результате неполноценного усвоения пищи и рвоты. Это приводит к замедлению внутриутробного развития, а в худшем случае — к внутриутробной гибели плода.
Формы панкреатита у беременных
Отдельное внимание следует уделить форме панкреатита. Если болезнь протекает остро, риски, связанные с панкреатитом значительно выше. Как правило, острое воспаление поджелудочной железы несовместимо с первыми неделями беременности. Что касается хронического панкреатита, то прогноз более благоприятный, поскольку существенного негативного влияния на малыша панкреатит не оказывает.
Острый панкреатит при беременности
Острое воспаление поджелудочной железы — редкое явление в гестационном периоде. Но при этом данное состояние крайне опасное и может значительно осложнить течение беременности.
Острая форма болезни заключается в нарушении проходимости протока органа с последующим разрывом стенок протока и стремительном разрушении клеток органа. На фоне таких процессов наблюдается полное нарушение пищеварения и дисфункция большинства систем организма.
Лидирующая причина такого состояния беременной женщины — патологии желчного пузыря. Ситуацию усугубляет резкое ухудшение самочувствия женщины и плода (в результате панкреатита ухудшается обеспечение плода полезными веществами).
Острый приступ панкреатита при беременности отличается стремительным развитием, поэтому трудностей с диагностикой не возникает. У женщины внезапно развивается сильный болевой синдром, локализирующийся в левом подреберье. Боль может растекаться по всему животу и спине. Кроме того, у женщины повышается температура тела и возникают диспепсические явления — рвота, понос, тошнота.
Тем не менее, неспецифичность симптомов может вводить в заблуждение, поэтому нередки случаи проведения лечения кишечной инфекции и других расстройств пищеварения вместо панкреатита. По этой причине тошнота и боли в животе должны побуждать женщину к обращению за медицинской помощью. Врачи на основании биохимических анализов смогут точно поставить диагноз и предотвратить осложнения.
Важно! Лечение острого панкреатита на ранних сроках беременности проводят только в хирургическом стационаре. Длительность лечения зависит от степени панкреатита и может составлять от 7 дней до трех недель.

Хронический панкреатит и беременность
Нередки случаи, когда острый панкреатит не был полноценно вылечен и перешел в хроническую форму. Порой больные даже не догадываются об этом.
Если у женщины на момент беременности протекает хронический панкреатит в скрытой форме, его обострение может вызвать множество факторов. Как правило, обострение панкреатита при беременности проявляется в первом триместре, но симптомы патологии часто воспринимают как признаки беременности. Это утренняя тошнота, отвращение к еде, дискомфорт в животе. Часто симптомы могут вовсе отсутствовать.
Тем временем панкреатит вызывает проблемы с усвоением витаминов, белков и жиров. У женщины вначале нарушается стул, снижается вес, учащаются приступы рвоты. Далее развивается дисбактериоз, гиповитаминоз, пищевая аллергия. Могут быть тупые боли опоясывающей локализации.
Особенно тяжело протекает беременность при панкреатите и холецистите (воспаление желчного пузыря). Если состояние обременено еще и наличием камней в желчном, состояние женщины постоянно ухудшается. В случае закупорки желчного протока может потребоваться экстренная операция. Без лечения и коррекции диеты женщина ослабевает, у нее снижается гемоглобин, появляются сонливость и апатия. Негативно сказывается панкреатит и на малыше: в условиях дефицита полезных веществ малыш начинает отставать в развитии и росте.

Почему развивается панкреатит во время беременности
Манифестирует панкреатит всегда в острой форме. Спровоцировать такой патологический процесс могут многие факторы, а именно:
- холецистит (основная причина);
- кишечная инфекция;
- медикаментозная интоксикация;
- длительное употребление алкоголя;
- оперативное вмешательство на внутренние органы в анамнезе.
К счастью, острый панкреатит при беременности встречается редко. Значительно чаще наблюдается панкреатит в хронической форме, который склонен к обострению. Стать причиной ухудшения состояния поджелудочной железы с хроническим панкреатитом при беременности может:
- несоблюдение рационального питания (много жирной пищи в меню, переедание или длительные голодовки);
- нехватка белковой пищи;
- дефицит витаминов;
- аллергические реакции;
- патологии ЖКТ;
- бактериально-вирусные заболевания:
- проблемы с обменом веществ.
Важно! Обострению хронического панкреатита при беременности способствует давление матки с плодом на внутренние органы и последующее нарушение пищеварения.
Панкреатит при беременности — симптомы
Панкреатит имеет определенные симптомы при беременности:
- Нарастающие приступы тошноты и рвоты, которые часто принимают за проявления токсикоза.
- Беспричинное повышение температуры до отметки 37,5⁰С.
- Тяжесть в верхнем сегменте живота и левом подреберье. Ноющая боль постепенно становится острой и пульсирующей.
- Учащение дефекации, стул чаще жидкий и блестящий за счет большого количества непереваренных жиров.
- В животе постоянно слышно урчание и бульканье.
- Присутствует отвращение к пище.
- Часто возникают проблемы со сном.

Методы диагностики панкреатита у беременных
Диагностикой панкреатита у беременных женщин занимается гастроэнтеролог. При первичном осмотре проводится пальпации внутренних органов, а потом врач составляет список необходимых лабораторных исследований. Это могут быть следующие анализы:
- Биохимия крови.
- ОАК, ОАМ.
- Копрологическое исследование.
Вспомогательный диагностический метод — УЗИ. Специалист визуально оценивает состояние тканей поджелудочной железы, желчного пузыря и печени. Проводят исследование натощак.
Панкреатит при беременности — лечение
Острый или хронический панкреатит в стадии обострения лечат в стационаре. Первые трое суток женщине показан голод. Далее, в тяжелых случаях, когда женщина не может самостоятельно принимать пищу, проводят парентеральное питание. После стабилизации состояния и улучшения аппетита, женщину переводят на диетическое пероральное питание. В дальнейшем тактику лечения выстраивают с учетом тяжести процесса.
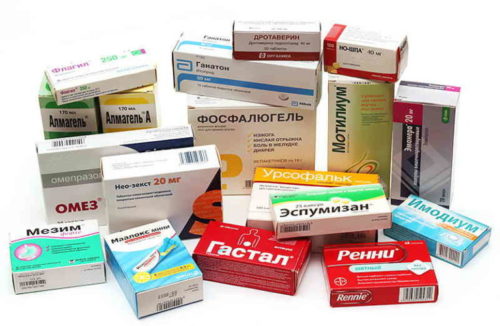
Лечение панкреатита таблетками при беременности зависит от формы панкреатита и сопутствующих патологий.
Медикаментозная терапия:
- спазмолотики — Дротаверин, Новокаин; Папаверин;
- ингибиторы протонной помпы — Омез, Рабимак;
- антиферметные лекарства — Гордокс, Пантрипин.
- ферменты (назначают вне обострения) — Мезим, Панкреатин.
Важно! Режим дозирования и длительность приема любых препаратов от панкреатина подбирает только врач.
При образовании кист в поджелудочной проводят их хирургическое удаление. В период беременности операцию не проводят и откладывают вмешательство на послеродовой период.
Особых показаний к кесареву сечению при панкреатите у беременных женщин нет. Удовлетворительное состояние будущей роженицы позволяет малышу появится на свет естественным путем.
Панкреатит у беременных: диета
Рацион расширяют постепенно, добавляя легкие блюда с преобладанием белков и углеводов. При беременность диета при панкреатите предполагает:
- Шестиразовое питание маленькими порциями.
- Отказ от жирных и острых блюд.
- Увеличение продуктов с повышенным содержанием белков.
- Дополнительный прием поливитаминов.
- Ограничение сладких блюд.
- Употребление пищи и жидкости только в теплом виде.
- Приготовление продуктов щадящим методом (варка, запекание, тушение).
Питание при панкреатите проходит по диете №5.
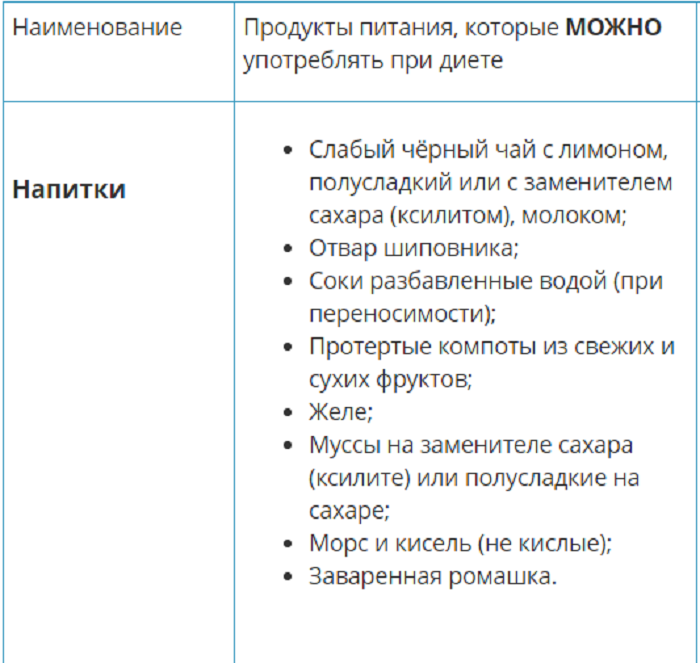
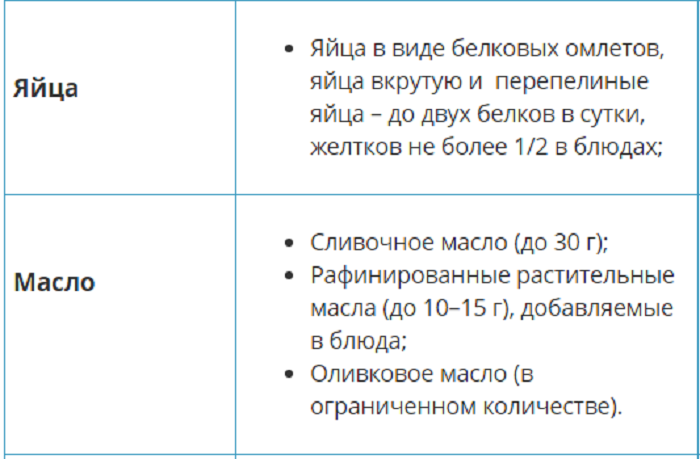
Список разрешенных продуктов:











Панкреатит при беременности — осложнения
Панкреатит без лечения может вызывать необратимые изменения в поджелудочной железе и негативно влиять на общее здоровье женщины.
К числу вероятных осложнений относятся:
- Запоры, сменяющиеся диареей.
- Отвращение к пище.
- Тромбоз селезеночной вены.
- Сахарный диабет.
- Гепатоз.
- Кистозные новообразования в органе.
- Абсцесс поджелудочной железы.
- Усугубление токсикоза.
- Стремительное похудение до 7 кг в месяц.
На заметку! Во втором триместре панкреатит не оказывает никакого влияния на развитие малыша, поэтому не так опасен, как в 1 триместре.
Панкреатит при беременности — отзывы
Анна: «У меня панкреатит появился еще до беременности в результате камня в желчном пузыре. Врач сразу настроил на строгое соблюдение диеты во время беременности. Поначалу досаждала сильная тошнота, но может это и сама беременность вызвала. Если не нарушала диету, болей и рвоты не было. Правда, пару раз не удержалась и наелась жареной картошки, врач долго ругал. В общем, особых осложнений не было, родила вполне здорового малыша. Зря только страшилок в интернете начиталась и переживала всю беременность.»
Наталья: «Где-то на 14 неделе беременности попала в больницу с пищевым отравлением, но в итоге поставили панкреатит. Меня жутко тошнило и сильно болел желудок, чуть в обморок не падала. Две недели капельниц и строжайшей диеты. Сейчас чувствую себя хорошо, аппетит восстановился. Приходится пить ферменты и следить за режимом питания. Болезнь, конечно же, неприятная и омрачает беременность, но жить можно. Теперь пью витамины и стараюсь не нарушать диету.»
Видео: Панкреатит при беременности: что делать?
Источник