Глюкоза в капельнице и поджелудочная железа
Среди методов лечения и профилактики особое место наряду с приемом медикаментозных препаратов, соблюдением диеты и отказом от вредных привычек занимают капельницы. Панкреатит ( воспалительный процесс в поджелудочной железе) относится к весьма коварным заболеваниям. В первую очередь после постановки диагноза рекомендуют ставить капельницы с обезболивающим эффектом, так как острый приступ воспалительного процесса сопровождается невероятной болью. В дальнейшем назначают также противовоспалите льные и поддерживающие растворы.
Капельница при панкреатите: зачем ее ставить?
Капельницы представляют собой медленное покапельное введение лекарственного средства, отчего собственно и происходит их название. Среди важнейших достоинств способа то, что препарат таким образом минует желудочно-кишечн ый тракт и попадает моментально к цели назначения. Внутривенный ввод – обязательная часть лечения панкреатита, без которой невозможно снятие воспаления.
Капельница при панкреатите, состав которой подбирается индивидуально, выполняет несколько функций. Раздраженная поджелудочная при обострении резко негативно реагирует на любую пищу и даже глоток воды. При спасительном голодании, которое длится несколько суток, растворы для капельниц заменяют еду и жидкость, не допуская обезвоживания организма. Также орган после перенесенного приступа нуждается в отдыхе. Капельница позволяет железе на время уйти в «спящий» режим, сократив интенсивную выработку ферментов и снимая интоксикацию.
Какие капельницы ставят при панкреатите?
Сердечно-сосудис тая система организма, как отмечают врачи, может быть серьезно травмирована, если человек испытывает болевой шок. Столь резкая боль свойственна острому приступу панкреатической болезни. Поэтому сначала действия доктора всецело направлены на купирование неприятнейших ощущений. После того, как поставлен диагноз, приступают к постановке капельниц, обладающих обезболивающим эффектом – Кеторол, Но-шпа, Баралгин и пр.
Важно знать, что при острой стадии воспалительного процесса нельзя заглушать боль препаратами данной направленности в таблетках, так как это в принципе может быть бесполезным, а к тому же смажет клиническую картину. Это может внести путаницу в симптоматику и диагностику.
Предотвратить осложнения призваны противовоспалите льные капельницы. Их ставят при стационаре. Дозировка подбирается индивидуально, в зависимости от результатов анализа, возрастных и других особенностей каждого пациента. Как правило, это Ксилол, Контрикал и их аналоги.
Так как лечебное голодание подразумевает отказ от потребления пищи и даже в ряде случае воды, организм как никогда нуждается в глюкозе, капельницы с которой восполняют водный баланс и моносахарид. Глюкоза при панкреатите улучшает жизненный тонус, а добавление физраствора нормализует образовавшийся дефицит жидкости. Это подгруппа капельниц с поддерживающей функцией.
Лечение панкреатической болезни
Для лечения железы врачом назначается целый комплекс мер.
Холод, голод и покой – классический вариант развития событий. На первых порах именно посредством капельниц происходит энергетическое насыщение больных. Допустимы несколько стаканов воды/разбавленно го компота. Через три-пять суток начинают постепенный ввод теплой измельченной пищи с бульоном.
При осложненном течении заболевания могут прибегать к:
Промыванию брюшной полости и желудка.
Удалению пораженных участков ткани и слизистых.
При гипоксии и дефиците кислорода надевают пациенту кислородную маску.
При развитии желчекаменной болезни вырезают желчекаменный пузырь.
Назначению антибиотиков широкого спектра действия с целью предотвращения инфицирования.
Группу риска составляют лица, злоупотребляющие алкоголем. Также наиболее подвержены воспалению поджелудочной люди за 50 лет. Однако данный факт не исключает появление панкреатита даже у детей младшего возраста.
Знание ключевых симптомов способствует скорейшему обращению ко врачу, а значит, увеличивает шансы на успешное восстановление:
Тошнота, рвота, расстройства стула.
Икота, одышка, отрыжка.
Повышенное слюноотделение, повышение температуры тела.
Вздутие, метеоризм, запоры, понос.
Сухость и привкус желчи во рту.
Снижение аппетита и массы тела.
Характерный симптом – болевые ощущения опоясывающего характера, отдающие в подреберье. Облегчить ситуацию позволяет поза эмбриона и наклон корпуса вперед.
Ни в коем случае, если вас застал острый панкреатический приступ, не предпринимайте попыток самолечения. Вызывайте скорую помощь. Пока не приехали медики, не разрешается даже пить воду, кушать, принимать лекарственные препараты, прикладывать грелку с горячей водой. А вот лед, напротив, действительно полезен. Можно приложить грелку, наполненную льдом, на верхнюю часть живота.
Даже если вам покажется, что приступ остался позади, не пренебрегайте рекомендациями по поводу госпитализации. Только полноценная диагностика и лабораторные исследования прольют свет на реальную картину вашего самочувствия. Панкреатит – коварен. Если не выяснить и не устранить причину недомоганий, воспаление вернется с новой силой. А потерянное время сыграет злую шутку.
Может показаться, что рвотные позывы и расстройства стула связаны с несвежей пищей, а другие признаки легко списать на начало простуды или переутомление. И лишь квалифицированны й доктор вправду отличит отравление, язву, гастрит, аппендицит или усталость от панкреатита.
Некоторые ошибочно полагают, что капельницы легко ставить в домашних условиях. Если для людей с медицинским образованием и солидным опытом это не проблема, то доверять соседке точно не стоит. В рамках стационара вам окажут профессиональную помощь.
Во многом за благоприятность прогноза в вопросе лечения панкреатита отвечает дисциплинированн ость больного и то, каким будет его образ жизни в дальнейшем. Следуйте рекомендациям врачей и будьте здоровы!
Воспаление поджелудочной железы — болезнь, которую лечат ограниченным набором методов. Капельницы при панкреатите — главный способ лечения серьезного недуга.
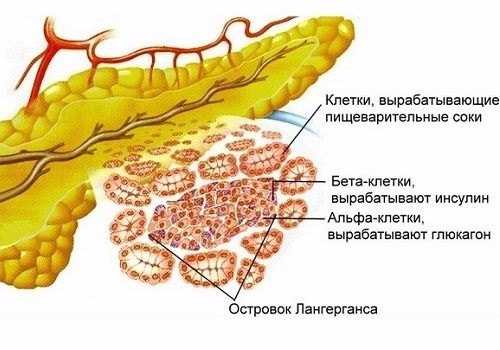
Предназначение поджелудочной железы — вырабатывать вещество, в котором содержатся ферменты, необходимые для переваривания еды в кишечнике. Этот орган вырабатывает также гормоны, среди которых и всем известный инсулин, контролирующий количество глюкозы в крови. Когда проток поджелудочной железы блокируется, все вырабатываемые ею ферменты остаются в ней, что приводит к воспалению и развитию панкреатита острого или хронического.
Причин этой болезни множество, среди наиболее распространенных — желчнокаменная болезнь. В то же время панкреатит могут спровоцировать и другие факторы:
- неправильное питание (частое употребление жирной, жареной и острой пищи, переедание);
- злоупотребление алкоголем;
- применение определенных лекарственных препаратов (например, сульфаниламидов, мочегонных средств);
- ожирение;
- нарушенный обмен веществ;
- наличие в организме глистов;
- инфекционные заболевания (гепатит В и С);
- заболевания кишечника, сосудов, различные воспалительные заболевания;
- травмы и повреждения в области живота.
- Острый. Для него характерны резкие и невыносимые боли в области живота. Осложнения могут проявиться в виде сердечно-сосудистой недостаточности, почечной или дыхательной. А появление инфекции может привести к летальному исходу.
- Хронический. Может развиваться на фоне других заболеваний, возникнуть, как затянувшаяся острая форма болезни из-за неправильного питания. Провоцирует изменения поджелудочной железы, которые ведут к развитию сахарного диабета, заболеваниям кишечника.
Хронический панкреатит может быть первичным, вторичным, сопутствующим и таким, который развивается на фоне другой болезни желудочно-кишечного тракта.
Признаки воспаления поджелудочной железы
Панкреатит может дать о себе знать острыми болями, а может проходить бессимптомно. Основное проявление панкреатита — опоясывающая боль в районе живота, в левом или правом боку, под ребрами. Случается, боль передается в левую лопатку, спину и даже за грудину. Воспаление поджелудочной железы характеризуется и другими признаками:
- сильные боли в области живота;
- рвота;
- тошнота;
- отрыжка;
- сильное слюноотделение;
- вздутие живота;
- сухость;
- привкус во рту желчи;
- постоянная икота;
- частое сердцебиение;
- учащенное дыхание;
- одышка;
- повышенная температура;
- побледнение кожи;
- липкий пот;
- диарея;
- слабый аппетит и резкое похудение.
При подозрении на панкреатит следует как можно скорее вызвать скорую помощь. До приезда врачей нельзя принимать никаких лекарств, даже болеутоляющих средств. Более того, нужно отказаться от любой еды и питья.
Боль можно уменьшить, приняв позу эмбриона и приложив к животу грелку со льдом или замороженные продукты в пакете. Противопоказано прикладывать горячую грелку.
Если боль утихнет, не стоит отказываться от помощи докторов и госпитализации. Отсутствие неприятных ощущений вовсе не означает, что болезнь ушла.
Нужно обязательно пройти обследование и проконсультироваться у врачей, которые назначат соответствующее диагнозу лечение.
Среди методов диагностики применяют обычно УЗИ, рентген, компьютерную томографию, МРТ, гастроскопию, анализ крови, а в случае необходимости — биопсию.
Схемы лечения панкреатита
Лечение панкреатита проводится только в больнице под наблюдением врачей, даже после того, как уходят боли. Заниматься самолечением нельзя ни в коем случае.
В первые дни пациента ожидает голодание и жесткая диета. В этот же период ставят капельницы с лекарствами: обезболивающими, подавляющими работу железы, снимающими спазм, предупреждающими обезвоживание организма. Врачи могут назначить прием антибиотиков. Обязательно обильное питье.
Капельницы при панкреатите бывают 3 видов:
- Обезболивающая. И при остром, и при хроническом панкреатите необходимо как можно скорее снять боль у пациента. Это делается не только для того, чтоб прекратить страдания больного, но и для предупреждения болевого шока и повреждений сердечно-сосудистой системы. Обезболивающие назначаются только после диагностики и только врачами.
- Противовоспалительная. Задача этой капельницы — приостановить работу поджелудочной железы. При помощи определенных лекарств подавляется выработка ферментов. Препараты и их дозы назначаются докторами в зависимости от возраста пациентов, формы и степени тяжести заболевания.
- Поддерживающая. Поскольку лечение в стационаре в первые дни предполагает отсутствие всякой пищи, пациенты голодают. Поэтому им назначают капельницы с глюкозой для возобновления жизненных сил. Чтобы предотвратить обезвоживание организма, ставят капельницы с физраствором.
Капельницы при панкреатите применяют для того, чтоб доставить в организм необходимые лекарства как можно скорее, не тревожа при этом пищеварительную систему. Ведь все необходимые препараты поступают в организм прямо через вену, что позволяет не нагружать желудочно-кишечному тракт. Кроме того, длительная и медленная процедура обеспечивает нужную концентрацию лекарства в крови и минимизирует негативные побочные эффекты.
Использование таблеток допускается только при хронических формах заболевания, в то время как при остром панкреатите требуется исключительно применение капельниц.
В качестве неотъемлемой части лечения специалистами назначается голодание, последующая диета и полный покой пациента. Бывают случаи, когда проводят и дополнительные процедуры:
- промывают желудок;
- промывают брюшную полость;
- удаляют поврежденные ткани с поджелудочной железы;
- удаляют желчный пузырь;
- подают кислород в случае гипоксии и нехватки дыхания;
- назначают антибактериальную терапию;
- лечат сопутствующие болезни.
Бывает, что лечение панкреатита может длиться несколько месяцев. Цель затяжной терапии — предотвращение возможного сахарного диабета и приступов панкреатита. Обычно с такими случаями сталкиваются пожилые больные и те, кто злоупотреблял алкоголем.
Диета при острой и хронической формах панкреатита
И при остром, и при хроническом панкреатите важной составляющей лечения является строгая диета. Она заключается в отказе пациента от жирной, острой, жареной и копченой пищи, маринадов и крепких бульонов. Важно уменьшить количество потребляемого сахара и грубой клетчатки. Больному необходимо забыть про газированные напитки, алкоголь и курение. Питаться надо дробно и часто. Пищу следует тщательно пережевывать или измельчать.
В рацион необходимо включать высокое количество белков, что может быть обеспечено приемом нежирного мяса, рыбы и таких молочных продуктов, как нежирный сыр и творог. Жиры и углеводы употребляют в ограниченных количествах. Так, суточная норма жиров не должна превышать 80 г.
Предпочтение следует отдавать натуральным продуктам, которые быстро перевариваются и легко усваиваются. Не стоит забывать и о простой воде. Регулярное употребление в пищу полезных продуктов поможет сохранить здоровье поджелудочной железы.
Профилактика панкреатита
Для того чтобы обезопасить себя от воспаления поджелудочной железы, необходимо прежде всего вести здоровый образ жизни. Важно ограничивать себя в приеме жирной, жареной и острой пищи. Не стоит переедать, злоупотреблять алкогольными напитками и табачными изделиями.
Необходимо также оградить себя от стрессов, выстроить комфортный для организма режим дня в целом и режим питания особенно. Не менее важно следить за состоянием здоровья, вовремя лечить возникающие заболевания, особенно те, которые имеют прямое воздействие на поджелудочную железу.
Воспаление поджелудочной железы может практически у каждого. И болезнь эта лечится несколькими методами.
Воспаление провоцирует возникновения панкреатита.
Воспалительный процесс, развивающийся в тканях поджелудочной железы, представляет собой серьезную опасность для здоровья человека и способен привести к летальному исходу.
Для симптомов панкреатита характерно широкое разнообразие.
В процессе прогрессирования недуга человек испытывает:
- острую режущую боль в животе;
- учащенное сердцебиение;
- тошноту;
- головокружение;
- рвоту;
- повышение температуры тела;
- учащение дыхания, которое становится поверхностным.
Не оказание своевременной и адекватной медицинской помощи может привести к развитию серьезных осложнений в организме вплоть до смертельного исхода.
Внезапный приступ панкреатита имеет свое название – острый панкреатит. Все вышеперечисленные симптомы – признаки острого панкреатита.
Существует ряд причин, вызывающих панкреатит:
- Злоупотребление спиртными напитками.
- Употребление вредной пищи.
- Использование некоторых лекарственных препаратов.
- Наличие гельминтоза в организме.
- Развитие ожирения.
- Нарушения в процессах обмена веществ.
- Получение травмы в области расположения поджелудочной железы.
- Развитие инфекционного воспалительного процесса в организме.
- Заболевания желчевыводящих путей.
При обнаружении признаков заболевания следует безотлагательно обратиться за помощью в медицинское учреждение. От быстроты оказания помощи может зависеть не только здоровье больного, но и его жизнь.
Самостоятельно назначать себе диагноз и заниматься самолечением строго запрещено, такой подход к лечению способен привести к непредсказуемым последствиям.
Использование капельниц при панкреатите
Методы для лечения в каждом конкретном случае подбираются строго индивидуально, но само лечение следует проводить в условиях стационара медицинского учреждения под контролем лечащего врача. Человек, обратившийся в больницу должен быть готов, что в первую очередь специалист приписывает капельницы. Назначение их разнообразно – они обезболивают и препятствуют дальнейшему развитию воспалительного процесса в тканях поджелудочной железы.
Чаще всего наиболее ярким симптомом заболевания является наличие сильных острых болевых ощущений. Поэтому, первые капельницы, которые ставятся больному по предписанию врача − обезболивающие. Их назначением является купирование болей и недопущения развития болевого шока у пациента.
Что капают при панкреатите? На этот вопрос может ответить только лечащий врач, так как каждый случай болезни индивидуален и выбор препаратов для лечения может осуществляться исключительно врачом, проводящим терапевтические действия. Дело в том, что любое применяемое в процессе лечения средство может оказывать на организм побочное действие. Для минимизации этого эффекта самостоятельное назначение препаратов запрещено.
В состав капельниц входит Новокаин, Но-шпа и некоторые другие препараты, обладающие обезболивающим эффектом. При возникновении и развитии болевых симптомов оказывается серьезное негативное влияние на работу сердечно-сосудистой системы, поэтому применение обезболивающих капельниц позволяет снять риск нанесения вреда работе сердца и сосудов.
Капельницы начинают использовать только после постановки предварительного диагноза, поэтому любые препараты самостоятельно, до осмотра специалиста, принимать не рекомендуется. Прием препаратов может помешать определить верный диагноз, что затруднит выбор правильной методики лечения.
После постановки точного диагноза и выбора методики проведения терапии к обезболивающим препаратам в капельницах, добавляют лекарственные средства, позволяющие снизить степень воспаления тканей поджелудочной.
Следует заметить, что чем раньше выявляется наличие заболевания и чем быстрее начинает применяться комплексное лечение, тем быстрее человек сможет полноценно жить, и тем меньше вреда организму нанесет воспаление в железе.
Развитие воспалительного процесса в поджелудочной железе негативным образом сказывается на функционировании почек, печени и сердца.
Лечение при помощи постановки капельниц с лекарственными средствами применяется только в условиях стационара.
Если у человека выявлено обострение острой формы панкреатита, то медикаменты, назначаемые при проведении лечения должны жестко купировать все симптомы характерные для острой формы, в отличие от ситуации, складывающейся в случае наличия у больного хронической формы недуга.
При обострении хронической формы используются лекарственные средства, обладающие плавным воздействием на организм пациента.
Источник
Капельница глюкоза с новокаином при панкреатите
Панкреатит, представляющий собой воспаление поджелудочной железы, считается одним из самых коварных и опасных заболеваний. Некоторое время он может протекать бессимптомно, но затем обязательно дает о себе знать сильными болями в животе, тошнотой, рвотой, тахикардией и повышением температуры. Различают острую и хроническую формы болезни. Если в «дремлющем» состоянии недуг в особых медикаментах (тем более вводимых внутривенно) не нуждается, то во время приступа капельницы при панкреатите – это неотъемлемая часть терапии, которая назначается сразу.
Для чего нужны капельницы
У них имеется много разнообразных преимуществ. Внутривенное введение лекарственных средств способствует гарантированному положительному результату, при этом действие препарата наступает мгновенно. Капельницы при данном недуге – основная составляющая терапии, без них воспаление снять не получится.
Лечить панкреатит таблетками разрешается исключительно в хронической стадии патологии. А при обострении больному нельзя даже пить обычную воду, потому что она раздражает воспаленную поджелудочную.
Помимо всего прочего капельницы дают железе отдохнуть, выводя из организма выработавшиеся ферменты. Большой плюс, что концентрация препаратов сохраняется в организме больного дольше, чем от лекарственных средств, принятых оральным способом.
Преимущества капельниц
В острый период панкреатита, когда поджелудочная железа сильно воспалена и практически не может выполнять свои функции, состояние больного является крайне неудовлетворительным. Его тошнит, рвет, нарушается работа сердца, подскакивает температура тела, боль принимает невыносимый характер. Оставаться с подобными симптомами дома непозволительно. Больному необходима срочная помощь в условиях стационара. И первое, что назначит доктор поступившему пациенту — это капельница.
У этого метода лечения масса преимуществ перед другими. Среди них можно выделить:
- моментальное поступление лекарства в кровь;
- практически мгновенное действие введенного средства;
- капельница не затрагивает ЖКТ, не нарушает покой воспаленной поджелудочной железы;
- прокапанный препарат задерживается в организме дольше, чем принятый другим способом.
О том, какие капельницы ставят при панкреатите, читайте ниже. Все препараты делятся на три основные группы.
Обезболивающие капельницы
Болевой синдром – это наиболее частый симптом воспаления поджелудочной железы. Особенно выраженным он бывает на начальной стадии болезни. Интенсивность порой достигает таких размеров, что пациент испытывает болевой шок. А это чревато нарушениями работы сердечно-сосудистой системы.
Но как только диагноз установлен, пациенту в обязательном порядке назначают обезболивающие капельницы. Как правило, в их состав входят «Баралгин», «Но-шпа» или «Кеторол». Вливание данных препаратов в кровь быстро облегчит страдания больного, предотвратит возможные осложнения.
Противовоспалительные капельницы
Панкреатит характеризуется повышенным выделением ферментов, необходимых для переваривания пищи, и затрудненным их выведением из поджелудочной. Под воздействием сока железа воспаляется, начинают отмирать ее ткани. Поэтому помимо снятия болевого синдрома, одной из первоочередных задач при обострении панкреатита является торможение выработки ферментов. И эту функцию выполняют противовоспалительные капельницы.
Пациентам вводят, как правило, «Ксилол», «Контрикал» или их аналоги. Доза назначенных препаратов зависит от общего состояния организма, возраста больного и степени выраженности панкреатита. Тем, кто столкнулся с ним впервые, обычно вводят более агрессивные медикаменты, чем тем, кто поступает уже с рецидивами.
Если вовремя не снять воспаление поджелудочной железы, пострадать может не только этот орган, но и другие. В частности, сердце и почки. Поэтому капельницы данного действия назначаются сразу же после диагностирования приступа панкреатита.
Поддерживающие капельницы
Как известно, одним из методов лечения воспаления поджелудочной является голодание. В период обострения часто применяется сухой его вид, когда исключается любая пища, даже вода. Это необходимо в целях максимальной разгрузки железы, которая нуждается в полном покое.
Сухое голодание может длиться несколько суток, и в этот период организм пациента поддерживается специальными капельницами. Без питания и жидкости на такой долгий срок оставлять его нельзя. Больным вводят внутривенно глюкозу, а также физраствор, которые предотвращают обезвоживание и энергетическое истощение организма.
Поставить любую капельницу – не проблема и в домашних условиях. С этим справится даже не очень сведущий в медицине человек. Но при обострении панкреатита (как и холецистита) лечиться рекомендуется в условиях стационара, где есть необходимая аппаратура, которая позволит фиксировать малейшие изменения показателей, и где пациент пребывает под постоянным наблюдением специалистов.
Посредством обезболивающей, противовоспалительной и поддерживающей капельниц будут купированы симптомы и «ликвидировано пламя». Когда поджелудочная железа успокоится и начнет более-менее нормально функционировать, стационар можно покинуть и продолжить лечение дома, строго придерживаясь диеты и всех назначений доктора.
Панкреатит относится к очень коварным болезням, ведь от работы поджелудочной зависит переваривание пищи, а это влияет на самочувствие пациентов. По этой причине разумнее употреблять хорошо усваиваемую, натуральную пищу. Алкоголь, а также табак лучше исключить или минимизировать их употребление, также нужно отказаться от фаст-фуда, газированных напитков, колбас, разнообразных копченостей.
Питаться лучше маленькими порциями, чаще пить обычную воду. Она помогает нормализовать обмен веществ в организме и предотвратить патологии ЖКТ.
лечащего врача. Копирование материалов разрешено только с указанием активной ссылки на первоисточник.
10-летняя выживаемость при алкогольном более 80%, если пациент прекращает употреблять алкоголь, и менее 40%, если продолжает пить.
Смертность — 50% при 20-25-летнем сроке заболевания. Хуже протекают кистозный, гнперпластический и фиброзно-склеротический варианты хронического панкреатита.
Лечение хронического панкреатита
Принципиально можно разграничить лечение пациента при обострении хронического панкреатита и лечение в межприступный период (период ремиссии). При обострении основные направления лечения включают борьбу с болью и осложнениями, в ремиссию — проводится заместительная терапия.
Основные направления борьбы с болью:
• Снижение секреции поджелудочной железы;
• Снижение спазмов в выводящей системе.
Снижение секреции поджелудочной железы
Голодание является наиболее простым мероприятием по снижению секреции поджелудочной железы. Чем сильнее обострение (боль), тем длительнее период голодания. Больной переводится на парентеральное питание. Пероральное питание разрешается с 3-7 дня, когда уменьшаются боль и резистентность живота, восстанавливается перистальтика кишечника и появляется чувство голода. Назначается дробное частое питание (каждые 3 часа), с ограничением жиров (менее 60 г/сутки). Затем больной постепенно расширяет диету (см. далее).
Холод. Местное применение холода на область проекции поджелудочной железы незначительно снижает секрецию поджелудочной железы. Только простота и дешевизна метода объясняет сохранение его популярности.
Соматостатин (октреотид, Сандостатин) является современным эффективным средством, позволяющим резко снизить секреторную активность поджелудочной железы. Препарат уменьшает стимулированную секрецию поджелудочной железы путем прямого воздействия на эндокринную ткань и уменьшения высвобождения секретина и панкреозимина. Соматостатин вводится подкожно по 100 мкг 3 р/д первые пять дней, лечение можно продолжить и далее.
Кислотоснижающие препараты. Их эффективность связана с тем, что соляная кислота желудка при взаимодействии с 1-клетками 12-перстной кишки стимулирует выработку последними ХЦК-ПЗ. Используются блокаторы Н2-гистаминовых рецепторов и блокаторы ионной помпы (в/в ранитидин 150 мг каждые 8 часов, или фамотидин 20 мг каждые 20 часов, или омепразол 40 мг на 100 мл физраствора или 5% глюкозы каждые 12 часов). В последующем рекомендован переход на пероральный прием препаратов (ранитидин 150 мг 2 раза вдень, или фамотидин 20 мг 2 раза в день, или омепразол 20 мг 2 раза в день — до 2-3 недель).
Ферментные препараты. Считается, что данные препараты уменьшают выработку секрета поджелудочной железы по типу «обратной связи», взаимодействуя с рецепторами 12-перстной кишки. Для этого на 2-5 день лечения, при стихании обострения и при переходе на пероральное питание, назначаются ферментные препараты («простые» препараты панкреатина, без кислотоустойчивого покрытия — Мезим-форте, панкреатин и т.д.), под прикрытием антисекреторных препаратов (см. выше). Основными действующими ферментами являются протеазы (трипсин). При обострении хронического панкреатита категорически запрещается принимать ферментные препараты, содержащие компоненты желчи (такие, как Фестал, Дигестал, Энзистал).
Неспецифическое обезболивание и спазмолитическая терапия
• При интенсивных болях применяются наркотические анальгетики. Обычно используется промедол (1 % раствор — 1-2 мл п/к, в/м, осторожно — в/в). Традиционно для лечения хронического панкреатита не рекомендуется использование морфина (опасность спазма сфинктера Одди).
Ниже указаны основные препараты (и их комбинации), также используемые для купирования боли при хроническом панкреатите:
• Новокаин 0, 5% 50 мл (или 100 мл 0,25% раствора) в/в.
• Атропин 0,1% 1 мл 2-3 р/д п/к; можно использовать внутрь по 8-10 капель 3 р/д.
• Эуфиллин 2,4% 10 мл на 10 мл физ-ра в/в (уменьшение спазмирования сфинктера Одди).
• Нитровазодилятаторы (амилнитрит, нитроглицерин, Моночинкве) также снижают спазм сфинктера Одди.
• В отечественной медицине широкую популярность приобрели так называемые «смеси», или «литические коктейли». Следует указать, что в западной медицине подобный подход имеет ограниченное применение, так как целесообразность и эффективность комбинации лекарств в основном отражают эмпирический подход, являются проявлением полипрагмазии и не исследованы в рамках доказательной медицины. Ниже указаны некоторые лекарственные «коктейли»:
1) Новокаин 0,25% — 100 мл, атропина сульфат 0,1% — 2мл, контрикал 30 000-40 000 ЕД, эуфиллин 2,4% 10 мл, аскорбиновая кислота 5% — 6 мл, вит. В6 5% — 2 мл, кокарбоксилаза 100 мг на растворе натрия хлорида (0,9 %-400 мл) внутривенно капельно.
2) Папаверин 2% -2-4мл, баралгин 5 мл, димедрол 1% -1-2 мл, магния сульфат 25% — 5 мл, аскорбиновая кислота 5% — 5 мл, новокаин 0,5% — 20-50 мл на растворе натрия хлорида (0,9 % 400 мл) внутривенно капельно.
• Дополнительными мерами по уменьшению болей являются абсолютный отказ от алкоголя, прием амитриптилина (или других антидепрессантов), даларгина (5-6 мг/сут), чрезкожная электростимуляция нервов, интраплевральная аналгезия, блокада чревного сплетения стероидами или алкоголем (эффект последнего метода сохраняется до нескольких месяцев). Перспективным представляется применение антагонистов холецистокинина-панкреозимина (локсиглумид). В некоторых случаях используются оперативные методы или малоинвазивные вмешательства под УЗ-контролем.
При наличии мучительных болей в области солнечного сплетения обычно подозревается присоединение солярита. Для лечения солярита возможно применение ганглерона (1,5% — 1-2 мл), бензогексония (2% — 1-1,5 мл), в последующем — кватерона 20 мг 3 р/д (после приема медикаментов пациенту рекомендуется находиться 2 часа в горизонтальном положении во избежание ортостатической гипотонии).
Подавление активности антиферментных препаратов. В отечественной медицине при обострениях хронического панкреатита (как и при остром панкреатите) широко используются так называемые «ингибиторы протеолитических ферментов», к которым относят производные апротинина (гордокс, трасилол, контрикал). Необходимо отметить, что в раде стран (например, в США) эти препараты исключены из стандартов лечения панкреатита в связи с их неэффективностью. Тем не менее, во многих отечественных руководствах по лечению панкреатита рекомендуется применение препаратов апротинина: контрикал (20-40 тыс. ЕД в/в), трасилола (50-100 тыс. ЕД в/в), гордокса (50-100 тыс. ЕД в/в) 1-2 р/день.
С этой же целью применяются химические ингибиторы трипсина: метилурацил (0,5 г) или пентоксил (0,2 г) — 4 раза в день в течение 3-4 нед. Более эффективна эпсилон-аминокапроновая кислота (5% раствор — 100-200 мл), которая вводится внутривенно капельно, на курс 10-12 вливаний, или принимается внутрь по 1г 4 раза в день. Аминокапроновая кислота является ингибитором плазмина и тормозит переход трипсиногена и химотрипсиногена в трипсин и химотрипсин. Антикининовой активностью обладает продектин (пармидин) — по 0,25-0,5 г 3 раза в день, курс 1-2 мес. Перитол в дозе 4 мг внутрь 3 раза в день снижает уровень гистамина и серотонина, а также трипсина и амилазы в крови, устраняет тошноту и рвоту и тем самым способствует купированию болевого приступа. В тяжелых случаях используются цитостатики (5-фторурацил) в/в по 15 мг/кг веса в 5% растворе глюкозы через день, до 3-5 инфузий.
Для уменьшения «синдрома уклонения ферментов» в острую фазу больные подлежат внутривенному введению до 2-4 л жидкости (физраствор, 5-10% глюкоза, полиглюкин, гемодез).
С целью купирования тошноты и рвоты используются прокинетики (в острую фазу — церукал парентерально, или сублингвальная форма Мотилиума; при стихании обострения — пероральный прием прокинетиков).
Вопрос о целесообразности антибиотикотерапии (в т.ч. с профилактической целью) не решен. Некоторыми авторами предлагается, при активности процесса, наличии высокой температуры, интоксикации в течении 7-10 дней назначать парентерально антибиотики (полусинтетические пенициллины, цефалоспорины, аминогликозиды, фторхинолоны, карбенициллины).
Лечение в период ремиссии
В межприступный период особое значение приобретает диета. Пациенту следует разъяснить, что каждое обострение хронического панкреатита ведет к необратимым изменениям поджелудочной железы, и именно соблюдение диеты — важнейшее мероприятие по предупреждению обострений.
Диета. Больным показан абсолютный отказ от алкоголя. Питание больного должно быть дробным, 5-6-разовым, но небольшими порциями. Исключают маринады, жареную, жирную и острую пищу, крепкие бульоны, обладающие значительным стимулирующим действием на поджелудочную железу. Не рекомендуются газированные напитки, крепкий чай, кофе. Диета должна содержать повышенное количество белков (стол №5) в виде нежирных сортов мяса, рыбы, свежего нежирного творога, неострого сыра. Содержание жиров в пищевом рационе умеренно ограничивают (до 80-70 г в сутки) в основном за счет свиного, бараньего жира. При значительной стеаторее содержание жиров в пищевом рационе еще более уменьшают (до 50 г). Ограничивают углероды, особенно моно- и дисахариды; при развитии сахарного диабета, последние полностью исключают. Пищу дают в теплом виде.
Важную роль в период ремиссии имеет заместительная ферментная терапия.
Критерии необходимости заместительной терапии:
• тесты, подтверждающие внешнесекреторную недостаточность поджелудочной железы.
С заместительной целью используют ферментные препараты без желчных кислот с расчетом суточной дозы по липазе (не менее 30 000 ЕД липазы в сутки; при необходимости доза увеличивается до 30 000 ЕД липазы на каждый прием пищи). Предпочтение придается микрокапсулированным препаратам с кишечно-растворимым кислотоустойчивым покрытием (Мезим-форте 10000; Креон; Панцитрат 10000; Пангрол и т.д.). При использовании «классических» препаратов необходимо употребление их в достаточной дозе во время каждого приема пищи (например, по 3-4 таб. Мезим-форте 3 раза в день). При отсутствии кислотоустойчивого покрытия необходимо одновременное использование кислото-снижающих препаратов (ранитидин, омепразол).
Критерий адекватности дозы ферментов: увеличение массы тела, стул менее 3 р/д, уменьшение метеоризма.
Лечение панкреатогенного сахарного диабета проводится по стандартным методикам.
Показания к оперативному лечению:
• осложнения (ЖКБ, кисты, перитонит, аррозивное кровотечение, свищи, сепсис, хроническая дуоденальная непроходимость, абсцесс, кровотечения);
• подозрения на рак.
Основные операции: частичная резекция поджелудочной железы, дренирующие операции (на системе протоков — панкреатоеюностомия, билиодигестивные анастомозы). Установка стентов. При некупируемых болях и нормальном диаметре холедоха может быть применено пересечение нервных стволов при торакоскопии.
Физиолечение: электрофорез с 5% раствором магнезии или с 5-10% раствором новокаина; диадинамические токи; СМТ-терапия; УЗ-терапия.
Источник