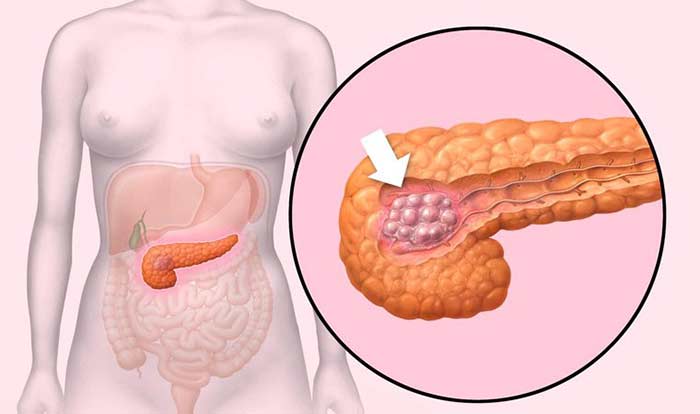
Начальная стадия поджелудочной железы
Панкреатит – воспалительное заболевание, вызванное активацией ферментов поджелудочной железы. За последние 3 десятка лет заболеваемость возросла более чем в 2 раза. У женщин основной причиной является желчнокаменная болезнь (20%). У мужчин – алкоголизм и неправильное питание (70%).
Классификация стадий
Заболевание классифицируется разными авторами по разным признакам. По тяжести эндогенного токсикоза делится на 4 степени – легкую, средней тяжести, тяжелую и крайне тяжелую.
Выделяется 4 стадии острого панкреатита: отек поджелудочной железы, геморрагическую стадию, панкреонекроз, холецистопанкреатит. По классификации Филина выделяется 4 фазы заболевания разной продолжительности:
- ферментативная длится 3 -5 дней;
- реактивная 6 -14 дней;
- секвестрации от 15 дней;
- исхода болезни – от 6 месяцев.
По Толстому А.Д. за основу классификации стадий панкреатита взят объем некроза поджелудочной железы:
- отечный или интерстициальный панкреатит – легкое течение;
- мелкоочаговый жировой некроз железы – средняя тяжесть болезни;
- крупноочаговый распространенный некроз с геморрагическим синдромом – тяжелое течение заболевания;
- тотальный и субтотальный панкреонекроз – высокая смертность.
Острый панкреатит
В основе заболевания лежит самопереваривание поджелудочной железы, вызванное высокой активностью ферментов липазы и фосфолипазы. Воспаление связано с нарушением оттока секрета и повышения давления в протоках поджелудочной железы. Чем раньше начато лечение, тем благоприятнее будет исход. Клинические признаки начальной стадии панкреатита зависят от обширности патологического очага, степени активности ферментов.
Ранняя стадия заболевания называется отечной. Поджелудочная железа увеличена в размерах, отечна. В тканях еще нет глубокого панкреонекроза, но уже появляется клеточный некроз. Симптомы в острой стадии панкреатита проявляются болью:
- правого подреберья;
- левого подреберья;
- эпигастральной области;
- чаще носят опоясывающий характер.
При тяжелом течении заболевания боль бывает настолько сильной, что больные могут терять сознание. Чтобы уменьшить болевые ощущения стараются прижать ноги к животу. Появляется повторная неукротимая рвота, не приносящая облегчения. После опорожнения желудка от остатков пищи отходит слизь, иногда с примесью крови и желчи. Кожные покровы, видимые слизистые оболочки бледнеют, возможен цианоз (синюшность кожи и слизистых). Первое время артериальное давление повышено, затем понижается, развивается тахикардия.
На ранней стадии панкреатита живот вздут. При пальпации появляется болезненность в области желудка, по ходу поджелудочной железы. Мышцы брюшины напряжены. При аускультации заметно ослабление перистальтики. В половине случаев отмечается симптом Мейо-Робсона – боль в месте проекции поджелудочной железы (левый реберно-диафрагмальный угол). Меняется картина крови.Характерен лейкоцитоз со сдвигом формулы влево. Кровь сгущается. Через 2 часа от начала болезни в крови повышается содержание амилазы, в моче – диастазы.
4 стадия заболевания
При панкреатите поджелудочной железы 4 стадии воспалительный процесс выходит за пределы капсулы и распространяется на другие органы и ткани. Состояние больного крайне тяжелое. Появляются осложнения, требующие экстренного лечения:
- плевролегочные – плеврит, дыхательная недостаточность, ателектазы легких;
- сердечнососудистой системы;
- развивается печеночная недостаточность, токсический гепатит;
- в кишечнике появляются свищи, открывается кровотечение;
- в некротических очагах забрюшинной области появляются абсцессы, развивается перитонит;
- появляется почечная недостаточность.
Выход ферментов сопровождается некрозом сальников. Попадание в кровоток панкреатического сока вызывает резкое падение артериального давления вплоть до коллапса.
Панкретонекроз
Панкреонекроз или деструктивный панкреатит сопровождается очаговым, частичным или обширным омертвением тканей органа. Функциональные клетки отмирают и замещаются неактивными клетками соединительной ткани или солями кальция. Распад тканей сопровождается интоксикацией. На месте очагов некроза могут образовываться кисты или абсцессы. По характеру поражения различают панкреонекроз:
- жировой – развивается при воздействии липолитических ферментов, разлагающих жиры;
- геморрагический – вызван воздействием протеолитических ферментов (протеазы), участвующих в переваривании белков;
- комбинированный – сочетает разные формы панкреонекроза.
Основным признаком обострения стадии панкреонекроза является опоясывающая боль, отдающая в спину, правый бок. Просачивание части экссудата в брюшную полость вызывает напряжение брюшной стенки. Поджелудочная железа обычно не пальпируется. Давление понижено, живот вздут, что является проявлением пареза или частичной кишечной непроходимости.
Поздним симптомом панкреонекроза является цианоз боковой стенки живота и области пупка, кровь сгущена – результат воздействия кининов на периферические сосуды. Отмечается несоответствие между тяжелым состоянием больного и низкими показателями амилазы, диастазы. Заболевание протекает тяжело, в четверти случаев заканчивается гибелью больных. Инфицированная стадия панкреонекроза (абсцесс) является показанием для хирургического лечения.
Хроническое течение
За последнее время количество больных хроническим панкреатитом увеличилось в 2,5 раза. Для хронической формы заболевания свойственны:
- смена стадий обострения и ремиссии;
- прогрессирующее течение;
- нарушение функции щитовидной железы.
Заболевание обычно развивается на фоне перенесенного панкреонекроза. По тяжести клинического течения выделяют 4 стадии хронического панкреатита – легкую, средней тяжести, тяжелую и крайне тяжелую. По характеру поражения:
- кистозную – сопровождается образование псевдокист;
- индуративную или фиброзно-склеротический панкреатит — постепенно снижается функция железы;
- калькулезную – в ткани железы откладываются соли кальция;
- свищевую – образуются свищи в головке, теле или хвосте железы.
Признаками хронического панкреатита в стадии обострения являются усиливающиеся боли в эпигастральной области, вздутие живота, поносы, сменяющиеся запорами, повышение температуры, желтуха. Улучшение состояния больного и уменьшение или исчезновение неприятных симптомов называется ремиссией. Стадия ремиссии панкреатита неустойчивая. При незначительном нарушении питания начинается обострение. Следование рекомендациям врача, строгое соблюдение диеты увеличивает стадию ремиссии панкреатита на месяцы и даже годы.
Терапия
Лечение острого панкреатита и обострение хронического заболевания стационарное, по показаниям консервативное, хирургическое или комбинированное. Исход болезни во многом зависит от того, насколько рано начато лечение. На живот сразу ложится холод. Делается промывание желудка щелочными растворами. Назначаются:
- строгое голодание — снижается образование ферментов;
- обезболивающие препараты — направлены на ликвидацию болевого шока и улучшение состояния больного;
- спазмолитики — лечение снимает напряжение брюшной стенки и спазм сосудов;
- ингибиторы ферментов — тормозят влияние ферментов, это трасилол, гордокс, аминокапроновая кислота и другие;
- цитостатики — уменьшают воспаление и боли, снижают синтез белков, инактивируют панкреатические ферменты;
- стимуляторы диуреза, плазмофорез, лимфосорбция — снижают интоксикацию.
Задачей консервативного лечения острого и хронического панкреатита является ранняя остановка патологического процесса и увеличение срока ремиссии.
В стадии обострения лечение хронического панкреатита строится с учетом клиники заболевания, локализации патологического очага, состояния протоков, осложнений. Вариантов хирургического лечения несколько:
- внутренние и открытые дренирующие операции;
- панкреодуоденальная резекция — удаление двенадцатиперстной кишки вместе с привратником;
- малоинвазивные эндоскопические органосохраняющие операции;
- частичная резекция органа.
Ближние и отдаленные результаты лечения зависят от своевременной диагностики и ранней терапии заболевания. Подход к консервативному лечению хронического панкреатита такой же, как при остром панкреатите.
При ремиссии необходимо соблюдать щадящую диету № 5а. Питание 5 – 6 разовое, ограничиваются все виды жиров, экстрактивные вещества. Блюда отварные или готовятся на пару. В стадии ремиссии хронического панкреатита рекомендуется принимать ферментативные препараты. Они улучшают пищеварение, продляют время ремиссии.
Источник
Общие сведения
Поджелудочная железа расположена глубоко в брюшной полости, вверху. Эта железа имеет огромное значение в процессе жизнедеятельности человека. Она вырабатывает ферменты, которые принимают непосредственное участие в процессе переваривания белков, углеводов и жиров.
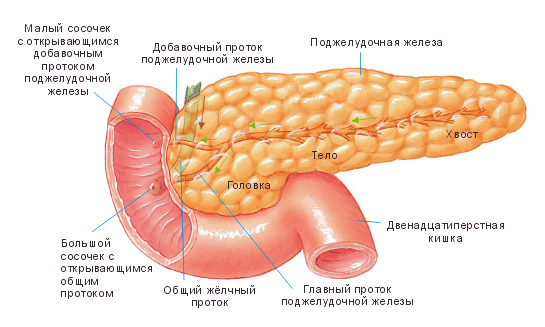
Строение поджелудочной железы
Сначала эти ферменты попадают в общий проток поджелудочной железы, а потом – в двенадцатиперстную кишку. Там и происходит их воздействие на пищу. К тому же именно в поджелудочной железе есть особенные клетки, которые вырабатывают жизненно необходимый гормон инсулин. Гормоны поджелудочной железы, попадая в кровь, осуществляют регуляцию обмена сахара в организме. Если инсулина поджелудочная железа вырабатывает недостаточно, то следствием такого сбоя становиться заболевание сахарным диабетом.
Симптомы заболеваний поджелудочной железы
Симптомы заболевания поджелудочной железы при разных недугах относительно схожи между собой. Прежде всего, при нарушениях функций поджелудочной железы у человека проявляются боли и диспептические расстройства. Болевые ощущения проявляются в животе, в подложечной области. Также боль может отдавать в левое подреберье, в спину или левую лопатку, принимать опоясывающий характер. Иногда боль имеет постоянный характер, в других случаях она проявляется приступами. После того, как человек передает, употребляет много жирной, острой или жареной еды, алкогольные напитки, боль значительно усиливается.
Болевые ощущения уменьшаются после применения холода, в то же время тепло только усиливает боль. Также ослабить боль можно, приняв определенную позу: для этого нужно сесть и согнуться вперед, можно также лечь на бок и притянуть к груди колени.
В процессе прощупывания живота боли могут проявиться в левом подреберье. В качестве диспептических признаков при заболеваниях поджелудочной железы чаще всего проявляется рвота и тошнота. Также возможен понос.
Если функции поджелудочной железы нарушены, у человека может заметно снизиться аппетит, соответственно, происходит снижение веса. Более подробные данные о заболеваниях дают результаты УЗИ, компьютерной томографии, ряда рентгеновских исследований.
Воспаление поджелудочной железы
Острый панкреатит
Внезапно проявляющееся у человека воспаление поджелудочной железы называют острым панкреатитом. Основными причинами такого недуга чаще всего является злоупотребление алкогольными напитками, болезни двенадцатиперстной кишки и желчного пузыря. В связи с указанными причинами нарушается процесс оттока секрета в протоки поджелудочной железы. Следовательно, в протоках повышается давление. Ферменты поджелудочной железы, которые отличаются высокой активностью, всасываются в ткань поджелудочной железы. Таким образом, происходит своеобразный процесс «самопереваривания» клеток. Очень быстро развивается сильное воспаление поджелудочной железы.
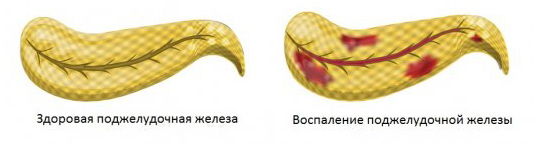
При остром панкреатите часто проявляются диффузные изменения поджелудочной железы. В тканях происходят кровоизлияния, отеки вплоть до возникновения некроза поджелудочной железы. Заболевание практически всегда начинается остро, его главным отличающим признаком является боль в обоих подреберьях, под ложечкой, иногда боль бывает опоясывающей.
Проявления боли очень сильные, и снять такие приступы сложно. Кроме того, приступы сопровождает частая рвота и постоянная тошнота. Общее состояние организма также очень плохое: артериальное давление понижено, пульс учащен. В данном случае в обязательном порядке необходима неотложная помощь. Как правило, пациента госпитализируют.
Хронический панкреатит
Иногда острая форма заболевания переходит в хронический панкреатит.
При хронической форме воспаления поджелудочной железы отмечается длительное течение недуга. Начальные этапы болезни могут выражаться отеками и кровоизлияниями. Далее, при развитии болезни, ткань железы становится меньшей в объеме, и ее замещает соединительная ткань. Причинами развития хронического панкреатита является злоупотребление алкоголем, наличие желчнокаменной болезни, язвенная болезнь и другие недуги двенадцатиперстной кишки. У больных атеросклерозом ввиду нарушений кровообращения в поджелудочной железе также может развиваться хронический панкреатит.
Расположение поджелудочной железы в организме
В начале болезни у человека периоды обострения возникают время от времени, их основной симптом – сильная боль, как при остром панкреатите. Лекарственные препараты снимают боль не всегда. В процессе развития заболевания уменьшается объем ткани железы, и проявляются признаки, которые обусловливает снижение количества ферментов поджелудочной железы. Пища плохо переваривается, у больного постоянно урчит в животе, аппетит снижается, возможны как поносы, так и запоры. Возможно также уменьшение выработки гормонов поджелудочной железы, вследствие чего может значительно повыситься уровень сахара в крови.
Диагностировать хронический панкреатит достаточно сложно, ведь большинство признаков болезни напоминают симптомы целого ряда заболеваний ЖКТ. Самые точные данные о заболевании поджелудочной железы можно получить в процессе исследования путем УЗИ, компьютерной томографии и рентгена протоков поджелудочной железы.
При лечении хронического панкреатита важно проявить достаточное терпение, придерживаться диеты и выполнять все рекомендации специалистов.
Лечение воспаления поджелудочной железы
При лечении поджелудочной железы необходимо параллельно провести соответствующую терапию тех болезней, которые могут стать причиной хронического воспаления поджелудочной железы. Очень важно полностью отказаться от употребления алкоголя. Если в желчном пузыре больного есть камни, их следует удалить.
При обострении болезни либо при острой форме недуга врач, как правило, назначает препараты, которые уменьшают выделение желудочного сока, а также средства ферментного типа, которые не содержат компонентов желчи. Рекомендуется вообще не принимать пищу в первые несколько дней лечения поджелудочной железы. При этом разрешено употребление негазированных щелочных минеральных вод, некрепкого чая.
Если болезнь перешла в более позднюю хроническую стадию, то ферментные средства следует принимать уже более длительный период. Препараты периодически следует менять, а если состояние больного улучшается, то на время в лечении поджелудочной железы можно делать перерыв.
Опухоли поджелудочной железы
Опухоль поджелудочной железы может быть двух видов: рак поджелудочной железы, который в наше время встречается относительно часто, и гормонально-активные опухоли, развивающиеся из специальных клеток. Эти опухоли в больших количествах выделяют гормоны поджелудочной железы.
 Рак поджелудочной железы может проявиться разнообразными симптомами. Признаки болезни могут быть разными, в зависимости от того, где именно – в каком месте железы — опухоль развивается. Так, если возникает рак головки органа, то у человека развивается желтуха из-за того, что общий желчный проток сдавлен. Если рак проявляется в теле или хвосте железы, то у больного стремительно прогрессирует сахарный диабет.
Рак поджелудочной железы может проявиться разнообразными симптомами. Признаки болезни могут быть разными, в зависимости от того, где именно – в каком месте железы — опухоль развивается. Так, если возникает рак головки органа, то у человека развивается желтуха из-за того, что общий желчный проток сдавлен. Если рак проявляется в теле или хвосте железы, то у больного стремительно прогрессирует сахарный диабет.
Чаще всего при раке поджелудочной железы наблюдаются такие же симптомы, как при прогрессирующем развитии хронического панкреатита. К тому же данное злокачественное заболевание часто возникает как следствие длительного воспаления поджелудочной железы. При этом человек чувствует очень сильные боли, значительно теряет в весе, у него снижается аппетит. На сегодняшний день благодаря исследованию с помощью ультразвука опухоль поджелудочной железы определяют на самых ранних стадиях.
Гормонально-активные опухоли бывают как доброкачественного, так и злокачественного характера. Начальными симптомами при таких заболеваниях являются признаки нарушения обменных процессов, при которых в крови появляется слишком большое количество определенного гормона. Именно увеличение содержания гормона в крови и является одним из методов диагностики опухолей такого рода. Также подобную опухоль можно распознать в процессе компьютерной томографии и УЗ-исследования. В данном случае возможно лечение путем хирургической операции, а также применение химиотерапии.
Киста поджелудочной железы
Киста поджелудочной железы – это ограниченная капсула, где скапливается жидкость в виде полостей. Киста может располагаться и непосредственно в железе, и в тканях около нее. Такой недуг с одинаковой частотой встречается и у мужчин, и у женщин в разном возрасте. Принято различать два вида кист: врожденные и приобретенные. В свою очередь, приобретенные кисты выделяют следующие: ретенционные, дегенерационные, пролиферационные, паразитарные.
Кроме того, иногда больному ставят диагноз «ложная киста». Это образование проявляется вследствие развития острого панкреатита либо некроза поджелудочной железы, который образовался вследствие травм. В полости ложной кисты, как правило, находится жидкость и некротические ткани. Ложная киста поджелудочной железы может располагаться в любой ее части и разрастаться до большого размера: иногда в кисте находится около 1-2 литров содержимого.
Если киста поджелудочной железы имеет небольшой размер, то у больного симптомы могут вообще не проявляться. Явные признаки болезни возникают тогда, когда киста разрастается до особенно больших размеров и сдавливает либо смещает органы, которые расположены рядом. При наличии в организме большой кисты у человека могут возникать боли вверху живота, похудание, периодические скачки температуры тела, диспепсические явления. Боль может быть как постоянной, так и приступообразной. Лечение кисты в данном случае производится хирургическим путем, при этом выбор методики зависит от размера и расположения образования в поджелудочной железе.
Камни поджелудочной железы
Камни в поджелудочной железе формируются сравнительно редко. Появление камней в протоках железы либо диффузное отложение солей в паренхиме железы может проявиться как самостоятельный недуг, либо как следствие раньше перенесенных заболеваний поджелудочной железы. Если рассматривать химический состав камней в поджелудочной железе, то чаще всего образуются они из карбонатов кальция и фосфора. Камни из солей магния, кремния и алюминия возникают реже. Они могут иметь разную величину, быть множественными, и возникать по одному. Камни чаще всего находятся в головке железы, реже — в других частях.
 До сегодняшнего дня до конца не ясны причины возникновения камней, но предполагается, что камни возникают вследствие нарушения фосфорно-кальциевого обмена в организме. Предрасполагают к появлению камней в поджелудочной железе застой панкреатического сока в поджелудочной железе и воспаления, которые возникают вследствие вторичной инфекции.
До сегодняшнего дня до конца не ясны причины возникновения камней, но предполагается, что камни возникают вследствие нарушения фосфорно-кальциевого обмена в организме. Предрасполагают к появлению камней в поджелудочной железе застой панкреатического сока в поджелудочной железе и воспаления, которые возникают вследствие вторичной инфекции.
Не всегда проявляются выраженные симптомы данного недуга. Часто камни выявляют случайно по результатам рентгеновского исследования. При выраженных симптомах больной чувствует постоянную сильную боль вверху живота, отдающую в спину. Случается, что боль периодически переходит в приступообразную форму. Болевые ощущения становятся более выраженными спустя несколько часов после приема пищи.
Если заболевание прогрессирует, то у больного чередуются запоры и поносы, снижается аппетит. Если происходит миграция камней в общий желчный проток из главного панкреатического протока, у пациента может проявиться механическая желтуха.
Для постановки диагноза врач руководствуется результатами опроса и осмотра больного, а также данными рентгеновских исследований. Способ лечения выбирают в зависимости от того, насколько тяжелым является состояние больного, есть ли осложнения. Если болезнь протекает легко, то достаточно будет назначения лечебного питания, симптоматической и заместительной терапии. Если заболевание имеет тяжелый характер, фиксируются частые приступы, то в данном случае назначают хирургическое лечение.
Диета при заболеваниях поджелудочной железы
При лечении поджелудочной железы очень важно строго придерживаться специальной диеты для поджелудочной железы. Существует набор продуктов, которые рекомендуется употреблять людям с заболеваниями поджелудочной железы. Следует включить в меню белый хлеб, а также черный хлеб вчерашней выпечки.
Диета для поджелудочной железы предполагает регулярное включение в рацион первых блюд – овощных и молочных супов, борщей, щи. На второе при соблюдении подобной диеты можно употреблять нежирную куртину, говядину, мясо кролика, рыбу в отварном виде либо в виде котлет на пару, фрикаделей, рагу. Разрешены овощи во всех видах, за исключением жареных. В диету для поджелудочной железы входит регулярное употребление круп, макарон, молочных продуктов и блюд. От жиров следует воздержаться, допускается сливочное масло в малых количествах и растительное масло. Также допустимо употребление одного яйца в день. В качестве напитков подойдет компот, кисель, слабый чай.
В диете не допускается употребление слишком горячих и холодных блюд, копченостей, рыбных, мясных бульонов, жирных видов рыбы, мяса, пряностей, шоколада, мороженого, кислых яблок, грибов, алкоголя. Важно учесть, что блюда следует готовить на пару либо отварными, нельзя добавлять в них специи.
Профилактика заболеваний поджелудочной железы
Методы профилактики заболеваний поджелудочной железы, прежде всего, заключаются в следовании некоторым важным правилам. Следует всегда помнить, что наиболее негативно на функционирование железы влияет алкоголь, курение, нерегулярные трапезы, слишком жирная пища. Всего этого следует по возможности избегать. Хорошим профилактическим методом является периодическое употребление травяных чаев из черники, крапивы, брусники, одуванчика, шиповника. При малейших проблемах с поджелудочной железой следует отказаться от острой и жареной пищи, слишком жирных блюд, не допускать перекусов «на ходу» и злоупотребления алкоголем.
Следует разнообразить рацион питания и сделать его более здоровым. В идеале принимать пищу нужно дробно, по четыре-пять раз в день, и между трапезами должны быть примерно одинаковые интервалы. Не менее важна умеренность в еде.
Если у человека имеются другие недуги желудочно-кишечного тракта, следует регулярно проходить исследования и консультации у врача.
Источник