Онкология желудка поджелудочной железы
Рак поджелудочной железы – относительно редко возникающее заболевание, но количество больных с этой патологией растет. Злокачественное новообразование исходит из эпителия органа.
Поджелудочная железа (от латинского páncreas – панкреас) находится в брюшной полости, располагается между желудком и позвоночником. Она продуцирует целый ряд гормонов и энзимов, способствующих пищеварению и имеет два структурных элемента:
- Эндокринная часть – скопление панкреатических клеток (островки Лангерганса), вырабатывающих гормоны соматостатин, вазоактивный интестинальный пептид (ВИП), инсулин, полипептид, глюкагон.
- Экзокринная часть – клетки, которые вырабатывают ферменты (энзимы), участвующие в расщеплении жиров при пищеварении.
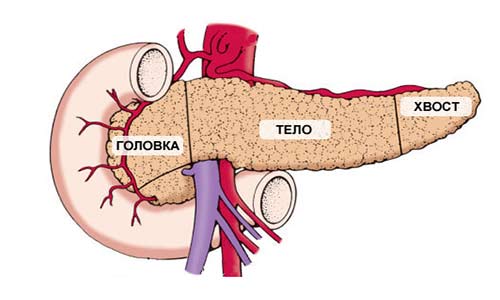
Условно орган делят на составные части – головка, тело и хвост. Головка с одной стороны прилегает к двенадцатиперстной кишке, рядом проходят снабжающие кишечный тракт кровеносные сосуды. Хвост находится около селезенки. Тело по всей длине прилегает к селезеночным сосудам. Анатомическая близость панкреаса и кровеносных сосудов, ее заднее расположение затрудняют диагностику и хирургические операции при заболеваниях органа.
Все опухоли берут свое начало в основном из экзокринной структуры. Полное поражение поджелудочной железы наблюдается в 20 – 25 % случаев, озлокачествление тела органа в 10 %, хвоста – около 5 %. Основная часть заболеваний приходится на головку железы – до 60 %.
Опухоли происходят из поджелудочной железы, желчевыводящих путей, двенадцатиперстной кишки, вывода протоков поджелудочной железы и желчного пузыря в двенадцатиперстную кишку.
Причины развития опухоли
На развитие рака поджелудочной железы влияет окружающая среда и образ жизни. Факторы риска появления опухоли:
- Предраковые состояния формируют болезни поджелудочной железы: кистозные поражения, аденома, хронический панкреатит, наследственный рецидивирующий панкреатит.
- Вероятность возникновения патологии становится выше с возрастом – после 55 лет.
- На развитие рака влияет курение. Онкология при табачной зависимости бывает в 2 – 3 раза чаще, чем у некурящих людей.
- Долгое течение сахарного диабета.
- Регулярное присутствие в рационе пищи, богатой жирами. Фактор риска – избыточный вес.
- Генетическая предрасположенность. Опухоль поджелудочной железы у близкого родственника повышает вероятность ее возникновения в три раза.
- Влияние некоторых химических канцерогенов: бензидин, β-нафтиламин, асбест.
Также причиной формирования патологии называют недостаток витамина Д3, малоподвижный образ жизни, злоупотребление алкоголем.
Симптомы рака поджелудочной железы
При новообразованиях поджелудочной железы нет особых клинических признаков, проявление которых ясно бы дало понять, что в клетках ткани развивается онкология. Новообразование обнаруживается с опозданием, когда процесс крайне запущен. Общие признаки патологии есть, но они схожи с другими болезнями. Также нет и маркёров (специальных знаков), которые могли бы помочь определить наличие злокачественного образования в органе на раннем этапе.
Разрастание раковых клеток вызывает отравление в организме, сдавливание (компрессию) и закупоривание. Соответственно все клинические признаки патологии являются результатом этих процессов:
- опухоль прижимает нервные стволы – человек ощущает боль;
- новообразование перекрывает панкреатический проток, селезеночную вену, желчный проток, двенадцатиперстную кишку – увеличивается давление в желчных протоках, возникает желтуха механического характера (неинфекционная), кал теряет цвет, зудит кожа, моча становится темной, печень и желчный пузырь увеличиваются в размерах;
- раковые клетки прорастают двенадцатиперстную кишку – возникает нарушение продвижения содержимого по кишечнику (непроходимость), симптомами которой является чувство распирания в подложечной области (под грудиной, между реберными дугами), рвота застойного характера, отрыжка с запахом тухлого яйца, сухость кожи;
- отравление токсинами опухоли вызывает общую слабость, потерю аппетита, снижение веса, обусловленного в том числе и расстройством пищеварения в кишечнике.
Повышение давления желчных протоков нарушает работу сердечно-сосудистой и нервной систем, печени, расстраивает обмен веществ. Снижается частота сердечных сокращений, болит голова, человек апатичен и раздражителен. Это крайне тяжелое болезненное состояние. Долгая, интенсивная желтуха нарушает функционирование печени, почек. Накопление в крови желчных кислот снижает свертываемость крови, возникает опасность кровотечения.
Общие признаки
Признаки рака поджелудочной железы присоединяются по мере развития патологического процесса и роста опухоли. Основными симптомами болезни, на которые обращает внимание заболевший, являются желтушность кожи, болевые ощущения, похудание, отсутствие аппетита, лихорадка (временное повышение температуры).
Первым симптомом разрастания злокачественных клеток в поджелудочной железе вне зависимости от места их сосредоточения является боль. Этот признак проявляется у 75 – 80 % пациентов. Источник – придавливание нервных стволов или проникновение опухоли сквозь ткани. Более редкой причиной может стать закупорка протоков или перитонит (воспалительная инфекция) в случае обострения одновременно протекающего панкреатита.
Место возникновения боли связано с локализацией опухоли:
- в правом подреберье или верхнем отделе передней стенки живота при развитии процесса в головке панкреаса;
- разлитая боль в верхнем отделе брюшной полости при диффузной (рассеянной) опухоли, но бывает локализованной или отдает в спину или под правую лопатку;
- опоясывающая боль приступами при закупорке желчного протока.
Спустя несколько недель к боли присоединяется желтушность кожных покровов. Этот признак специфичен для опухолевых процессов в головке панкреаса, наблюдается у 75 % пациентов. Формируется из-за застоя жёлчи в желчевыводящей системе, вызванного проникновением злокачественных клеток в желчный проток. Так как симптом вызван не инфекцией, такую желтуху называют механической.
Желтушность усиливается постепенно. Сначала ярко-желтые кожные покровы имеют красный оттенок, так как накапливается билирубин. Затем билирубин окисляется, и желтая кожа становится с зеленоватым оттенком.
Далее к желтухе присоединяется зуд: желчные кислоты раздражают рецепторы кожи. Состояние заболевшего ухудшается – зуд не позволяет спать, нервирует, на коже остаются следы множественных расчесов.
Человек худеет, у половины заболевших пропадает аппетит. Мясная и жирная пища вызывает отвращение. Нарастает апатичность, быстрая утомляемость, слабость. Иногда возникает чувство тошноты и рвота.
Последовательность описанных симптомов иногда меняется. Зуд может появиться до желтухи. Иногда первым признаком проявления патологии становится потеря массы тела.
Особенности клинического проявления в зависимости от местоположения опухоли
Озлокачествление головки поджелудочной железы боли не вызывает или выражена она слабо. Нарушается секреция панкреатического сока в кишечник, пациент теряет аппетит и худеет. Этот признак говорит о запущенности онкологического процесса. Нарушается нормальная работа желудка, что проявляется тошнотой, рвотой, чувством тяжести в области желудка, бывают нарушения стула – запоры, поносы.
Развитие непроходимости в начальном отделе тонкого кишечника проявляется отрыжкой, провоцирует рвоту. Далее присоединяется ряд других симптомов:
- перекрывается желчный проток, формируя желтушность кожи – первое проявление болезни;
- расстройство выброса жёлчи в начальный отдел тонкого кишечника увеличивает печень, желчный пузырь, обесцвечивает кал; беспокоит ночной кожный зуд, темнеет моча; долгое избыточное содержание жёлчи в крови, нарушение функций печени проявляются рвотой с кровью, черным полужидким стулом, носовыми кровотечениями;
- если опухоль проникает в начальный отдел тонкого кишечника, сужается просвет, изъязвляется стенка, присоединяются признаки кровотечения кишки – рвота темного цвета зернистой консистенции, рвота вчерашней пищей, черный стул, шум плеска натощак.
Прогрессирование процесса развивает скопление свободной жидкости в брюшине, кровотечение в кишечном тракте, тромбозы сосудов ног, инфаркт селезенки и легких.
Злокачественное образование в теле поджелудочной железы развивает похудение до крайнего истощения. Желтуха для этого вида новообразования не типична, проявляется только при проникновении раковых тканей в головку панкреаса или метастазировании в печень.
Боль ощущается при прорастании злокачественными клетками клетчатки, начинается под грудной клеткой, усиливается, отдает в позвоночник или разливается опоясывающе. Человек не ест, его тошнит, рвет, формируются запоры.
Проникновение новообразования в воротную вену развивает давление в ней: расширяются вены пищевода и желудка, бывают кровотечения, увеличивается печень, селезенка. Возможен тромбоз воротной вены.
Злокачественные опухоли хвоста поджелудочной железы проявляются признаками, характерными для рака в теле панкреаса. Но боль ощущается под левым ребром, в зоне под грудной клеткой, отдает в позвоночник.
Первоначальным симптомом рака поджелудочной железы бывает сахарный диабет. Должно насторожить появление этой патологии в зрелом возрасте (в 50 – 60 лет), если ее нет в истории семьи.
Классификация злокачественных опухолей
Злокачественные опухоли поджелудочной железы разнообразны. Различаются по виду, анатомическому началу развития, по происхождению: из клеток, продуцирующих гормоны, из железистой ткани, из желчных протоков.
Исходя из структуры опухолевой клетки рак поджелудочной железы имеет следующие формы:
- внутрипротоковая аденокарцинома – доминирующая структурная форма патологии – железистоплоскоклеточная карцинома, недифференцированная (анапластическая) карцинома, муцинозная некистозная карцинома, перстневидноклеточная карцинома, смешаная протоковая эндокринная карцинома;
- ацинарноклеточный рак;
- гигантоклеточная опухоль;
- муцинозная цистаденокарцинома;
- внутрипротоковая папиллярно-муцинозная карцинома;
- панкреатобластома;
- серозная цистаденокарцинома;
- солидная псевдопапиллярная карцинома;
- смешанные карциномы.
Железистый тип опухоли (аденокарциномы) встречается чаще всего. Берет начало в головке органа, происходит из желчных протоков. Наиболее частые структурные (гистологические) формы онкологии поджелудочной железы и особенности их проявления можно увидеть в Таблице 1.
Таблица 1
| Тип опухоли | Особенности течения |
| Протоковая аденокарцинома | Абсолютно преобладает, составляя 95 % новообразований среди экзокринных опухолей. Ей свойственно конкретное агрессивное течение по определенному алгоритму:
|
| Остеокластоподобная гигантоклеточная опухоль | Редкая опухоль. Болеют люди в возрасте 60 –70 лет. Может сочетаться с муцинозной цистаденомой или цистаденокарциномой, а также с протоковой аденокарциномой. Выглядит как опухолевые узлы диаметром до 7 см, имеет четкие контуры. Микроскопически клетки представлены недифференцированным раком – атипичными клетками, когда нельзя определить, какая ткань была источником опухоли. |
| Серозная цистаденокарцинома | Клетки вырабатывают серозную жидкость. В опухолевых клетках скапливается большое количество гранул гликогена – полисахарида, образованного остатками глюкозы. Новообразование может разрастаться крупно, более 10 см. Характерно прорастание в прилежащие ткани и формирование метастазов. |
| Муцинозная цистаденокарцинома | Чаще проявляется у женщин, располагается в хвосте и теле органа. Злокачественные клетки продуцируют слизистый секрет (муцин) и плотную соединительную ткань – строму. |
| Внутрипротоковый папиллярно-муцинозный инвазивный рак | Кистозная опухоль с высоким злокачественным потенциалом. Поражает панкреатический проток или его ветви. Характеризуется сегментарным или рассеянным расширением протоковой системы панкреаса, в которой идет разрастание клеток, вырабатывающих муцин. На поверхности эпителия образуются сосочки, которые могут быть микроскопической формы или формировать большие узловые массы. |
| Ацинарно-клеточная карцинома | В новообразовании обнаруживаются ферменты железы – амилаза, липаза, трипсин, белки цитокератины. Среди опухолевых клеток встречаются эндокринные клетки, панкреатические гормоны. |
| Панкреатобластома | Опухоль практически не встречается у взрослых, характерна для детей до 15 лет. При хирургическом удалении онкологический прогноз более-менее благоприятный. |
Новообразования в поджелудочной железе чаще всего обнаруживается на позднем этапе. Поэтому нередко в медицинской практике применяется следующая классификация:
- Операбельная опухоль поджелудочной железы. Новообразование затронуло только железу или распространилось, но не задело жизненно важные вены и артерии. Нет вторичных очагов в отдаленных органах. На этой стадии процент обнаружения патологии низкий – в 10 – 15 % случаев.
- Местно-распространенная опухоль поджелудочной железы. Озлокачествление распространилось в прилежащие ткани и органы, но ограничено. Удалить образование уже нельзя, так как оно проросло в кровеносные сосуды, проходящие рядом, в соседние органы. Вторичных очагов опухоли (метастазов) нет. Местно-распространенная опухоль выявляется в 35 – 40 % случаев.
- Метастазирующая опухоль поджелудочной железы. Злокачественные клетки расширились за пределы зоны органа. Есть метастазы. Такая распространенность обнаруживается в половине наблюдений.
Довольно часто в панкреас метастазируют прилежание органы – вторичные опухоли. Первичный очаг «зреет» в почках, толстой кишке, в лёгких.
Диагностирование заболевания
План обследования рака поджелудочной железы включает в себя следующие инструменты:
- Компьютерная томография. Дает четкие снимки железы. Помогает решить вопрос о возможности провести операцию, так как достоверно определяет расположение опухоли по отношению к соседним тканям и органам, близость прилегания ее к кровеносным сосудам. Метод дает возможность увидеть неровность и расплывчатость контуров органа, объем железы, ее разнородность, отдаленность метастазов. Также компьютерная томография в 90 % случаев определяет непрямой признак озлокачествления панкреаса – расширение желчных протоков печени при механической желтухе.
- Ультразвуковое исследование (УЗИ). Выявляет возрастание объема органа, расширение протоков, расплывчатость контуров.
- Лапароскопия. Подтверждает сформированность механической желтухи: растянутый, напряженный желчный пузырь, зеленовато-желтая нижняя часть печени, концентрация свободной жидкости в брюшине.
- Фиброгастродуоденоскопия (ФГДС). Определяет симптомы придавливания опухолью начального отдела тонкого кишечника и желудка. Если злокачественные клетки проросли эти органы, есть возможность увидеть их и взять биоматериал для биопсии.
- Рентгеноскопия (графия). Показывает деформацию двенадцатиперстной кишки и желудка вследствие сдавления или прорастания злокачественного образования.
Также используются другие инструменты и лабораторные анализы.
Лечение рака поджелудочной железы
Лечить рак поджелудочной железы очень сложно. Уже на момент первичной диагностики при терапии большинства пациентов могут быть использованы только паллиативные методы, целью которых является создание для больного возможностей лучшего качества жизни. Особенно опасны онкологические процессы в теле и хвосте поджелудочной железы, так как опухоль не перекрывает желчные каналы, поэтому нет проявлений желтухи. Соответственно лечение начинается поздно.
Основным считается хирургический метод лечения болезни. Но большому количеству пациентов операцию делать не представляется возможным вследствие запущенности онкологии или тяжести общего состояния. Хирургическое лечение рака поджелудочной железы выполняется только у 5 – 15% пациентов. Возможность сделать операцию зависит от места расположения опухоли и степени распространенности процесса.
Сама операция технически сложная:
- В отличие от других органов брюшной полости железа не имеет оболочки. Это затрудняет ее присоединение к кишечнику в ходе операции.
- Близко к органу прилегает множество кровеносных сосудов.
Хирургическое вмешательство очень сильно ослабляет больного.
Метастазы, распространяющиеся через кровь, при раке поджелудочной железы носят каскадный характер – одни очаги являются источником других, более отдаленных. Колонии раковых клеток изначально попадают по воротной вене в печень, затем в легкие и далее по артериальному руслу в другие органы.
Проводится лучевая и химическая терапия. Часто это делается перед операцией с целью сокращения размеров опухоли. Раковые клетки поджелудочной железы устойчивы к воздействию химическими препаратами и радиационному облучению, так как они слабо снабжены кровеносными сосудами и окружены плотной соединительной тканью. Активный компонент химических препаратов до них доходит с трудом. Увеличивать дозировку лекарств и интенсивность режимов облучения малоприемлемо – повышается риск развития побочных эффектов. Помимо этого, опухоль поджелудочной железы способна формировать сопротивляемость к химиотерапевтическим агентам.
Терапевтическая помощь направляется на устранение желтухи, непроходимости тонкого кишечника, двенадцатиперстной кишки и общего желчного протока, уменьшение выраженности болей, лечении сахарного диабета и других побочных эффектов.
Источник

Рак поджелудочной железы – это онкологическое поражение органа атипичными клетками, склонными к активному росту и размножению, метастазированию и нарушению основных функций.
По сравнению с другими онкологическими процессами желудочно-кишечного тракта, рак поджелудочной встречается не так часто. Но по летальности патология занимает 4 место среди всех раков органов и систем.
Судя по этим данным можно предположить, что рак агрессивен и диагностируется на поздних стадиях. С возрастом происходит увеличение риска развития болезни, особенно после 50-60 лет.
Причины рака поджелудочной железы
В норме раковые клетки ежедневно образуются в организме каждого человека. Они являются чужеродными и несут в себе антигенную информацию. Наша иммунная система устроена таким образом, что она быстро распознаёт их и уничтожает.
Под воздействием определённых факторов может произойти сбой в распознавании или уничтожении чужеродных клеток, тогда они остаются, делятся и формируют злокачественную опухоль.
На сегодняшний день учёные так и не пришли к общему выводу о том, что же является точной причиной формирования рака поджелудочной. Существует ряд причин и факторов, которые могут повлиять на формирование опухоли и её развития.
При этом выделяют предраковые состояния:
1. Хронические воспалительные болезни железы. Это хронический панкреатит. При несоблюдении рекомендаций врача и должной терапии воспалённые клетки способны мутировать. Эти мутации приводят к ослаблению иммунных защитных сил, организм не понимает, что они опасны и не уничтожает их. Начинается предраковая дисплазия, которая прогрессирует в рак.
2. Наследственные болезни поджелудочной или онкология у ближайших родственников в анамнезе. Ген, отвечающий за злокачественность, передаётся по наследству и может проявиться через одно или несколько поколений.
3. Сахарный диабет 1 и 2 типа. Если железа выделяет недостаточное количество инсулярного гормона, то глюкоза из крови плохо усваивается. Её длительный избыток негативно влияет и на саму железу, токсическое воздействие и вызывает мутации клеток и тканей.
4. Переедание, употребление некачественной пищи, несоблюдение диеты. Вредные вещества, которые мы получаем при съедании некачественной пищи, негативно влияют на организм в целом. Самыми первыми страдают и попадают под воздействия органы пищеварения. Поджелудочная уязвимый и нежный орган, который подвержен опасности.
К вредным продуктам относят:
- переработанные мясные изделия в виде колбасы, сосисек, бекона;
- мясо, приготовленное на открытом огне;
- жирная, острая, кислая, вяленая, консервированная продукция;
- фаст фуд;
- сладкая газировка, некоторые виды соков с красителями и консервантами.
- ГМО.
5. Систематическое употребление алкогольной продукции. Спирты вызывают мутацию генетического материала и клеточного состава, вызывая не только хронические болезни, но и рак. Во многих европейских странах это научно доказано.
6. Курение. Не важно, будь то табак, курительные смеси или модные электронные сигареты – всё это ведёт к разрушению тканей, их воспалению и озлокачествлению. Во всём мире приняли тот факт, что в 90% случаев курение вызывает рак лёгких и является основной причиной его развития. Лёгкие как и поджелудочная – паренхиматозный орган. Следовательно она так же способна впитывать и накапливать токсические газы. А они вызывают раковую патологию.
7. Ожирение, избыточный вес. При этом происходит жировая дистрофия всех внутренних паренхиматозных органов, особенно печени и поджелудочной железы. Это состояние является фоновым или предраковым.
8. Отравления токсическими веществами: метиловым спиртом, красителями, бытовыми жидкостями. Ситуация происходит с теми, кто старается употреблять суррогатные алкоголезаменители. Они моментально вызывают некроз, мутацию генов, провоцируя онкологические процессы. Если не принять экстренные лечебные мероприятия, то прогноз для течения заболевания и жизни может оказаться крайне неблагоприятным.
9. Хронически болезни желудка, желчевыводящих путей, хроническая язва. При ней меняется полностью состав желудочно кишечного тракта, нарушается пищеварительная функция. Полное расщепление питательных веществ затруднено, из них формируются токсические соединения. Последние негативно влияют на органы.
10. Гепатиты вирусной и токсической этиологии, цирроз печени. Печень и поджелудочная железа всегда находятся в тесной взаимосвязи. При нарушении работы одного органа компенсаторно повреждается и другой.
Выделяют факторы риска формирования злокачественного процесса:
- Пожилой возраст человека, старше 60 лет;
- Вредные условия труда: химическая промышленность, работа с красителями, токсическими соединениями;
- Аутоиммунные процессы: аллергические реакции, склеродермии, системная красная волчанка;
- Адинамия и сидячий образ жизни, сниженная активность;
- Онкологические процессы в других органах и системах.
В зависимости от того, из каких типов клеток образуется новообразование выделяют типы рака поджелудочной:
- Ацинарный. Опухоль произрастает из ацинусов – железистых элементов органа. При этом сразу нарушается образование и отток панкреатического сока.
- Плоскоклеточный рак. Форма, которая по статистике встречается реже всего. Формируется из эпителиальных клеток, выстилающих орган.
- Аденокарцинома – из железистой части и стромы поджелудочной железы.
- Недиффиренцированный рак – состоит из структур, которые невозможно определить. Самый опасный и быстропрогрессирующий вид онкологии.
Если опухолевидное образование формируется из экзокринных желёз, то выделяют следующие формы:
- Инсулинома – склонна к прогрессированию, синтезирует обильное количество инсулина, резко снижает уровень глюкозы в крови.
- Глюкагонома – патологическое образование, которое вырабатывает активно глюкагон. Он повышает уровень глюкозы в крови.
Гастринома – негативно влияет на желудок. При ней синтезируется избыток соляной кислоты.
Все эти опухоли синтезируют гормоны, нарушая собственный гормональный фон организма.
Симптомы, признаки и лечение рака поджелудочной железы
У каждого пациента клинические проявления могут быть индивидуальными и проявляться в той или иной степени, в разной выраженности и комбинации.
Принято выделять основные синдромы и симптомы, которые характерны для онкологического поражения поджелудочной железы. Но не всегда эти признаки указывают на злокачественность процесса.
Важно, чтобы правильную диагностику провёл квалифицированный врач и выставил точный диагноз. При выявлении у себя похожих симптомов не стоит заниматься самодиагностикой и самолечением, а нужно как можно скорее обратиться за медицинской помощью в профильное учреждение.
Общие симптомы:
- Боль. Она локализуется в животе. Сначала в верхних его отделах, затем, по мере прогрессирования патологии может быть разлитой и занимать всю брюшную полость. Усиливается ночью. Может носить опоясывающий характер, отдавать в спину, левую лопатку, руку. При сгибании коленей и подтягивании их к туловищу, больному становится незначительно легче.
- Резкая потеря веса. Связано с нарушением пищеварительной функции.
- После еды чувство тяжести в левом подреберье.
- Общая слабость, головокружение, снижение работоспособности, апатия, сонливость, депрессия. Всё это проявления синдрома интоксикации.
Рак головки поджелудочной железы
Самая распространённая форма. Опухолью поражается головка органа. При этом происходит сдавления выводных протоков железы, скопление панкреатического сока и явления панкреонекроза поджелудочной. Причинами заболевания могут служить:
- Хронический панкреатит длительностью более 15 лет;
- Отравления спиртами, метаном, химическими соединениями, тяжёлыми металлами;
- Сахарный диабет;
- Несоблюдение диеты, употребление вредной продукции;
- Курение.
Проявляется рак головки признаками:
- Болезненность в эпигастральной области и левом подреберье. Носит постоянный приступообразный характер;
- Желтушность кожных покровов, склер и видимых слизистых. Возникает из-за накопления билирубина. В начале болезни могут окрашиваться в слабо-лимонный цвет глазные яблоки и склеры. По мере нарастания тяжести, окрашивается кожа в ярко жёлтый или коричневато-зелёный цвет. Является неблагоприятным прогностическим признаком.
- Кожный зуд. Этот симптом тоже вызывает избыток в крови непрямого билирубина. Человек чешется постоянно. Противовоспалительные и противоаллергические средства не помогают устранить данный признак.
- Отсутствие аппетита. Пациент полностью отказывается от приёма пищи.
- Резкая потеря массы тела, за пару недель пациент может терять до 10 кг.
- Нарушения пищеварения в виде тошноты, рвоты, неустойчивости стула.
- Испражнения приобретают жирный блестящий характер, кал становится жидкой консистенции и неприятного запаха. Происходит его обесцвечивание.
- Моча становится тёмной.
- Наличие жидкости в брюшной полости – асцит.
- Расширение вен пищевода.
Лечение этой формы затруднительно на последних стадиях. При выявлении онкологии на 1-2 стадии прогноз для выживаемости благоприятный.
Применяют комбинированную терапию – сочетание химиопрепаратов, облучение, хирургической операции. При соблюдении всех рекомендаций врача, диеты, систематических осмотрах и исследованиях, рецидив не наступает.
Рак тела и хвоста поджелудочной железы
Как себя может проявлять:
- Маскироваться под сахарный диабет. При этом пациент будет отмечать усиленную жажду, обильное выделение мочи, сухость, запах ацетона во рту. Уровень глюкозы крови будет повышенным.
- Боль после еды в левой половине живота, сильное урчание, тяжесть, вздутие.
- Анемический синдром: бледность и сухость кожных покровов, извращение вкуса, точечная сыпь на туловище, общая слабость, недомогание, длительно незаживающие раны на коже и слизистых, эрозии, язвы.
- Маскировка под панкреатит: обильный зловонный жирный стул, положительные панкреатические симптомы, тошнота, нечастая рвота.
- Истощение, дефицит массы тела.
- У женщин патология может сопровождаться нарушением менструального цикла, отсутствием менструации или обильными длительными кровотечениями.
- Полное снижение либидо.
- Геморрагические кровоизлияния на коже конечностей, проявления тромбоцитопенической пурпуры.
- Внутренние кровотечения.
- Нарушение гормонального фона.
Аденокарцинома поджелудочной железы
Аденокарцинома поджелудочной железы – это форма рака, характеризующаяся злокачественным произрастанием из железистых тканей органа, самая частая форма патологии. При гистологическом исследовании на её долю приходится 80% от всех онкологических процессов в железе.
Чаще всего фоновым и предраковым процессом являются различные формы панкреатита и жировой дистрофии железы.
Что служит причинами формирования недуга:
- Иные патологии и болезни органа: сахарный диабет, кисти, полипы, панкреонекроз;
- Язвенная болезнь желудка, резекция петель кишечника, особенно двенадцатиперстной, неспецифический язвенный колит.
- Аутоиммунные болезни.
- Долгое течение ВИЧ — инфекции, хронические вирусные гепатиты, цирроз печени.
- Злоупотребление алкоголем, курение.
- Плохая экология.
- Наследственный фактор.
- Поломки на генетическом уровне.
- Отравление соединениями тяжёлых металлов.
- Воздействие радиации.
Симптомы аденокарциномы:
- Как и при любой другой форме будет присутствовать выраженный болевой синдром. Связан с растяжением капсулы железы, в которой находится большое количество нервных рецепторов.
- Тошнота, отрыжка, изжога, рвота, диарея. Всё это носит длительное течение.
- Желтуха с нарастанием симптоматики, упорный кожный зуд.
- Выпирание опухоли в левой половине живота, при достижении ею больших размеров.
- Компенсаторное увеличение печени, селезёнки, желчного пузыря.
- Кровь в моче, кале, рвотных массах.
Для обнаружения процесса применяют инструментальные и лабораторные методы исследования. В их список входят:
- общий анализ крови;
- биохимический анализ крови с подробным исследованием пищеварительных ферментов;
- определение в крови пациента онкомаркёров: СА 19-9, СА125, DuPan;
- общий анализ мочи;
- копрограмма;
- ультразвуковое исследование органов брюшной полости и почек;
- эндоскопическая ретроградная холангиопанкреатография;
- биопсия и гистологическое исследование поражённой ткани органа;
- диагностическая лапароскопия;
- КТ, МРТ.
Лечение такого типа опухоли производится преимущественно хирургическим путём. После иссечения опухоли и резекции той части органа, в которой она располагалась, производят радикальное удаление всех регионарных лимфатических узлов.
Затем применят полихимиотерапию курсами. Препараты вводят внутривенно. Следующим шагом может стать лучевая терапия. Прогноз для данной формы рака считается неблагоприятным.
Лечение заболевания
Лечение подбирается каждому больному индивидуально на основании состояния пациента, возраста, сопутствующих патологий, степени тяжести и стадии процесса, наличии или отсутствии метастазов, осложнений.
Правильное и полноценное лечение сможет назначить только врач. При таком серьёзном заболевании не следует пытаться лечиться самостоятельно. При 1 и 2 стадии на первый план выходит хирургическое лечение.
Производят радикальное удаление опухоли и прилегающих лимфоузлов. Затем через кожу облучают железу гамма-пучками. Прогноз у таких больных благоприятный.
Хирургические операции:
- Операция по фамилии автора Уипла. Иссекается головка железы, участок двенадцатиперстной кишки, желудка, желчный пузырь и лимфатические образования. Проводится на ранних сроках.
- Тотальная резекция или удаление органа. Лучше всего подходит тогда, когда опухоль произрастает внутрь железы.
- Сегментарное удаление. Убирают тело органа, а головку и хвост соединяют при помощи петель кишечника.
- Установка стента эндоскопическим путём. Используют в тех случаях, когда иные операции невозможно осуществить. При больших размерах опухоли, она зажимает панкреатический проток. Хирурги вставляют специальную трубочку – стент, через которую секрет будет поступать в тонкий кишечник.
- Наложение шунта на желудок. Оправдана операция при обильном разрастании онкологического очага и возникновении непроходимости кишечника. Желудок и кишечник подшивают в обход опухоли.
При невозможности осуществить лечебные операции, выполняют паллиативные вмешательства:
- Удаление большей части рака;
- Иссечение метастаз;
- Восстановление проходимости протоков;
- Снятие внутрибрюшного давления, устранение асцита.
Следующим шагом является проведение химиотерапии. Применяют препараты, которые способны приводить к гибели клеток, как плохих, так и здоровых.
Имеет множество побочных эффектов: тошнота, рвота, присоединение инфекции, иммунносупрессия, нарушение кроветворения, выпадение волос, аллергические реакции.
Монотерапия – использование одного химического препарата. Эффективность не высока, составляет до 10%.
Полихимиотерапия – применения комбинации нескольких фармакологических веществ. Производится курсами. Ремиссия достигается в 50% случаев.
Таргентная терапия – введение в организм соединений, которые действуют только на чужеродные клетки, не затрагивая здоровые. Хорошо переносится пациентами, имеет не много побочных эффектов. Минусом является слишком большая стоимость препаратов.
Лучевая терапия. При помощи гамма-излучения воздействуют на опухоль. Она уменьшается в размерах, злокачественные клетки гибнут.
Для большего результата используют комбинацию всех перечисленных методов.
Рак поджелудочной – серьёзное и опасное заболевание. Для того, чтобы его предотвратить и избежать, необходимо проходить профилактические медосмотры 1 раз в год. Тогда вашему здоровью не будет ничего угрожать.
Источник