Поджелудочная железа и мочеиспускание
Привет всем заложникам этих проклятых болезней ЖКТ!!!
Мне 32 года,зовут Денис,живу в г.Баку, авиа инженер-механик.У меня сложилась неприятная ситуация со здоровьем,11 месяцев назад на меня напала диарея после обильного приёма жирной пищи,алкоголя(кавказское свадебное застолье).
Около недели понос после каждого приема пищи..Далее,боли в животе после еды и урчание даже после приёма воды,чая скручивало в бублик и понос … Обратился к врачу,сдал кал на анализ-показало не переваривание пищи,лямблии,аскариды.
Пролечился диета + устранение паразитов из организма,+ таблетки +травы,всего 3 этапа в течении пару месяцев,(рецепт не найти что принимал).После лечения сдавал опять кал на анализ-вроде бы глист не обнаружено.Похудел за то время(2 мес) на 5 кг(Был 90,стал 85,при росте 178).
Стул на тот момент нормализовался,но в основном кашецеобразный. Был в Киеве в декабре 15 года прошел узи и сдал кучу анализов.(био хим крови,дыхательный тест с С13 мочевиной,биоиммунохимия,антитела лямблии,аскариды,иммунологическое обследование,бак.посев,короче все на что меня развели в той клинике гастроэтерологи-все сдал и все в пределах нормы!!!Но на узи печени размеры были 163х72 -увеличена,эхогенность повышена,контуры ровные,поджелудочная 24х16х22 эхогенность повышена(временами покалывало слева после приема пищи минут через 15-20)
Заключние было таково -Умеренная гепатолигимия(написано неразборчиво)диффузного изменения паренхимы печени и поджелудочной,хронический панкреатит с нарушениями внешнесекреторной функции ПЖ. Назначили лечение (Кальма б,прогепар)пролечился месяц и забылся,ничего не мучало,кроме веса,он стоял на месте даже при нарушении диеты.Но все это время урчал живот..
В феврале опять стал пивком увлекаться,и ходить в зал,пить протеины на молоке. Чувствовал себя нормально,но все же вес не прибавлялся.Раз в неделю понос,никаких особых болей не чувствовал.Появился зуд в заднем проходе и жжение на языке..Через время стало тянуть в паху и пояснице,частое мочеиспускание,сдал мазок из уретры-Показало хламидии,уреаплазмоз и микоплазму(хотя на стороне не был,и у жены ничего не выявлено по анализам).
Отправился к кожвен-урологу,тот напичкал меня антибиотиками(ОЧЕНЬ МНОГО АНТИБиОТИКОВ,но на тот момент я еще не понимал всю серьёзность подорванного моего здоровья),которые наверняка убили всех тварей-микробов во мне и наверно не только их,но и микрофлору моего кишечника,после чего я стал себя чувствовать похуже .
Кинулся к гастро,та меня на узи (сама смотрела) и говорит что увеличена ПЖ,назначила лечение без химии пить настой из трав 3 раза в день,де нол( иногда появлялась изжога)+ уколы мамордика композитум(по убыванию)+бфиформ +микразим 10 000,дюспаталин,…(травы-пустырник,семя льна,зверобой,календула,фенхель,корень солодки-заварить пить как чай до еды +эхинацея в таблетках)Это лечение принимал месяц.стало легче,но вес скатился уже с 85 на 82.диета по 5 столу ,темные круги под глазами,(стул не всегда оформлен,но поноса нет(кашеобразный),иногда запоры,опорожнялся один раз в день-после завтрака.На протяжении всех 11 ти месяцев присутствовала слизь в небольшом количестве (постоянно обследую кал визуально),крови как таковой не наблюдалось,возможно иногда,когда бывал сильный запор(думаю от повреждение стенок кишечника).
04.2016 сделал ФГДС,а так же колоноскопию. нового ничего не нашли,грыжа пищевода,она у меня уже лет 5-6,язв нет,но есть катаральная гастродуоденопатия. Врач,делавший колоноскопию сделал заключение- неспецифический язвенный колит,но не глубоко,от -10-15 см .
Прописали салофальк 500 мг до 100 шт + микроклизмы салофальк 60 мг+нольпаза. .Врач сказал что зуд возможен из-за раздражения анального отверстия тем,что от язвы может стекает жидкость,иногда бывает влажно,но не на столько чтобы оставалось на белье. Гемора нет. После колоноскопии вес спустился до 78кг.
Креона и микразима выпил наверно коробок 50 за все это время и до сих пор пью 75000 в день,ем 4-5 раз в день по столу 5..Переодически капаюсь под капельницей,раз в 2-3 мес, «глюказа,церневит,и тому подобные витамины и микроэлементы).Делал так же КТ брюха с контрастом-все четко,все ровно,никаких изменений и патологий.
Кольнул ретаболил 2 ампулы за месяц,хотел набрать/удержать вес.
06.2016 отправился в Питер так сказать за правдой-что же все таки со мной? Попал к Барановскому-профессор высшей категории 4000 р за прием,показал все бумаги,анализы,тот сослал меня к практологу,та взяла биопсию с того места где нашли (НЯК),назначила альфа-нормикс пить 7 дней.Пока ждал ответов анализа (10 дней)сдал все анализы снова кровь,кал,моча, биохим анализы,водно электронный обмен,ферменты,все в порядке,кроме альфы амилазы в крови предел 100,у меня 101,лимфоциты 3 у меня 3.5,глюкоза тоже ок-6.11 у меня 5,билирубин ,холестерин,вообщем все супер ровно и в норме!!
Узи ПЖ в норме,но диффузные изменения,ФГДС еще раз- катаральная гастродуоденопатия,дискинезия ДПК,ДГР. .Так же сдал анализ на определение фекального кальпротектина-отрицательно,так же комбинированное обследование при воспалительных заболеваниях кишечника АНЦА IgG/IgA ASCA IgG/IgA ат к протокам pancreas,ат к бокаловидным клеткам -короче антител не обнаружено.Ответ -биопсия -катаральный колит.
Сказали не страшно,жить можно,даже нужно,с реактивный белок в крови-отрицательно. Барановский поставил диагноз СРК назначил уколы лошадинную дозу
полиокседоний 10 дней и иберогаст 14 дней,после тримедат месяц.Приехал с Питера 80 кг,Пролечился-результата нет.Кстати на протяжении уже 3-4 месяцев темп 36.8-37.2 почти каждый день.Месяц назад перешел на другое лечение :полифепан 10 д,дюспаталин 10 д,микразим 25 000,беллатаминал.После Пимафуцин 10 д (т.к. в кале появились кандида) линекс 14 д,бифиформ 14 д.новомин-БАД.
3 недели назад как то по новому по утрам стал активно-тупо бурлить кишечник и позже идет кашецеобрасный обильный стул желтого цвета,и позывы каждый раз после еды ..Недавно сдал анализ хеликобактерпилори-отрицательно.Так же 2 дня назад сделал Узи всех органов Печень 150х60 контуры ровные,изменений нет. ЖП 53х25,толщина стенок 4 мм,на стенке полип 2.4 мм.ПЖ 28х18х29 эхогенность повышенавирсунгов проток проходим,очаговых изменений нет.Селезенка 113х42.Почки 113х55,110х49. К своему врачу еще никак не дойду,да и еще сдал анализ на скрытую кровь-отрицательно, и кал на дизбактериоз-ответов пока нет.Вес снизился опять .
Проблема состоит в следующем-лишнего съесть немогу,вес набрать -немогу 78кг на данный момент.Стул уровновесить не могу (обильный-кашецеобразный,желтого цвета) Редко,но колит в боках,то в левом кольнёт,то в правом,буквально на 2-3 секунды и проходит.2 дня назад поясницу замкнуло,вот лежу пластом на больничном,все тело трещит,хрустит,но терпимо… Мышцы подергиваются,пью магнерот и делаю комплекс витаминов В. Ну вроде самое основное расписал…
Начал заваривать и пить кору дуба перед едой-вроде сегодня стул стал темнее и больше «овечий» чем «кашецеобразный»,может совпадение?
Читаю этот форум месяца 3 ..но никак небыло времени расписать свою историю болезни…
Вопрос :
1)что делать с полипом на ЖП?
2)как устранить ужасное бурление,кипение в кишечнике по ранним утрам?
3)как устранить ужасное бурление,кипение в кишечнике целый день (после приёма пищи,жидкости)?
СПАСИБО )
Сообщение отредактировал dkrutyakov — Воскресенье, 14.08.2016, 22:31
Источник
Воспаление поджелудочной железы является распространенной гастроэнтерологической и хирургической патологией. Болезнь имеет характерные жалобы со стороны больного, лабораторные признаки и инструментальные данные. Течение хронического панкреатита обусловлено наличием длительного воспаления и периодических обострений, а также зависит от формы заболевания, общего состояния пациента и сопутствующих патологий.

Для чего необходима поджелудочная железа?
Этот орган располагается ниже и позади желудка в забрюшинном пространстве. Он синтезирует пищеварительные ферменты и гормоны, регулирующие уровень сахара в крови.

Функция поджелудочной железы (ПЖ) обеспечивается работой двух типов клеток:
- Экзокринные клетки продуцируют ферменты, помогающие переваривать пищу. Трипсин и химотрипсин расщепляют белки, амилаза разрушает углеводы, а липаза растворяет жиры.
- Эндокринные клетки вырабатывают гормоны. Инсулин снижает уровень сахара в крови, а глюкагон, наоборот, повышает. Эти вещества продуцируются непосредственно в кровоток.
Почему возникает заболевание
Что такое хронический панкреатит? Этот термин означает длительное по времени воспаление ткани ПЖ, при котором постепенно разрушаются ее клетки, нарушается функция.
Распространенные причины панкреатита:
- Хроническая алкогольная интоксикация — одна из самых частых причин.
- Чрезмерное употребление жирной и углеводистой пищи.
- Инфекционные заболевания, эпидемический паротит (свинка).
- Нарушение обмена веществ: при муковисцидозе пищеварительные соки становятся настолько густыми, что забивают железу изнутри.
- Желчнокаменная болезнь: камень закупоривает протоки железы.
- Аутоиммунные заболевания: организм по ошибке атакует здоровые клетки.
Обратите внимание! Это заболевание может носить наследственный характер. Если в семье у кого-то проблемы с поджелудочной железой, следует пройти обследование.
Классификация
Классификация панкреатита нужна врачам для постановки диагноза и выбора метода лечения. Также оценивается прогноз течения заболевания.
Выделяют 4 стадии:
- Доклиническая: объективных симптомов нет, часто бывает случайной «находкой» при обследовании.
- Начальные проявления, когда возникают периодические приступы боли, изменяется характер стула.
- Персистирующая, когда нарушена экзокринная и эндокринная функция железы.
- Атрофия ПЖ — уменьшение размеров органа вследствие разрастания рубцовой ткани на месте воспаления, стойкая панкреатическая недостаточность.
В идеале «поймать» болезнь лучше на 1-2 стадиях, когда не развилась недостаточность функции органа.
Симптомы хронического панкреатита
Поскольку железа перестает вырабатывать достаточное количество ферментов, необходимых для переваривания еды, при ее поражении наблюдаются диспепсические симптомы:
- вздутие живота;
- повышенное газообразование;
- ноющие или спастические боли в животе (чаще слева или опоясывающего характера);
- потеря веса;
- неустойчивый характер стула.
Эти симптомы могут быть и при других заболеваниях желудочно-кишечного тракта, поэтому панкреатит сложно обнаружить на ранних стадиях.
Специфические признаки хронического панкреатита у взрослых:
- Появление жирного, трудно смываемого стула (стеаторея). Признак обусловлен снижением липазы до 5-10% от нормы. То есть жиры в большей степени не перевариваются.
- Диарея. Не переваренная пища в толстом кишечнике притягивает на себя воду, стул становится водянистым.
- Метеоризм и вздутие живота. Нарушается баланс микрофлоры в толстой кишке. Преобладают гнилостные бактерии, которые, расщепляя остатки пищи, выделяют метан и водород.
- Резкое похудание при достаточном потреблении пищи. Так как организм не может воспользоваться питательными веществами, снижается объем мышечной и жировой ткани.

- Нехватка витаминов и микроэлементов вызывают снижение остроты зрения, размягчение костной ткани и анемию.
- Боли в животе. Типичная локализация болей — верхняя половина живота. Возникают они после погрешностей в питании и носят опоясывающий характер. Болезненные эпизоды длятся часами. В запущенном случае боль может стать постоянной.
Возникновение этих симптомов не всегда означает, что развивается панкреатит. Но игнорировать их не стоит — за ними может скрываться рак поджелудочной железы.
Симптомы недостаточности гормонов
Поскольку ПЖ регулирует уровень сахара в крови, при разрушении более 90% ее ткани возникает вторичный сахарный диабет. Постоянное чувство жажды, учащенное мочеиспускание, зверский аппетит — основные проявления осложнения.

Когда компенсаторные возможности железистой ткани истощатся, пациенты испытывают головокружения, слабость, потери сознания. Это объясняется тем, что при нехватке инсулина клетки организма испытывают голод. Избыток сахара в крови организм пытается «разбавить», забирая жидкость у окружающих тканей.
Другие симптомы
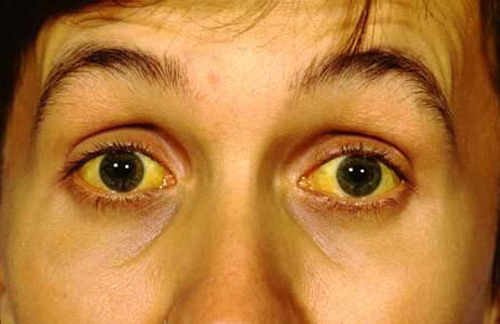
По мере прогрессирования заболевания затрагиваются практически все органы. Увеличенная в размерах ПЖ сдавливает проходящий рядом с ней общий желчный проток. Это состояние протекает с желтухой: кожа и слизистые приобретают желтоватый оттенок.
Воспалительный процесс в железе приводит к замедлению перистальтики кишечника, что может стать причиной кишечной непроходимости.
В отличие от «острого» варианта, больному с хроническим панкреатитом не становится лучше. Поджелудочная железа медленно погибает. Но если вовремя начать компенсировать недостаточность ее функции, то многих неприятных симптомов можно избежать.
Диагностика хронического панкреатита
Воспаление поджелудочной на ранних стадиях не дает изменений в анализах крови, проверяемых во время регулярной диспансеризации. Определение количества ферментов назначается врачом уже при наличии характерной симптоматики и жалоб.

Наиболее информативные исследования:
- общий анализ крови: снижение гемоглобина из-за недостаточности железа, ускоренная СОЭ как признак воспалительного процесса;
- копрограмма: увеличение количества нейтральных жиров, непереваренных мышечных волокон, внеклеточного крахмала;
- биохимия крови: снижение содержания общего белка и альбумина, высокая концентрация амилазы, липазы.
Среди функциональных методов диагностики используют:
- УЗИ органов брюшной полости;
- КТ или МРТ;
- эндоскопическое УЗИ, при котором датчик подводится к железе через желудок, как при гастроскопии.
Все эти методы в совокупности дают полную картину болезни и помогают врачу определить характер, распространенность воспаления, исключить осложнения и назначить правильное лечение.
Современные методы лечения
Лечение панкреатита направлено на уменьшение боли, улучшение пищеварения и поддержание уровня глюкозы в крови. К сожалению, это заболевание полностью не лечится, поскольку погибшие участки железы не восстановятся.
Существуют как медикаментозные, так и хирургические способы лечения. Выбор зависит от давности заболевания, тяжести состояния пациента, сопутствующей патологии и наличия осложнений.
Диета
Основа эффективной терапии — лечебное питание. Диета при панкреатите должна строго соблюдаться, чтобы разгрузить пораженный орган. Запрещается курение и употребление алкоголя в любых количествах. Пища должна быть вареной или тушеной. Жареные и острые продукты приведут к обострению заболевания.

Больной должен обеспечить себя большим количеством белка и антиоксидантами. Отлично подойдет постное мясо, бобы, овощи и зелень. Животные жиры следует свести к минимуму. Разрешается добавлять в ежедневное меню основные растительные масла: оливковое и льняное. Не стоит забывать выпивать достаточное количество воды.
Так как при панкреатите возникает недостаточность выработки инсулина, любые мучные изделия противопоказаны. Их можно заменить сухофруктами.
Ограничение физической нагрузки
Щадящий режим при панкреатите необходим для снижения риска осложнений. Организм недополучает питательные вещества, а занятия спортом увеличивают их расход. Разрешается умеренная физическая активность, не доставляющая дискомфорт.

Рекомендуется избегать стрессовых ситуаций, которые могут привести к скачку уровня глюкозы. Не запрещается: бассейн, йога и лечебная физкультура.
Консервативная терапия
Соблюдение диеты позволит сохранить поджелудочную железу, но купировать обострение без медикаментозных средств невозможно.
Лекарственная терапия может включать в себя следующие препараты:
- обезболивающие средства (Дексалгин, Кеторолак, Но-шпа, Баралгин, наркотические анальгетики);
- антациды (Фосфалюгель, Ренни), которые подавляют раздражающее действие желудочного сока;
- противовоспалительные препараты (Нимесулид, Найз);
- ингибиторы протеолитических ферментов при тяжелом течении обострения (Контрикал);
- антибиотики для профилактики гнойных осложнений;
- уколы инсулина в случае стойкой гипергликемии.
При сильной потере веса для восполнения нехватки питательных веществ, витаминов и микроэлементов назначаются внутривенные инфузии (витамины группы В, Е, альбумин, солевые растворы).
Хирургическое лечение
Операция по удалению ПЖ показана далеко не всем пациентам. К хирургическим вмешательствам прибегают в случае тяжелого или осложненного течения хронического панкреатита.

Благодаря возможностям современной медицины продолжительность жизни после хирургических вмешательств на поджелудочной железе с каждым годом увеличивается.
Способы удаления части или целой железы:
- Эндоскопические операции часто применяется у пожилых людей из-за их малотравматичности, короткого восстановительного периода.
- Открытые операции показаны в том случае, если нужно удалить воспаленный участок железы или кисту. Они считаются радикальными, поскольку устраняют причину и снижают количество осложнений.
Альтернативное лечение
В настоящее время набирает популярность альтернативная медицина. Она не заменяет традиционную, но позволяет достичь хороших результатов при комплексном лечении. При панкреатите для устранения болей может назначаться иглотерапия или медитативные упражнения для расслабления и снятия напряжения.
Профилактические мероприятия
Эффективный способ профилактики — диетическое питание. Также необходимо отказаться от алкоголя и сигарет. Это позволит не только избежать поражения поджелудочной железы, но и укрепит здоровье в целом.
Хронический панкреатит — тяжелое заболевание, которое неизбежно приводит к инвалидности, если его не лечить. Значит, в случае появления вышеописанных жалоб и симптомов рекомендуется как можно скорее обращаться за медицинской помощью. Это не только остановит воспаление, но и предотвратит развитие осложнений.
Понравился материал: оцени и поделись с друзьями
Источник
Панкреатит – это заболевание поджелудочной железы, которое постепенно приводит к ее разрушению, а также нарушению работы других внутренних органов. Для своевременного диагностирования и лечения необходимо знать возможные симптомы болезни, описанные ниже.
Что такое панкреатит
В поджелудочной железе происходит выработка и выделение панкреатического сока, в котором содержатся ферменты для расщепления составляющих пищи – жиров, белков, углеводов. Здоровая железа выбрасывает пищеварительные энзимы в верхний отдел тонкого кишечника. Под влиянием некоторых факторов этот процесс может быть нарушен, и тогда ферменты остаются в теле поджелудочной или забрасываются туда из двенадцатиперстной кишки и, выполняя свои прямые функции, разрушают орган.
Процесс «самопереваривания» может сопровождаться выделением токсинов, которые, попадая в кровоток, поражают жизненно важные органы – сердце, печень и почки, головной мозг.
Причины
К основным причинам развития панкреатита относятся:
- Злоупотребление алкогольными напитками. Спирт раздражает слизистую поджелудочной железы, нарушая выделение и отведение панкреатического сока в тонкую кишку. Кроме того, под воздействием алкоголя раздражается слизистая оболочка тонкой кишки, в результате чего может произойти заброс пищеварительных веществ в поджелудочную железу.
- Желчнокаменная болезнь. Конкременты, образовавшиеся в самом желчном пузыре и протоках, затрудняют отвод энзимов в двенадцатиперстную кишку.
Реже панкреатит возникает по следующим причинам:
- Травмирование области живота, оперативное вмешательство.
- Патологии и болезни ЖКТ.
- Неправильное питание – избыток жирной и углеводной пищи, дефицит белков.
- Дисфункции щитовидной железы – тиреотоксикоз, паратиреоз.
- Сосудистые заболевания.
- Аллергии.
- Наследственность.
- Патологии строения поджелудочной железы.
- Неконтролируемое потребление медикаментов, таких как гормональные препараты, антибиотики, противовоспалительные средства и т. д.
- Замена функциональных тканей в поджелудочной железе соединительной вследствие некоторых заболеваний – язвенного колита, болезни Крона и пр.
- Инфекционные заболевания – вирусный гепатит, паротит, брюшной тиф, сифилис, кишечные инфекции и пр.
Первая помощь при панкреатите
Панкреатит – очень опасная болезнь, которая нередко приводит к смертельному исходу. Поэтому если вдруг возник приступ, нужно незамедлительно вызывать бригаду скорой помощи. Во время ожидания больному следует принять сидячее положение и немного наклонить вперед туловище, чтобы хоть немного облегчить боль.
Ни в коем случае нельзя есть. Можно пить только воду небольшими порциями (не более 50 мл за один прием). Глубокое дыхание усиливает боль, поэтому лучше стараться дышать поверхностно.
Для замедления развития воспалительного процесса необходимо приложить к больному месту холодный предмет (лед, завернутый в полотенце). Не рекомендуется принимать обезболивающие препараты, так как это может затруднить дальнейшую диагностику в стационаре.
Симптомы острого панкреатита
Признаки острого панкреатита могут варьироваться в зависимости от некоторых факторов – формы заболевания, периода развития, сопутствующих болезней. Наиболее частые проявления острого панкреатита:
- Боли в области эпигастрия, под левым ребром. Внезапная и острая боль (реже – умеренная, схваткообразная) часто распространяется в область спины, лопаток, левое плечо. Чаще всего приступ возникает через непродолжительное время после трапезы (переедания, злоупотребления жирной пищей).
- Рвота. Изнурительная, не приносящая облегчения, с примесями желчи, возникает обычно после появления первого симптома.
- Острая сосудистая недостаточность (снижение тонуса сосудов). Кожные покровы больного бледные или с синюшным оттенком.
- Вздутие и напряжение живота (сначала только в верхней половине, затем и ниже).
- Геморрагическая сыпь на брюшной стенке, вокруг пупа, на боках.
- Лихорадка (в редких случаях – понижение температуры тела).
- Желтуха. Может возникнуть из-за нарушения процесса оттока желчи из-за сдавливания воспаленной поджелудочной железой желчных проток.
- Учащенный пульс, сниженное АД.
- Коллаптоидное состояние больного.
Окончательно подтвердить или опровергнуть развитие панкреатита возможно только в условиях стационара при помощи лабораторных исследований крови и мочи, а также аппаратных обследований больного. Наиболее достоверным признаком развития острого панкреатита является многократное превышение нормы амилазы в урине.
Лечение острого панкреатита
Лечение больного производится в стационаре консервативными методами (за исключением гнойно-некротического панкреатита). Обязательно назначается голодание (до 4 дней) для обеспечения полного функционального покоя поврежденного органа. С помощью специального назогастрального зонда постоянно откачивается желудочный сок.
На начальном этапе лечения применяют методы дезинтоксикации для выведения токсинов из организма. Для расслабления гладкой мускулатуры назначаются спазмолитики. Для снятия болевых ощущений применяют обезболивающие препараты.
Для остановки процесса разрушения необходим прием блокаторов выработки ферментов. Если во время развития панкреатита присоединилась инфекция, обязателен прием антибиотиков.
Симптомы хронического панкреатита
Хронический панкреатит – это прогрессирующее воспаление тканей в поджелудочной железе, которое постепенно приводит к утрате основных функций органа. Хронический панкреатит может протекать практически бессимптомно на протяжении длительного времени либо скрываться под симптомами болезней органов брюшной полости.
Наиболее частые симптомы хронического панкреатита:
- Боль. Умеренная или острая, возникает чаще всего после обильного приема острой, жирной пищи, алкоголя. Может локализоваться в области эпигастрия, под левым ребром, часто имеет «опоясывающий» характер. Боль усиливается в лежачем положении и стихает в позиции сидя с небольшим наклоном тела. Иногда отдает в область лопаток, в левое плечо, в область сердца.
- Экзокринная недостаточность (дефицит количества вырабатываемых пищеварительных ферментов). В этом случае нарушается процесс пищеварения и кишечного всасывания, увеличивается рост числа бактерий в тонком кишечнике. В результате у больного появляется понос, боли в животе, повышенное газообразование, стеаторея, тошнота и рвота, отрыжка. Кроме этого, ухудшается аппетит, появляется неприязнь к жирной еде, наблюдается снижение массы тела. Позднее могут присоединиться признаки дефицита витаминов – железодефицитная анемия, изменение структуры волос и ногтей, общая слабость и апатия.
- Эндокринная недостаточность (снижение количества вырабатываемого инсулина и глюкагона). После приема пищи уровень увеличивается количество сахара в крови, возникает и прогрессирует сахарный диабет и появляются сопутствующие ему симптомы: частые приступы жажды и голода, учащение мочеиспускания, кожный зуд и воспаления, общая слабость, головные боли.
Лечение хронического панкреатита
Лечение проводится в основном консервативными методами. Как и в случае с острым панкреатитом, обязательным этапом лечения является голодание в течение нескольких дней. Для устранения симптомов болезни назначаются:
- Спазмолитики (Но-шпа, Папаверин).
- Препараты для снижения выделения желудочного сока (Омепразол, Промезол).
- Препараты, регулирующие выработку ферментов и функции поджелудочной железы (Аллохол, Панкреатин).
Хирургическое вмешательство назначают только в тяжелых случаях, когда медикаменты неспособны устранить симптомы заболевания.
Можно ли вылечить панкреатит навсегда?
Клетки поджелудочной железы не регенерируются, а изменения в структуре органа, вызванные воспалением, имеют необратимый характер. Вернуть утраченные функции железы нельзя, поэтому полное излечение панкреатита невозможно. Но если соблюдать профилактические рекомендации, можно не допустить дальнейшего развития воспаления.
В первую очередь необходимо соблюдать диету: отказаться от еды, содержащей большое количество жиров, углеводов и грубой клетчатки. Принимать пищу следует маленькими порциями каждые 2-3 часа. Также необходимо соблюдать питьевой режим, употребляя не менее 2 литров в день. Рекомендуется полностью отказаться от алкоголя.
Панкреатит – это очень коварная и опасная для жизни болезнь. Симптомы заболевания можно спутать с проявлениями других болезней. Не стоит их игнорировать, необходимо сразу обратиться за помощью к специалистам.
Источник