Поджелудочная железа запор при сахарном диабете
Панкреатит представляет собой серьезное заболевание, развивающееся на фоне воспаления поджелудочной железы. Так как эта железа принимает участие в процессе переваривания пищи, нередко при ее воспалении нарушается работа всего ЖКТ. Именно по этой причине запор при панкреатите является весьма распространенной проблемой среди людей, страдающих от этого недуга. А как с ним бороться, вы сейчас и узнаете.
Почему возникает запор?
Поджелудочная железа является частью пищеварительной системы. Ее основная функция заключается в выработке инсулина, отвечающего за обменные процессы в тканях. Если организм начинает испытывать в нем дефицит, нарушается процесс расщепления и усвоения питательных элементов, что, естественно, негативным образом сказывается на работе всех внутренних органов и систем.
Считается, что основными факторами, провоцирующими развитие панкреатита в острой и хронической форме, являются:
- злоупотребление алкоголем,
- наличие в рационе большого количества «тяжелой» и «вредной» пищи,
- постоянные стрессы, недосыпы,
- хронические инфекции.
Когда поджелудочная железа воспаляется и процесс синтеза инсулина замедляется, нарушается работа кишечника, что и становится причиной появления запоров. Как показывает медицинская практика, нарушения стула отмечаются и при остром хроническом панкреатите, и при его обострении.
Запоры при панкреатите появляются по причине того, что при развитии этого недуга возникает дискинезия толстой кишки и желчных протоков, которые также принимают участие в процессе размягчения каловых масс и их выведения из кишечника. Но это не единственная причина появления проблем со стулом у больных панкреатитом.
Появление частых запоров при панкреатите должно насторожить и заставить больного посетить врача, так как именно они могут являться первым признаком развития осложнений на фоне заболевания
Запор при панкреатите может являться одним из признаков развития вторичного сахарного диабета, который диагностируется практически у 80% пациентов. Обуславливается это тем, что при воспалении клетки поджелудочной железы повреждаются, а это нарушает выработку инсулина, который к тому же является ответственным за расщепление глюкозы, попадающей в организм вместе с пищей, и за ее транспортировку в ткани.
Важно! Учитывая это, больному необходимо более внимательно относиться к своему самочувствию. Если появились первые симптомы развития сахарного диабета, нужно сразу же идти к врачу и проходить обследование. Так как если не приостановить развитие болезни, это может привести к печальным последствиям.
Симптомы
Когда поджелудочная железа работает нормально, она постоянно вырабатывает ферменты, которые обеспечивают нормальное переваривание сложных углеводов, жиров и белков. Если же в органе развиваются воспалительные процессы, выброс этих веществ в нужном количестве не происходит, в результате чего поступающая в желудок еда не переваривается полностью и ее кусочки попадают в кишечник. Поэтому практически у всех больных панкреатитом наблюдаются изменения в стуле. Либо появляется сильная диарея (при этом в каловых массах отмечаются кусочки непереваренной пищи), либо запор.
Запором называют состояние, при котором дефекация не происходит на протяжении 24-48 часов и более. Что касается больных панкреатитом, у них и вовсе запор может наблюдаться около недели, при этом общую клиническую картину добавляют следующие симптомы:
- боли в животе,
- легкая тошнота,
- уменьшение аппетита,
- желтушность кожных покровов,
- вздутие живота.
Основные признаки запора
При хроническом запоре у пациентов часто отмечается потеря веса и чрезмерная раздражительность. Но могут проявляться и другие симптомы, например, частые головные боли или появление на теле сыпи. Обуславливается это тем, что при скоплении каловых масс в кишечнике начинают возникать процессы гниения, в ходе которых в кровоток выбрасывается огромное количество вредных веществ, приводящих к интоксикации организма. А она может проявляться по-разному, вплоть до потери сознания.
Более того, часто на фоне воспаления поджелудочной железы развиваются такие заболевания, как холецистит и гастрит. Для них также характерны частые запоры. Но при холецистите и гастрите также возникают характерные для них симптомы – повышенная температура, тошнота, перерастающая в рвоту, головокружения, боли в области правого подреберья и т.д.
Важно! В силу того, что появление запора при панкреатите может являться симптомом развития других заболеваний, при его возникновении необходимо сразу же пройти полное обследование и убедиться в отсутствии осложнений.
Если же человеку все-таки удается сходить в туалет и он замечает в каловых массах кусочки непереваренной пищи, то это уже свидетельствует о сильном нарушении работы поджелудочной и высоких рисках возникновения осложнений. При этом он может отмечать появление сильной режущей боли по всей окружности живота в тот момент, когда возникают позывы к опорожнению кишечника, а также приобретение калом бледного оттенка и исходящий от него зловонный запах.
Что делать?
Говоря о том, что делать, когда запор при панкреатите стал возникать все чаще и чаще, следует отметить, что никогда нельзя заниматься самолечением. Это может только усугубить сложившуюся ситуацию и стать причиной появления сопутствующих заболеваний. Необходимо в обязательном порядке посетить врача и пройти полное обследование, так как только доктор сможет сказать, как избавиться от проблем с кишечником и предотвратить возникновение осложнений.

При возникновении запоров ни в коем случае нельзя заниматься самолечением, это может негативным образом сказаться на здоровье
Как правило, лечение запоров при панкреатите и других заболеваниях поджелудочной железы включает в себя специальную диету, которая способствует снятию нагрузки с желудка и с самой железы, а также улучшить перистальтику кишечника.
Диета подразумевает под собой полный отказ от такой пищи:
- жаренные и жирные блюда,
- фаст-фуд,
- алкогольная продукция,
- копчености,
- полуфабрикаты,
- газированные напитки,
- крепкий кофе и чай.
Все эти продукты способны спровоцировать появление запора у совершенно здорового человека. Что же тут говорить о тех, кто страдает от панкреатита. Более того, их употребление может стать причиной частого обострения болезни, поэтому исключать их рациона нужно в обязательном порядке.
При частых запорах ежедневный рацион больного должен состоять из продуктов, которые не нагружают железу и не провоцируют сбои в работе ЖКТ. Таковыми являются:
- супы, приготовленные на овощном бульоне,
- овощи (сырые есть нежелательно, лучше вареные или тушеные),
- кисломолочные продукты питания, но только с низким содержанием жиров,
- яблоки (при панкреатите их следует употреблять в запеченном виде),
- тыква,
- каши, приготовленные на молоке, разбавленном на ½ водой без добавления масла (запрещается употреблять только рисовые и гороховые каши, так как они могут привести к метеоризму и спровоцировать появление запоров),
- компоты (готовить можно как из свежих фруктов, так и сухофруктов),
- свекольный сок.

Только правильное питание позволит избавиться от запоров и предотвратить развитие осложнений на фоне панкреатита
Если же у вас постоянно наблюдаются запоры, то, кроме вышеуказанных продуктов, которые могут спровоцировать нарушение работы ЖКТ, необходимо также отказаться от следующего:
- солений,
- консервов,
- выпечки,
- фруктов и ягод, в составе которых находится много витамина С,
- редьки, репы и редиса,
- бобовых,
- винограда,
- картофеля и т.д.
Более подробный список продуктов питания, которые можно употреблять в пищу при запорах, а от которых лучше отказаться, должен предоставить врач. Но мало знать, что можно кушать, а что нет. Необходимо также иметь представление о том, как это следует делать.
Во-первых, все блюда стоит готовить на пару и без добавления масла. Если во время приготовления используется духовой шкаф, рекомендуется применять фольгу. Но и ее смазывать маслом нельзя. Добавлять его можно в небольших количествах и только в уже приготовленное блюдо. Во-вторых, все блюда перед употреблением необходимо измельчать до пюреобразного состояния. Для этого можно использовать блендер или мелкую терку.
В-третьих, употреблять блюда в горячем или холодном виде нельзя, так как они оказывают раздражающее действие на поджелудочную и могут спровоцировать не только нарушение стула, но и обострение панкреатита. И в-четвертых, кушать следует маленькими порциями и часто (не реже 5 раз в день).
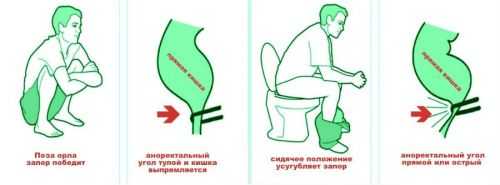
Чтобы процесс опорожнения кишечника происходил без проблем, необходимо занимать правильное положение
Медикаментозная терапия
Помимо правильного питания, лечебная терапия запоров, возникающих на фоне панкреатита, также включает в себя прием специальных лекарственных препаратов. К ним относятся медикаменты, которые способствуют снижению секреции поджелудочной (это позволяет снять с нее нагрузку и предотвратить дальнейшее повреждение ее клеток) и содержат в себе ферменты, обеспечивающие нормальное протекание процессов пищеварения. Если запоры дополняются острыми болями, применяются анальгетики.
Важно! Необходимо понимать, что о таком заболевании, как панкреатит, прием большинства препаратов, в том числе и обезболивающих, противопоказан. Поэтому принимать какие-либо лекарства без ведома врача ни в коем случае нельзя. В противном случае это может привести к ухудшению общего самочувствия.
К помощи слабительных препаратов прибегают крайне редко. И принимать их можно не чаще 1 раза в неделю. Если принимать их чаще, это может стать причиной возникновения серьезных расстройств, для которых характерна длительная диарея и истощение организма.
Устранение запоров также можно осуществлять при помощи постановки очистительных клизм. Растворы для них рекомендуется делать на основе отваров и настоев из трав, способствующих восстановлению перистальтики кишечника, либо масел (отличным вариантом в данном случае является касторовое масло).
Помните, что допускать возникновение запоров, особенно когда в организме уже нарушена работа внутренних органов, нельзя. Если же они появились, то следует обязательно посетить специалиста. Только он сможет назначить лечение, которое позволит быстро и эффективно избавиться от запоров.
Тест: на определение риска сахарного диабета 2 типа

Источник
Поджелудочная железа выполняет в организме две основные функции. Она производит ферменты для переваривания пищи и секретирует инсулин для усвоения глюкозы. Нарушение процессов утилизации сахаров не всегда сопровождается изменениями в работе органа, но поджелудочная железа при сахарном диабете иногда поражается вторично. И для правильного лечения важно понимать, что является первичным, а что развивается на фоне основной патологии.
Сахарный диабет и поджелудочная железа
При сахарном диабете отмечается постепенное нарушение питания всех органов. Сдвиги обменных процессов приводят к атрофии клеток, в том числе и в поджелудочной железе. На этом фоне все вещества, которые она вырабатывает, снижают свою концентрацию. Возникает вторичное поражение органа, ухудшается секреция инсулина. Замкнутый круг приводит к усугублению течения диабета.
Иногда панкреатит развивается независимо от наличия или отсутствия сбоев в обмене сахаров. Но и в этом случае лечение должно как можно скорее восстановить секреторную функцию железы, иначе прогрессирование процесса неизбежно.
Панкреатический сахарный диабет
Иногда недостаточность выработки инсулина – это результат длительного осложненного воспаления или интоксикационного поражения поджелудочной железы. В этом случае у пациента диагностируется панкреатический (или панкреатогенный) диабет.
Механизм развития
Изменения структуры железы происходят чаще всего при хроническом панкреатите. Периодические воспалительные процессы и затихания сопровождаются типичной симптоматикой. Возникает тошнота, рвота, сильная боль. Длительность этого этапа недуга составляет около 10 лет.
Правильное лечение на этой стадии болезни еще может восстановить воспаленные ткани.
На втором этапе диспепсия становится постоянным признаком. Человек всегда испытывает дискомфорт после приема пищи, у него возникает метеоризм, нарушение стула (периодически возникает запор или диарея), при нарушении диеты развивается рвота. В этот период появляются первые необратимые изменения в бета-клетках, продуцирующих инсулин. Они время от времени выплескивают в кровь повышенные порции этого вещества, поэтому у больного случаются гипогликемические состояния.
Запущенная стадия панкреатита характеризуется полной атрофией клеток. Натощак у такого диабетика отмечается нормальное содержание глюкозы, а после еды уровень сахара резко возрастает и долго не снижается.
Симптомы панкреатического диабета
При панкреатическом диабете наблюдаются такие симптомы:
- умеренное повышение сахара крови;
- частые и непродолжительные приступы гипогликемии;
- уровень глюкозы до 11 ммоль/л не сопровождается нарушением состояния;
- более высокий уровень отмечается типичными симптомами (сухостью во рту, жаждой, увеличением диуреза);
- использование препаратов и диеты благотворно действует на показатели обмена.
В отличие от диабета 1 и 2 группы, панкреатическая форма диабета очень редко осложняется кетоацидозом и кетонурией. При снижении сахара крови пациент чувствует сильный голод, у него возникает холодный пот, возбуждение, тремор конечностей, побледнение. Отсутствие лечения и прогрессирование заболевания заканчивается тотальным нарушением многих систем (сердца и сосудов, органов зрения), развивается нейропатия, ретинопатия.
Панкреатит при диабете второго типа
Первичное воспаление поджелудочной железы часто приводит к развитию инсулиннезависимого диабета (2 типа). Для болезни характерны боли под нижним ребром слева и нарушение пищеварительных процессов. Обострения сменяются ремиссией.
Постепенно происходит расстройство метаболизма глюкозы, что и ведет к появлению диабета. Согласно статистике, причиной диабета второго типа в 40% случаев становится панкреатит.
Одна болезнь потенцирует течение другой, поэтому лечение следует проводить одновременно в двух направлениях. Важно достичь устойчивой ремиссии в состоянии поджелудочной железы и принимать таблетки для регуляции уровня сахара.
Иногда поражение органа происходит во время оперативного вмешательства по поводу рака поджелудочной железы или панкреонекроза. В этих случаях развивается стойкая гипергликемия, которая с трудом поддается терапии.
Диагностика
Панкреатогенный дибет диагностировать сложно. Он появляется на поздних стадиях хронического воспаления, и на первое место выходят нарушения пищеварения из-за снижения ферментной активности. Нередко выявляют диабет на фоне незначительно выраженных признаков первичного заболевания, а пациент принимает исключительно сахароснижающие средства.
Лабораторные исследования
В диагностике панкреатогенного диабета необходимо мониторирование уровня сахара. Для этого проводят анализ с нагрузкой (натощак и через два часа после еды). При таком типе недуга увеличение уровня глюкозы будет отмечаться после еды.
С помощью биохимических тестов состояние поджелудочной железы оценивают по уровню амилазы, липазы, диастазы и трипсина. В урине ацетон и глюкоза не определяются.
Инструментальная диагностика
Для подтверждения изменений в железе и дифференциальной диагностики проводят УЗИ органов живота. При запущенной форме панкреатита с помощью ультразвука можно обнаружить участки атрофии.
Наиболее информативный способ диагностики – МРТ. Исследование позволяет оценить размеры органа, наличие включений, эхогенность и особенности строения.
Как лечить
Лечение железы при диабете и восстановление ее функций невозможно без медикаментозных средств. При недостаточной эффективности терапии может понадобиться трансплантация органа.
Медикаментозная терапия
Лечение поджелудочной железы при сахарном диабете включает в себя прием таких медикаментов:
- ферментсодержащие средства;
- сахароснижающие;
- инсулин (в качестве заместительной терапии после операции).
Для восстановления пищеварения используют препараты с содержанием ферментов (амилаза, липаза и другие), так как железа их вырабатывает недостаточно. Ферментные медикаменты также позволяет увеличить всасывание белка.
Купируют гипергликемические эпизоды с помощью средств для снижения сахара крови. Препараты выбора – производные сульфанилмочевины.
Если больному делают операцию с частичной или полной резекцией поджелудочной, то в этом случае врач назначает заместительное лечение инсулином.
Его не применяют более 30 ЕД в день, так как при передозировке существует опасность резкого снижения сахара. После стабилизации состояния человек переходит на таблетки для снижения сахара.
В том случае, когда отмечается острый приступ и сильно болит в верхней части живота, используют анальгетики и спазмолитики. Чтобы быстро купировать приступ, препараты вводят парентерально.
Трансплантация поджелудочной железы
При значительном нарушении органа и отсутствии положительной динамики в ходе лечения единственным выходом из положения становится пересадка донорской поджелудочной железы. Сейчас используется альтернативный вариант трасплантации с частичной заменой той части, где локализуются бета-клетки. После эксперимента по внедрению этих клеток больному врачам удалось улучшить обмен глюкозы вплоть до его полной нормализации.
Наращивание клеток
Проблему при диабете, который развивается на фоне снижения внешней секреции железы, можно решить увеличив количество инсулинпродуцирующих клеток. Для этого их клонируют и вживляют в орган. Такое лечение поджелудочной железы при диабете способствует восстановлению ее функции и обменных процессов. Существует специальные белковые препараты, помогающие переходу трансплантационного материала в зрелые бета-клетки. Лекарства эти также активизируют выработку инсулина оставшимися клетками.
Иммуномодуляция
У человека при заболевании поджелудочной железы некоторое количество бета-клеток сохраняется. Но собственный организм вырабатывает антитела, разрушающие эти оставшиеся структуры. В этом случае используется новый метод воздействия, который заключается во введении препарата с активным веществом, уничтожающим антитело. Клетки железы сохраняются и начинают размножаться.
Массаж поджелудочной железы
Среди множества способов улучшить состояние больного практикуется массаж поджелудочной железы при сахарном диабете. Эта процедура помогает усилить приток крови, поддержать выработку ферментов и гормонов, снизить воспаление и застойные процессы. Делать ее следует только специально обученному медицинскому специалисту.
Не показано массирование органа в таких ситуациях:
- обострение хронического воспаления;
- острый панкреатит;
- наличие острой гнойной инфекции любой локализации;
- гипертония;
- подозрение на опухоль в брюшной полости;
- алкогольное опьянение.
Упражнения
Существует много специальных упражнений, которые улучшают состояние при панкреатическом диабете. С помощью специалиста лучше всего подобрать индивидуальную программу. Начинать нужно с минимальной нагрузки (от 3-4 раз), а потом постепенно увеличивать ее (до 9 раз). Если во время выполнения движений болит живот или ухудшается самочувствие, нужно прекратить занятие.
Полезно делать дыхательные упражнения:
- втягивание живота на глубоком выдохе с задержкой дыхания (на 3 секунды);
- выпячивание живота при тех же условиях;
- попеременное повторение движений.
Для любителей йоги также существует множество асан, помогающих уменьшить воспаление и снизить боль. Они способствуют нормализации обмена (в том числе и сахаров), а также улучшают усвоение питательных веществ и повышают защитные силы организма.
Диета
Диета при диабете заключается в максимальном ограничении употребления легких углеводов. К ним относятся конфеты, сдоба, сладкая выпечка – все они под запретом.
В основе рациона лежат белки (мясо и рыба с низким процентом жирности), овощи, крупы. Питание дробное до 4-5 раз в день. Исключаются жареные блюда, острые приправы, бобы, мясные и грибные бульоны.
Народные средства
В качестве дополнения можно применять рецепты народной медицины. В этом случае рекомендуется использовать овсяное молоко. Для приготовления берут полстакана цельного овса на 1,5 литра кипятка и варят в течение 40 минут. После этого размягченные зерна раздавливают и продолжают варить еще 20 минут. Молочко процеживают, отжимают и хранят в холодильнике. Принимают по половине стакана 3-4 раза в день.
Как предупредить заболевание
Для профилактики панкреатического диабета следует заботиться о состоянии поджелудочной железы. Необходимо отказаться от алкоголя, соблюдать диету (не только в момент обострения, но и в период ремиссии), при малейших признаках ухудшения идти к врачу.
Источник


