Рак поджелудочной железы в 25 лет
 Рак поджелудочной железы — тяжелое страдание. Опасность рака этой локализации заключается в том, что он ранее других злокачественных новообразований метастазирует в соседние органы, приводя впервые месяцы заболевания к смерти.
Рак поджелудочной железы — тяжелое страдание. Опасность рака этой локализации заключается в том, что он ранее других злокачественных новообразований метастазирует в соседние органы, приводя впервые месяцы заболевания к смерти.
Рак поджелудочной железы встречается от 1 до 7% случаев по отношению к числу злокачественных новообразований всех других локализаций. Большинство случаев приходится на возраст 50—70 лет. Более редко данное заболевание встречается у лиц молодого возраста (13—25 лет) и у лиц старше 80 лет.
Причины рака поджелудочной железы
Этиология рака поджелудочной железы в настоящее время неясна. Многие авторы придают большое значение нарушениям питания и хроническим воспалительным процессам (например, кальцинирующий панкреатит) и особенно алкоголизму. Алкоголь, при систематическом его употреблении в клетках железы вызывает развитие фиброзных изменений, способствующих развитию рака. Большое значение имеют и предраковые заболевания (кисты, аденомы, хронические панкреатиты).
Классификация
По микроскопической картине рак поджелудочной железы бывает нескольких видов. Наиболее частым является цилиндроклеточная аденокарцинома, развивающаяся из эпителия выводных протоков железы и локализующаяся чаще всего в головке железы. Такие опухоли на разрезе белесоватого цвета, при пальпации имеют плотную, бугристую поверхность.
Реже встречается медуллярный рак, имеющий мясистый вид и мягкую консистенцию, развивается он из эпителия ацинозной части железы и гистологически состоит из пирамидальных клеток.
Третий вид опухоли — цистаденокарцинома. Опухоль развивается в самых различных отделах железы и имеет в своем составе различные клетки.
Метастазирование рака поджелудочной железы происходит очень рано и совершается различными путями. Различает такие пути метастазирования:
- непосредственное распространение по железе и в соседние органы (на общий желчный проток, желудок, двенадцатиперстную кишку, кишечник, печень);
- гематогенное метастазирование по системе воротной вены;
- по периневральным пространствам;
- по лимфатическим путям с поражением перипанкреатических, периаортальных и парааортальных, мезентериальных, околожелудочных узлов. Очень часто возникают метастазы в легких, паховых и шейных лимфатических узлах. При раковом поражении брюшины одним из наиболее ранних симптомов является накопление асцита.
Чаще и наиболее рано метастазирует рак тела и хвоста железы. Метастазирование сопровождается истощением. При раке головки ПЖЗ всегда бывает желтуха, протекающая по типу механической, в результате прорастания опухоли в желчные пути.
Симптомы рака поджелудочной железы
При рассмотрении клиники рака поджелудочной железы необходимо придерживаться определенной последовательности. Наиболее удобным в этом отношении методом является рассмотрение клинического течения опухоли, в зависимости от локализации ее в железе.
Рак может иметь самую различную локализацию — диффузно поражать всю железу, головку, тело или же хвост. Чаще все же поражается головка ПЖЗ (в 50—75% случаев), значительно реже — тело и хвост железы. У одних больных опухоль располагается поверхностно, у других — глубоко и часто поражает весь орган. Размеры опухоли различные: от небольшого узла до головки новорожденного, в зависимости от локализации опухоли. Опухоли головки поджелудочной железы никогда не бывают большими. Большие размеры опухоли бывают при раке тела и хвоста.
Первыми симптомами рака поджелудочной являются диспептические явления (тошнота, рвота, отсутствие аппетита), боли, слабость и быстро развивающаяся кахексия.
Боли постоянные, ноющие, отдающие под лопатку появляются в самом начале заболевания и локализуются в подложечной области. Иногда внезапно появляется болезненность в правом подреберье, симулирующая приступ желчно-каменной болезни.
Желтуха появляется через несколько месяцев (3—4) после болей и протекает по типу механической (увеличение желчного пузыря, симптом Курвуазье, нарушение углеводного обмена, питания). Желтуха возникает раньше при росте опухоли из эпителия конечной части выводных протоков поджелудочной железы, когда быстро сдавливается общий желчный проток.
Исхудание — симптом, всегда сопровождающий рак головки поджелудочной железы. Наступает очень быстро в результате нарушения пищеварительной функции, а также вследствие интоксикации.
Иногда наблюдается кровотечение при прорастании опухолью стенки желудка или двенадцатиперстной кишки с последующим изъязвлением. Такие явления бывают очень редко при запущенных процессах.
Рак тела и хвоста поджелудочной железы встречается гораздо реже опухолей головки. Больные обращаются к врачу с жалобами на боли в подложечной области, левой половине живота. В дальнейшем боли принимают характер опоясывающих, возникают внезапно и носят острый характер. Боли усиливаются в лежачем положении (на спине), так как опухоль давит на солнечное сплетение. Иногда они возникают в позвоночнике, симулируя радикулит, а также в животе, напоминая по своему развитию кишечную непроходимость. Но чаще всего отмечаются боли в подложечной области и левом подреберье.
Исхудание при раке тела и хвоста железы выражено особенно резко. В первые месяцы заболевания больные теряют в весе до 10 — 20 кг. Это объясняется в первую очередь нарушением процессов пищеварения (недостаточность функции железы), а также постепенно нарастающей интоксикацией.
Диспептические явления бывают выражены в виде тошноты, рвоты, отсутствия аппетита, особенно в период распада опухоли.
Опухоль тела и хвоста определяется чаще всего пальпаторно, ввиду больших размеров. Желтуха при раке тела и хвоста железы бывает очень редко и то лишь при прорастании опухоли в соседние органы, при этом развивается клиническая картина, характерная для поражения данного органа злокачественной опухолью.
Очень редко встречаются злокачественные опухоли островков Лангерганса (аденокарциномы). Клиническая картина, характерная для данной локализации рака: на первый план выступают явления гиперинсулинемии, выражающиеся в общей резкой слабости, ощущении постоянного голода, дрожи, потливости, бледности кожных покровов и слизистых, обморочном состоянии. В тяжелых случаях бывает бред, коллапс и потеря сознания.
Диагностика
Диагностика рака поджелудочной железы представляет даже для опытных врачей-онкологов значительные трудности. Правильный диагноз рака головки поджелудочной железы в начальных стадиях устанавливается лишь у 25—30% больных, при появлении желтухи процент первичной правильной диагностики увеличивается до 60—70%, а рак головки ПЖЗ правильно установлен был у 65% больных. Основными симптомами рака головки ПЖЗ являются:
- боли вверху живота;
- исхудание;
- механическая желтуха, сопровождающаяся, как правило, увеличением печени и желчного пузыря;
- диспептические явления;
- поносы, запоры.
Дифференциальная диагностика рака головки поджелудочной железы проводится с злокачественными опухолями фатерова соска, при которых доминирующим признаком является наличие желтухи интермиттирующего типа и отсутствие болей. Желтуха протекает без появления болезненности — наиболее часто встречающегося дифференциально-диагностического признака рака фатерова соска. Рак желчных протоков хотя и встречается редко, но отличить его от опухоли головки железы очень трудно и удается только рентгенологическим методом. Отличить рак головки от длительно протекающего хронического панкреатита особенно затруднительно. Это бывает трудным даже во время операции. В таком случае показана биопсия.
Распознавание рака тела и хвоста железы гораздо труднее, чем диагностика рака головки железы. Одним из наиболее характерных признаков является резкая болезненность («морфийная боль»), сопровождающая рак тела и хвоста поджелудочной железы и не прекращающаяся даже после дачи наркотиков. Чаще боли локализуются в верхнем левом квадранте живота. Одновременно появляются диспептические явления и исхудание, симптомы нарушения углеводного обмена, аналогичные тем, которые бывают при развитии сахарного диабета. Большие размеры опухолей данной локализации облегчают диагностику в раннем периоде заболевания. Раннее и быстрое метастазирование в смежные с ПЖЗ органы и лимфатические узлы облегчает диагностику. Наличие множественных тромбозов и эмболий наблюдается лишь при раке тела и хвоста железы и является основным дифференциально-диагностическим признаком между раком головки, тела или хвоста ПЖЗ. Цитологическое исследование содержимого двенадцатиперстной кишки дает возможность обнаружить наличие опухолевых клеток.
Кратко остановимся на рентгенологической диагностике опухолей ПЖЗ, поскольку в последние годы в этой области наметился существенный прогресс.
Основными рентгенологическими методами в данном случае являются: ретроперитонеальная пневмография с последующим томографическим исследованием, а также сагиттальная томография и нанкреатография. С успехом применяется также холецистография (пероральная и внутривенная) и холангиохолецистография, позволяющие рентгенологическими методами быстро провести дифференциальную диагностику между раком поджелудочной железы и желчных путей.
Симптомами, указывающими на наличие рака головки ПЖЗ, являются: расширение двенадцатиперстной кишки со смещением дуоденальной дуги, деформация контуров двенадцатиперстной кишки и пилорической части желудка, дефект наполнения в нисходящем отделе кишки при прорастании опухоли в ее стенку. Дефект приобретает форму буквы «3», только с обратным ее изображением—«8» (симптом Форстберга). Иногда также бывает деформация двенадцатиперстной кишки.
При рентгенологической диагностике рака тела и хвоста ПЖЗ исследование обычно проводится со стороны желудка и кишечника (рентгеноскопия). В этих случаях также применяется пневмоперитонеум с последующим томографическим исследованием и спленопортография. Основными симптомами рака является симптом Кейса, при котором ограниченный дефект наполнения желудка определяется в горизонтальном положении больного («подушечный симптом»). Может быть также смещение книзу и сдавление flexura duodenojejunalis, приводящее к дуоденостазу. При проведении спленопортографии на рентгенограмме селезеночная вена не заполняется при наличии рака тела поджелудочной железы. Разработан метод спленопортографии с одновременным проведением ретропневмоперитонеума. Данный метод позволяет диагностировать не только рак тела и хвоста ПЖЗ, но и тромбозы воротной вены, образующиеся при раке данной локализации.
Лабораторные методы исследования сводятся к определению количества диастазы в моче (отмечается повышение ее количества), цитологическим методам исследований и биопсии.
Лечение рака поджелудочной железы
До настоящего времени, при наличии большого количества химиотерапевтических препаратов и различных методов лучевой терапии, единственно рациональным методом лечения рака поджелудочной железы является хирургический. Впервые паллиативная операция при раке поджелудочной произведена в России Н. Д. Монастырским в 1887 г. Она состояла в наложении соустья между желчным пузырем и тонкой кишкой {холецистоэнтеростомия). В настоящее время основными видами паллиативных операций являются наложение соустья между желчным пузырем и другими органами желудочно-кишечного тракта: холецистогастростомия, холецистоеюностомия, холецистодуоденостомия, холедохогастростомия.
Радикальные операции при раке заключаются в частичной или полной резекции поджелудочной железы. Впервые тотальное удаление поджелудочной в России произвел в 1913 г. П. И. Греков после чего больная жила 16 лет и умерла от пневмонии. Наиболее частой операцией является панкреато-дуоденальная резекция поджелудочной железы. Различными авторами установлено, что панкреато-дуоденальная резекция дает более благоприятные результаты при раке фатерова соска, чем при раке головки ПЖЗ. Одним из самых главных условий для успешного проведения радикальных операций при раке поджелудочной железы является наиболее ранняя его диагностика.
Перед операцией больные должны быть соответствующим образом подготовлены. Пища должна быть полноценной, содержать достаточное количество белков и углеводов, ограниченное количество жиров, достаточно витаминов С, В1, В12. Необходимо производить внутривенное введение 10% раствора хлористого кальция или глюконата кальция, 10% раствора хлористого натрия, капельное введение 5% раствора глюкозы. Больные должны получать большие дозы (до 10 г в сутки) панкреатина. Во избежание дистрофии печени в послеоперационном периоде необходимо назначать липокаин по 0,1 г 3 раза в день. При наличии явлений сахарного диабета следует применять большие дозы инсулина.
Прогноз рака поджелудочной железы
Возникли вопросы или что-то непонятно? Спросите у редактора статьи —
здесь
.
Прогноз неблагоприятен. Срок жизни больных, даже подвергавшихся операции, исчисляется месяцами (6—8 месяцев). Смерть наступает в результате кахексии и метастазирования опухоли в другие органы.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Источник
Что такое рак поджелудочной железы?
Рак поджелудочной железы (панкреатический рак) – это злокачественная опухоль, который развивается внутри поджелудочной железы. Поджелудочная железа находится позади желудка в верхней части живота.
Среди функций, поджелудочная железа отвечает за две ключевые задачи: пищеварение и регулирование уровня сахара в крови.
Поджелудочная железа создает жидкости или «соки», которые передаются в кишечник и помогают разрушать и переваривать пищу. Без этих соков организм не сможет поглощать питательные вещества или правильно переварить пищу.
Поджелудочная железа человека также производит инсулин и глюкагон. Эти гормоны помогают поддерживать оптимальный уровень сахара в крови. Поджелудочная железа высвобождает эти гормоны непосредственно в вашу кровь.
Американское онкологическое общество оценивает, что в 2018 году, у более чем 63000 человек в Соединенных Штатах будет диагностирован панкреатический рак, и чуть более 53000 людей умрут от заболевания.
Причины рака поджелудочной железы
Специфических причин, из-за которых возникает рак поджелудочной железы, не выявлено. Выделяют перечень предрасполагающих факторов. От их воздействия в организме может стартовать неконтролируемое деление злокачественных клеток и развитие новообразования:
- хронический панкреатит (на фоне вялотекущего заболевания наблюдается снижение локального иммунитета);
- сахарный диабет (стабильное повышение глюкозы ведет к разрушению клеток и тканей);
- курение – присутствует постоянное токсичное воздействие табачного дыма на клетки организма (30 процентов случаев рака связаны с курением сигарет);
- злоупотребление алкоголем;
- взрослые люди после 60 лет более подвержены развитию новообразований;
- от заболевания чаще страдают мужчины;
- нарушение рациона – грубые, систематические погрешности в питании ведут к развитию рака в организме человека (особенно, употребление алкоголя, кофе, «обработанного» мяса);
- генетический фактор (заболевание передается наследственно).
Прослеживается влияние генетического фактора в деле развития заболевания. Нередко запускается патологический механизм на почве острого стресса, когда ослабевают все защитные и компенсаторные способности организма.
Симптомы рака поджелудочной железы
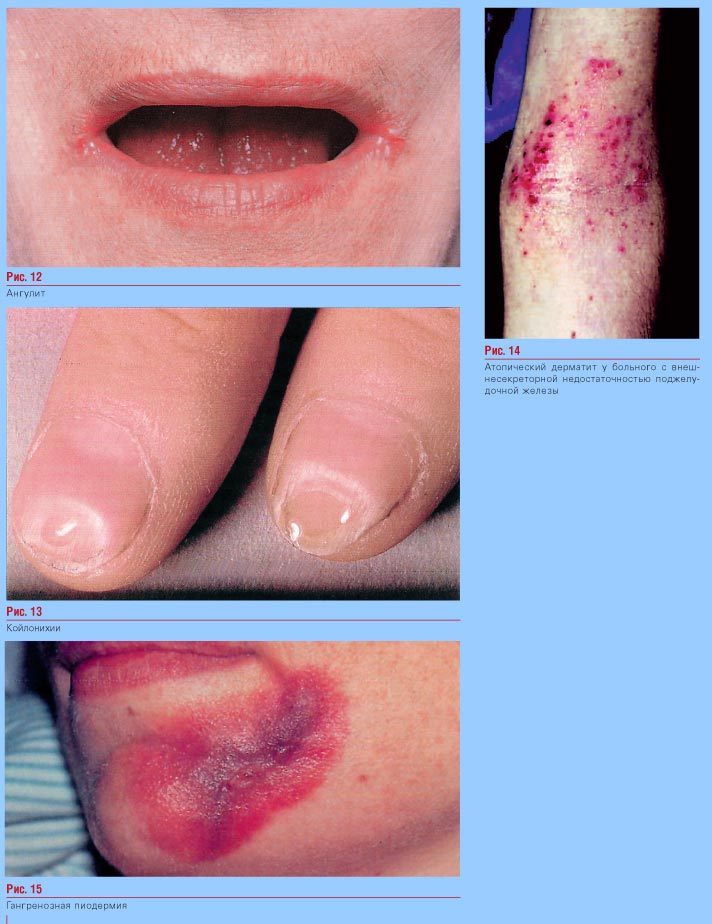 На фото внешний вид кожи больных имеющие какие-либо патологии поджелудочной, в том числе эти проявление возникают на коже и при опухолях.
На фото внешний вид кожи больных имеющие какие-либо патологии поджелудочной, в том числе эти проявление возникают на коже и при опухолях.
Начало рака поджелудочной железы характеризуется бессимптомным течением. Некоторые из наиболее распространенных симптомов могут быть незначительными. Они включают:
- тошноту, отрыжку, понос;
- отсутствие аппетита;
- потеря веса;
- кожные проявления (зуд, дерматит, гнойники);
- слабость, апатичность/раздражительность;
- могут присутствовать признаки острой формы панкреатита (опоясывающая боль, рвота);
- проявление симптомов диабета (жажда, повышения сахара в крови, усиленное мочевыделение, сухость кожи).
Механизмы дальнейшего развития симптомов заболевания:
- сдавливание новообразованием тканей, затрагивание нервных сплетений – раковый процесс провоцирует возникновение боли;
- закупорка каналов поджелудочной железы, 12 п/к и желчного пузыря – опухоль разрастается, перекрывает собой протоки, препятствуя нормальному оттоку желчного сока, развивается механическая желтуха;
- интоксикация – дальнейшее усугубление нарушений приводит к недостаточности жизненно важных органов, самоотравлению организма.
Одним из типичных проявлений новообразования является надоедливый зуд кожного покрова. Он возникает в результате закупорки желчевыводящих каналов разросшимися в ходе заболевания раковыми клетками.
Соли желчных кислот поступают при этом в плазму, раздражают рецепторные клетки дермы. Неутихающий зуд провоцирует бессонницу, заставляет пациента сильно чесаться.
Другие признаки, боль и желтушность при опухоли поджелудочной железы
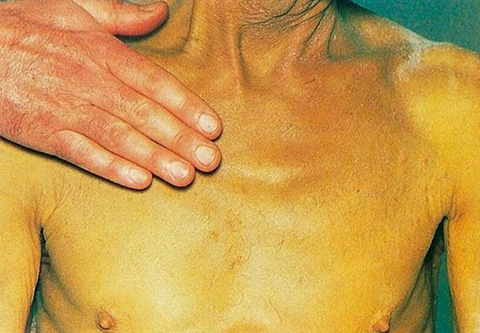 Желтушность
Желтушность
Болезненность наблюдается у 85 % пациентов. Возникает за несколько недель до желтушности.
Усиливается боль обычно к вечернему периоду суток, ночью. Болеть будет сильнее после приема жирной еды, спиртного.
Точная локализация боли зависит от того, какой отдел органа затронут заболеванием:
- поражение клеток головки – боль появляется в правом подреберье, надчревье;
- опухоль в хвостовой части и теле – боль локализуется в обоих подреберьях;
- масштабное поражение – эпигастральные боли, дискомфорт во всем животе.
Пациенты могут жаловаться на боль тупую или острую, распирающую или ноющую, невыносимую или терпимую. Боли бывают постоянными или эпизодическими. Они склонны к иррадиации в спину, под лопатки, в позвоночник. Боль нередко имеет приступообразную природу.
Продолжительность приступов колеблется от нескольких минут до нескольких часов. Пациенты вынуждено нагибаются вперед, прижимают к животу подушку или колени – так терпеть боль легче. Особо выражены боли в случаях, когда опухоль расположена в теле поджелудочной железы (в связи с близостью нервных сплетений).
У 80 % пациентов, помимо боли, наблюдается желтушность. Из-за закупорки протоков опухолью желчь не может полноценно эвакуироваться из своего резервуара. Возникает застой желчного сока, увеличение печени и желчного пузыря. Повышается показатель общего билирубина.
Продолжительное нарушение приводит к развитию глубокой недостаточности печени, кровотечению. Параллельно с изменением цвета кожи пациента, происходит обесцвечивание каловых масс, потемнение мочи.
Раковый процесс в ходе развития образует метастазы.
Причиной этому служит обильное кровоснабжение данного органа, наличие многих лимфатических каналов и лимфоузлов, непосредственная близость с другими органами брюшного пространства.
Даже некрупные новообразования в скором времени провоцируют развитие метастаз.
Основные пути распространения метастаз при заболевании:
- лимфогенный – проникновение раковых клеток в регионарные (соседние) лимфоузлы, находящиеся по ходу артерий печеночных ворот;
- гематогенный с метастазами в печень – новообразования проникают в печеночную ткань, костные ткани, позвоночное пространство;
- контактный – прорастание опухоли в ткани органов, расположенных рядом с поджелудочной железой (желудок, селезенка, кишки);
- смешанный – комбинация трех предыдущих путей метастазирования.
Присутствие метастазов усугубляет симптомы рака и ход заболевания. Осложняется лечение. Пациенты обречены на быструю смерть, поскольку результативность лечения в подобных случаях критически низкая.
Рак поджелудочной железы с метастазами в любом из органов понижается уровень гемоглобина, иммунитета, развивается кахексия (сильная потеря веса), эндогенная интоксикация (СЭИ).
Стадии (этапы) развития рака в поджелудочной
Стадия рака помогает вашему врачу и вашей группе по борьбе с раком понять, насколько развит рак.
Знание этапа важно для выбора лучших методов лечения и терапии. Он также играет определенную роль в вашем мировоззрении на будущее.
Панкреатический рак различают по шкале от 0 до 4. Этапы определяются ключевой информацией:
- размер опухоли;
- близость к лимфатическим узлам;
- распространяется ли оно на другие органы.
Рак 0-го этапа не является инвазивным. Нулевая стадия («рак на месте») характеризуется мутацией небольшого количества клеток слизистых тканей.
Злокачественные клетки способны распространиться и дать начало развития опухоли. На этой стадии симптомов заболевания нет, выявить раковый процесс можно только при УЗИ и МРТ во время профилактических осмотров.
На нулевой стадии при удалении измененных клеток есть вероятность полного излечения в 99% клинических случаев.
| Вид (стадия) | Характеристика | ||
| Размеры опухоли | Распространение ракового процесса | ||
| 1 стадия | Начало развития ракового процесса, новообразование имеет незначительные параметры (до 2 см) | Локализуется новообразование в пределах поджелудочной железы, нет связи с тканями соседних органов | |
| 2 стадия | 2А стадия: | Постепенное увеличение размеров новообразования | Распространение ракового процесса на соседние органы: 12 п/к, протоки желчного пузыря |
| 2В стадия: | Рост опухоли в той или иной степени выраженности | Затрагивание новообразованием регионарных лимфоузлов | |
| 3 стадия | Разрастание опухоли, увеличение параметров | Внедрение опухоли в желудочные стенки, ткани селезенки, толстый кишечник. Возможно затрагивание новообразованием больших нервов, крупных сосудов | |
| 4 стадия | Крупные размеры новообразования. Распад опухоли, развитие метастаз | На стадии 4, наиболее продвинутой стадии, рак распространился за пределы поджелудочной железы и в отдаленные места в организме. Болезнь распространяется за пределы первичного расположения опухоли в близлежащие ткани, кровеносные сосуды, нервы и другие органы. Этот процесс известен как метастаз. Масштабное метастазирование, поражаются разные группы лимфатических узлов, легкие, печень, головной мозг и др. анатомические структуры. | |
Часто рак поджелудочной железы диагностируется только на поздних (3, 4) стадиях развития. На этих этапах новообразование распространяется на клетки и ткани различных органов.
Лечению патология практически не поддается. Прогнозы носят неблагоприятный характер. Около 20 % пациентов, у которых выявлен рак, погибают в первые пять лет после хирургического лечения.
Диагностика и постановка
Постановка диагноза основывается на анамнестических данных, результате осмотра и дополнительных методов исследования.
Последние включают лабораторную и инструментальную диагностику.
Учитываются такие жалобы пациента, как болезненность в животе, стремительная потеря веса, изменение общего самочувствия в худшую сторону, рвота, тошнота и другие классические признаки болезни.
Визуальный осмотр выявляет желтушность кожи, слизистых покровов, изможденный вид, бледность.
Для подтверждения/опровержения ракового процесса применяют инструментальные методы диагностики:
- УЗИ. Эхография подразумевает тщательный осмотр всех внутренних органов, находящихся в полости брюшины и в пространстве за ней. Залогом информативности метода является правильная подготовка к исследованию. Орган размещен глубоко, просматривается трудно. Если присутствует скопление газов в кишечнике или остатки пищи в пищеварительном канале, обследовать паренхиматозные ткани органа бывает непросто.
- Томография. Из этой категории исследовательских методик для диагностирования рака поджелудочной железы используется:
- МРТ (магнитно-резонансная томография)
- КТ (компьютерная томография). Более информативным считается первый из них. С его помощью можно достоверно визуализировать ткани паренхимы, определить степень развития (стадию) и структуру новообразования.
- Ретроградная холангиопанкреатография. Используется для дифференциальной диагностики рака. Помогает выявить наличие в желчевыводящих протоках камней.
- В обязательном порядке при подозрении на новообразование осуществляют тестирование на онкомаркеры са-125. Методика базируется на иммуногистохимическом выявлении в крови пациента специфических клеток, протеиновых молекул, антигенов, которые начинают вырабатываться в организме при наличии в тканях ракового процесса. Норма концентрации таких клеток устанавливается конкретной лабораторией, что зависит от рабочих реактивов.
- Самым достоверным способом выявления рака поджелудочной железы считается гистологическое исследование образца тканей. При помощи тонкой специальной иголки осуществляется пошаговый прокол тканей. Действия в процессе контролируются под монитором МРТ или лапароскопического прибора. Полученный образец ткани изучается под микроскопом.
Важность раннего обнаружения опухоли
Прогноз рака поджелудочной железы во многом зависит от стадии рака во время диагностики. Продвинутые стадии панкреатического рака, как правило, более смертельны, чем ранние стадии, из-за распространения болезни.
Многие случаи панкреатического рака не обнаруживаются до тех пор, пока рак не прогрессирует и не распространится на другие части тела. Вот почему так важно регулярно проходить обследование и обсуждать с вашим врачом любые проблемы, которые могут возникнуть в отношении симптомов и общего состояния здоровья.
Лечение рака поджелудочной железы
Лечение рака поджелудочной железы требует комплексного подхода. Терапевтическая стратегия определяется в каждом отдельном случае с учетом персональных особенностей организма пациента, стадии заболевания.
- Радикальное лечение. Операбельным считают панкреатический рак 0-го этапа, 1, 2, а в некоторых случаях и 3-го этапа развития. Целесообразность удаления части органа обуславливается техническими условиями, возрастом пациента, способностью организма выдержать инвазивное лечение.
- Химиотерапевтическое лечение. Подразумевается назначение химиотерапевтических медикаментов. Такие средства оказывают токсическое воздействие на раковые клетки в организме. Применяется в случае неоперабельного рака.
- Лучевая терапия. Применяется при лечении данного заболевания сравнительно редко.
- Симптоматическое и паллиативное лечение. Осуществляют лечение осложнений, устраняют недостаточность органов, снимают симптоматику. Целесообразно назначать препараты для детоксикации клеток организма, уменьшения боли.
Методы лечения чаще всего комбинируют. Их выбор зависит от многих факторов, в том числе от стадии болезни. Химиотерапевтический курс уместен после оперативного вмешательства.
В ситуациях, когда ликвидировать раковый процесс (опухоль) не удается, лечение направлено на облегчение состояния пациента и поддержку жизнедеятельности организма.
Диета при раке поджелудочной железы
Диета помогает облегчить состояние пациента, хотя самостоятельного значения в лечении не имеет. Правильно составленное меню избавляет от малоприятных проявлений заболевания (боли и пищеварительных расстройств).
Основное требование к рациону – выбор пищи, щадящей механически, термически и химически. В то же время еда должна содержать все необходимые для организма питательные элементы.
Предпочтение отдают продуктам, которые не провоцируют повышенной нагрузки на пораженный раковым процессом орган. Вот примерное меню:
| № | Тип продуктов | Разрешено | Запрещено |
| 1. | Мясо, рыба | Диетические виды мяса (индейка, крольчатина, курятина), постные сорта рыбы | Жирное мясо (свинина), птица (утка, гусь) и жирная рыба. |
| 2. | Выпечка | Хлеб из муки крупного помола, «вчерашний». Печенье – галетки, овсяное | Свежая сдоба, пирожные, торты |
| 3. | Молочные продукты | Кефир, ряженка, йогурт, диетический творог | Цельное сырое молоко, сливки, жирная сметана |
| 4. | Фрукты и овощи | Салаты, большинство овощей и фруктов, если они не вызывают дискомфорта, в сыром или обработанном виде | Сырая капуста, очень кислые разновидности овощей, фруктов |
| 5. | Каши и бобы | Рис, гречка, перловка, овсянка, пшено | Горох, бобы |
| 6. | Напитки | Компоты из сухофруктов | Кофеин-содержащие напитки, спиртное, квас, «крашеные» газировки |
| 7. | Другие продукты | Яйца вареные, орехи, мед | Шоколад, грибы, специи. Ограничение на сахар |
Термическая обработка продуктов предполагает готовку на пару или варку. Не рекомендуется коптить, жарить. Пищевой режим обязательно учитывает индивидуальную переносимость организмом пищевых элементов и количественную потребность пациента в еде.
Играет свою роль в выборе продуктов и тяжесть течения злокачественного процесса, стадия развития, выраженность проявлений заболевания.
Специфических методов профилактики ракового процесса поджелудочной железы нет. Рекомендуется добросовестно проходить плановые осмотры. Следует избавиться от вредных пищевых привычек, отказаться от курения.
Нужно поддавать лечению на ранних стадиях острые и вялотекущие процессы железы. Они рассматриваются как состояния, предшествующие новообразованиям этого органа.
Перспективы при опухоли в поджелудочной по этапам
Возможно, вам будет интересно узнать сколько живут люди с данным заболевание, если вам или ваши близким поставили диагноз и определили стадию.
Прогноз основан на информации, собранной у людей, имеющих аналогичный рак. Статистика выживания для вам может быть как утешительной, так и расстроить вас.
Показатели выживаемости рака поджелудочной железы
Прогнозы по сроку жизни часто даются с точки зрения пятилетней выживаемости. Это число относится к проценту людей, которые все еще живы по меньшей мере через пять лет после первоначального диагноза. Большинство показателей выживаемости не выходят за пределы пяти лет, но важно понимать, что многие люди живут и дольше этого времени.
| стадия | 5-летняя выживаемость |
| 1А стадия | 14 процентов |
| 1B стадия | 12 процентов |
| 2А стадия | 7 процентов |
| 2B стадия | 5 процентов |
| 3 стадия | 3 процента |
| 4 стадия | 1 процент |
Уровни выживания людей с после опирации
| стадия | 5-летняя выживаемость |
| 1 стадия | 61 процент |
| 2 стадия | 52 процента |
| 3 стадия | 41 процент |
| 4 стадия | 16 процентов |
Поджелудочные нейроэндокринные опухоли (НЭО), также известные как опухоли островковых клеток, представляют собой редкий тип рака, который развивается в клетках, ответственных за создание инсулина и глюкагона.
Частота выживания при этом типе рака поджелудочной железы отличается от более распространенного типа панкреатического рака с экзокринными опухолями.
Общая пятилетняя выживаемость составляет около 42% для людей с этим типом опухолей с лучшим прогнозом, чем более распространенные раковые заболевания поджелудочной железы. Тем не менее, пятилетняя выживаемость человека с НЭО, которому не делали операцию, составляет 16 процентов.
Эти статистические данные получены у людей, у которых заболевание диагностировали между 1985 и 2004 годами. Важно знать, что эти показатели прогноза основаны на технологиях и методах лечения, которые использовались много лет назад. С каждым годом лечение значительно улучшается (посмотрите об этом в видео ниже). Это хорошая новость для людей, проходящих лечение рака поджелудочной железы в сегодняшнем дне.
Вывод
Эти показатели выживаемости являются показателями прошлых лет лечения. По мере улучшения лечения, так же повышается и выживаемость. Кроме того, на выживаемость влияют другие факторы, в том числе ваш:
- возраст;
- общее самочувствие;
- образ жизни;
- взгляд на процесс лечения.
Вам не нужно сидеть сложа руки, когда вы проходите лечение этого типа рака. Ваш врач может помочь вам убедиться в том, что вы делаете все возможное, чтобы улучшить свое мировоззрение и жить здоровой жизнью.
Вы не только почувствуете, что контролируете свою ситуацию, ваше психическое здоровье и общий прогноз, скорее всего, тоже улучшатся.
Видеозаписи по теме
Источник


