Заболевания поджелудочной железы а месячных нет
Признаки воспаления поджелудочной железы у женщин могут появляться после различного рода провоцирующих факторов либо на фоне другой патологии пищеварительного тракта. Актуальность темы состоит в том, что панкреатит все чаще регистрируется как у молодых, так и у пожилых лиц, приводя к серьезным осложнениям. Следовательно, диагностика и лечение патологии должны осуществляться в лечебном учреждении под наблюдением специалистов.

Причины болезни
Причины панкреатита у женщин достаточно разнообразны:
- Грубые погрешности в диете: обилие острых, жареных и жирных блюд; злоупотребление алкоголем, фаст-фудом, газированными напитками.
- Перенесенная острая инфекция.
- Cопутствующая патология пищеварительного тракта (хронический холецистит, гепатит, дисфункция желчного пузыря, сфинктера Одди, хронический гастрит и т.д.).
- Травма живота, острое отравление химическими веществами.
- Системные и аутоиммунные заболевания.
Любая из указанных причин приводит к нарушению оттоку панкреатических ферментов и повышению давления в Вирсунговом протоке. Вследствие этого собственные ферменты поджелудочной железы начинают атаковать ее ткани, вызывая воспаление. При острой форме болезни протеолитические ферменты попадают в кровоток и способствуют развитию интоксикации.

Анатомия железы и рядом расположенных структур
Стоит отметить, что после 50 лет происходят функциональные изменения в организме женщины, в том числе и в поджелудочной железе. Это приводит к тому, что орган становится более чувствительным к внешним факторам и грубой, жирной пище, поэтому железа не редко болит после приема такой пищи.
Симптомы заболевания поджелудочной железы
Первые признаки панкреатита у женщин, как правило, не специфичные. Пациентки жалуются на появление разлитой ноющей боли в животе, которая может иррадиировать в поясницу и нижние отделы грудной клетки. Со временем присоединяется тошнота и изжога.
Боли при панкреатите у женщин обусловлены перерастяжением капсулы железы из-за ее отека и увеличения в размерах.
Для острого панкреатита характерна острая «кинжальная» боль в верхней половине живота, в результате которой больная принимает вынужденное положение – сидя или лежа на животе с приведенными ногами к груди. Многократная рвота и жидкий жирный стул не менее специфические признаки острого панкреатита у женщин.
Таким образом, характерные симптомы панкреатита у женщин, протекающего в острой форме, следующие:
- острая боль в пояснице и собственно эпигастральной области, которая усиливается после приема пищи;
- тошнота и повторная рвота, приносящая облегчение;
- изжога и отрыжка кислым;
- жидкий стул, имеющий жирный блеск и резкий запах;
- повышение температуры тела;
- многократная рвота и диарея приводят к обезвоживанию и потере массы тела.
Симптомы хронического панкреатита у женщин:
- рецидивирующие ноющие боли в области живота;
- снижение аппетита и частая изжога;
- изменение характера стула: диарея, сменяющаяся запорами;
- железодефицитная или В12-фолиевая анемия.

Характерные проявления хронической формы
Многие женщины жалуются на то, что у них появляются боли в поджелудочной перед месячными. Зачастую, в разные дни менструального цикла изменяется болевой порог и состояние иммунной функции, в результате чего вероятно обострение воспалительного процесса.
Стоит отметить, что панкреатит при месячных не имеет каких-либо специфических проявлений.
Интересные факты о работе здорового и пораженного органа в следующих текстах:
- Как курение действует на поджелудочную.
- О чем свидетельствует жидкость в пределах органа.
- Какие ферменты поддерживают и обеспечивают работу органа.
Диагностика болезни
При подозрении на воспаление поджелудочной железы, кроме жалоб и объективного осмотра, помочь достоверно установить диагноз помогут инструментальные и лабораторные методы диагностики:
- Клиническое и биохимическое исследование крови. Для панкреатита характерно повышение уровня лейкоцитов и ускорение СОЭ; при развитии обезвоживания регистрируется увеличение гематокрита. В биохимическом анализе определяется повышение уровня протеолитических ферментов (амилаза и липаза), снижение белка, значительно реже – повышение концентрации трансаминаз (АлАТ и АсАТ).
- Ультразвуковое обследование поджелудочной железы и рядом расположенных органов. Определяется увеличение органа в размерах, интерстициальный отек в виде неоднородной эхогенности и снижение кровотока при проведении цветового доплеровского картирования.

- Копроцитограмма. При исследовании кала определяется высокое содержание нейтрального жира, мыла, непереваренных пищевых волокон, выявляется йодофильная флора.
- Если заболевание протекает в тяжелой форме, рекомендуется выполнение компьютерной томографии.
- Исследование на фекальную эластазу. В пользу панкреатита говорит повышенный уровень данного фермента.
Подробно о лабораторных исследованиях при заболеваниях поджелудочной железы читайте здесь…
Лечение острого и хронического панкреатита
Лечение панкреатита у женщин зависит от формы и течения болезни, а также наличия сопутствующей патологии.
В случае острого панкреатита лечение осуществляется только в условиях стационара (в хирургическом или терапевтическом отделении). В первую очередь назначается «голодная» диета на первые двое-трое суток болезни (разрешено только питье). Цель голодания – разгрузка поджелудочной железы и снижение уровня протеолитических ферментов в периферической крови.
Дезинтоксикация выполняется назначением инфузионной терапии и ингибиторами протеолиза (Гордокс, например). В основном используют глюкозо-солевые растворы, Реосорбилакт, раствор Рингера и т.д. Для купирования болевого синдрома используют спазмолитики, ненаркотические и наркотические анальгетики (Но-шпа, Дексалгин, Налбуфин).
С целью профилактики осложнений назначают антибактериальные средства широкого спектра воздействия, противовоспалительные или гормональные препараты.
Лечить обострение хронического панкреатита можно и в амбулаторных условиях:
- строгая диета, как минимум, на один месяц (стол № 5);
- обезболивающие средства;
- НПВП (Нимесулид, Найс);
- антацидные препараты (Омепразол, Альмагель, Нольпаза или Ранитидин);
- гепатопротекторы (Карсил, Эссенциале);
- ферменты поджелудочной железы (Мезим, Креон, Панзинорм);
- при необходимости – желчегонные лекарственные средства (Урсофальк, Хофитол).

Ферментные препараты
Не рекомендуется осуществлять лечение народными средствами, поскольку их использование может привести к ухудшению самочувствия и клинической картины заболевания. На момент лечения полностью исключается алкоголь и курение.
При острой форме патологии прогноз относительно неблагоприятный, так как велик риск тяжелых и пагубных последствий в виде: перехода болезни в хроническую стадию, формирования кист или абсцессов, развития массивного внутреннего кровотечения или шока.
В случае хронического панкреатита происходит постепенное разрастание соединительной ткани с уменьшением количества продуцирующей гормоны ткани железы. Все это в итоге приводит к формированию панкреатической недостаточности.
Подробно об осложнениях хронического панкреатита в этом материале…
Таким образом, панкреатит у женщин встречается не редко и может протекать, как в острой, так и хронической форме. Клинические проявления болезни зависят от формы патологии, степени поражения органа и общего состояния макроорганизма. С целью профилактики воспаления рекомендуется соблюдать принципы правильного питания, не злоупотреблять алкоголем и курением, своевременно лечить сопутствующую патологию.
Понравился материал: оцени и поделись с друзьями
Источник

Воспаление поджелудочной железы – одна из самых частых и опасных болезней пищеварительной системы. Эта патология развивается у взрослого и ребенка, у мужчины и женщины по разным причинам. Но в зависимости от пола могут быть особенности клинической картины панкреатита. Нередко складывается впечатление, что симптомы воспаления поджелудочной железы у женщин выражены ярче, чем у мужчин, и поэтому диагноз ей поставить проще.
Причины развития панкреатита у женщин
Основными причинами, по которым в тканях поджелудочной железы развивается воспалительный процесс, считаются злоупотребление алкоголем и неправильное питание. Так как эти факторы по большей части – «мужские», у женщин на первый план в перечне этиологических факторов выходят другие причины, хотя вредные привычки, нездоровое питание распространены и среди женщин.

Неправильное питание
Поджелудочная железа – основной орган пищеварительной системы, вырабатывающий ферменты, необходимые для полноценного переваривания пищи. Все, что человек съел или выпил, поступает из ротовой полости в желудок, затем – в кишечник. Процесс расщепления сложных соединений начинается уже во рту, затем – дальше по пищеварительному тракту. При выделении слюны и желудочного сока поджелудочная железа рефлекторно начинает вырабатывать ферменты, которые в норме поступают внутрь двенадцатиперстной кишки. То есть, прием пищи – главный раздражитель для железы, провоцирующий ее активность.
Если пища слишком соленая, сладкая, жирная, острая, горькая, грубая по консистенции, холодная или горячая, функциональная активность поджелудочной повышается, и панкреатического сока вырабатывается больше, чем требуется. При нарушении оттока секрета из-за нарушения моторики панкреатических протоков протеолитические ферменты железы начинают разрушать собственные ткани: так развивается острое воспаление, которое может осложниться опасным состоянием – панкреонекрозом.
Неправильным питание называется не только при употреблении в пищу запрещенных продуктов, но и при нарушении режима питания:
- редкие приемы пищи;
- частые переедания;
- несбалансированные диеты, связанные с недостатком в рационе жизненно важных нутриентов (белков, сложных углеводов, витаминов, микро- и макроэлементов).
Алкоголь
Злоупотребление напитками, содержащими алкоголь, – одна из основных причин заболеваний печени и поджелудочной железы. «Женский» алкоголизм стал довольно распространенной проблемой в современном обществе.

Этанол, содержащийся в алкоголе, и продукты его обмена вызывают токсическое поражение паренхиматозной ткани поджелудочной: разрушаются и экзокринный, и эндокринный отдел железы. Это быстро приводит к нарушениям пищеварения, сахарному диабету, опасным осложнениям панкреатита.
Иные причины
Среди других причин панкреатита у женщин ведущую роль играют:
- патологии других органов пищеварительного тракта, особенно желчнокаменная болезнь, холецистит, дискинезии желчевыводящих путей, гастрит, гепатит, дуоденит, опухоли гепатобилиарной системы, язвенная болезнь желудка или ДПК;
- частые стрессы;
- курение;
- патологии обмена веществ, эндокринопатии (гипотиреоз, ожирение);
- инфекционные или паразитарные заболевания ЖКТ;
- беременность;
- нарушения кровообращения органов ЖКТ из-за атеросклеротического поражения сосудов, гипертонии;
- травмы органов брюшной полости;
- врожденные аномалии строения органов пищеварения;
- прием медикаментов (диуретиков, антибиотиков, противогельминтных, противозачаточных средств);
- наследственная предрасположенность.
Клиническая картина панкреатита у женщин
Симптоматика панкреатита у женщин и мужчин практически одинаковая. Отличия могут быть связаны с анатомо-физиологическими особенностями женского организма (при развитии воспаления ПЖ во время беременности), большей, по сравнению с мужчинами, озабоченностью своим здоровьем, излишней эмоциональностью.

Клиническая картина заболевания зависит от типа панкреатита (острый или хронический), степени тяжести воспаления, болевого порога (у женщин он, как правило, ниже, чем у мужчин), общего состояния ЖКТ.
Первые проявления панкреатита
Обычно самым первым и ярким симптомом панкреатита является абдоминальная боль. Локализуется она обычно в области желудка (область между грудиной и пупком), левом или правом подреберье. При воспалении тела и хвоста поджелудочной боль носит опоясывающий характер, ощущается в спине, груди, отдает в низ живота, область сердца, правую или левую ключицу, плечо, предплечье. Неприятные ощущения в животе начинаются после приема пищи, употребления алкоголя, на «нервной почве».
Кроме болевого синдрома, появляется синдром диспепсии (больного тошнит после еды, появляются проблемы со стулом, усиливается газообразование в кишечнике).
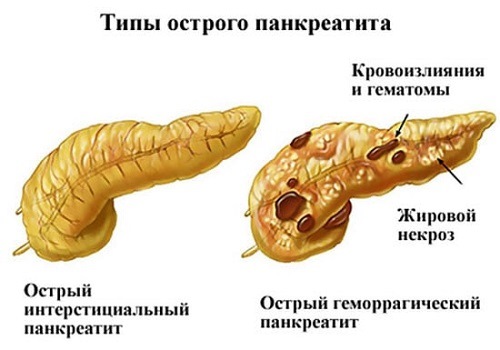
Симптомы острой фазы
Острый панкреатит развивается у женщин реже, чем у мужчин. Эта патология имеет самую яркую клиническую картину, что связано с массивным острым повреждением паренхиматозной ткани поджелудочной железы в условиях влияния патогенного фактора (алкоголя, «запрещенных продуктов», нервной или физической нагрузки). Основные признаки острого панкреатита у женщин:
- сильная боль в животе (в эпигастрии, правом или левом подреберье, опоясывающего характера с иррадиацией в поясницу, грудную клетку);
- тошнота;
- профузная рвота, не улучшающая состояние пациента;
- диарея;
- повышение температуры до фебрильных цифр;
- общая слабость, утомляемость;
- головокружение;
- снижение артериального давления, учащение сердцебиения, дыхания;
- бледность кожи, слизистых или их желтушность при одновременной закупорке желчевыводящих путей;
- геморрагические пятна на коже в проекции поджелудочной.
Острый панкреатит может осложниться возникновением внутреннего кровотечения, панкреонекроза, формированием абсцесса на железе с последующим перитонитом. Такие состояния требуют немедленной госпитализации пациента в хирургическое отделение: в домашних условиях с подобными диагнозами лечиться нельзя.
Если внезапно появляется сильная боль в грудной клетке, наряду с другими симптомами острого панкреатита, то необходимо исключить острую сердечную патологию (инфаркт миокарда, приступ стенокардии).
Нередко происходит хронизация воспаления вследствие неадекватного лечения.
Признаки хронической формы
Хронический панкреатит характеризуется волнообразным течением с периодическими обострениями и периодами ремиссий. Из-за обострений воспалительного процесса ткань поджелудочной железы постепенно разрушается, замещается соединительной тканью: на органе появляются неактивные участки.
При поражении экзокринной части железы развиваются характерные нарушения процессов пищеварения, которые проявляются следующими признаками:
- постоянные болевые ощущения в животе;
- чувство тяжести, распирания, вздутия живота;
- неприятный запах изо рта;
- расстройство стула (понос или запор);
- отрыжка, тошнота после приема пищи;
- похудение, анемия, признаки авитаминозов, недостатка микроэлементов.
Если вследствие воспалительного процесса повреждаются островки Лангерганса (эндокринный отдел ПЖ), то у больного развивается сахарный диабет. Основные характеристики такой патологии:
- постоянная жажда, сухость во рту;
- учащенное мочеиспускание;
- онемение в конечностях из-за диабетической полинейропатии (повреждение нервов вследствие длительного течения сахарного диабета);
- нарушение зрения;
- головные боли, головокружения из-за диабетического повреждения сосудов головного мозга;
- нарушения сознания (от обмороков до комы).

Обострение хронического панкреатита
Хронический воспалительный процесс в ПЖ обостряется вследствие погрешностей в диете и из-за других внешних или внутренних факторов. По клинической картине обострение хронического панкреатита похоже на острый панкреатит. Но, как правило, протекает приступ не так ярко, и с каждым новым эпизодом боль и другие симптомы ощущаются слабее. Но это свидетельствует лишь о «привыкании» пациентки к обострениям, а железа при этом повреждается все сильнее.
Панкреатит при беременности и в раннем послеродовом периоде
При беременности женщина заболевает панкреатитом из-за нарушения кровоснабжения железы вследствие сдавления сосудов растущей маткой. Кроме того, пережимаются выводящие панкреатические и желчевыводящие протоки, что провоцирует застой желчи и панкреатического сока. При беременности, в послеродовом периоде, во время грудного вскармливания ребенка организм женщины подвергается серьезным гормональным изменениям, вследствие чего происходят изменения в работе ЖКТ. Эти факторы способствуют развитию отека и воспаления поджелудочной железы.
При развитии тяжелой геморрагической формы панкреатита состояние женщины сильно страдает, и появляется угроза для протекания беременности. Поэтому крайне важно заранее обследоваться и вылечиться от всех серьезных заболеваний, соблюдать лечебную диету при панкреатите.
Полагаться только на народные средства при терапии панкреатита нельзя, несмотря на положительные отзывы и приверженность беременных именно к такому «безопасному» лечению. Следует принимать все традиционные медикаменты, назначенные лечащим врачом: ферментные препараты (Панкреатин, Мезим), спазмолитики (Но-Шпа) и многие другие.
Симптомы диспепсии (тошноту, рвоту) женщина может посчитать проявлениями токсикоза, что затрудняет своевременную диагностику панкреатита в первом триместре беременности. Правильно установить диагноз помогает комплексное обследование, включающее лабораторные и инструментальные способы диагностики.
Панкреатит во время месячных
При месячных из-за гормонального дисбаланса может развиться обострение недуга. Диагностика панкреатита у женщины в этот период менструального цикла бывает затруднена из-за одинаковых симптомов: и месячные, и панкреатит характеризуются появлением болезненности в животе, общей слабостью, утомляемостью, тошнотой, метеоризмом.
Особенности алкогольной формы патологии
При панкреатите алкогольного генеза обычно боль локализуется в правом подреберье. Помимо болевых ощущений, признаками алкогольного поражения поджелудочной железы и сопутствующей патологии печени, желчевыводящих путей являются желтуха, горечь во рту, тошнота, рвота желчью, потемнение мочи, светлый кал.

Поджелудочная железа в результате частого воздействия на нее алкоголя постоянно воспаляется, необратимо повреждается, а симптоматика обычно развивается постепенно.
Осложнения при панкреатите
Воспаление ПЖ – серьезная болезнь, если ее не диагностировать и не лечить вовремя, то развиваются опасные последствия:
- панкреонекроз;
- желудочно-кишечные кровотечения от незначительных, выявляемых только при исследовании кала на скрытую кровь, до геморрагического шока;
- эрозивно-язвенное поражение желудка или двенадцатиперстной кишки;
- абсцессы, флегмоны ПЖ;
- перитонит, инфекционно-токсический шок;
- рак ПЖ;
- сахарный диабет;
- панкреатогенная диарея, кахексия (истощение);
- болевой шок.
Панкреатит у женщин имеет некоторые отличия в клинической картине, по сравнению с «мужским» панкреатитом. Это связано с анатомо-физиологическими и нервно-психическими особенностями женского организма. Симптомы заболевания зависят от причин, вызвавших его, сопутствующих патологических или физиологических состояний. Для того чтобы избежать тяжелых осложнений панкреатита, необходимо вовремя установить правильный диагноз и начать эффективное лечение.
Список литературы
- Максимов, В. А. Клинические симптомы острого и хронического панкреатита. Справочник врача общей практики. 2010 г. № 3 стр. 26–28.
- Боженков, Ю. Г. Практическая панкреатология. Руководство для врачей М. Медицинская книга, Н. Новгород Изд-во НГМА, 2003 г.
- Мерзликин Н.В., Панкреатит. – М.: ГЭОТАР-Медиа, 2014 г.
- Хазанов А. И., Васильев А. П., Спесивцев В. Н. и др. Клинические проблемы хронического панкреатита. Хронический панкреатит: Матер, науч. конференции. М.: ГВКГ им. Н. Н. Бурденко, 2000 г. стр. 3–14.
Источник


