Дренирование желчного пузыря при раке поджелудочной железы
Рак головки поджелудочной железы онкологами определяется как злокачественное новообразование, отличающееся агрессивным течением и неблагоприятным прогнозом. Часто случается, что болезнь выявляется лишь на поздних стадиях развития, когда применение хирургических методов лечения становится невозможным. Отягощает прогноз такой опухоли ее способность быстро прогрессировать, и отдавать метастазы в другие органы. С этим заболеванием в основном сталкиваются лица старше 65 лет, причем у мужчин оно диагностируется чаще. Рак головки поджелудочной железы по МКБ 10 обозначен кодом C25.0.
Причины образования и формы проявления опухоли
Стив Джобс умер от рака поджелудочной железы
Злокачественная опухоль в поджелудочной железе вызывается воздействием ряда факторов как внешних, так и внутренних. К числу первых специалисты относят:
- неправильное питание;
- злоупотребление алкоголем;
- длительное курение;
- работа на вредном производстве.
К внутренним факторам относятся патологии желчного пузыря и желчевыводящих путей. Аденома или киста в поджелудочной железе расценивается специалистами как предраковое состояние.
Толчком к развитию рассматриваемой патологии могут явиться:
- желчнокаменная болезнь;
- постхолецистэктомический синдром;
- сахарный диабет;
- хронический калькулезный холецистит.
Все симптомы рака поджелудочной железы подразделяются на 2 группы – ранние и прогрессирующие. Первые зачастую остаются без внимания, поскольку бывают незаметны для больного. Начальные признаки рака поджелудочной железы и первые симптомы выражаются в появлении боли и дискомфорта в области эпигастрия, не связанных с приемом пищи. Боль чаще возникает и усиливается ночью и может отдавать в спину. У больного наблюдаются такие проявления, как запор, вздутие живота, слабость.
Случается и так, что дальнейшее течение заболевания характеризуется сильной потерей веса без видимых на то причин. После еды в подложечной области появляется чувство тяжести.
В активной фазе онкологического заболевания клиническая симптоматика усиливается. Но главными признаками рака поджелудочной железы остаются боль в эпигастрии и желтуха, являющаяся следствием сдавливания желчевыводящего протока и застоя желчи.
На заключительной стадии можно определить рак поджелудочной железы по симптомам проявления и внешнему виду пациента:
- желтый оттенок слизистых оболочек и кожи;
- сильный мучительный зуд;
- частые носовые кровотечения;
- сильно увеличенная печень.
В качестве частого осложнения встречается механическая желтуха при опухоли головки поджелудочной железы. Главное ее проявление заключается в желтушности слизистых оболочек и кожи. Причиной является нарушение нормального оттока желчи из желчевыводящих путей. Механизм развития этого симптома следующий:
- Образовавшаяся опухоль врастает в стенку холедоха, сужая просвет канала. Это вызывает затруднение оттока желчи, а если просвет перекрывается полностью, то желчный секрет совсем не выводится.
- При нарушении перистальтики желчевыводящих путей в результате поражения его нервно-мышечной ткани, отмечается частичное перекрывание общего желточного канала.
Выраженность механической желтухи при опухоли головки поджелудочной железы оценивается по показателям билирубина в крови. Его снижение является первоочередной задачей и необходимой мерой и для подготовки больного к дальнейшей терапии.
Дренирование холедоха
Для восстановления желчеоттока из печеночных протоков в виду стриктуры холедоха проводится их дренирование. Это процедура осуществляется с помощью рентгена иили ультразвукового наблюдения в операционных условиях.
Существует несколько методик дренирования желчных протоков при механической желтухе:
- наружное;
- внутреннее;
- комбинированное (наружно-внутреннее).
Наружный способ дренирования предполагает, что отток желчи будет выводиться через внешний приемник, установленный наружу. При таком положении зонда может наблюдаться ухудшение процесса пищеварения из-за того, что вся желчь выводится, а вместе с ней и все необходимые для этого процесса вещества. Пациенту нужно будет принимать специализированные препараты желчи перорально.
Внутреннее дренирование желчных протоков – установка дренажа в просвет ранее закрытого протока и ток желчи в естественном направлении через данный дренаж. В этом случае дренаж играет роль стента.
Комбинированный способ предполагает наружно-внутреннее дренирование, при котором большая часть желчи уходит в 12-перстную кишку, а остатки выходят во внешний приемник.
Хирургический метод лечения
Билиодигестивный анастомоз — хирургическим путем соединяются в общее соустье желчный проток и 12-перстная кишка. Именно туда будет отходить выделяемая желчь. Технически это осуществляется путем отсечения общего желчного протока в месте образования препятствия и вшивания его в одну из петель тонкой кишки. В результате этого восстанавливается проходимость желчи, и устраняются симптомы механической желтухи.
При дистальных стенозах в желчных протоках также используется эндоскопическое ретроградное дренирование. Через эндоскоп, установленный в кишке, катетеризируется ретроградно через фатеров сосочек холедох. Далее, как и при антеградном доступе, через зону поражения проводится металлическая струна, по которой заводится и имплантируется стент.
Если отсутствует возможность эндоскопического доступа, применяется чрескожное чреспеченочное дренирование. Пункционная игла диаметром в 1 мм проводится вглубь через кожу под контролем рентгена и ультразвука, она должно попасть в расширенный желчный проток. Проверка этого осуществляется путем введения контраста. Далее, с помощью проводника вводится и устанавливается дренажная трубка с несколькими отверстиями.
На современном этапе преимущество отдается антеградному чрескожному (рентгенохирургическому) способу. Этот способ позволяет выполнить контрастное исследование всего желчного дерева, использовать более широкий арсенал инструментов, иметь лучшую поддержку и точность установки стента и т.д.
Стентирование холедоха
Фото стентов для желчных протоков и холедоха
Для ликвидации симптомов механической желтухи после процедуры дренирования осуществляется стентирование стриктуры холедоха. Это малоинвазивное вмешательство по расширению суженого просвета желчного протока посредством установки билиарного стента. Он представляет собой не деформирующийся микрокаркас в форме полой трубки. Его предназначение заключается в обеспечении свободного потока желчи в 12-перстную кишку.
Устанавливаются 2 вида стентов: пластиковые или металлические. Пластмассовые (пластиковые) стенты отличаются более низкой стоимостью, но их недостатком является необходимость частой замены, срок службы не более 4 месяцев; при этом из замена зачастую технически невыполнима. Металлические стенты в большинстве своем саморасправляющиеся – металлическая сетка из нитинола раскрывается в месте имплантации. Они устанавливаются на большее время, иногда навсегда. Для эндопротезирования холедоха применяются следующие виды металлических стентов:
- плетеные;
- нитилоновые;
- матричные;
- лазерно-резные.
Стенты также различаются по диаметру и длине. Подходящий подбирается в соответствии с размерами стриктуры. По функциональности стенты классифицируются на:
- антимиграционные – они легко меняются и изменяют форму;
- элютированные – с лекарственным покрытием, которое со временем высвобождается;
- биодиградируемые – способны саморассасываться.
- противогиперплазивные.
Зачастую используются стент-графты – металлические каркасы, покрытые непроницаемой оболочкой. В данном случае опухоль не может прорасти внутрь стента через его ячеи.
Процедура стентирования восстанавливает проходимость желчного протока. Она осуществляется после дренирования и стабилизации уровня билирубина. Операция проводится через траспеченочный доступ, в который был установлен дренаж. Вводится специальный проводник, который проводится через стриктуру, по нему возможно проведение баллона, который, достигнув стриктуры, расширяет ее для установления стента.
Стентирование желчных протоков при опухоли поджелудочной железы проводится с помощью рентгена, посредством которого контролируется продвижение стента. Рентгеновское излучение является ионизирующим, однако современные ангиографические комплексы имеют очень низкую дозу облучения, её не стоит опасаться.
Антеградное и ретроградное стентирование
В практике лечения механической желтухи применяется несколько способов установление стента в суженом отрезке желчного протока. Это чрескожное (антеградное) и эндоскопическое (ретроградное) стентирование.
Чрескожное стентирование осуществляется путем введения в желчный проток металлического расширителя. Этой процедуре предшествует чрескожнопеченочная холангиография. Это инвазивное исследование желчных протоков с помощью введения в них рентгеноконтраста. В качестве такового используется йодсодержащее вещество. Оно вводится через прокол пункционной иглой в направлении ворот печени. Установка осуществляется в просвете желчного внутрипеченочного протока. После введения контрастного вещества делаются рентгеновские снимки. Так определяется проходимость желчевыводящих путей.
Стент в холедохе — рентгеноскопия
В результате антеградного или чрескожного чреспеченочного стентирования желчь будет беспрепятственно проходить в 12-перстную кишку. Наркоз в данному случае не обязателен. Эта процедура проводится в несколько этапов:
- чрескожная чреспеченочная пункция желчного протока, проводимая под контролем ультразвука;
- введение контрастного вещества для выявления места стриктуры;
- С помощью проводника и баллона расширяется место сужения;
- вводится специальная струна через желчный проток в 12-перстную кишку и по ней устанавливается внутрипротоковый стент;
- в желчный проток встраивается временно наружный дренаж.
Фото стента холедоха при дуоденоскопии
Через 1 неделю после проведенного стентирования проводится фистулография – рентгеновское исследование для оценки состояния установленного стента. Для этого через дренажное отверстие в желчный проток вводится контрастное вещество. После этого, если все соответствует норме, временный дренаж удаляется.
Эндоскопическое стентирование предполагает введение в проток через ЖКТ специального расширителя. Для этого делают фиброгастродуоденоскопию (ФГДС) под контролем рентгеновского аппарата. Выполняется папиллосфинктеротомия. В трубку эндоскопа вводится проводник, через который в сложенном виде продвигается стент. Достигнув места сужения в желчном протоке, расширитель раскрывается подобно зонтику. Стентирование позволяет предупредить повторное образование стриктуры. Длительность процедуры составляет около 1 часа, и все манипуляции проводятся под наркозом.
Видео
Методы диагностики
Стент холедоха фото
Существуют некоторые трудности в выявлении рассматриваемого заболевания — при раке поджелудочной железы симптомы и проявления на ранней стадии образования опухоли схожи с другими патологиями ЖКТ и поэтому больной оттягивает обращение к врачу. Диагностические методы включают в себя осмотр пациента и сбор анамнеза, лабораторные и инструментальные способы.
Особое место в диагностике механической желтухи, вызванной раком головки поджелудочной железы, принадлежит рентгенохирургическим методам. Это чрескожная чреспеченочночная холангиография и ангиография. Холангиография представляет собой исследование желчных протоков посредством прямого введения через иглу контрастного вещества. С помощью этого метода оценивается, насколько наполнены и расширены желчные протоки.
Возможно проведение и ангиографии чревного ствола. Посредством ангиографии устанавливается смещение и сужение чревной артерии. Для рака головки поджелудочной железы характерны такие ангиографические признаки, как полное закрытие просвета на определенном участке (окклюзия) или сужение артерии, наличие атипичных сосудов, удлинение пузырной артерии, скопление контрастного вещества в проекции головки поджелудочной железы.
В диагностических целях назначается также эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). С помощью этого метода определяется степень поражения головки железы опухолью и ее взаимосвязь с желчевыводящими протоками. ЭРХПГ проводится с помощью введения контрастного вещества, и результаты оцениваются на рентгеновском снимке.
Общая терапевтическая тактика и прогноз заболевания
Для лечения больных со злокачественной опухолью головки поджелудочной железы применяются хирургические, радиологические, химиотерапевтические и комбинированные методы. Предпочтение отдается оперативному вмешательству. Если заболевание было выявлено на ранних стадиях, то проводится панкреатодуоденальная резекция. Такая операция предполагает удаление клетчатки окружающих сосудов и региональных лимфоузлов поджелудочной железы.
Иллюстрация рака головки поджелудочной железы
В отношении больных с запущенной стадией заболевания выполняются паллиативные операции — опухоль не удаляется, но такое вмешательство позволяет облегчить симптомы и улучшить качество жизни больного. В частности, можно устранить желтуху, подкорректировать моторику кишечника, восстановить функционирование поджелудочной железы и снять болевой синдром.
Лечение рака поджелудочной железы в Германии осуществляется в специальных клиниках с привлечением специалистов различной направленности. Около 20% всех случаев раковой болезни этого органа подлежат лечению хирургическим путем. Если опухоль располагается в головке железы, то немецкие хирурги отдают предпочтение операции по Уипплу. Ее особенностью является то, что вместе с опухолью удаляется желчный пузырь и нижняя часть желчного протока, а также 12-перстная кишка и при необходимости часть желудка.
При лечении рака поджелудочной железы в Израиле терапевтическая тактика включает такие инновационные методы, как:
- эмболизация;
- нано-нож;
- абляция;
- тетрагенная терапия.
В России все эти методы доступны в крупных центрах, в основном в Москве, где в арсенале врачей, помимо прочего, имеется и метод химиоэмболизации.
При раке поджелудочной железы лечение народными средствами, скорее всего, не поможет излечиться от этого заболевания. Рецепты нетрадиционной медицины могут способствовать облегчению определенных симптомов, например, некоторые рецепты помогут избавиться от токсинов в организме и придать сил. Кроме того, они способны в некоторой степени облегчить болезненные ощущения. Но не стоит надеяться на нетрадиционные и народные методы, так как занятие ими тратит время, опухоль прогессирует, и зачастую пациент приходит к врачу уже на запущенной неоперабельной стадии.
При злокачественной опухоли головки поджелудочной железы прогноз неблагоприятный. Это обусловлено практически бессимптомным протеканием заболевания на ранних этапах развития и поздним визитом к врачу. Рак головки поджелудочной железы в большинстве случаев диагностируется поздно, когда заболевание достигает инкурабельной стадии, т.е., неизлечимой.
При раке поджелудочной железы отмечается высокий уровень летальных исходов. Это связано с тем, что заболевание очень агрессивное. Если оно было диагностировано на начальной стадии, когда опухоль операбельна, шансы на выздоровление увеличиваются. Но чаще всего это злокачественное заболевание выявляется на заключительной стадии. Если рак поджелудочной железы 4 стадии, то сколько живут больные, зависит от ряда факторов: количество метастазов, интенсивность болевого синдрома, эффективность химиотерапии, степень выраженности интоксикации. При активной поддерживающей терапии около 5 % пациентов на такой стадии заболевания имеют выживаемость больше года.
При раке поджелудочной железы прогноз практически всегда не в пользу пациента. Полное излечение от этого заболевания случается очень редко.
Администратор
Для консультации со специалистом вы можете написать на электронную почту [email protected]
Источник
Советы при раке поджелудочной железы
1. Какими характерными первыми симптомами проявляется рак поджелудочной железы?
а) Желтуха без болей (у 40% больных).
б) Боль (в эпигастрии, правом подреберье, спине) с желтухой (40%).
в) Проявления метастазирования (например, гепатомегалия, асцит, узлы в легких) с желтухой или без нее.
2. Почему болезнь так часто обнаруживают на поздней стадии?
Поджелудочная железа расположена в забрюшинном пространстве и является относительно нечувствительным органом, поэтому первые проявления болезни обычно связаны с обструкцией панкреатического или желчного протока или распространением процесса (панкреатит, рак) за пределы поджелудочной железы.
3. После поездки за границу ранее здоровый человек 73 лет стал отмечать зуд, потемнение мочи и желтушность склер. Между какими болезнями следует проводить дифференциальный диагноз?
а) Желчнокаменной болезнью.
б) Раком внепеченочных желчных протоков.
в) Раком поджелудочной железы.
г) Гепатитом.
4. С чего следует начать обследование?
С исследования функции печени и УЗИ. Тесты функции печени показывают степень желтухи и нарушения функции печени. УЗИ позволяет выявить расширение внепеченочных желчных протоков и камни в желчном пузыре или общем желчном протоке с точностью около 95%, очаговое образование в головке поджелудочной железы с точностью 80%.
Отсутствие расширения желчных протоков в сочетании с повышением активности щелочной фосфатазы, аспартатаминотрансферазы и аланинаминотрансферазы говорит о внутрипеченочном холестазе, возможно, вследствие гепатита.
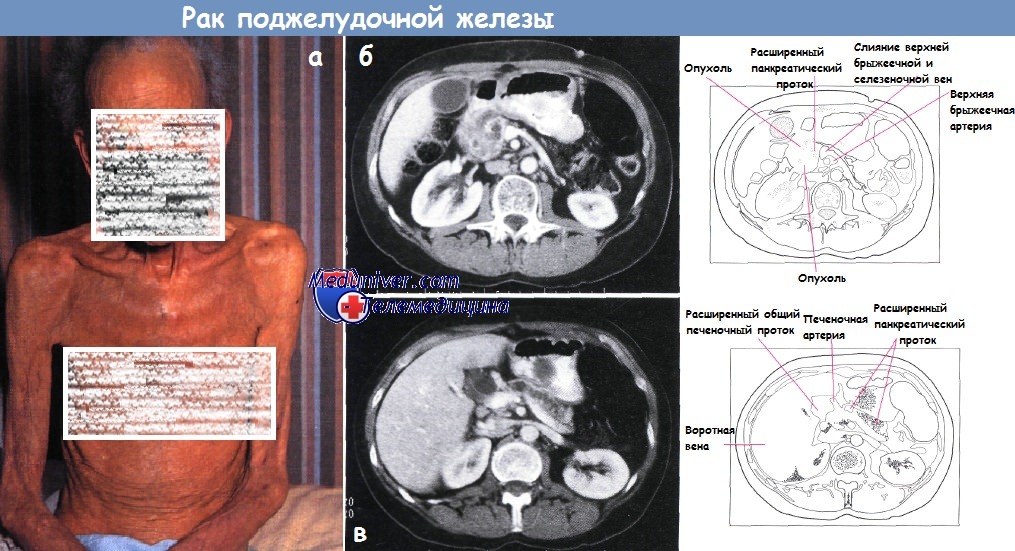
а — Кахексия и желтуха у пациента с раком поджелудочной железы.
б,в — Рак поджелудочной железы с билиарной обструкцией б). Более каудальный срез (компьютерная томография) позволяет увидеть увеличенную головку поджелудочной железы с неровной зоной опухоли низкого усиления.
Главный панкреатический проток расширен. Опухоль распространяется в жировую клетчатку кпереди от головки поджелудочной железы.
Инвазии в верхнюю брыжеечную артерию или вену не видно (в). Срез краниальный (б) демонстрирует расширение панкреатического протока и атрофию паренхимы тела и хвоста поджелудочной железы.
Общий желчный проток слегка расширен.
5. Что делать, если при УЗИ обнаружено расширение внепеченочных желчных протоков?
Выполнить эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ) или чреспеченочную холангиографию для определения уровня обструкции общего желчного протока и ее вероятной причины (стриктура, камень, опухоль). Во время этих процедур можно установить внутренний стент в суженный желчный проток, что позволяет улучшить функцию печени перед большой операцией.
При наличии камней следует выполнить эндоскопическую папиллосфинктеротомию, способствующую выходу камней, тем самым облегчая будущую операцию.
6. Почему бы не заменить ЭРХПГ на КТ?
ЭРХПГ имеет большую диагностическую ценность. При камне выявляется дефект наполнения протока; постепенное сужение — при стриктуре, а резкий обрыв контрастированного протока — при опухоли. КТ предоставляет информацию другого рода, например, о размере опухоли (если она есть), ее отношении к другим структурам (например, воротной вене) и о наличии или отсутствии метастазов в печени.
7. В данном случае УЗИ, ЭРХПГ и КТ показывают очаговое образование в головке поджелудочной железы с расширением вышележащих внепеченочных желчных протоков. Создается впечатление, что воротная вена не вовлечена в опухоль и нет метастазов в печени. Что дальше?
Если риск операции у больного высок, то следует подумать о чрескожной тонкоигольной аспирационной биопсии, позволяющей подтвердить наличие рака и избежать операции. Если больной в состоянии перенести операцию, то тонкоигольная аспирация не принесет пользы, поскольку отрицательный результат исследования (обычно картина воспаления, которая характерна для окружающей опухоль ткани) не позволяет исключить рак и снять показания к операции.
Кроме того, тонкоигольпая аспирация часто сопровождается кровотечением в поджелудочную железу, что делает ее удаление еще более трудным. В нашем случае больной отправлен в операционную.
8. Мы находимся в операционной, брюшная полость вскрыта, обсуждается, как удалить опухоль. Что такое операция Уиппла (Whipple)?
Данная операция включает в себя удаление желчного пузыря, дистального отдела общего желчного протока, двенадцатиперстной кишки и части поджелудочной железы, которая находится правее воротной вены — в сущности, это проксимальная резекция поджелудочной железы. В некоторых центрах удаляют также антральный отдел желудка, с ваготомией или без нее.
9. Что такое дистальная резекция поджелудочной железы? Панкреатэктомия?
При дистальной резекции поджелудочной железы удаляют часть железы, находящуюся левее воротной вены, вместе с селезенкой. Тотальная панкреатэктомия представляет собой сочетание этих операций. В некоторых центрах ее также выполняют с антрумэктомией.
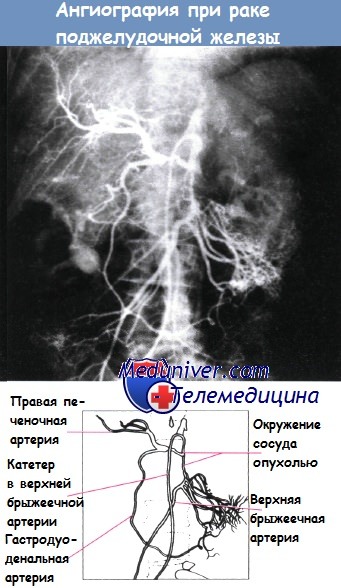
Окружение сосуда опухолью у пациента с раком поджелудочной железы.
Ангиограмма
10. Для чего удалять желчный пузырь, двенадцатиперстную кишку и часть желудка, если проблема в поджелудочной железе?
Поскольку удаляется фатеров сосочек, то желчный пузырь не будет нормально работать, и в нем образуются камни. Второй и третий отделы двенадцатиперстной кишки имеют общее с поджелудочной железой кровоснабжение, которое нарушается при удалении поджелудочной железы. Для повышения радикальности операции было примято также удалять антральный отдел желудка.
Ваготомию выполняли, чтобы уменьшить вероятность образования язв желудочно-тонкокишечного анастомоза. Однако удаление антрального отдела желудка незначительно повышает радикальность операции; изъязвление гастроэнтероанастомоза можно предотвратить, сформировав его ниже зоны сброса в кишечник желчи и панкреатического секрета.
Таким образом, многие хирурги сейчас при возможности стараются выполнять операцию Уиппла с сохранением привратника/блуждающего нерва; при этом выживаемость не отличается от выживаемости после более радикального вмешательства, а качество жизни относительно выше.
11. Как решить, какую операцию выполнить: операцию Уиппла, дистальную резекцию или панкреатэктомию?
Операцию Уиппла выполняют при подвижных опухолях, ограниченных головкой поджелудочной железы, без признаков метастазов в лимфатические узлы области чревного ствола или корня брыжейки. Дистальная резекция показана при подвижных опухолях хвоста поджелудочной железы без признаков диссеминации. Панкреатэктомию оставляют для случаев, когда рак поражает большую часть железы, также без признаков генерализации.
12. Что делать, если в лимфатических узлах области чревного ствола или корня брыжейки есть метастазы?
Больного нельзя вылечить с помощью операции, поэтому она носит паллиативный характер. При наличии механической желтухи следует сформировать обходной желчеотводящий анастомоз. Некоторые хирурги считают, что надо также выполнить гастроэнтеростомию, поскольку вероятность развития в будущем дуоденальной непроходимости составляет 30%.
13. Есть ли другие признаки неоперабельности, о которых нужно знать?
Большинство опухолей поджелудочной железы расположены рядом с воротной веной, поэтому могут прирастать к ней или врастать в нее. Большинство хирургов считают вовлечение в процесс воротной вены признаком неоперабельности, однако некоторые специалисты, если других признаков неоперабельности нет, удаляют пораженный участок вены с пластикой дефекта трансплантатом.
14. Какова вероятность излечения при этой операции?
Выживаемость в течение 5 лет составляет около 20%. В РФ 5-летняя выживаемость после радикальной операции по поводу рака головки поджелудочной железы менее 5%.
15. Почему же хирурги, несмотря на столь низкую выживаемость, все равно стремятся выполнить операцию Уиппла?
К сожалению, эта операция представляет единственную возможность излечения. Больные с нерезектабельной опухолью живут в среднем 8-12 месяцев, независимо от того, проводится ли им химиотерапия и/или облучение. Пять лет не проживает никто. Таким образом, хотя выживаемость при хирургическом лечении не впечатляет, она все равно значительно выше, чем при любом другом виде лечения.
Видео техники и этапов операции Уиппла (панкреатикодуоденэктомии)
Посетите раздел других видео уроков по хирургии.
— Также рекомендуем «Советы при остром панкреатите»
Оглавление темы «Советы молодым абдоминальным хирургам.»:
- Советы при аппендиците и аппендэктомии
- Советы при холецистите и желчнокаменной болезни (ЖКБ)
- Советы при раке поджелудочной железы
- Советы при остром панкреатите
- Советы при хроническом панкреатите
- Советы при портальной гипертензии и варикозном расширении вен пищевода
- Советы при гастроэзофагеальном рефлюксе (ГЭРБ, желудочно-пищеводном рефлюксе, ЖПР)
- Советы при раке пищевода и болезни Баррета
- Советы при язве двенадцатиперстной кишки
- Советы при язве желудка
Источник


